Этапы открытой холецистэктомии – Открытая и лапароскопическая холецистэктомия – видео, показания, осложнения
Открытая и лапароскопическая холецистэктомия – видео, показания, осложнения
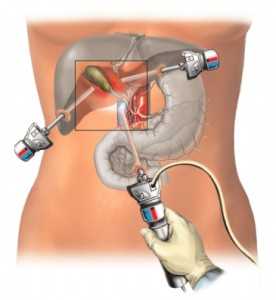 Хирургическое лечение патологически измененного желчного пузыря выполняется при помощи холецистэктомии – операции, в ходе которой больной орган полностью удаляется. Широкое развитие получили виды операций с открытым и лапароскопическим доступом. В проведении операций есть схожести и отличия, как и в восстановлении после них.
Хирургическое лечение патологически измененного желчного пузыря выполняется при помощи холецистэктомии – операции, в ходе которой больной орган полностью удаляется. Широкое развитие получили виды операций с открытым и лапароскопическим доступом. В проведении операций есть схожести и отличия, как и в восстановлении после них.
Содержание статьи:
Для чего выполняют холецистэктомию — нужно ли делать операцию, и зачем?
Как и все органы, желчный пузырь выполняет в человеческом организме особую, предназначенную именно для него, функцию. В здоровом состоянии он принимает важное участие в процессе пищеварения. Когда пища, двигаясь по пищеварительному тракту, попадает в 12-ти перстную кишку, желчный пузырь сокращается. Вырабатываемая им желчь поступает при этом в кишечник в количестве около 50 мл и помогает нормальному перевариванию пищи.
Если в желчном пузыре происходят патологические изменения, он начинает приносит организму человека проблемы вместо пользы!
Больной желчный пузырь вызывает:
- частые, порой постоянные боли;
- расстройство всех желчных функций организма; отрицательно влияет на нормальное функционирование поджелудочной железы;
- создает во внутренних органах хроническое вместилище инфекции.
В этом случае для излечения организма от образовавшейся патологии хирургическое вмешательство становится жизненно необходимым!
Статистика говорит о том, что из ста процентов больных, перенесших подобную операцию, у почти 95 процентов пациентов после удаления желчного пузыря исчезли все болезненные симптомы.
С тех пор, как в 1882 году Лангенбух сделал первую операцию по эктомии желчного пузыря, она неизменно является самым важным методом излечения людей от заболеваний этого органа.
Вот некоторые цифры и факты, свидетельствующие о постоянном росте в мире этого заболевания:
- в странах Европейского континента около 12 процентов людей имеют желчекаменную болезнь;
- в странах Азии этот процент равен четырем;
- в США 20 миллионов американцев страдают от образования в желчном пузыре камней;
- хирурги Америки выполняют каждый год удаление желчного пузыря более 600 тысячам пациентов.
Абсолютные и относительные показания: когда операция обязательна?
Как для любого оперативного вмешательства, для проведения операции по удалению желчного пузыря существуют как абсолютные, так и относительные показания.
Абсолютные показания:
- острый холецистит на фоне желчекаменной болезни;
- не поддающийся консервативному лечению хронический холецистит и его обострение;
- нефункционирующий желчный пузырь;
- симптомная или бессимптомная желчнокаменная болезнь, то есть — наличие камней в желчных протоках;
- развитие гангрены желчного пузыря;
- кишечная непроходимость, возникшая из-за наличия желчных камней.
Относительным показанием для удаления желчного пузыря признаётся установленный диагноз хронического калькулезного холецистита, если его симптоматика обусловлена камнеобразованием в желчном пузыре.
Важно при этом исключить заболевания, сопровождающиеся похожими симптомами!
К таким заболеваниям относятся:
- хронический панкреатит;
- синдром раздраженной толстой кишки;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- болезнь мочевыводящих путей.
Типы выполняемых операций при данной патологии бывают:
- открытый;
- лапароскопический.
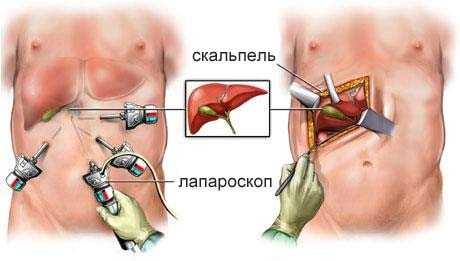
Ход операции открытой холецистэктомии
Открытая операция делается под общим наркозом. Она применима к большинству больных, страдающих желчекаменной болезнью. Выполняется по жизненным показаниям.
Описать ход операции можно следующим образом:
- В ходе операции хирург делает разрез величиной от 15 до 30 сантиметров по средней линии живота от пупка до грудины либо под правой реберной дугой.
- Благодаря этому желчный пузырь становится доступен. Врач отделяет его от жировой ткани и спаек, перевязывает хирургической нитью.
- Параллельно металлическими клипсами пережимаются подходящие к нему желчные протоки и кровеносные сосуды.
- Желчный пузырь отделяется хирургом от печени и удаляется из организма пациента.
- Производится остановка кровотечения из печени при помощи кетгута, лазера, ультразвука.
- Операционная рана зашивается шовным материалом.
Все этапы операции по удалению желчного пузыря длятся от получаса до полутора часов.
После операции необходимо точно соблюдать все врачебные рекомендации!
Это поможет предотвратить возможные осложнения:
- кровотечение из троакарной раны;
- истечение крови из клипированной пузырной артерии;
- открывшийся кровоток из ложа печени;
- повреждение общего желчного протока;
- пересечение или повреждение печеночной артерии;
- истечение желчи из ложа печени;
- желчеистечение из желчных протоков.
Преимущества лапароскопической холецистэктомии – видео, техника операции, возможные осложнения
Для операции с лапароскопическим подходом нужны такие показания:
- острый холецистит;
- полипоз желчного пузыря;
- хронический калькулёзный холецистит;
- холестероз желчного пузыря.
Лапароскопия принципиально отличается от открытой операции тем, что не делается полостной разрез тканей. Проводится только под общим наркозом.
Пошаговая техника лапароскопической операции в данном случае следующая:
- В области пупка и выше над ним делаются 3 или 4 разной величины прокола. Их них два имеют величину диаметра 10 мм, два совсем небольшие, диаметром 5 мм. Проколы делаются с помощью троакаров.
- Через одну трубку троакара в полость брюшины помещается видеокамера, подсоединенная к лапароскопу. Это позволяет наблюдать за ходом операции на экране монитора.
- Через остальные троакары хирург вводит ножницы, зажимы, инструмент для наложения клипс.
- На сосуды и желчный проток, соединенный с пузырем, накладываются зажимы в виде титановых клипс.
- Желчный пузырь отсоединяется от печени и через один из троакаров извлекается из брюшной полости. Если диаметр пузыря оказывается больше диаметра троакарной трубки, из него вначале вынимаются камни. Уменьшившийся в объёме пузырь удаляют из организма больного.
- Кровотечение из печени предотвращается с помощью ультразвука, лазера или коагуляции.
- Большие, по 10 мм, троакарные раны хирург зашивает растворяющимися нитями. Такие швы не требуют дальнейшей обработки.
- Малые, по 5 мм, троакарные отверстия заклеивают лейкопластырем.
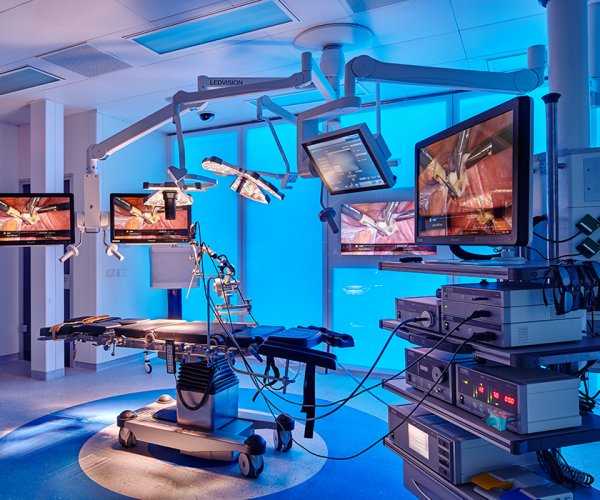
Когда проводится лапароскопия, ход операции отслеживается медиками на экране монитора. Снимается также видео, которое при необходимости можно всегда посмотреть позже. Для наглядности делается также фото операции с самыми важными моментами.
В пяти процентах случаев эндоскопическая операция при данной патологии является невозможной для выполнения.
В частности:
- при аномальном строение желчевыводящих путей;
- при остром воспалительном процессе;
- при наличии спаек.
Лапороскопия имеет ряд плюсов:
- послеоперационные боли крайне редки, чаще — их нет совсем;
- практически отсутствуют послеоперационные рубцы;
- операция мало травматичная для больного;
- значительно ниже риск инфекционных осложнений;
- у пациента очень малая кровопотеря в ходе операции, чем при операции открытого типа;
- короткий период нахождения человека в больнице.
Особенности восстановления
Больному после операции требуется время на восстановление. Реабилитация после операции открытого типа длится дольше, нежели при проведении лапароскопического хирургического вмешательства.
После традиционной операции швы снимают на шестой или восьмой день. Прооперированный выписывается из стационара, в зависимости от того, какое у него состояние через десять дней или две недели. Довольно долго в этом случае восстанавливается общая трудоспособность — от одного до двух месяцев.
После операции лапароскопическим путем швы снимать, как правило, не требуется. Из стационара пациента выписывают на второй или четвертый день. Нормальная трудовая жизнь восстанавливается через две или три недели.
После хирургического вмешательства необходимо:
- придерживаться рекомендованной врачами диеты;
- соблюдать общий комфортный для организма режим;
- проводить курсы массажа;
- применять безопасные желчегонные средства.
При отсутствии в организме желчного пузыря необходимо регулярно, четыре или пять раз в день, удалять из организма желчь! Этот процесс сопряжен с принятием пищи. Следовательно, питаться нужно не меньше, чем пять раз в день.
Тогда человеческий организм быстрее адаптируется к новому состоянию, и прооперированный сможет жить нормальной жизнью здорового человека.
www.operabelno.ru
Холецистэктомия (удаление желчного пузыря) — Симптом Инфо
Введение
Какие существуют показания для выполнения открытой холецистэктомии?
Какие известны противопоказания для открытой холецистэктомии?
Какая анестезия используется при операции удаления желчного пузыря?
Какой инструментарий применяется во время операции?
Как размещают пациента во время холецистэктомии?
Как выполняется холецистэктомия?
Какая необходима предоперационная подготовка перед холецистэктомией?
Какой доступ используют для удаления желчного пузыря?
Как проводится оценка анатомии подпеченочного пространства и подтверждение патологии?
Как выполняется этап удаления желчного пузыря?
Как производят этап мобилизации пузырного протока и артерии?
Как проводится обработка тканей в области холецистэктомии?
Какие встречаются осложнения после холецистэктомии?
Введение
Приблизительно 700,000 холецистэктомий ежегодно производится в Соединенных Штатах. Большинство из них выполняются для купирования симптомов желчнокаменной болезни, преимущественно по поводу постоянно сохраняющихся желчных колик. Операции также выполняются для лечения осложнений желчнокаменной болезни (например, острый холецистит, панкреатит) или в качестве сочетанных (симультанных) холецистэктомий, выполняемых во время других открытых операций на органах брюшной полости. В настоящее время большинство холецистэктомий выполняется с использованием лапароскопической техники (см. Лапароскопическая холецистэктомия).
Какие существуют показания для выполнения открытой холецистэктомии?
Показания к холецистэктомии открытым или лапароскопическим доступом, как правило, связаны с необходимостью купировать симптомы желчнокаменной болезни или лечением осложненного течения калькулезного холецистита.
Наиболее распространенными из этих показаний являются следующие:
- желчные колики
- билиарный панкреатит
- холецистит
- холедохолитиаз
Другими показаниями к холецистэктомии являются дискинезии желчевыводящих путей, рак желчного пузыря и необходимость выполнения профилактической холецистэктомии во время различных вмешательств на органах брюшной полости (данный вопрос до сих пор обсуждается многими исследователями). Так, например, проведение профилактической холецистэктомии было рекомендовано пациентам, которым одномоментно выполнялась операция спленоренального шунтирования, выполняемой по поводу портальной гипертензии и болевого синдрома. Это связано с тем, что после проведения этого варианта вмешательства возможно обострение патологии печени, в том числе развитие острого холецистита.
В настоящее время наблюдается отчетливая тенденция к переходу в качестве операции выбора от стандартной холецистэктомии к лапароскопической. Тем не менее, в некоторых клинических ситуациях по-прежнему требуется традиционный открытый способ холецистэктомии. В зависимости от клинической ситуации вмешательство может начаться лапароскопически и потом преобразоваться в открытый вариант операции.
Отказ от лапароскопического метода в пользу открытой операции или так называемая конверсия операции может быть проведена при подозрении или визуальном подтверждении рака желчного пузыря, наличии холецистобилиарного свища, желчной кишечной непроходимости и при тяжелой степени сердечно-легочной патологии (например, ишемической болезни сердца, высокого артериального давления, сердечной недостаточности и т.д.), когда не возможно наложение пневмоперитонеума (введения газа в брюшную полость) для выполнения лапароскопической холецистэктомии.
При выявлении рака желчного пузыря до или во время операции, открытая холецистэктомия должна быть выполнена только опытным хирургом, поскольку для выполнения вмешательства по поводу рака может потребоваться наличие опыта и навыков резекции печени и гепатобилиарной хирургии.
Определение показаний к открытой холецистэктомии при раке желчного пузыря по-прежнему остается актуальным, поскольку в большинстве случаев рак желчного пузыря выявляется непосредственно во время операции, чаще выполняемой по поводу полипов желчного пузыря.
Открытую холецистэктомию как вариант удаления желчного пузыря также следует рассматривать у больных с циррозом печени и нарушениями свертываемости крови, а также у беременных. Это обусловлено тем, что у пациентов с циррозом печени и нарушениями свертываемости крови существенно возрастает вероятность развития кровотечения во время операции, а такое кровотечение бывает крайне затруднительно контролировать лапароскопически, и открытый вариант вмешательства в данном случае может быть более разумным. Кроме того, пациенты с циррозом печени и портальной гипертензией часто имеют расширение пупочной вены, что может способствовать развитию серьезного кровотечения еще на этапе лапароскопического доступа.
Несмотря на то, что лапароскопическая холецистэктомия была признана большинством экспертов как безопасная операция в любом триместре беременности, открытый вариант вмешательства оптимально рассматривать в третьем триместре, так как введение воздуха и лапароскопических портов в брюшную полость во время беременности сопряжено с техническими трудностями. В редких случаях открытая холецистэктомия показана пациентам, перенесшим ранее травмы правого подреберья (например, проникающие ранения желчного пузыря или других органов брюшной полости).
Как показывает практика, большинство случаев перехода к открытой холецистэктомии после лапароскопической операции происходит из-за геморрагических осложнений или неясной и сложной анатомии. Частота перехода от лапароскопической холецистэктомии к открытой операции находится в диапазоне 1-30%. Однако, в среднем процент конверсии составляет 10%.
В исследовании ряда авторов в качестве причин перехода от лапароскопической в открытой холецистэктомии выделяют:
- возраст старше 60 лет,
- мужской пол,
- вес более 65 кг,
- наличие острого холецистита,
- наличие в анамнезе ранее перенесенной операции на верхнем этаже брюшной полости,
- наличие сахарного диабета и высокого уровня гликозилированного гемоглобина,
- недостаточный опыт у хирурга.
В исследовании Личчарделло говорится о том, что для конверсии к открытой операции учитываются следующие факторы:
- возрастной пациент;
- острый холецистит;
- сопутствующие заболевания;
- лейкоцитов или септическое состояние;
- повышенные уровни аспартатаминотрансферазы, аланинаминотрансферазы, щелочной фосфатазы, гамма-глутамилтранспептидаза, С-реактивного белка и фибриногена.
Какие известны противопоказания для открытой холецистэктомии?
Абсолютных противопоказаний к выполнению открытой холецистэктомии крайне мало, преимущественно они связаны с развитием серьезных физиологических расстройств или при декомпенсации сердечно-сосудистых заболеваний, при которых запрещено проведение общего наркоза.
В случаях, когда выполнение холецистэктомии невозможно, могут использоваться различные варианты щадящих (паллиативных) вмешательств, которые стабилизируют состояние пациента. К таким вмешательствам относятся эндоскопическая ретроградная панкреатохолангиография (ЭХПГ) или чрескожная холецистостомия.
Рис.1 Чрезкожное дренирование желчного пузыря (холецистостомия)
Какая анестезия используется при операции удаления желчного пузыря?
Большинство открытых холецистэктомий выполняется под общим наркозом. Однако, при тяжелом состоянии и наличии абсолютных показаний к операции, а также при наличии опытного анестезиолога возможно проведение операции под эпидуральной или спинальной, реже местной анестезией.
Какой инструментарий применяется во время операции?
Набор инструментов для открытой холецистэктомии мало чем отличается от стандартного набора, используемого для других операций на органах брюшной полости:
- кровеостанавливающие зажимы Келли, щипцы, иглодержатели и зажимы Кохера, ножницы, стандартные зажимы, скальпель, держатель скальпеля, диссекторы Китнера и электрохирургические инструменты
- ретракторы Бальфура, ретракторы Буквальтера или другие самоудерживающиеся ретракторы, которые можно использовать в зависимости от предпочтений хирурга
- шовный материал или зажимы могут быть использованы для обработки пузырного протока и артерии в зависимости от предпочтений хирурга и диаметров перевязываемых структур. В зависимости от конституции пациента могут понадобиться длинные инструменты.
Для улучшения визуализации хирургами могут быть использованы налобные лампы или другие осветительные устройства. Также могут понадобиться несколько вариантов катетеров для холангиографии и дренирования желчных протоков.
Как размещают пациента во время холецистэктомии?
Пациента располагают на операционном столе в положении на спине с вытянутыми руками. Желательно, чтобы операционный стол был функциональным и изменял положение в разных пространственных плоскостях.
Как выполняется холецистэктомия?
Открытая холецистэктомия обычно может быть выполнена с помощью одного из подходов: ретроградного или антеградного.
Более традиционный вариант – ретроградное (“сверху вниз”) выделение для удаления желчного пузыря – начинается с рассечения брюшины в области дна желчного пузыря и направляется в сторону треугольника Кало и элементов связки. Такой подход позволяет точно идентифицировать пузырный проток и артерии, поскольку их выделение производится вместе с отделением желчного пузыря из своего ложа.
При увеличении опыта операций и знаний в лапароскопической технике хирурги часто отдают предпочтение антеградной технике удаления желчного пузыря. При использовании этой техники рассечение брюшины начинается в треугольнике Кало с пересечения и лигирования пузырного протока и артерии. А в дальнейшем производится выделение желчного пузыря от ложа печени по направлению ко дну.
Какая необходима предоперационная подготовка перед холецистэктомией?
Как уже говорилось ранее, размещают пациента лежа на спине с вытянутыми руками. После вводного наркоза проводят интубацию дыхательных путей для поддержания нормального дыхания во время операции, то есть проводится искусственная вентиляция легких. Пациенту устанавливают мочевой катетер Фолея для контроля за балансом жидкостей и другие устройства, необходимые для обеспечения операции, если необходимо, вводят антикоагулянты. При необходимости, по показаниям вводят антибиотики.
При выполнении операции хирург стоит обычно слева от пациента, а ассистент хирурга справа. Операционная также должна быть оснащена оборудованием для проведения интраоперационной холангиографии.
Какой доступ используют для удаления желчного пузыря?
Для создания отличного обзора ложа желчного пузыря и пузырного протока оптимально подходит доступ по Кохеру, представляющий собой косой разрез в правом подреберье параллельно реберной дуге. В качестве альтернативы некоторые хирурги используют верхний срединный доступ или так называемую верхне-срединную лапаротомию, которая позволяет расширить доступ и выполнить дополнительные манипуляции. Как правило, верхне-срединная лапаротомия выполняется от мечевидного отростка до пупка и такой широкий доступ позволяет выполнить любые манипуляции на желчном пузыре. Крайне редко используется парамедианный доступ.
Разрез кожи делается на 1-2 см справа от белой линии живота и проводится вдоль края реберной дуги отступя 4см от ее края (приблизительно 2 пальца в поперечнике). Разрез продляют до 10-20 см в зависимости от телосложения пациента.
Рассекать передние прямые мышцы живота следует по длине разреза, при этом важно отделить прямую мышцу от боковых мышц (наружной косой, внутренней косой и поперечной мышцы живота), используя электрокоагуляцию. Затем рассекают заднюю часть прямых мыщц живота и брюшину. В последнее время для соблюдения принципов эстетической хирургии при удалении желчного пузыря активно используются мини-доступы. Для выполнения операции через такой доступ хирурги применяют специальный хирургический инструментарий и ранорасширяющие конструкции.
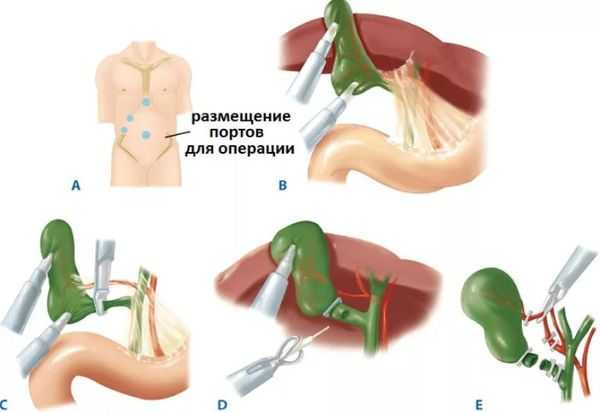
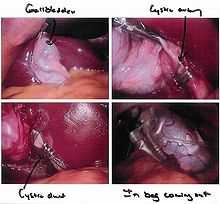
Рис.2 Доступ по Кохеру и мини-доступ при холецистэктомии
Как проводится оценка анатомии подпеченочного пространства и подтверждение патологии?
По мере возможности следует провести тщательный ручной и визуальный осмотр, чтобы оценить наличие сопутствующей патологии или анатомических аномалий. Для улучшения визуализации возможно использование ретракторов Бальфура или Буквальтера.
Обязательно необходимо провести ревизию и пальпацию печени, при этом можно найти воздух в поддиафрагмальном пространстве. При смещении печени книзу можно оценить состояние самого желчного пузыря и ее нижней поверхности. Для дополнительного смещения вниз могут быть использованы расширители выше и сбоку от печени, что способствует экспозиции органов. В дальнейшем в помощью кручков-ретракторов смещается внизу двенадцатиперстная кишка, что позволяет открыть доступ к воротам печени. Следующим этапом хирург должен пропальпировать желчный пузырь на предмет наличия в нем камней. Состояния ворот печени и связочного аппарата с основными элементами (холедох, печеночная артерия и портальная вена) оцениваются пальпаторно путем введения левого указательного пальца в отверстие Винслоу (или Винслово отверстие). С помощью большого пальца можно пропальпировать ворота печени, в частности общий желчный проток на наличие камней или опухоли.
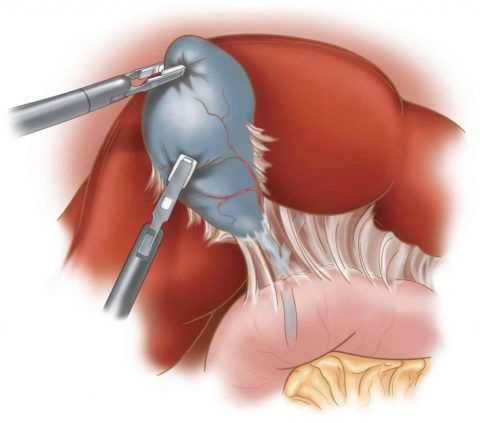
Рис.3 Анатомия подпеченочного пространства
Как выполняется этап удаления желчного пузыря?
Купол желчного пузыря захватывается зажимом Келли и поднимается кверху. Спайки, соединяющие нижнюю поверхность желчного пузыря и поперечной ободочной кишки или двенадцатиперстной кишки, пересекаются электрокоагуляцией.
Удаление желчного пузыря может быть выполнено двумя способами. Традиционно выделение желчного пузыря при открытой холецистэктомии выполняется с помощью техники “сверху вниз” или ретроградной техники, при которой сначала мобилизируется дно, а потом желчный пузырь мобилизуется по направлению к портальной вене. Эта техника отличается от техники антеградного выделения, в котором рассечение начинается от ворот печени и продолжается в направлении дна (как это делается при лапароскопической холецистэктомии).
Ретроградный подход
При ретроградном подходе висцеральная брюшина рассекается на 1см выше дна желчного пузыря, далее дно захватывается зажимом Келли и оттягивается для отделения от ложа. В последующем производят выделение желчного пузыря из ложа с помощью электрокоагуляции по боковой и задней стенкам, при этом дополнительно используется аспиратор для осушения операционного поля. Такое выделение производится вплоть до обнажения шейки желчного пузыря в треугольнике Кало, когда он оказывается фиксированным к тканям только посредством пузырного протока и пузырной артерии.
Удаление желчного пузыря производится очень аккуратно с выделением мелких желчных сосудов и их тщательной коагуляцией, или перевязкой и лигированием при необходимости (например, при их расширении из-за портальной гипертензии). Появление значительного кровотечения говорит о том, выделение произведено слишком глубоко и требует проведения тщательного гемостаза. Единственным недостатком этого метода выделения считается возможность миграции фиксированного в протоке камня в общий желчный проток (холедох), что может потребовать дополнительных лечебных мероприятий.

Рис.4 Удаление желчного пузыря ретроградным способом
Антеградный подход
При антероградном подходе выделение изначально выполняется в области ворот печени. При этом дно желчного пузыря приподнимается кверху. Шейка желчного пузыря мобилизуется по бокам, чтобы обнажить элементы треугольника Кало. Далее лигируются и пересекаются артерия и пузырный проток, обязательно при соблюдении правильных анатомических взаимоотношений.
После того как пузырный проток и артерию пересекли и полностью отделили от элементов связки Винслоу, желчный пузырь отделяется от задней стенки в направлении дна. Перед отсечением пузырного протока необходимо четко отдифференцировать место впадения пузырного протока в холедох, и при необходимости удалить фиксированные камни. При подозрении на миграцию камней в общий желчный проток возможно выполнение интраоперационной холангиографии через культю отсеченного протока.
Как производят этап мобилизации пузырного протока и артерии?
После лигирования и выделения пузырного протока производится их прошивание, причем для этого используется различный шовный материал, степлеры, клипсы.
Для лигирования культи пузырного протока обычно используется нерассасывающийся шовный материал. Однако, при необходимости наложения желчно-кишечного анастомоза или после холедохотомии этот шовный материал не подходит из-за высокой степени литогенности (способствует образованию камней на шве) и высокой вероятности развития хронической воспалительной реакции. Поэтому для этого используются нити, рассасывающиеся в отдаленном периоде, через несколько месяцев после операции, обычно они состоят из таких полимеров как полиглактин 910 (Викрил, Ethicon, Соммервилля, NJ) или полидиоксанон (PDS, Ethicon). Также нередко используются металлические (титановые) клипсы.
Если пузырный проток имеет большой диаметр и вокруг имеется воспаление, могут быть использованы механические сшиватели. Пузырная артерия также может быть прошита различными нитями (рассасывающимися или нерассасывающимися), или же клипирована, хотя механические степлеры редко используются для перевязки пузырной артерии во время открытой холецистэктомии.
Как проводится обработка тканей в области холецистэктомии?
Выделение пузырных протока и артерии производят при помощи тупого диссектора Китнера. Использование тупого диссектора позволяет предотвратить отрыв указанных элементов и непрогнозируемое желчеистечение или кровотечение. Артерии, кровоснабжающие желчный пузырь, находят с внутренней и внешней стороне от протока на 3 и 9 часах, в этой зоне проходят передняя и задняя ветви пузырной артерии, поэтому тщательное выделение артерий в этой зоне позволяет избежать их повреждения и ишемии.
С особой осторожностью в области треугольника Кало должны использоваться электрокоагуляторы и другие тепловые энергетические устройства. Их не рекомендуется использовать при работе в непосредственной близости от желчных протоков, поскольку их термическое повреждение может в последующем обернуться формированием стриктур (сужений).
Серьезную опасность представляет собой внезапное кровотечение из области ворот печени, поэтому хирурги стараются избежать слепого размещения швов или клипс в этой области, а также теплового воздействия коагулятора. Если не удается справиться с кровотечением, нередко используют прием Прингла, который заключается в наложении турникета на гастродуоденальную связку и временном блокировании кровотока.
Ушивание дефектов сосудов должно производиться четко с дифференцировкой всех элементов гастродуоденальной связки и использованием нерассасывающегося шовного материала.
Какие встречаются осложнения после холецистэктомии?
Несмотря на то, что открытая холецистэктомия является безопасной операцией с невысокой частотой летальности, она все-таки несет определенные риски возможных осложнений. Традиционно частота осложнений для этой операции находится в диапазоне 6-21%, хотя в современных условиях этот показателей едва достилает 1-3%. Для пациентов с циррозом печени и при выполнении удаления желчного пузыря у детей использование лапароскопической холецистэктомии позволяет существенно снизить частоту осложнений, при этом происходит значимое сокращение периода восстановления.
Кровотечение и инфекция
Неотъемлемой частью любой хирургической операции является риск возникновения кровотечения и инфекции. Потенциальными источниками кровотечения обычно являются ложе печени, печеночная артерия и ее ветви, а также ворота печени. Большинство источников кровотечения выявляются и ликвидируются интраоперационно. Тем не менее, иногда послеоперационные кровотечения могут привести к существенной потери крови в брюшную полость.
Инфекционные осложнения могут варьировать от раневой инфекции и инфекции мягких тканей до внутрибрюшного абсцесса. Риск заражения можно свести к минимуму благодаря тщательному соблюдению принципов асептики, а также профилактики желчеистечения в брюшную полость. Если происходит значительное подтекание желчи или миграция в брюшную полость камня, то производят тщательную ревизию и санацию этой области. Это позволяет сократить риск развития внутрибрюшной инфекции. Все камни должны быть удалены, чтобы предотвратить дальнейшее формирование абсцесса.
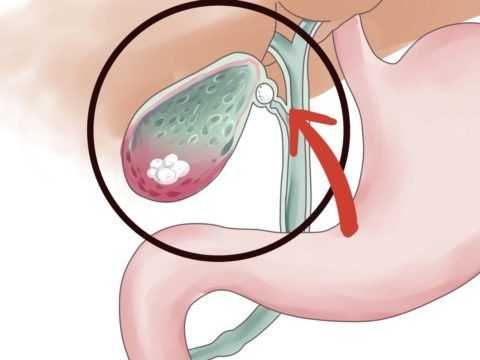
Рис.5 Интраоперационная холангиография
Осложнения со стороны желчных путей
Наиболее распространенными желчными осложнениями являются подтекание желчи (затеки) или травматическое повреждение желчных протоков. Подтекание желчи возможно в результате несостоятельности клипс и соскальзывания лигатур с пузырного протока, а также при травмах желчных протоков или чаще всего при пересечении протоков Люшка. Протоки Люшка представляют собой недоразвитые эпителиальные ходы (мелкие протоки) между желчным пузырем и желчными протоками. Желчеистечение может сопровождаться появлением постоянной боли в животе, тошноты и рвоты. При этом нередко повышаются функциональные печеночные тесты. Для подтверждения этого осложнения обычно проводится эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ), которая позволяет точно определяют место подтекания, а также своевременно провести эндоскопическую коррекцию.
Возможно, наиболее проблемным осложнением после открытой холецистэктомии является повреждение общего желчного протока (холедоха). Хотя это наиболее известное осложнение, встречаемое после стандартного удаления желчного пузыря, частота травматизации при проведении лапароскопической холецистэктомии выше в 2 раза. При выявлении травмы желчных протоков интраоперационно (во время операции), для устранения этого осложнения лучше обратиться к хирургу, обладающему большим опытом лечения гепатобилиарной патологии, особенно при травме желчных протоков. Если такая возможность отсутствует, лучше рассмотреть вопрос о переводе пациента в центр высокоспециализированной медицинской помощи. Нередко задержка с диагнозом травмы желчных протоков может достигать нескольких недель или даже месяцев после первичной операции. Как отмечалось ранее, эти пациенты должны быть направлены к опытному хирургу для правильной оценки тактики ведения и окончательного лечения.
symptominfo.ru
Лапароскопическая холецистэктомия: подготовка, ход операции, отзывы
Лапароскопические методы лечения и диагностики на сегодняшний день широко применяются в различных областях хирургии. Благодаря огромному количеству преимуществ — малоинвазивность, простая подготовка, небольшое количество противопоказаний, минимальный риск развития осложнений при соблюдении рекомендаций, отсутствие рубцов — лапароскопия по праву заслужила положительные отзывы пациентов.
Применяется лапароскопия и в лечении желчнокаменной болезни. Операция носит название лапароскопическая холецистэктомия. Этапы операции обеспечивают удаление желчного пузыря вместе с конкрементами. Как проходит лапароскопическая холецистэктомия? Этапы операции следующие:
- Предоперационная подготовка пациента.
- Общий наркоз.
- Обработка операционного поля.
- Удаление желчного пузыря.
- Накладывание швов.
Исходя из отзывов пациентов, каждый этап операции от подготовки до накладывания швов полностью безболезнен и безопасный.
Как именно удаляется желчный во время такой операции, как лапароскопическая холецистэктомия? Ход операции заключается в следующем:
- Первый этап предусматривает формирование 4 отверстий. Первая точка находится в околопупочной области, вторая — несколько ниже правой реберной дуги по передней аксилярной линии, третья — на 2 см ниже правой реберной дуги по среднеключичной линии, четвертая — под мечевидным отростком, правее срединной линии.
- Через точку 2 специальными щипцами захватывается дно желчного пузыря и отводится краниально, через точку 3 за карман Гартмана захватывается желчный пузырь и смещается латерально. В результате этого натягивается пузырный проток и общий желчный проток.
- На следующем этапе пересекается пузырная артерия и проток.
- Желчный отделяют от печени и вытягивают через первую точку.
- На последнем этапе операции накладываются швы.
При таком вмешательстве, как лапароскопическая холецистэктомия, ход операции должен строго соблюдаться. В случае отсутствия осложнений в ходе операции, исходя из отзывов, лапароскопия желчного длится не дольше часа-полтора.
Лапароскопическая холецистэктомия. Подготовка и анализы перед операцией
Необходима ли при такой процедуре, как лапароскопическая холецистэктомия, подготовка к операции? Любая операция на органах брюшной полости, или малого таза требует предоперационной подготовки — не исключение и лапароскопическая холецистэктомия. Подготовка к операции включает следующее:
- Употребление легкой пищи накануне операции, последний прием — не позднее 19:00.
- Очистительная клизма вечером и утром в день операции.
- Подготовка непосредственно в день операции предусматривает отказ от пищи и питья.
Но главная подготовка перед операцией лапароскопическая холецистэктомия, — анализы перед операцией. Они позволяют оценить состояние организма, выявить противопоказания и предотвратить осложнения в ходе операции лапароскопическая холецистэктомия. Анализы перед операцией включают:
- Группа крови и резус-фактор.
- Гепатит С, ВИЧ, сифилис.
- Общий анализ крови и мочи.
- Глюкоза крови.
- Биохимический анализ крови.
- Коагулограмма.
Лапароскопическая холецистэктомия, противопоказания к проведению операции
В каких случаях не может проводится лапароскопическая холецистэктомия? Противопоказания к данной операции могут быть абсолютными и относительными.
Абсолютные противопоказания включают развитие терминальных состояний, нарушение свертываемости крови, декомпенсированные заболевания жизненно важных органов.
Относительные противопоказания ставят под вопрос, но не исключают проведение операции лапароскопическая холецистэктомия. Противопоказания этой группы включают:
- беременность;
- инфекционные заболевания;
- обострение холецистита, которое длится более 72 часов;
- распространенный перитонит;
- склероатрофический желчный пузырь;
- большую грыжу передней брюшной стенки.
Оперировать ли пациента при наличии таких противопоказаний, решает хирург в каждом отдельном случае.
Лапароскопическая холецистэктомия: рекомендации после операции
Для быстрого выздоровления и легкого протекания восстановительного периода пациент должен соблюдать некоторые рекомендации и ограничения после операции лапароскопическая холецистэктомия. Рекомендации после операции включают следующее:
- Диета — главная рекомендация для восстановления организма, именно от нее в большей мере зависит положительный результат после операции лапароскопическая холецистэктомия. После операции следует избегать острой, жирной, жареной пищи, алкогольных напитков.
- Ограничение тяжелых физических нагрузок.
- Тщательный уход за послеоперационными ранами — выполнение этой рекомендации позволяет избежать большинства осложнений.
- Еще одна обязательная рекомендация — медикаментозное лечение после операции лапароскопическая холецистэктомия.
Рекомендации после операции должны строго соблюдаться пациентом, так как в обратном случае есть риск развития осложнений!
Возможные осложнения после лапароскопической холецистэктомии и отзывы пациентов
 Осложнения после лапароскопической холецистэктомии возникают редко и в большинстве случаев связаны с несоблюдением рекомендаций в послеоперационном периоде. Желчеистечение, кровотечение, образование подпочечных и поддиафрагмальных абсцессов, воспаление и нагноение ран — наиболее встречаемые осложнения после лапароскопической холецистэктомии. Однако, развитие осложнений наблюдается не больше, чем в 5% всех пациентов, которым проводилась лапароскопическая холецистэктомия.
Осложнения после лапароскопической холецистэктомии возникают редко и в большинстве случаев связаны с несоблюдением рекомендаций в послеоперационном периоде. Желчеистечение, кровотечение, образование подпочечных и поддиафрагмальных абсцессов, воспаление и нагноение ран — наиболее встречаемые осложнения после лапароскопической холецистэктомии. Однако, развитие осложнений наблюдается не больше, чем в 5% всех пациентов, которым проводилась лапароскопическая холецистэктомия.
Отзывы об операции преимущественно положительные. Малоинвазивность, небольшое количество противопоказаний и низкий риск развития осложнений на любом этапе операции, безболезненность, быстрая реабилитация, отсутствие послеоперационных рубцов — главные плюсы, которыми обладает лапароскопическая холецистэктомия. Отзывы практически не упоминают о минусах процедуры. Единственное, чем в своих отзывах не довольны некоторые пациенты, — сравнительно высокая цена.
www.leomed.com.ua
Лапароскопическая холецистэктомия – что это такое, описание операции
Ни одна операция не была так хорошо изучена в плане лапароскопии как холецистэктомия. Стоит отметить тот факт, что именно данная процедура позволила зарекомендовать малоинвазивную лапароскопию с положительной стороны. Лапароскопическая холецистэктомия быстро стала предпочтительной операцией для простого удаления желчного пузыря.

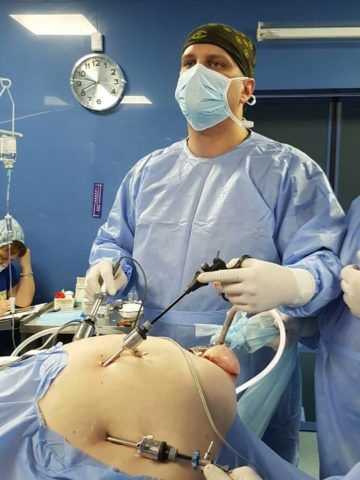
Лапароскопическая холецистэктомия уменьшает послеоперационную боль, уменьшает потребность в послеоперационном обезболивании, сокращает время пребывания в стационаре от 1 недели до 2х дней, а в некоторых странах (США, Канада, Германия, Польша и тд.) до 24 часов, и возвращает пациента к полноценной активности в течение 1 недели (после открытой холецистэктомии не менее 1го месяца). Открытая холецистэктомия выполняется через разрез 10-15см, а лапароскопическая через проколы 5-10мм, говорить о косметическом результате я думаю, не стоит. (на фото вид операционного поля после выполненной операции).
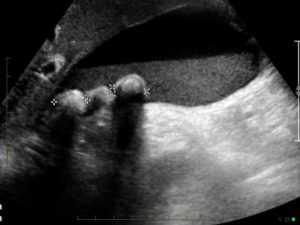
Показание к оперативному лечению
Разделим показания на два больших раздела:
1. Когда нужно оперировать, если камни в желчном пузыре не беспокоят?
- если конкремент 3см. и более,
- деформированный, склерозированный желчный пузырь в следствии наличия хронического воспалительного процесса вызванного камнем,
- нефункционирующий желчный пузырь,
- кальцификация желчного пузыря,
- образование слизистой (паренхиматозный полип) желчного пузыря более 10 мм,
- повреждение стенки пузыря конкрементом,
- пациентам, страдающим ожирением с наличием в анамнезе хронического холецистита (без камней) которым планируется выполнение
- бариотрической операции показано удаление пузыря во время данной манипуляции.
2. Если камни желчного пузыря доставляют дискомфорт
Наиболее распространённым показанием к лапароскопической холецистэктомии является желчная колика вызванная камнями, подтвержденная на УЗИ (обострение холецистита, приступ желчной колики) Если диагноз острого холецистита поставлен в течении 72 часов, то он должен быть прооперирован лапароскопически. После данного промежутка времени воспалительные изменения распространяются на близлежащие ткани и шанс того, что лапароскопическая операция перейдёт в открытую возрастает до 25%, а для хирургии это очень высокий процент.
Что стоит отнести к тяжелым случаям?
Холедохолитиаз – наличие камней в основном желчном протоке (холедох). Самостоятельное образование камней в основном желчном протоке (холедохе) или внутрипеченочных желчных протоках встречаются крайне редко, а камни попадают в него из желчного пузыря. Разумно будет предположить, что вовремя оперированный желчный пузырь поможет Вам избежать данной патологии. Если в желчном пузыре много мелких камней, то есть вероятность, что во время операции они могут попасть в основной желчный проток и привести к желтухе, поэтому после операции мы рекомендуем выполнить УЗИ контроль.
Есть несколько вариантов:
- Предоперационное ЭРХПГ с сфинктеротомией,
- Послеоперационный ЭРХПГ с сфинктеротомией (под операцией подразумевается лапароскопическая холецистэктомия).
Синдром, описанный аргентинским хирургом Мириззи
Это случаи сдавление основного желчного протока конкрементом, находящимся в желчном пузыре, что приводит к формированию хода между пузырём и холедохом. При наличии данной ситуации выполняется конверсия из лапароскопии в открытую операцию. Диагностировать эту патологию на до госпитальном этапе получается крайне редко. Данный синдром встречается не часто, но требует выполнения сложной реконструктивной операции на желчновыводящих протоках.
Гангрена желчного пузыря – это крайняя степень запущенного воспаления с некротизированием стенок пузыря, выполнить лапароскопию в данном случаи сложно.
Рак желчного пузыря требует индивидуального подхода, и объём операции зависит от размера образования, вовлечение в процесс окружающих тканей, гистологического заключения.
После операции все удаленные желчные пузыри направляются на гистологическое исследование. Рак пузыря может стать случайной находкой. Частота заболевания широко варьирует и попадает в диапазон от 0,3% до 5,0%. После подтверждения диагноза пациенту необходима консультация врача онколога для определения дальнейшей тактики лечения.
Холецистэктомия у беременных
Желчная колика или неосложненный холецистит у беременной пациентки ведется предпочтительно консервативными методами (антибиотикотерапия, противовоспалительная, противорвотная, спазмолитическая терапия). При отсутствии положительной динамики или при частых обострениях холецистита пациентки показано оперативное лечение. Операция выбора в данной ситуации лапароскопическая холецистэктомия. Второй триместр считается самым безопасным для данного оперативного вмешательства.
Противопоказания
Абсолютные противопоказания к лапароскопической холецистэктомии:
- Непереносимость общей анестезии,
- Неконтролируемые коагулопатии (патология свертывающей системы кровообращения),
- Больным с тяжелой обструктивной болезнью легких или застойной сердечной недостаточности (например, сердечная фракция выброса менее 20%),
- Рак желчного пузыря следует рассматривать как противопоказание для лапароскопической холецистэктомии. Если рак желчного пузыря диагностируется во время операции, то должна быть выполнена конверсия в открытую операцию.
До недавнешнего времени противопоказаний к лапароскопии было гораздо больше, но многочисленные мастер классы и исследования позволили ограничиться лишь вышеперечисленными.
Подготовка к операции
До недавнешнего времени противопоказаний к лапароскопии было гораздо больше, но многочисленные мастер классы и исследования позволили ограничиться лишь вышеперечисленными.
- УЗИ ОБП для подтверждения диагноза.
- ЭКГ для исключения нарушений ритма, ишемий миокарда.
- ЭГДС для исключения патологии со стороны верхних отделов пищеварительного тракта.
- Осмотр пациента терапевтом, сбор подробного анамнеза у пациента (какие принимает препараты, наличие аллергии, чем болел, какие были оперативные вмешательства на органах брюшной полости и тд.)
- Обще клинические анализы ОАК, ОАМ, БАК, коагулограмма.
- Осмотр врача анестезиолога.
- Для снижения риска тромбооброзования пациент должен приобрести средства для эластической компрессии голеней во время операции и в раннем послеоперационном периоде (компрессионный трикотаж 2кл компрессии, эластические бинты).
- Приём пищи запрещен за 6 часов до операции, воды за 2 часа до операции.
- Вечером на кануне операции с целью тромбопрофилактики вводят препараты низкомолекулярных гепаринов.
- За 1 час до операции вводит антибиотик широкого спектра действия, седативные препараты.
Ход операции
Отметим основные этапы:
- Установка троакаров (разрезы 10-5мм) количество может быть от 1го до 4х. Все зависит от клиники, в которой выполняется операция, ее техническое оснащение и уровень квалификации оперирующего хирурга.
- Далее идет создание карбоксиперитонеума (нагнетание СО2 для создания объёма необходимого для работы в брюшной полости).
- Осмотр брюшной полости.
- Визуализация и мобилизация желчного пузыря.
- После обработки шейки желчного пузыря идёт дифференцировка пузырного протока и его артерии с последующим клипированием.
- Далее пузырь выделяется из ложа от шейки.
- После выполняется осмотр места операции, дополнительная коагуляция подозрительных участков.
- Пузырь удаляется из брюшной полости через разрез над пупком.
- Убирают газ из брюшной полости, удаляют троакары, зашивают послеоперационные раны.
Лапароскопическая холецистэктомия остается одной из самых безопасных операций, со смертностью 0.22-0.4%. Процент послеоперационных осложнений 5%.
К послеоперационным осложнениям относятся:
- Нагноение послеоперационных ран.
- Послеоперационная грыжа (чаще всего над пупком).
- Тромбозы, тромбофлебиты.
- Ятрогенные повреждения.
- Панкреатиты, гепатиты (смешанного генеза)
- Лигатурные свищи.
В публикациях зарубежных коллег (США, Нидерланды, Германия и тд.) можно встретить более высокий процент осложнений, это объясняется тем, что они включают в этот список любые отклонения от нормы. В отечественной медицине это будет расценено как вариант нормы.
Послеоперационный период
- После операции пациент первые часы находится в условиях реанимационного отделения с постоянным аппаратным мониторингом сердечной деятельности и спонтанного дыхания, данное мероприятие характерно для всех лапароскопических операций.
- Через 2-3 часа прооперированный пациент переводится в хирургический стационар в общую палату.
- Через 6 часов пациенту разрешается вставать (под контролем медицинского персонала).
- При удовлетворительном состоянии, при отсутствии тошноты и рвоты пациенту разрешено пить воду маленькими глотками не более 200мл до конца дня.
- Компрессионный трикотаж рекомендовано снимать на следующие сутки, после активизации пациента.
Как жить без желчного пузыря?
Международная статистика утверждает, что 95% пациентов после холецистэктомии чувствуют себя, так же как и до операции, за одним исключением – приступов болей в правом подреберьи больше нет.
Больше информации по послеоперационному периоду Вы сможете посмотреть тут.
[media=//www.youtube.com/watch?v=N_YcxLfIm_c]
lapadoc.ru
Холецистэктомия — операция по удалению желчного пузыря
Операция по отсечению желчного пузыря является наиболее частой. Её проводят при патологиях, когда соблюдение диеты и препараты уже не помогают. Действуют открытым методом, лапароскопическим способом, миниинвазивно.
Операция нужна
Желчный пузырь скапливает желчь, которая требуется для разложения пищи на составляющие. Периодически орган воспаляется, доставляя дискомфорт, рези и болезненные ощущения. Больной испытывает адские муки и готов убрать боль в подреберье любыми средствами.
Кроме индивидуальных признаков болезней (факультетская классификация факторов), нарушение работы органа провоцирует желтуху, перитонит, желчную колику, холангит. Такие осложнения ведут к хирургическому вмешательству.
Показания к операции
Вид вмешательства при удалении желчного пузыря не имеет значения, если у пациента:
- Острый холецистит, хроническое воспаление органа;
- Желчнокаменная болезнь;
- Полипоз;
- Холестероз;
- Функциональные нарушения.
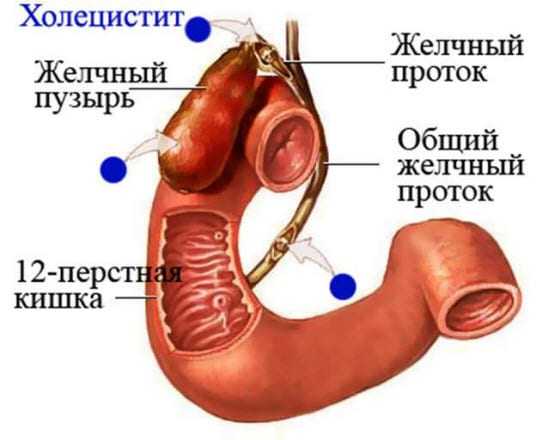
Желчный пузырь у человека
Холецистит
Холецистит представляет собой воспалительный процесс. Стенка желчного пузыря подвергается патологическим процессам в острой или хронической форме. Временно может наступить улучшение, затем орган рецидивирует. Хронический холецистит даёт основание провести плановую операцию. Застой желчи проявляется приступами печёночных колик. Рвота и тошнота нередко сопровождают болезнь. При остром воспалении с наличием камней требуется срочное вмешательство хирурга. К рвоте добавляется сильнейшая боль в подреберье и температура до 38-39 градусов.
Хронической формой холецистита является калькулёзный тип с латентным (скрытым) течением болезни. Холелитиаз характеризуется наличием в протоках или пузыре конкрементов. Лечение заболевания включает литолитические терапевтические процедуры или холецистэктомию.
Желчнокаменная болезнь
Показанием к проведению холецистэктомии является желчнокаменная болезнь. Образования в пузыре провоцируют приступы невыносимой боли. Колики возникают у семидесяти процентов пациентов. Камни вызывают диспепсию, тяжесть в животе, правый бок болит, кожа приобретает желтоватый оттенок. Конкременты нередко приводят к перфорированию органа, способствуют развитию перитонита.
Желчнокаменная патология устраняется в хирургии планово для избегания осложнений. Операция сопровождается дренажом протоков, так как камни часто обнаруживаются именно в них. Эта болезнь носит название холедохолитиаз. Закупорка и воспаление желчных каналов приводит к развитию панкреатита и обтурационной желтухи.
Прочие заболевания
При холестерозе эпителиальная оболочка желчного пузыря покрывается холестерином. Выраженных симптомов заболевание не имеет и открывается случайно. Риск сбоя функций ЖП и вероятность поражения органа – показания к хирургическому вмешательству. Болезнь обособленная, протекает как стадия холелитиаза. В опасности люди старшего возраста с избыточным весом.
Полипоз чреват перерождением полипов в злокачественные новообразования. Поводом к операции становятся полипы свыше 1 см в диаметре на ножке в сочетании с желчнокаменной болезнью.

Холестероз желчного пузыря
Функциональные расстройства
Нарушения функционального характера при отхождении желчи имеют рекомендации к консервативному лечению. Билиарная система (желчные протоки и пузырь) страдает от нарушения моторной функции и тонуса. Изменения в органике отсутствуют, но желчь застаивается или отводится слишком быстро. Последствия неправильной эвакуации пищеварительного секрета провоцируются при:
- Неврозе;
- Приёме гормональных контрацептивов;
- Эндокринных заболеваниях;
- Табакокурении;
- Профессиональных нарушениях.
Неправильный отток желчи выражается чувством распирания, бок тянет, возникает запор. Усиленная эвакуация приводит к сильным приступам боли, вздутиям в кишечнике. Повышенная перистальтика провоцирует понос.
Хологенная диарея
Диарея хологенного типа – признак опасной патологии. Наблюдается у больных с нарушенным отделением желчи. Хологенная диарея связана с расстройствами функций желчного пузыря и протоков, воспалительными заболеваниями билиарной системы. При попадании в ободочную кишку желчных кислот, неправильном всасывании в тонком кишечнике появляются такие процессы:
- Повышение осмотического давления кишечника;
- Рост экссудации;
- Сбой перистальтики;
- Секреция кишечного сока в усиленном темпе.
Обильный водянистый стул может отделяться с примесями непереваренной пищи. Гнойный понос обнаруживается при болезни Крона, дизентерии, язвенном колите. Зеленоватый или жёлтый цвет стула говорит о нахождении в массе желчных кислот. Позывы диареи сопровождаются болью в животе.
Противопоказания для проведения холецистэктомии
Хирургическое вмешательство по удалению желчного пузыря не всегда возможно. Если польза от операции превышает возможный риск смерти больного человека, то врач без колебаний принимает решение оперировать. Противопоказания разделяются на:
- Общие.
- Местные.
К общим показаниям к отказу от проведения холецистэктомии являются тяжёлые сердечно-лёгочные патологии, перитонит, низкая свёртываемость крови, беременность на поздних сроках. Когда брюшная стенка подвержена воспалительным и инфекционным заболеваниям, лапароскопическая операция не проводится. Нарушения обменного свойства мешают удалению желчного пузыря, но хирург может взять на себя ответственность по отсечению органа, если это спасёт жизнь пациенту.
Ограничения местного значения характеризуются опытом врача, исправностью оборудования. Если хирург и больной готовы рисковать, то лапароскопию можно провести при холецистите, первом и втором триместре беременности, «фарфоровом» желчном пузыре (когда происходит кальцификация стенок), грыжах. Когда оперативное вмешательство при лапароскопии затруднено, доктор делает полостной разрез.
Особенности операции
Удаление желчного пузыря производится под общим наркозом. Каким способом будет отсечён орган, выбирает хирург, исходя из патологических процессов, степени тяжести состояния больного и оборудования больницы. Метод проведения бывает малоинвазивным (лапароскопия, микродоступ) и классическим.
Полостная операция
Оперативное вмешательство открытым способом включает проникновение по средней линии брюшной полости. Врач может сделать разрезы под рёбрами. Этот метод позволяет хирургу осмотреть билиарную систему, провести дополнительные измерения, зондирование. Течение классической операции идёт по схеме:
- Пациента укладывают на стол под углом на левый бок.
- Ревизия затронутых болезнью участков в месте иссечения живота.
- Купирование оттока желчи путём перевязывания протоков. Клипирование кровеносных сосудов.
- Удаление желчного пузыря, антисептическая обработка места прилегания органа.
- Ушивание разреза после того, как врач установит дренаж.
Лапароскопия
Холецистэктомия этим методом проводится чаще других. Операция позволяет осуществлять наблюдение за ходом манипуляций. Органы брюшной полости пальпируются инструментально, что увеличивает уровень безопасности. Восстановление пациента происходит быстрее, чем после классического удаления. Лапароскопическая холецистэктомия причиняет меньше болевых ощущений в адаптационный период, и пациент готов возобновить привычный уклад жизни через три дня после операции.
Стадии лапароскопии:
- Делается четыре прокола:
- В зоне чуть выше или ниже пупка;
- На 2-3 см ниже мечевидного отростка по средней линии;
- На 3-5 см ниже рёберной дуги по передней линии подмышки;
- По среднеключичной линии на 2-3 см ниже рёбер (правый бок).
- Обеспечение видимости путём нагнетания углекислого газа.
- Сжатие и удаление желчного канала, отсечение артерии.
- После удаления желчного пузыря убираются медицинские инструменты.
- Ушивание хирургических проколов.
Операция продолжается от одного до двух часов в зависимости от особенностей строения тела, доступности поражённого участка. Конкременты перед отсечением органа дробятся на мелкие части. В подреберье после холецистэктомии ставят дренаж для оттока жидкости.
Вмешательство с минидоступом
Хирургия лапароскопическим методом не всегда показана пациентам. Малоинвазивный способ стал спасением при невозможности использования других способов. Минидоступ – нечто среднее между лапароскопическим вмешательством и классической операцией. Эндоскопическая операция включает этапы:
- Прокол;
- Перевязка протока с артерией;
- Отсечение желчного пузыря;
- Ушивание раны.
Надрез составляет от 3 до 7 см под рёберной дугой справа. Минидоступ показан пациентам со спайками, инфильтрацией тканей воспалительного течения. Реабилитация после вмешательства проходит легче, чем в случае открытой холецистэктомии.
Предоперационный период – подготовка
Пациент проходит обследования, по результатам которых хирург оценит состояние больного и определится с выбором операции. Назначается:
- Анализ крови (общий и биохимический), кровь на RW, гепатиты В и С;
- Анализ мочи;
- УЗИ брюшной полости;
- Компьютерная томография;
- Исследование ферментов поджелудочной железы и печени;
- ЭКГ, флюорография.
За несколько дней отменяются лекарства, которые влияют на свёртываемость крови, рекомендуются к приёму слабительные. Лёгкий ужин накануне и голодание за 7 часов до операции. Очистительная клизма перед холецистэктомией. Срочное вмешательство ограничивает срок для проведения обследования, два часа – время для принятия решений.
После операции
Пребывание в стационаре зависит от способа удаления желчного пузыря. Швы при открытом вмешательстве снимают через 7 дней. Пациент находится в больнице две недели. Ему разрешено вставать и передвигаться по хирургии с осторожностью через 4 часа после прохождения наркоза. Послеоперационный период после лапароскопии составляет около трёх дней. К работе больной приступит через месяц-два или три недели соответственно.
Для восстановления организма человеку выписывается лечебная диета. Исключается алкоголь, жирная, жареная, острая пища. Кушать понемногу и часто, не увлекаться физической нагрузкой. Занятия ЛФК помогут укрепить мышцы (упражнение «велосипед»). Препараты для поддержания функций ЖКТ подбираются индивидуально. Чтобы приспособиться к жизни без желчного пузыря, организму требуется год.
Период адаптации – сложный процесс. Пациенту будет прочитана лекция по питанию, образу жизни без удалённого органа и возможным осложнениям.
gastrotract.ru
ход операции, диета, состояние, осложнения, показания, лечение
Холецистэктомия, техника операции которой известна уже с 19 века, до сих пор остается наиболее эффективным из всех оперативных способов лечения желчнокаменного заболевания. За последние годы данный метод практически достиг совершенства, что связано с развитием медицины во всем мире, а также с появлением новейшего оборудования для оперативных вмешательств.
Что такое традиционный вид холецистэктомии?
Традиционный метод холецистэктомии применяется у пациентов с любыми формами желчнокаменных болезней, которые требуют оперативного вмешательства. При этом, когда используется традиционный доступ, выполняются сочетанные (симультанные) оперативные вмешательства.
Считается, что это наиболее безопасный метод оперативного вмешательства в тех случаях, когда у пациента выраженные воспалительные или рубцовые изменения в подпеченочном участке, в области треугольника Кало. Однако у данного традиционного метода (как и у любого другого) имеются свои недостатки. Так, при проведении данного типа оперативного вмешательства может произойти появление операционной травмы (тяжесть средняя), которая ведет к тому, что развивается катаболическая фаза послеоперационного периода, парез кишечника, нарушается функция внешнего дыхания, физическая активность пациента ограничивается. Кроме того, заметно травмируется структура передней брюшной стенки (иногда нарушается кровоснабжение и иннервация в мышцах передней брюшной стенки), нередко появляются ранние и поздние раневые осложнения, например, послеоперационная вентральная грыжа. Существует и такой недостаток, как заметные косметические дефекты. Помимо этого после наркоза и после операции пациент долгое время реабилитируется и, соответственно, не в состоянии нормально передвигаться и трудиться.
Видеолапароскопический вид холецистэктомии
Обычно видеолапароскопический тип холецистэктомии назначается в тех же случаях, что и традиционный вид холецистэктомии, потому как у обоих методов цель одинакова — при помощи данных операций удаляется желчный пузырь. Но при этом метод видеолапароскопической холецистэктомии применяется не во всех ситуациях, потому что есть ограничения.
Противопоказана видеолапароскопическая холецистэктомия пациентам с выраженными сердечно-легочными нарушениями, тем, у кого нарушена свертываемость крови, есть симптомы диффузного перитонита и воспалительных изменений передней брюшной стенки; пациенткам, у которых беременность находится на позднем сроке, то есть на втором и третьем триместре. Кроме того, противопоказан этот тип холецистэктомии пациентам с ожирением 4 степени, с острым холециститом (если он начался за 48 часов до предполагаемой операции), тем, у кого выражены рубцово-воспалительные изменения в шейке желчного пузыря.
Противопоказана видеолапароскопическая холецистэктомия тем пациентам, у которых есть симптомы механической желтухи, острого панкреатита, рака желчного пузыря.
Необходимо заметить, что все эти виды противопоказаний являются вполне относительными, так как хирургическая техника значительно усовершенствовалась, появились новые технологии и инструменты для проведения безопасных операций, сократился перечень всевозможных противопоказаний к холецистэктомии. При этом хирурги сами решают, могут ли они оперировать данного пациента, насколько ему поможет такой вид холецистэктомии, можно ли применить другие методы оперирования и т.д.
Иногда при выполнении видеолапароскопической холецистэктомии необходимо перейти к традиционному виду операции — это называют конверсией. Обычно подобное происходит, когда у пациента был обнаружен воспалительный инфильтрат, плотные сращения, внутренние свищи, если неясно расположены анатомические структуры, невозможно выполнить холедохолитотомию, когда возникают интраоперационные осложнения — повреждаются сосуды брюшной стенки, кровоточит пузырная артерия, происходит перфорация полового органа, повреждается общий печеночный проток и т.п. Если при лапароскопической операции устранить все это невозможно, то хирург осуществляет переход к традиционной форме.
Кроме того, причиной перехода к традиционному виду холецистэктомии может быть неисправная аппаратура. Если до операции пациент тщательно обследуется, показания к проведению данной операции определены верно, внимательно учтены все возможные противопоказания, а также если хирург, выполняющий операцию, имеет достаточно высокие квалификационные навыки лапароскопического вмешательства, то доля инвертирования операций заметно снижается.
Как проводятся обезболивающие процедуры при холецистэктомии?
Процесс обезболивания считается одним из важнейших при проведении такой операции, как холецистэктомия. Обычно используется обезболивание общего типа, когда проводится интубация трахеи и применяются мышечные релаксанты. Задача анестезиолога состоит в том, чтобы обеспечить хорошую мышечную релаксацию и должный уровень анестезии в организме оперируемого на протяжении всей операции.
Как проводится холецистэктомия?
При проведении данного вида операции состав операционной бригады насчитывает 3 хирурга, среди которых один оператор и два ассистирующих специалиста; помогает бригаде операционная сестра. Кроме того, иногда необходимо присутствие еще одной операционной сестры, которая будет управлять источником света, электроблоком и системой промывки.
Головной конец стола приподнимается на 20-25° и наклоняется в левую сторону примерно на 15-20°. При положении пациента лежа на спине с нижними конечностями, сведенными вместе, хирурги, как и камера, находятся с левой от него стороны. При положении больного лежа на спине, когда его ноги разведены, хирург встает с той стороны, где у больного находится промежность.
Почти все хирурги-операторы пользуются четырьмя основными точками для введения троакаров в область брюшной полости:
- умбиликальная, которая находится в области выше или ниже, чем располагается пупок;
- эпигастральная, находящаяся на 2-3 см ниже мечевидного отростка по средней линии;
- точка, охватывающая переднюю подмышечную линию, на 3-5 см ниже реберной дуги;
- точка, которая включает среднеключичную линию, на 2-3 см ниже правой реберной дуги.
Видеолапароскопический вид оперативного вмешательства позволяет осуществление осмотра и инструментальной пальпации органов, находящихся в брюшной полости, что повышает шансы проведения холецистэктомии на безопасном уровне.
Поделись статьей:
Оцените статью:
Загрузка…prooperacii.ru
Операция холецистэктомия лапароскопическая: показания, проведение, последствия
Лапароскопическая операция желчного пузыря – это современный и мало травматичный способ существенно улучшить состояние пациента, а причины и показания к проведению хирургического вмешательства — это, чаще всего, желчнокаменная болезнь и острый холецистит.
Довольно часто бывает такая ситуация, когда после обильного и сытного застолья, после праздничного стола, с употреблением разнообразных горячительных напитков, у пациента возникает ночью резкое ухудшение самочувствия. Появляются боли в животе, тошнота, неукротимая рвота, может повыситься температура. Возникают боли в правом подреберье, после этого обычно вызывается «скорая помощь».
Очень часто причиной такого состояния служит или желчнокаменная болезнь, или резкое воспаление в тканях желчного пузыря. Можно ли удалять желчный пузырь в этой ситуации? Что такое операция холецистэктомии? Каковы показания к ней существуют, как она проводится, и как после вмешательства человеку строить свою жизнь?
Холецистэктомия что это такое
Содержание статьи

В переводе с греческого, название «холецистэктомия» означает иссечение и удаление небольшого органа, без которого человек может жить — желчного пузыря. Впервые эту операцию в нашей стране правили в 1886 году. Холецистэктомию не доверят малоопытному врачу: эта операция требует от хирурга хороших навыков, и глубоких знаний анатомии, причём не только в теории, но и на практике. Дело в том, что довольно часто встречаются различные варианты расположения кровеносных сосудов, а также лежащих вне печени желчных путей. Встречаются и аномалии развития желчного пузыря.
Эта операция может быть проведена как по плановым, так и по экстренным показаниям. Конечно, наиболее благоприятной будет плановая холецистэктомия, при которой пациент будет подготовлен к операции, и производиться она будет «на холодную», то есть с минимальным воспалительным компонентом и без наличия осложнений. Но часто бывает, что неотложные показания к вмешательству не позволяют ждать, поскольку у пациента развивается перфорация стенки этого полого органа, желчный перитонит, флегмона желчного пузыря и другие серьезные состояния.
Многие пациенты с хроническим холециститом регулярно испытывают обострение этого заболевания. Они привыкают к ним, и считают, что всё скоро нормализуется, и боль исчезнет. Но на самом деле, приступ холецистита таит в себе много опасностей. Кроме вышеперечисленных осложнений, может сформироваться гнойный подпеченочный абсцесс, может возникнуть фистула между желчным пузырем и соседним органом, может возникнуть механическая желтуха, холангит, или даже переход воспаления на окружающую клетчатку.
Грозным осложнением является дуоденостаз, или нарушение моторики двенадцатиперстной кишки, желчный панкреатит, или даже печеночно-почечная недостаточность. Чтобы этого не случилось, хирурги стремятся выполнить удаление пузыря при наличии веских показаний, и не терять времени. Каковы показания к проведению холецистэктомии?
Показания к вмешательству
Конечно, в первую очередь это – осложнения: перитонит, гангренозный холецистит, или перфорация стенки пузыря. В данном случае хирурги будут выполнять классический разрез, или лапаротомию, и работать, как это говорится в широком доступе. Это будет вызвана необходимостью расширения области оперативного вмешательства, наложения дренажей, промывания полостей антисепческими растворами. В том же случае, если операция холецистэктомии будет проводиться в обычном режиме, то используется лапароскопическая техника. Также показанием к холецистэктомии является калькулезный холецистит, или желчнокаменная болезнь, а также бессимптомное камненосительство.
Поэтому в том случае, если вы хотите, чтобы вам проводилась операция без разрезов, то не нужно запускать вашу болезнь, оперироваться в плановом порядке. А как можно провести операцию без разрезов? Это — лапароскопия, операция по удалению желчного пузыря с помощью особой техники.
Лапароскопическая операция как проводится?
Главные задачи операции, и вообще, хирургического лечения – это нормализация и восстановление пассажа желчи, устранение обтурации желчных протоков и ликвидация желчной гипертензии, то есть повышенного давления в желчевыводящих путях. Для этого могут проводиться и вспомогательные операции, такие как холедохотомия, дуоденотомия, накладываются различные анастомозы.
Достаточно долгое время операции холецистэктомии требовала довольно длинного разреза, и могла переноситься тяжело, особенно в пожилом возрасте, а также у пациентов с отягощенным анамнезом. В настоящее время эта операция чаще всего производится лапароскопическим способом. Как она проводится?
Холецистэктомия ход операции
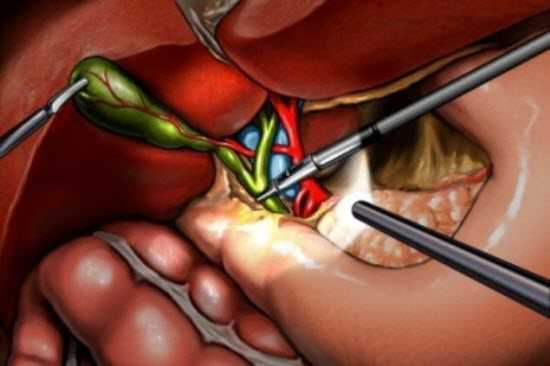
Поскольку операция проводится без разрезов, нужно приподнять переднюю брюшную стенку пациента, чтобы она не мешала манипулировать на внутренних органах. Для этого вначале в брюшную полость пациента через специальный прокол вводится газ — окись азота или обычный углекислый газ, затем через небольшие отверстия, не превышающие сантиметра, в необходимые места брюшной полости вводятся особые троакары, на конце которых существуют небольшие инструменты.
Это хирургические зажимы, скальпели, средства для коагуляции мелких сосудов, и прочий лапароскопический инструментарий. Также внутрь брюшной полости вводится миниатюрный светодиодный источник света, а также видеокамера, которая транслирует все происходящее «в животе» на большой экран, который стоит перед хирургом.
Затем, после брюшной полости, врачи, наблюдая всё происходящее на экране, выделяют из тканей и спаек желчный пузырь, затем определяют составные части печеночно — дуоденальной связки, находят пузырный проток и одноименную артерию, их рассекают и перевязывают, или клипируют. После этого пузырь освобождается из печеночного собственного ложа, а затем извлекается наружу. Проводится контрольный осмотр, и операция завершается. Сколько длится лапароскопия? В среднем, ее длительность составляет один час.
Преимущества лапароскопической холецистэктомии
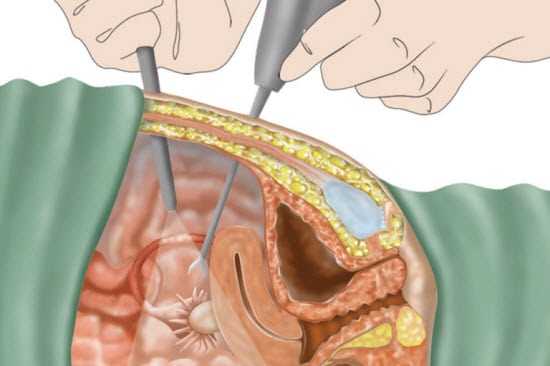
Как уже говорилось выше, лапароскопия проводится очень маленькими разрезами, которые не превышают сантиметра. Это приводит к тому, что:
- Боли практически нет, и только в первые сутки пациент отмечает незначительный дискомфорт и легкую боль. Это значит, что пациенту не нужно давать сильнодействующие обезболивающие препараты. Ведь иногда они могут быть противопоказаны;
- сразу после выхода из медикаментозного сна, к вечеру первого дня, пациент может уже начинать встать и ходить, а также обслуживать себя, не боясь, что разойдутся швы;
- Значительно сокращается срок пребывания больного в хирургическом отделении, и быстрее восстанавливается трудоспособность;
- лапароскопическая техника значительно снижает возможность образования грыж передней брюшной стенки, поскольку ранее они образовывались в области операционных разрезов.
Наконец, косметический эффект от лапароскопии также высокий, через несколько месяцев у большинства пациентов практически незаметны маленькие рубчики от проколов. В том случае, если это важно, можно начинать мазать вместо рубцов кремом «Контрактубекс», и тогда они вообще не будут заметны.
Холецистэктомия послеоперационный период
После удаленного желчного пузыря у большинства пациентов наступает полное выздоровление. Но у некоторой части больных сохраняются признаки заболевания, которые были до операции (горечь во рту, нарушение пищеварения), или даже появляются новые. Такое состояние называют «постхолецистэктомический синдром». Но не всегда само удаление желчного пузыря может приводить к этому состоянию. Чаще всего, этот синдром возникает:
- у пациентов, с хроническим гастритом и язвенной болезнью;
- с грыжей пищеводного отверстия диафрагмы;
- с хроническим колитом.
Также к этому состоянию приводят отдельные камни в глубоких желчных путях, сужение сосочка двенадцатиперстной кишки, а также заболевания печени и поджелудочной железы. Поэтому, чтобы не возникали такие последствия после того, как удален желчный пузырь, нужно как можно более тщательно обследовать пациентов до операции, выявлять все заболевания органов пищеварения, которые сопутствуют холециститу желчнокаменной болезни, и тщательно их лечить, причём желательно, до операции.
В послеоперационном периоде нужно соблюдать особенно тщательно диету, поскольку желчь напрямую выделяется в двенадцатиперстную кишку, и резервуар для ее накопления отсутствует. Это приводит к тому, что желчь не может выделиться сразу большой порцией, вследствие сокращения пузыря, а поступает в двенадцатиперстную кишку постепенно. Поэтому после холецистэктомии нужно отказаться от жирной пищи.
О питании
Диета на неделю после удаления желчного пузыря вообще не предусматривает применение животных жиров, вполне достаточно придерживаться следующих рекомендаций:
- через сутки — двое после операции вполне можно пить чай без сахара, выпить литр нежирного кефира, кисель;
- на второй – третий день можно позволить себе натуральный сок, отвар шиповника, фруктовое желе, или обычное картофельное пюре, только приготовленное без животного масла. Объем жидкости, который должен быть употреблен в течение суток, составляет 2 л, то есть не ограничивается. Важно помнить, что питание должно быть дробным, а блюда – негорячими.
- на четвёртый день и позже можно употреблять рыбные тефтели, ненаваристый мясной бульон с небольшим добавлением животного масла, взяты в качестве суповой основы, при этом густую часть супа протирают через сито;
- на пятый день можно покушать немножко сухарей или черствый вчерашний хлеб, а через неделю уже разрешается употребление жидких протертых каш, в том числе молочных. Приветствуется несладкий творог, отварная постная рыба, фарш, из постных сортов мяса, кроме свинины и баранины, паровые блюда.
В отдаленном послеоперационном периоде нужно отдавать предпочтение здоровой пище с умеренным содержанием клетчатки, отказаться от алкоголя и от жирных сортов мяса и рыбы, исключить сладкие мучные блюда, жареную, копченую, консервированную пищу, пряности и маринады.
Есть ли альтернатива операции?
Многие пациенты спрашивают, можно ли растворить камни в желчном пузыре без операции? Обязательно ли делать холецистэктомию? Конечно, операция холецистэктомии не является единственным выходом при лечении хронического холецистита и желчнокаменной болезни. Но, к сожалению, не при всех видах камней можно применять консервативное лечение.
Растворить можно только те камни, которые являются холестериновыми, и в этом случае применяются препараты желчных кислот. В том случае, если камни содержат в себе кальций, то растворить их невозможно, и тогда операция является единственным выходом при желчнокаменной болезни.
Но даже в том случае, когда камни можно растворить, нужно соблюсти ряд обязательных условий:
- камни не должны быть больше, чем 15 мм в диаметре;
- в протоках желчного пузыря камней быть не должно;
- камни занимают не весь желчный пузырь, а половину и меньше его объёма;
- при этом желчный пузырь имеет нормальную сократимость.
Только в этом случае можно назначать препараты желчных кислот. Эти условия необходимы для того, чтобы камин не только были растворены, но и выведены из пузыря в полурастворенном виде. В том случае, если эти условия соблюдены не будут, то у пациента возникнет застой в желчном пузыре, симптомы которого будут неприятными, а лечение – длительным.
В том случае, если всё-таки при попытке самостоятельно изгнать желчные камни возникли резкие боли в правом подреберье, тошнота и рвота горечью, повышение температуры, нужно срочно вызывать скорую помощь и не экспериментировать с желчегонными препаратами без назначения врача.
Ведь часто бывает такая ситуация, что желчегонные препараты при застое в желчном пузыре могут вызвать даже разрыв пузыря, в том случае, если желчи оттекать некуда. Это может возникать при врождённых деформациях, при перегибе шейки желчного пузыря, при рубцовых изменениях и при многих других заболеваниях.
pankreotit-med.com
