Хронический колит симптомы – Хронический колит: причины, симптомы, лечение, диета
симптомы и лечение, диета и профилактика
Достаточно часто проблем с самочувствием добавляет пищеварительная система, вернее, неполадки в ее работе. От качества ее функционирования зависит общее состояние организма, снабжение питательными веществами тканей и органов. В нашей статье постараемся познакомиться с одним из заболеваний этой системы. Рассмотрим виды, симптомы и лечение колита кишечника.
Что же такое колит?
Это заболевание является следствием распространения воспалительного процесса в толстом кишечнике. Воспаление захватывает слизистую оболочку кишки. В процесс может вовлекаться либо вся толстая кишка, либо только ее отдельная часть. Возникает хронический колит кишечника. Симптомы и лечение будут зависеть от распространения воспалительного процесса и вовлечения в него других отделов.
Бывают ситуации, когда неполадки в виде воспаления начинаются одновременно в толстом и тонком кишечнике, тогда можно говорить о такой патологии, как энтероколит.
Разновидности заболевания
Симптомы и лечение колита кишечника будут напрямую зависеть от формы и вида заболевания. В медицинских кругах в настоящее время выделяют следующие виды колита:
- Хронический. От остальных форм отличается вялым течением, обострения наступают периодически, их могут спровоцировать антибиотики, погрешности в питании или частые стрессовые ситуации.
- Язвенный колит обычно заканчивается появлением язвенно-некротических нарушений слизистой оболочки. До сих пор природа и причины этой формы мало изучены, но склоняются к тому, что вызывать ее могут аллергические реакции. Если исключить из рациона продукты-аллергены, то состояние пациента существенно улучшается.
- Острый колит не позволит себя проигнорировать. Его проявления всегда имеют выраженный характер. Часто виновниками являются стафилококки, сальмонеллы и другие микроорганизмы.
- Атрофическая форма колита – это воспаление толстой кишки. Ее подразделяют на атоническую и спастическую в зависимости от вызвавших факторов.
- Спастический колит еще называют спазматическим, так как возникают сильные спазмы, боли в животе, расстройство стула. Врачи придерживаются мнения, что провокаторами являются стрессы, усталость и нервное перенапряжение.
- Эрозивный колит считают начальным этапом развития язвенного колита, потому что воспалительный процесс приводит к образованию язвочек.
- Поверхностный так и называется, потому что все процессы протекают в верхнем слое.
- Катаральный колит – это начальные проявления заболевания. При сильном иммунитете симптомы заболевания исчезают сами собой и особого лечения не требуется.
Только врач сможет определить разновидность заболевания и назначить терапию.
Симптоматика колита
Любая форма заболевания, если не обратить на ее лечение должного внимания, может перейти в хроническую. В этом случае можно быть уверенным, что такие вопросы, как “симптомы, причины и лечение колита кишечника”, станут постоянными спутниками человека.
Частым спутником хронического колита бывает тупая, ноющая и схваткообразная боль, которая обычно возникает в нижнем или боковом отделе живота. Боль может становиться сильнее после еды или перед походом в туалет.

Еще к явным симптомам хронического колита можно отнести:
- Выделение вместе с калом слизи.
- Могут появляться прожилки крови.
- Овечий кал.
- Сменяют друг друга запор и диарея.
- Общая слабость.
- Могут настигать приступы тошноты и рвоты.
- Периодически повышается температура тела.
- Скачет в сторону увеличения артериальное давление.
- Появляется неприятная отрыжка.
- Вздутие живота.
- Во рту может появляться горький привкус.
- Если заболевание протекает длительное время, то пациент худеет.
Вот такие имеет хронический колит кишечника симптомы, и лечение должен назначать только врач с учетом общего состояния.
Причины развития колита
Спровоцировать воспалительный процесс в толстом отделе кишечника могут самые разнообразные факторы. Например, острая форма заболевания может быть вызвана:
- Кишечной инфекцией.
- Приемом антибиотиков или других лекарственных препаратов.
- Погрешностью в питании.
- Употреблением острой пищи.
- Алкоголем.
- Дисбактериозом.
 Если заболевание уже имеет хроническую форму, то спровоцировать обострение могут:
Если заболевание уже имеет хроническую форму, то спровоцировать обострение могут:- Нарушение кровоснабжения стенок кишечника.
- Аллергия на некоторые продукты.
- Неправильное питание.
- Гельминты.
- Интоксикация организма.
- Употребление некачественных продуктов.
- Содержание большого количества консервантов в продуктах питания.
Все эти причины могут легко вызвать колит кишечника. Симптомы и как лечить это заболевание, разберем ниже.
Диагностика заболевания
После визита к доктору пациенту будут назначены некоторые анализы, которые позволят более точно поставить диагноз:
- Анализ кала. Он покажет, правильно ли работает кишечник, есть ли в организме кишечная инфекция.
- Общий анализ крови необходим для диагностики общего состояния пациента, а также позволит посмотреть количество лейкоцитов, эритроцитов. Их содержание может сказать о наличии воспалительного процесса или его отсутствии, а также об уровне гемоглобина, который также сказывается на общем самочувствии.
- Врач может назначить ультразвуковое обследование кишечной полости.
После всех анализов и исследования ставится диагноз и назначается курс лечения.
Терапия колита
Хронический колит требует комплексного подхода к своему лечению. Чтобы справиться с этим недугом, необходимо соблюдать все рекомендации врача.
Терапия в себя может включать следующие направления:
- Медикаментозное лечение.
- Соблюдение диеты.
- Применение народных средств.
Необходимо помнить, что только в комплексе эти методы помогут справиться с заболеванием и пациента перестанет беспокоить хронический колит кишечника, симптомы и признаки этого недуга сойдут на нет.
Терапия хронического колита лекарствами
Если обострение вызвано кишечной инфекцией, то врач обязательно назначит антибиотики. Выбор препарата будет зависеть от разновидности возбудителя.
В лечении хронического колита чаще всего используют следующие группы препаратов:
- Спазмолитические лекарства, например «Но-Шпа».
- Кишечные антисептики, к ним можно отнести «Фуразолидон», «Энтеросгель», «Смекту».
- Адсорбенты, например активированный уголь, «Лактофильтрум».
- Антидиарейные средства: «Лоперамид», «Имодиум».
- Противовоспалительные лекарства, например «Сульфасалазин».
 В тяжелых ситуациях врач может назначить глюкокортикоидные гормоны. Бывают такие ситуации, когда медикаментозное лечение не приносит своих результатов и пациенту становится только хуже, тогда проводится хирургическое вмешательство с целью удаления участка толстой кишки.
В тяжелых ситуациях врач может назначить глюкокортикоидные гормоны. Бывают такие ситуации, когда медикаментозное лечение не приносит своих результатов и пациенту становится только хуже, тогда проводится хирургическое вмешательство с целью удаления участка толстой кишки.Против колита своими силами
Мы рассмотрели, что такое колит (симптомы и лечение). Диета при колите, однако, должна занимать одно из главных мест в терапии этого заболевания.
Если посетить гастроэнтеролога, то при данном заболевании он посоветует придерживаться четвертого диетического стола. Его общие рекомендации таковы:
- Не рекомендуется употреблять свежевыжатые соки, лучше их заменить свежими фруктами.
- Отказаться от мяса, особенно от свинины и говядины.
- Не рекомендуется во время лечения есть отрубной хлеб.
- Убрать из рациона жареную пищу.
- Запрещено кушать свежие салаты из овощей.
- Во время терапии пища должна быть комнатной температуры, необходимо избегать слишком холодной или горячей.
- Исключить из рациона острые специи и приправы.
- В небольшом количестве можно включать в меню курятину и баранину.
- Овощи лучше есть не сырыми, а готовить на пару.
- Ограничить употребление животных жиров, разрешено немного сливочного масла.
- При лечении колита пища должна быть нежной консистенции.
- После пробуждения перед завтраком необходимо выпивать стакан воды, лучше кипяченой.
 Мы рассмотрели, что такое хронический колит кишечника, симптомы и лечение. Диета в терапии должна стать важным этапом. Только тогда можно ждать положительных результатов.
Мы рассмотрели, что такое хронический колит кишечника, симптомы и лечение. Диета в терапии должна стать важным этапом. Только тогда можно ждать положительных результатов.Помощь народной медицины в лечении
В закромах целителей всегда найдутся рецепты для избавления от многих заболеваний. Вы уже знаете, как важна роль правильного рациона, если проявляет хронический колит симптомы. И лечение народными средствами нельзя оставлять в стороне, оно вполне может оказать помощь. Вот некоторые рецепты:
- 10 грамм семян айвы залить 1 л воды и настоять 8-10 часов. Принимать рекомендуется по 100 мл 3-4 раза в сутки.
- 1 ч. л. цикория залить стаканом горячего молока, полчаса настоять и употреблять по четверти стакана 4 раза в день.
- Взять 3 столовые ложки ягод и листьев черники и заварить в 600 мл кипящей воды, настоять 8 часов и принимать 3 раза в сутки по стакану.
- 2 ст. л шалфея настоять в 400 мл кипящей воды и пить по полстакана перед каждым приемом пищи.
- На 1 часть шишек ольхи взять 5 частей воды, настаивать 14 дней в темноте. Принимать по половине чайной ложки 4 раза в день.
- Для лечения можно использовать овес. 100 грамм хлопьев залить холодной водой и оставить на 3 часа, затем добавить литр горячей воды и варить, пока не загустеет. Такой кисель надо принимать до еды.
- Если остро проявляет хронический колит кишечника симптомы, лечение спиртовой настойкой прополиса может помочь, его проводят следующим образом: принимать 30 капель 10 % настойки за полчаса до еды. Можно капли развести в воде или молоке.
Эти рецепты станут хорошим подспорьем в медикаментозном лечении колита.
Травяные сборы против хронического колита
Мы рассмотрели хронический колит кишечника, симптомы и лечение диетой и медикаментами. Но есть еще некоторые лекарственные травы, настои и отвары из которых помогут победить недуг.
Рецепт 1
Взять в одинаковых пропорциях змеевик (корень), корневище прямостоячей лапчатки, корневище кровохлебки, траву зверобоя, цветы календулы и аптечной ромашки, тысячелистник. Из чайной ложки смеси и 0,5 литров воды приготовить настой и пить теплым перед едой 3 раза в день.

Рецепт 2
Можно приготовить коктейль из лекарственных трав, вернее, из настоек. Необходимо взять по 20 мл настойки пиона, боярышника, мяты, календулы, пустырника, 30 мл валерианы и 5 мл красавки. Разовая дозировка на прием – от 1 до 8 капель за 10 минут перед приемом пищи 3-4 раза в сутки.
Рецепт 3
Если заболевание сопровождается запорами, то лекарственный сбор из трав необходимо дополнить душицей, семенами укропа, корой крушины и цветами бессмертника.
Таким образом, мы подробно изучили, как проявляет хронический колит кишечника симптомы. И лечение диетой, препаратами и народными способами было также рассмотрено. Осталось выяснить, к чему может привести неэффективная терапия или недолеченное заболевание.
Последствия колита
Если началось обострение хронического колита и симптомы слишком яркие, то лечение лучше проводить в условиях стационара. Любая форма колита, если к терапии отнестись несерьезно, не соблюдать все рекомендации специалиста, способна дать серьезные осложнения.
Если не долечить острую форму заболевания, то пациента могут ожидать:
- Нефрит.
- Дисгликемический синдром.
- Сердечнососудистая недостаточность.
- Интоксикация всего организма.
- Обезвоживание.
- Гипохлоремия.
Если ярко выраженно проявляет хронический колит толстого кишечника симптомы, лечение должно проводиться серьезное и комплексное, в противном случае все может закончиться еще более серьезными последствиями, например:
- Перерождением в онкологию.
- Абсцессом печени или внутристеночным.
- Полипами кишечника.
- Панкреатитом.
- Пилефлебитом воротной вены.
С этими патологиями все знакомы и знают об их серьезности, поэтому отрицать своевременное лечение просто глупо и несерьезно по отношению к своему здоровью.
Профилактика заболевания
Предупредить развитие воспалительных процессов в толстом кишечнике гораздо проще, чем потом длительное время страдать от последствий. Профилактика колита заключается в следующем:
- Своевременно лечить острую форму заболевания.
- Придерживаться диеты.
- Регулярно посещать стоматолога с целью осмотра полости рта и своевременной санации.
- Вести здоровый образ жизни.
- Постараться исключить из рациона продукты, содержащие химические добавки.
- Регулярное питание, желательно не менее 3 раз в день, и большую часть пищи принимать во время завтрака.
- Для развития кишечной микрофлоры употреблять больше свежих овощей и фруктов.
- Отказаться от употребления спиртных напитков.
Так как чаще всего причиной колитов являются паразитарные или инфекционные заболевания, то для предупреждения воспалительного процесса в толстом кишечнике необходимо соблюдать самые обычные правила гигиены:
- Чаще и тщательнее мыть руки.

- Пить воду только кипяченую.
- Не есть овощи и фрукты без предварительной очистки и хорошего мытья.
- Во время купания не допускать заглатывания воды.
- Избавляться от вредных привычек, например, грызть ногти или любые другие предметы.
- Осторожнее быть с тесными контактами с малознакомыми людьми: не пить из одной бутылки, не есть одной ложкой.
Если соблюдать эти простые рекомендации, то не проявит свои хронический колит симптомы, и лечение не потребуется.
fb.ru
симптомы, причины, лечение и диета
Хронический колит – это воспалительно-дистрофический процесс в толстой кишке. Эта форма недуга довольно часто диагностируется докторами. Характеризуется она поражением слизистого, подслизистого и мышечного слоёв толстой кишки. Проявляется недуг в выделительном и моторном нарушении работы ЖКТ.
Патология имеет волнообразный характер развития — с обострением и затиханием симптоматики. По статистике недуг встречается у 50% людей, у которых ранее были проблемы с пищеварительной системой. У женского пола заболевание наиболее активно к развитию в возрасте 20–60 лет, а у мужчин – 40–60 лет. Колит характеризуется снижением иммунитета, дисбактериозом, нехваткой клетчатки растительного происхождения или воспалением в ЖКТ.
Чтобы разобраться в том, что такое хронический колит и как он проявляется нужно сначала понять этиологию. Во время диагностики недуга доктора уделяют этому моменту значительное внимание, так как от причин зависит последующая терапия.
Причины развития могут быть самыми разнообразными. Из числа всех провоцирующих факторов, доктора часто диагностируют недуг от нарушения режима дня и рациона. Благодаря этим причинам развивается первичная форма хронического колита, но есть ещё вторичная. Её развитие зависит от таких причин:
- от развития инфекций в кишечнике;
- токсические или отравляющие вещества в ЖКТ;
- дисбактериоз и дисбиоз кишечника;
- выделительная и ферментативная недостаточность от хронического панкреатита, холецистита и гастрита.
У людей в возрастной категории 30–45 лет довольно часто диагностируется первичная форма алиментарных колитов хронического типа. Основной причиной к развитию недуга служат неправильный режим питания и нехватка клетчатки в рационе. Использование в питании рафинированных и обезжиренных продуктов может провоцировать состояние, во время которого у клеток слизистой уменьшается выработка слизи. Такой процесс приводит к запорам, а это, в свою очередь, вызывает первичное катаральное воспаление.
И у детей, и у взрослых хронический колит может формироваться на фоне алиментарной аллергии, провоцируемой галактоземией и индивидуальной непереносимостью глютена.
Хронический колит кишечника может прогрессировать у женщин от частых голоданий для снижения веса. Серьёзной опасности подвергают себя женщины, которые используют клизмы и слабительные средства в целях очищения кишки. Во многих препаратах имеются такие компоненты, которые наносят значительный вред слизистой толстого кишечника, уменьшая её выделительную функцию.
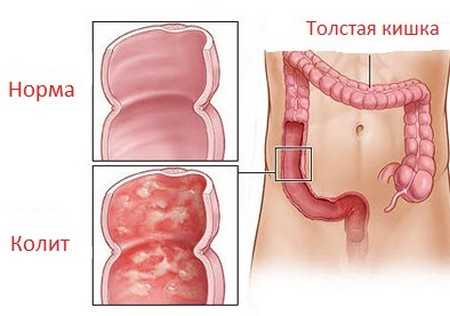
Хронический колит
При хроническом колите кишечника доктора определяют несколько форм недуга. Этот тип заболевания может развиваться в двух типах:
- спастический – характеризуется воспалительный процесс сильными болевыми приступами в разных отделах кишечника, поэтому боли не проявляются в одном месте;
- неспецифический язвенный – боль распространяется по всему кишечнику, образуются язвы и кровотечения.
По этиологическому фактору клиницисты определили такие дополнительные формы хронического недуга:
- инфекционный;
- аллергический;
- токсический;
- лучевой;
- ишемический;
- комбинированный.
По принципу распространения воспалительного процесса есть две формы:
- сегментарный – патологическое действие происходит только в одном отделе;
- тотальный — поражаются все части толстого кишечника. Характерна эта форма для неспецифического язвенного колита.
Развивается патология в разной степени, поэтому клиницистами определены три стадии формирования недуга:
- лёгкая – быстро достигается ремиссия;
- средняя – больному нужна диета, лекарства для устранения симптомов;
- тяжёлая – обострение возникает очень часто, диагностируются серьёзные расстройства.
Заболевание характеризуется проявлением характерной клинической картины. Чтобы недуг было проще определить, пациент должен ориентироваться во всех проявлениях и быстро отличать аномальные признаки. Симптомы хронического колита характеризуются такими показателями:
- болевой синдром в животе – проявляются в спастическом характере в левой подвздошной зоне;
- нарушение стула – запоры характеризуются выделением слизи с конкрементами, приступы к дефекации возникают по 15 раз в день;
- усиленное выделение газов;
- вздутие живота;
- урчание в кишечнике;
- отрыжка;
- тошнота и недомогание;
- быстрая утомляемость;
- слабость;
- зловоние в ротовой полости;
- нарушенный сон;
- бледный оттенок кожи.

Боль – ведущий симптом хронического колита
Так как хроническая форма заболевания развивается в разных типах, то важно понимать, как может проявлять себя неспецифический язвенный колит и спастический.
Заболевание, характеризующееся язвенными образованиями, в моменты обострения характеризуется появлением отёчности стенок кишечника, они начинают кровоточить, что приводит к выделению конкрементов с примесью крови или тёмному оттенку, а также формирование новообразований.
Признаки хронического колита неспецифической язвенной формы:
- гной и кровь в конкрементах;
- диарея переходит в длительные запоры;
- боль внизу живота;
- увеличение нижней части живота в объёме;
- высокая температура;
- ухудшение аппетита;
- воспаления глаз;
- мышечная слабость;
- приступы боли в суставах.
Симптомы хронического колита спастического типа:
- формируются болевые спазмы – ночью или при отказе от еды;
- увеличение живота;
- сильное выделение газов;
- замещение диареи запорами, и наоборот;
- бессонница;
- испражнение кишечника проходит раз в несколько дней;
- урчание в животе.
Для уменьшения обострения симптоматики больному всегда нужно придерживаться правильной терапии и соблюдать диету.
Если больной диагностировал у себя обострение хронического колита, то ему нужно обратиться к гастроэнтерологу. Сначала собирается анамнез — выявляются жалобы пациента, определяются прочие болезни, степень недуга по проявлениям и остальные показатели. Потом больному назначается проведение анализа крови, мочи и кала, по которым доктор может понять, насколько серьёзны нарушения в ЖКТ и есть ли инфекция. В диагностических целях медик также проводит инструментальные исследования такими методами:
- ирригоскопия – рентгенография кишечника с наполнением контрастным веществом;
- ректороманоскопия – в задний проход вводится эндоскопический аппарат для осмотра кишки;
- колоноскопия – эндоскопический метод обследования всего кишечника.
Для исключения иных патологий и уточнения формы хронического колита, больному может проводиться УЗИ.
Когда у человека диагностируется подобный недуг, у него сразу возникает вопрос, как лечить хронический колит. Эта патология относится к разряду тех заболеваний, которые нужно лечить в стационаре. В моменты обострения пациенту лучше придерживаться комплексной терапии и соблюдать все рекомендации доктора.
В первые дни воспалительного периода лечащий врач советует больному воздержаться от употребления какой-либо пищи. Пациенту назначается диета №4, в рамках которой на кишечник оказывается минимальное воздействие, предотвращаются механические и химические воздействия и уменьшаются шансы на появление брожения.

Диета №4
Диета при хроническом колите заключается в соблюдении таких правил:
- раздельное питание;
- приёмов пищи должно быть не меньше 6 за сутки;
- еда должна быть измельчённая и тщательно пережёванная.
Во время диетотерапии больному можно есть такие продукты:
- белый хлеб, немного засохший, или сухарики;
- слизистые первые блюда;
- мясо, рыба и птица постного сорта;
- фрикадельки;
- котлеты на паровой бане;
- каши на воде;
- сок из фруктов и ягод;
- некрепкий кофе;
- сырые яблоки;
- чай;
- кисель.
Назначенное доктором лечение строго запрещает добавлять в рацион такие продукты:
- дрожжевые изделия;
- копчёности;
- острые, маринованные, солёные, жирные ингредиенты;
- молоко и молочную продукцию;
- овощи и фрукты;
- сладости;
- газировку;
- пшённую, перловую и ячневую каши.
В моменты обострения хронического колита кишечника доктора обязательно назначают медикаментозное лечение. Среди препаратов используются антибиотики для устранения патогенных микроорганизмов, а также лекарства для восстановления микрофлоры после антибактериальной терапии.
Обязательно нужно принимать витамины группы В и аскорбиновую кислоту. Также медикаментозное лечение заключается в употреблении таких лекарств:
- обволакивающие и вяжущие препараты;
- активированный уголь при метеоризме;
- ферментные.
Ещё для эффективного лечения доктора используют физиотерапию. Пациентам назначается кишечный душ, диатермия, грязевые аппликации, санаторно-курортное оздоровительное лечение. Во время периода ремиссии больному рекомендованы тёплые ванны, парафинотерапия и грязелечение.
На хроническом этапе развития колита больному важно соблюдать все рекомендации доктора, чтобы не вызывать обострения. Для этого нужно отстраняться от причин появления первого приступа, придерживаться назначенной диеты, вести правильный способ жизни, вовремя обращаться за консультацией к врачам, проходить плановые обследования, а также полностью исключить из жизни никотин и спиртные напитки.
okgastro.ru
Хронический колит – симптомы и лечение
Колит – обобщающий термин, которым обозначают воспалительно-дистрофические поражения толстого кишечника. Чаще всего речь идет о панколите, при котором толстая кишка поражается на всем своем протяжении, но возможно развитие патологического процесса в каком-либо одном из ее отделов. Наиболее частые формы хронического колита – проктит и проктосигмоидит.
Причины развития колитов очень разнообразны. Алиментарные колиты развиваются в результате длительного нарушения рациональной диеты и режима питания. Заболевание может вызываться бактериями (сальмонеллы, шигеллы), патогенными грибами, паразитами. Очень часто хронический колит сопровождает ахилические гастриты, панкреатит и хронический энтерит. Иногда встречаются случаи развития болезни в результате хронического копростаза (наличие механического препятствия продвижению каловых масс по толстому кишечнику).
Обычно хронический колит развивается в результате сочетания нескольких этиологических факторов, но иногда причину болезни установить не удается.
Симптомы хронического колита
 Основной симптом хронического колита — тупого, ноющего, схваткообразного характера боли по ходу кишечника.
Основной симптом хронического колита — тупого, ноющего, схваткообразного характера боли по ходу кишечника.Частый симптом, сопровождающий хронический колит – тупые, ноющие или схваткообразные боли в животе, локализующиеся в его боковых или нижних отделах, иногда без четкой локализации. Интенсивность болей обычно усиливается после приема пищи или перед дефекацией и может ослабляться после нее, отхождения газов или после очистительной клизмы. Нередко у больных возникает метеоризм вследствие нарушения переваривания пищи.
Основной симптом обострения заболевания – нарушения стула, проявляющиеся чаще всего диареей (от 3 до 15 раз в сутки) или запорами. Нередки случаи, когда наблюдается чередование этих состояний. Больные жалуются на чувство недостаточного опорожнения кишечника, при этом во время дефекации выделяется небольшое количество кашицеобразных каловых масс со слизью. Часто обострение процесса проявляется появлением ложных позывов на дефекацию, сопровождающихся отхождением газов с отдельными комочками каловых масс или слизи с прожилками крови.
Больные хроническим колитом часто жалуются на диспепсические расстройства, такие как снижение аппетита, отрыжка, тошнота, горький привкус во рту. При длительно текущем колите у больных может снижаться масса тела.
Общее состояние больных хроническим колитом обычно остается удовлетворительным, но в тяжелых случаях может наблюдаться недомогание, общая слабость, снижение трудоспособности.
Лечение хронического колита
Обострение заболевания чаще всего требует стационарного лечения.
В первые дни обострения рекомендуется голодание. Затем больным назначается лечебная диета №4, щадящая пораженные стенки кишечника от механических и химических воздействий, а также направленная на недопущение возникновения процессов брожения в кишечнике. Питание должно быть дробным, 6–7 раз в сутки, рекомендуется тщательно пережевывать или предварительно измельчать пищу.
Рекомендуется употреблять в пищу черствый белый хлеб или сухари из него, слизистые супы, мясо, птицу и рыбу нежирных сортов в виде суфле, фрикаделек, паровых котлет. Овощи допускается есть только в отварном виде, желательно протертые или измельченные в пюре, крупяные каши рекомендуется разваривать на воде. Из фруктов разрешается употреблять в пищу только протертые сырые яблоки. Рекомендуются чаи, некрепкий кофе без добавления молока, фруктовые и ягодные соки (кроме виноградного, сливового и абрикосового), кисели, отвары шиповника и черной смородины.
Исключаются из диеты все, кроме выше названных, мучные изделия, копчености, острое, маринованное, соленое, жирные сорта мяса, птицы и рыбы, молоко и молочные продукты, пшенная, перловая и ячневая каши. Нельзя употреблять в пищу свежие овощи и фрукты, сладости, газированные напитки.
В период обострения медикаментозная терапия включает назначение антибактериальных препаратов широкого спектра действия для угнетения патогенной флоры кишечника, поскольку в подавляющем большинстве случаев заболевание сопровождается дисбактериозом.
После курса антибактериальной терапии необходимо провести лечение, направленное на восстановление нормальной микрофлоры кишечника. С этой целью назначаются препараты, содержащие бифидо- и лактобактерии (Бифидумбактерин, Бификол, Линекс, Аципол, Нормофлорин).
Витаминотерапия при обострении хронического колита проводится парентерально, больным назначаются витамины группы В, аскорбиновая кислота. В дальнейшем рекомендуется курсовой прием поливитаминных препаратов (Биомакс, Алфавит, Витрум).
Для лечения диареи больным назначаются обволакивающие и вяжущие средства. Широко используются растительные настои и отвары, содержащие дубильные вещества (отвары корневищ лапчатки, змеевика, настой ольховых шишек, плодов черемухи и черники). При поражении нижних отделов толстого кишечника (проктосигмоидит, проктит) вяжущие средства полезно применять в виде лекарственных клизм (ромашковые, протарголовые) или микроклизм (взвесь висмута нитрата).
Если колит протекает с запорами, то рекомендуется увеличение в рационе количества продуктов, богатых растительной клетчаткой (протертые овощи и фрукты). При атонии толстого кишечника полезны лечебная физкультура, массаж живота, растительные слабительные средства.
Больным, которых беспокоит метеоризм, назначают активированный уголь, настой листьев мяты перечной или отвар ромашки.
Назначение ферментных препаратов (Мезим, Креон, Панкреатин) необходимо в случае нарушения переваривания пищи. Чаще всего эти препараты назначаются при хронических колитах, сопровождающихся секреторной недостаточностью поджелудочной железы, желудка или энтеритом.
Далеко не последнее место в лечении хронических колитов занимает физиотерапия. Больным назначаются кишечный душ, диатермия, грязевые аппликации. Большой популярностью пользуется санаторно-курортное лечение на курортах Ессентуки, Друскининкай и Железноводск.
Профилактика развития хронического колита, а также его обострения, сводится к своевременному и правильному лечению острых инфекционных болезней кишечника и гельминтозов. Необходимо соблюдение режима питания и полноценной рациональной диеты.
К какому врачу обратиться
 Чтобы восстановить нормальный состав микрофлоры кишечника, больному хроническим колитом могут быть назначены пробиотики.
Чтобы восстановить нормальный состав микрофлоры кишечника, больному хроническим колитом могут быть назначены пробиотики.Хронический колит лечит врач-гастроэнтеролог. Дополнительно поможет консультация врача-диетолога. В диагностике колитов важна роль врача-эндоскописта.
Загрузка…Посмотрите популярные статьи
myfamilydoctor.ru
Хронический колит, лечение хронического колита, симптомы хронического колита
Колит – воспаление слизистой оболочки толстой кишки. Колит хронический — это воспалительные, дистрофические и строфические изменения слизистой толстой кишки, которые сопровождаются ее моторными и секреторными нарушениями. Колит хронический – одно из наиболее часто встречающихся заболеваний системы пищеварения. Нередко сочетается с воспалительным поражением тонкой кишки (энтероколит) и желудка.
Происхождение хронического колита
Причины хронического колита; инфекционные заболевания (прежде всего дизентерия), дефекты питания, воздействия токсических веществ (свинец, мышьяк, ртуть), лекарственных препаратов (бесконтрольный прием антибиотиков, слабительных), болезни желудочно-кишечного тракта (панкреатиты, гастриты).
Колиты инфекционного происхождения могут быть вызваны возбудителями кишечных инфекций, в первую очередь шигеллами и сальмонеллами, возбудителями других инфекционных заболеваний (микобактерии туберкулеза и др.), условнопатогенной и сапрофитной флорой кишечника человека (вследствие дисбактериоза). В терапевтической практике наибольшее распространение имеют колиты неинфекционного происхождения. Алиментарные колиты возникают вследствие длительных и грубых нарушений режима питания и рациональной диеты. Сопутствующие колиты, сопровождающие ахилические гастриты, панкреатиты с внешнесекреторной недостаточностью поджелудочной железы или хронические энтериты, развиваются вследствие систематического раздражения слизистой оболочки толстой кишки продуктами недостаточно полного переваривания пищи, а также в результате дисбактериоза. Токсические колиты возникают вследствие длительных экзогенных интоксикаций соединениями ртути, свинца, фосфора, мышьяка и др. Лекарственные колиты связаны с длительным бесконтрольным применением слабительных средств, содержащих антрогликоэиды (препараты корня ревеня, крушины, плода жостера, листа сенны и др.), антибиотиков и некоторых других лекарств. Токсические колиты эндогенного происхождения возникают вследствие раздражения стенки кишки выводимыми ею продуктами, образовавшимися в организме (при уремии, подагре).
Колиты аллергической природы наблюдаются при пищевой аллергии, при непереносимости некоторых лекарственных и химических веществ, повышенной индивидуальной чувствительности организма к некоторым видам бактериальной флоры кишечника и продуктах распада микроорганизмов. Колиты вследствие длительного механического раздражения стенки толстой кишки возникают при хроническом копростазе, злоупотреблении слабительными клизмами и ректальными свечами и т. д. Нередко хронические колиты имеют несколько этиологических факторов, которые взаимно усиливают действие.
Симптомы хронического колита
Основные признаки хронического колита: тупые, ноющие, схваткообразные боли в разных отделах живота, но иногда разлитые без четкой локализации, они всегда интенсивные после еды и ослабевают после дефекации и отхождения газов. Могут усиливаться при ходьбе, тряске, после очистительных клизм. Урчание и метеоризм — вздутие живота, сочетание поносов и запоров (неустойчивый стул), ощущение неполного опорожнения кишечника, после еды могут возникать позывы к дефекации. Понос бывает до 5-6 раз в сутки, в кале примеси слизи или крови в виде прожилок. Могут присоединиться боли в заднем проходе из-за воспаления слизистой прямой и сигмовидиой кишки. При пальпации живота определяется болезненность по ходу толстого кишечника, чередование его спазмированных и расширенных участков. Течение заболевания волнообразное: ухудшения сменяются временной ремиссией.
Проктит и проктосигмоидит – наиболее частые формы хронического колита. В их происхождении особую роль играют бактериальная дизентерия, хронический запор, систематическое раздражение слизистой оболочки прямой кишки при злоупотреблениях слабительными и лечебными клизмами, свечами. Проявляются болью в левой подвздошной области и в области заднего прохода, болезненными тенезмами, метеоризмом; боль может сохраняться некоторое время после дефекации, возникать при проведении очистительной клизмы. Нередко наблюдаются запоры в сочетании с тенезмами; стул необильный, иногда типа “овечьего кала”, содержит много видимой слизи, а нередко кровь и гной. При пальпации отмечается болезненность сигмовидной кишки, ее спастическое сокращение или урчание (при поносе). В ряде случаев выявляется дополнительная петля сигмовидной кишки- “долихосигма” (врожденная аномалия развития). Осмотр анальной области и пальцевое исследование прямой кишки позволяют оценить состояние ее сфинктера, выявить нередко встречающуюся сопутствующую патологию, развивающуюся на фоне хронического проктита (геморрой, трещины заднего прохода, парапроктит, выпадение прямой кишки и др.). Большое диагностическое значение имеет ректороманоскопия.
Лечение хронического колита
Лечение хронического колита в период обострения проводится в стационаре;
Питание дробное 6-7 раз в cyтки, назначается диета. диета – механически щадящая (слизистые супы, пюре, фрикадельки, паровые мясные и рыбные котлеты и т. д.). Пища должна содержать 100-120 г белка, 100-120 г легко усвояемых жиров (сливочное, растительное масла), около 400-500 г углеводов. В период наибольшей остроты процесса временно ограничивают поступление в организм углеводистых продуктов (до 350 и даже 250 г) и жиров. Жиры переносятся и усваиваются больными хроническими заболеваниями кишечника лучше, если они поступают в организм не в чистом виде, а в связи с другими пищевыми веществами (в процессе кулинарной обработки пищи). Переносимость углеводов и растительной клетчатки значительно повышается при их соответствующей кулинарной обработке (протирание, варка на пару, в наиболее тяжелых случаях – гомогенизированные овощные пюре и пр.).
При выраженном обострении первые один два дня рекомендуется голод. В диетическом питании — слизистые супы, некрепки мясные бульоны, протертые каши на воде, отварное мясо в виде паровых котлет фрикаделек, яйца всмятку, вареная речная рыба, кисели, сладкий чай. Антибактериальную терапию назначают курсами по 4-6 дней, при легкой и средней степени тяжести — сульфаниламиды, при отсутствии с них эффекта — антибиотики широкого спектра действия: тетрациклин, биомицин в обычной терапевтической дозировке. В тяжелых случаях — комбинация антибиотиков с сульфаниламидами. При выраженных болях — спазмолитики (папаверин, но-шпа, платифиллин). Витамины группы В, аскорбиновую кислоту лучше в инъекциях. При преимущественном поражении прямой кишки назначают лечебные клизмы масляные (масло облепихи, шиповник, рыбий жир с добавлением 5-10 капель витамина А), а также противовоспалительные с гидрокортизоном. Вне обострения показано санаторно-курортное лечение.
Витамины при хроническом колите назначают внутрь в виде поливитаминов или парентерально (С, B2 B6, В12 и др.). Фрукты используют в виде киселей, соков, пюре, в печеном виде (яблоки), а в период ремиссии – ив натуральном виде, за исключением тех, которые способствуют усилению процессов брожения в кишечнике (виноград) или обладают послабляющим действием, что нежелательно при поносах (чернослив, инжир и др.). Холодная пища и напитки, низкомолекулярные сахара, молочнокислые продукты с кислотностью выше 90 гр. по Тернеру усиливают перистальтику кишечника, поэтому их при обострениях колита и поносах назначать не следует. Исключают острые приправы, пряности, тугоплавкие жиры, черный хлеб, свежие хлебные продукты из сдобного или дрожжевого теста, капусту, свеклу, кислые сорта ягод и фруктов, ограничивают поваренную соль.
С целью повышения реактивности организма назначают подкожно экстракт алоэ (по 1 мл 1 раз в сутки, 10-15 инъекций), пеллоидин (внутрь по 40-50 мл 2 раза в день за 1-2ч до еды или в виде клизм по 100 мл 2 раза в день в течение 10-15 дней), проводят аутогемотерапию.
При проктосигмоидите назначают микроклизмы (ромашковые, таниновые, протарголовые, из взвеси висмута нитрата), а при проктите – вяжущие средства (ксероформ, дерматол, цинка окись и др.) в свечах, нередко в комбинации с белладонной и анестезином.
При поносе рекомендуются вяжущие и обволакивающие средства (танальбин, тансал, висмута нитрат основной, белая глина и др.), настои и отвары растений, содержащие дубильные вещества (отвары 15:2000 корневищ змеевика, лапчатки или кровохлебки по 1 столовой ложке 3-6 раз в день, настой или отвар плодов черемухи, плодов черники, соплодий ольхи, травы зверобоя и др.), холинолитики (препараты белладонны, атропина сульфат, метацин и др.). Холино- и спазмолитики назначают при спастическом колите.
При выраженном метеоризме рекомендуется уголь активированный (по 0,25-0,5 г 3-4 раза в день), настой листа мяты перечной (5:200 по 1 столовой ложке несколько раз в день), цветков ромашки (10:200 по 1-2 столовые ложки несколько раз в день) и другие средства. Если понос обусловлен в первую очередь секреторной недостаточностью желудка, поджелудочной железы, сопутствующим энтеритом, полезны препараты пищеварительных ферментов – панкреатин, фестал и др.
Большое место в терапии обострении хронических колитов занимают физиотерапевтические методы (кишечные орошения, грязевые аппликации, диатермия и др.) и санаторно-курортное лечение (Ессентуки, Железноводск, Друскининкай, местные санатории для больных с заболеваниями кишечного тракта).
Трудоспособность больных при средней тяжести и тяжелых формах хронических колитов, особенно сопровождающихся поносами, ограничена. Им не показаны виды работ, связанные с невозможностью соблюдать режим питания, частые командировки.
Профилактика хронического колита: Необходимы профилактика и своевременное лечение острых колитов, диспансеризация реконвалесцентов, санитарно-просветительная работа, направленная на разъяснение населению необходимости соблюдения рационального режима питания, полноценной диеты, тщательного прожевывания пищи, своевременной санации полости рта, а при необходимости – протезирования зубов, занятий физической культурой и спортом, укрепления нервной системы. Необходимо строгое соблюдение правил техники безопасности на производствах, связанных с химическими веществами, способными вызвать поражения толстой кишки.
При колите назначают сбор:
• Ромашка аптечная (цветки) 10,0
• Солодка голая (корень) 10,0
• Зверобой продырявленный (трава) 20,0
• Чистотел большой (трава) 20,0
• Мята перечная (листья) 20,0
Отвар принимают по 1 стакану 2 раза в день перед едой.
В качестве желчегонного средства рекомендуется сбор:
• Цикорий (корень) 40,0
• Бессмертник песчаный (цветки) 40,0
• Одуванчик лекарственный (корень) 40,0
Настой принимают по 1/3 стакана натощак 3 раза в день.
Для предупреждения привыкания к лекарственным сборам рекомендуется периодически менять их состав.
Хронический колит симптомы
ЖАЛОБЫ И ОБЪЕКТИВНОЕ ИССЛЕДОВАНИЕ
Основные проявления хронического колита – боли в животе и расстройства стула. Боли спастического или ноющего характера в нижних и боковых отделах живота возникают через 7-8 ч после еды и уменьшаются после отхождения газов и дефекации. Локализация болей зависит от распространённости процесса.
При сигмоидите боли локализуются в левой подвздошной области, при илеотифлите – в правой половине живота с иррадиацией в поясницу.
При вовлечении в процесс регионарных лимфатических узлов боли постоянные, усиливаются при быстрой ходьбе, тряске, а также после клизм. При солярите боли жгучие, сверлящие, реже тупые, локализованы около пупка, иррадиируют в спину и нижнюю часть живота. Изменения стула – запоры, как правило, чередуются с поносами. Характерны ложные позывы и чувство неполного опорожнения кишечника. У большинства больных возникают вздутие живота, тошнота, отрыжка, неприятный привкус во рту. При пальпации выявляют болезненность, утолщение, растяжение отдельных петель кишечника.
КОПРОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
В кале обнаруживают большое количество слизи, при его микроскопическом исследовании выявляют лейкоциты и эритроциты. При бактериологическом исследовании кала обнаруживают нарушение микрофлоры толстой кишки – наличие условно-патогенной микрофлоры, качественные изменения нормальной микрофлоры, присущие различным стадиям дисбактериоза.
РЕНТГЕНОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
Рентгенологическое исследование (ирригография) позволяет установить локализацию процесса, характер изменений рельефа слизистой оболочки, наличие дискинезии, дифференцировать с другими заболеваниями толстой кишки.
РЕКТОРОМАНОСКОПИЯ И КОЛОНОСКОПИЯ
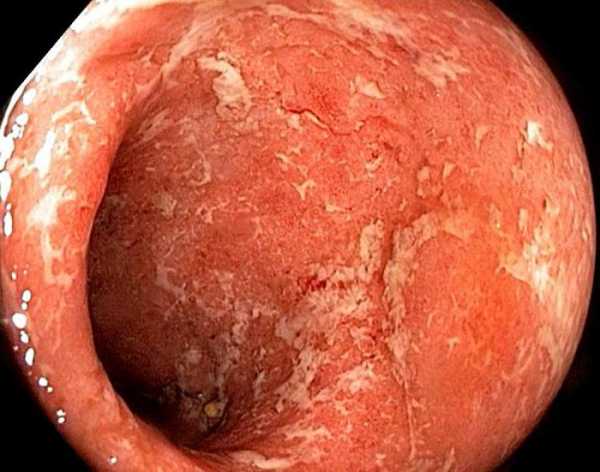
Выявляют катаральные (стенка кишки гиперемирована, отёчна, с налётом слизи) и атрофические (бледная, истончённая, с сетью просвечивающих мелких сосудов) изменения слизистой оболочки.
Дифференциальная диагностика
Симптоматика хронического колита неспецифична, поэтому при проведении дифференциальной диагностики в первую очередь необходимо исключить Более тяжёлые заболевания толстой кишки – опухоли, неспецифический язвенный колит, болезнь Крона.
Вторая группа заболеваний, с которой приходится дифференцировать хронический колит, – функциональные расстройства толстой кишки (синдром эаздражённой кишки) и вторичные изменения толстой кишки при патологии других органов (гастрит, панкреатит, холецистит, урологические и гинекологические заболевания). В дифференциальной диагностике с вторичными колитами помогает выявление основного заболевания.
У части больных с клинической картиной хронического колита выявляют только функциональные нарушения без эндоскопических и гистологических признаков воспаления. Это позволяет диагностировать синдром раздражённой кишки.
spasmoblock.ru
Хронический колит | Справочник Садовской
Колит представляет собой воспаление слизистой оболочки толстой кишки. Когда болезнь не лечат, то она становиться хронической и сопровождается ремиссиями.
Длительное воспаление, характеризующееся продолжительным течением, в области толстой кишки, которое сопровождается поражением слизистой оболочки толстой кишки, и неприятными симптомами вроде запоров, урчания, диареи и метеоризма называется хроническим колитом. Важно различать симптомы этого недуга и других схожих заболеваний.
Симптомы хронического колита
Симптомы заболевания имеют волнообразное течение. Это обозначает, что обострения сменяются периодами ремиссии. К основным симптомам хронического колита относят:
- кал со слизью;
- тупую и ноющую боль в животе;
- метеоризм;
- нарушение стула.
Основным признаком недуга является воспаление прямой кишки совместно с толстой. Воспалительный процесс в нижнем отделе кишечника называется проктитом. На фоне патологического процесса образуются запоры, а вместе с ними и расширение вен заднепроходного отверстия. Обострение характеризуется испражнениями с кровяными сгустками.

Что такое колит
Колит кишечника характеризуется нарушения со стороны центральной нервной системы, такие как:
- неврозы;
- недомогание;
- слабость;
- головокружение;
- сильное беспокойство;
- тревога.
Если игнорировать симптомы
Игнорирование симптомов заболевания приводит к осложнениям. Это свидетельствует про тяжелое течение хронического колита.
Если игнорировать симптомы патологии, то возможны следующие осложнения:
- кровотечения в кишечнике;
- сужение кишечного просвета;
- омертвление клеток в живом организме.
Диагностика колита
Важно учитывать заболевания в анамнезе. Наиболее часто данный патологический процесс относится к приобретенным. Жалобы пациента учитываются, но проводится обязательная диагностика, во время которой выполняют анализ крови и мочи, а также копрограмму.
Это лабораторное исследование нужно для подтверждения диагноза. Копрограмма позволяет исследовать каловое содержимое. Также проводится колоноскопия – процедура, позволяющая выявить эрозии, язвы.
В качестве вспомогательного исследования проводят ирригоскопию – рентгенологическую процедуру, которая выявляет изменения в слизистой толстой кишки. Очень важно дифференцировать эту патологию от аппендицита и опухолевых образований.
Лечение хронического недуга
Терапия заболевания подразумевает госпитализацию в отделение проктологии. Необходимо придерживаться диеты №4. Полезно паровое приготовление пищи, отвары шиповника, бульоны и белый хлеб.
Симптомы хронического колита.
При отсутствии воспаления необходимо соблюдать диету №4б. Диетическое питание включает следующие продукты:
- сливочное масло;
- крупы;
- молочные каши;
- макароны;
- сыр;
- яблоки.
Если у пациента наблюдаются нарушения пищеварения в виде поноса, то используют средства с обволакивающим действием, препараты и средства, которые укрепляют стул:
- травяные настойки;
- медь сульфат
- висмут нитрат.
Могут назначаться Имодиум, активированный уголь, мятные настойки, свечи. Проктолог может прописать физиотерапию совместно с антибиотиками. Лечение хронического колита с запорами проводится диетой, включающей продукты с клетчаткой, микро- и макроэлементы, минералы и витамины. Диета включает продукты:
- отруби;
- хлеб с отрубями;
- растительные масла;
- свекла;
- черная смородина;
- морковь.
Среди напитков следует отдать предпочтение чистой воде, компоту и натуральным сокам. Можно употреблять молочные продукты (йогурт, кефир). Методы, как лечить хронический колит:
- препараты;
- народные средства.
Препараты
Медикаментозная терапия хронического колита подразумевает прием противомикробных и антибактериальных средств. Препараты для лечения хронического колита:
| Группы препаратов | Названия медикаментов |
| Противомикробные | Тетрациклин, Фуразалидон, Эмигил |
| Снятие спазмов кишечника | Дюспаталин, Папаверин, Дибазол |
| Слабительные | Дюфалак, Бисакадил, Лактусан |
| Пребиотики | Максилак, Лактузан, Прелакс |
Как применять препараты указано в инструкции. Перед приемом, следует проконсультироваться с врачом по поводу целесообразности лечения.
Народные средства
Перед лечением колита следует исключить возможность возникновения аллергической реакции. Необходимо чередовать применение трав, так как они могут вызывать привыкание.
Рецепты приготовления и применения народных средств:
- Добавить 1 ст. л. семян аниса в стакан кипятка. Пить вместо обычного чая.
- Заварить в 1 ст. л. сены в стакане кипятка. Настоять и пить по 50 мг на ночь.
- Настоять 2 ст. л. порошка из семян облепихи в 0,5 л кипятка. Пить по стакану перед сном.
- Залить 100 г семян льна литром кипятка, настоять. Пить по стакану на ночь.
- Добавить в 0,5 л кипятка 100 г листьев одуванчика, прокипятить 10 минут, настоять и процедить. Пить по ½ стакана 3 раза в сутки.
Прогноз хронического колита
Профилактика основывается на предотвращении развития обострения хронического колита. Также назначается лечение, которое способствует появлению заболевания. Не менее важно сбалансированно питаться, соблюдать правила личной гигиены.
Необходимо оказывать помощь больным с острой стадией колита. В этом случае прогноз является благоприятным.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
medicina.top
Симптомы и лечение колита кишечника у взрослых: хронический, острый, язвенный
Тяжесть и дискомфорт в животе, распирающая боль и расстройство стула – это лишь немногие симптомы колита кишечника у взрослых. Как правило, клинические проявления, их интенсивность и выраженность зависят от причины развития заболевания и его типа. Очень часто признаки колита ошибочно принимают за кишечную колику, которая является распространенным симптомом большинства патологий пищеварительного тракта. Поэтому распознать недуг и своевременно назначить терапию может только врач.
Что такое колит кишечника?
Это заболевание характеризуется воспалением слизистой оболочки органа, ее опуханием и изъязвлением. Такое состояние приводит к расстройству процессов кишечного всасывания и устранения пищеварительных отходов естественным путем. В результате у человека появляются спазматические боли в животе, повышенное газообразование, вздутие и диарея.
Воспалительное поражение слизистого эпителия толстой кишки ухудшает проницаемость сосудов, способствует накоплению жидкости и формированию отека. Отечность стенки органа препятствует нормальной моторике, нарушает выработку слизистого секрета, который образуется в его просвете. На фоне этих процессов проявляются признаки колита.
Причины возникновения
Существует множество факторов, влияние которых приводит к развитию рассматриваемой патологии. Среди них можно выделить следующие:
- Инфекции, вызванные проникновением патогена (вируса, бактерии или паразита) в кишечную микрофлору. Наиболее распространенными возбудителями колита считаются Shigella, Yersinia, Escherichia coli, Campylobacter, Salmonella, Clostridium difficile, Entamoeba histolytica. Развиваются в результате употребления загрязненной воды и пищи, несоблюдения правил санитарии и личной гигиены.
- Ишемия, связанная с нарушением кровоснабжения толстой и тонкой кишки в результате повышенного/пониженного КД, анемии, изменения концентрации холестерина в крови, механической обструкции и пр.
- Медикаменты, нарушающие работу кишечника и провоцирующее воспаление слизистой оболочки толстой кишки. К таким препаратам относятся нейролептики, антибиотики, слабительные. Продолжительный прием лекарственных средств усугубляет состояние больного и усиливает выраженность клинических проявлений.
- Питание. Нерегулярное потребление пищи, избыток жареных, жирных, копченых, острых, соленых и сдобных блюд и продуктов в рационе, алкогольные предпочтения – все это влечет за собой воспаление толстой кишки.
- Аллергия может выступать причиной колита у детей. Среди взрослого населения аутоиммунное воспаление толстой кишки представлено болезнью Крона.
- Отравление токсинами, среди которых ртуть, мышьяк, фосфор, свинец и прочие ядохимикаты.
- Наследственность, обусловленная генетическими нарушениями, а также врожденные патологии развития ребенка.
- Возраст. У людей старше 30 лет риск возникновения заболевания существенно увеличивается из-за неправильного образа жизни.
Помимо перечисленных выше, существуют и другие причины колита. В их числе эмоциональные перегрузки, психические и нервные расстройства, переутомление, перегрев организма, а также дисбактериоз.
Виды заболевания
В медицинской практике принята определенная классификация рассматриваемого заболевания. В зависимости от характера течения различают:
- Острый колит – отличается стремительным развитием и выраженной яркой симптоматикой. Человек испытывает сильные боли, спазмы, газы. Чаще всего такая форма заболевания возникает в результате проникновения в организм патогенов (сальмонеллы, стафилококка).
- Хронический колит – развивается в течение длительного времени, имеет смазанную симптоматику, свойственную и для других гастроэнтерологических патологий. Клинические проявления включают вздутие живота, боль, нестабильный стул. Для хронического колита свойственно чередование периодов ремиссии и рецидива.
В зависимости от причины развития, различают следующие виды кишечного колита:
- Язвенный. Характеризуется геморрагически-гнойным воспалением и изъязвлением внутренней оболочки органа. Патологический процесс обычно охватывает сигмовидную и прямую кишку, но также может повлиять на весь толстый кишечник. В большинстве случаев является неспецифическим, с осложненным длительным течением.
- Спастический. Такую форму колита часто называют синдромом раздраженного кишечника (СРК). Характеризуется хроническим воспалением слизистой оболочки толстой кишки, снижением тонуса и нарушением моторики.
- Катаральный. Представляет собой наиболее легкую форму колита. Особенностью является повышенное выделение слизистого секрета в просвете толстой кишки.
- Атрофический. Сопровождается деструктивными изменениями гладкой мускулатуры органа, что приводит к снижению перистальтики и потере тонуса, то есть развивается атония.
- Эрозивный. По симптоматике напоминает язвенный колит кишечника, но считается его начальной стадией. Характеризуется незначительным изъязвлением внутренней стенки толстой кишки. При отсутствии лечения дает серьезные осложнения.
- Диффузный. В отличие от очаговой формы болезни, патологический процесс охватывает все отделы толстого кишечника.
На этом видео Елена Малышева рассказывает о лечении язвенного колита.
Симптомы колита
Клинические проявления заболевания отличаются в зависимости от его вида, но общие включают боль в животе и понос. Болевой синдром можно охарактеризовать как тупой, ноющий или схваткообразный. Тягостные ощущения распространяются на всю наружную поверхность брюшиной стенки, могут отдавать в крестец, справа или слева в спину и грудную клетку. После опорожнения кишечника и отхождения газов боль отступает.
Другие признаки, которые не всегда присутствуют, но свойственны колиту:
- наличие кровавых или гнойных включений в каловых массах;
- спастические запоры;
- вздутие живота;
- метеоризм;
- тенезмы – ложные болезненные позывы на испражнение;
- тошнота, чувство жжения в желудке, потеря аппетита и веса;
- анемия.
Повышение температуры тела, озноб, головная боль и другие признаки инфекционного или воспалительного процесса могут проявляться в зависимости от причины заболевания.
Диагностика
Симптомы, наводящие на мысль о колите, обрабатываются путем получения истории болезни, физического осмотра и лабораторных испытаний – общеклинического анализа крови, копрограммы и бактериологического посева кала. Однако нужно понимать, что клинические исследования неспецифичны, и могут указывать на другие заболевания со схожей симптоматикой.
Для более точной диагностики потребуется проведение инструментальных тестов:
- УЗИ органов брюшной полости.
- Колоноскопия.
- Фиброилеолоноскопия.
- Рентгенологическое исследование.
- Контрастная ирригоскопия для выявления злокачественных опухолей или полипов.
Важным условием диагностики колита является проведение биопсии. Во время эндоскопии производится забор материала – крошечных фрагментов патологически измененной стенки кишечника (обычно около 2 мм), после чего он исследуется под микроскопом гистопатологом. Такая процедура может предоставить важную информацию о причинах заболевания и степени повреждения органа.
Как лечить колит кишечника
При появлении симптомов патологии необходимо срочно обращаться к врачу, поскольку запущенные формы повышают риск развития осложнений, порой, довольно серьезных (в том числе летальный исход). Своевременно начатое лечение колита кишечника в большинстве случаев ограничивается корректировкой меню и режима питания.
- Для снятия воспаления прописываются таблетки соответствующего действия – Ибупрофен, Кеторолак, Парацитамол. Часто эффективными оказываются ректальные свечи, которые влияют на воспалительный процесс «изнутри». Чаще всего используются суппозитории с ромашкой и календулой.

- Если причиной развития болезни стали паразиты (к примеру, гельминты или лямблии), то понадобятся препараты для их уничтожения – Вормил, Вермокс, Пирантел, Немозол.

- Антибактериальная терапия оправдана в случае инфекционного колита. Чаще всего рекомендуют Цифран, Левомицетин, Нормиксом, Полимиксин. Назначение препарата должно осуществляться только врачом. Самолечение строго противопоказано! Неправильный прием лекарства может спровоцировать развитие дисбактериоза кишечника.

- Для нормализации микрофлоры после окончания лечения антибиотиками либо параллельно с ними, назначаются препараты для восстановления баланса пробиотических бактерий в кишечнике. На фоне их приема отмечается нормализация стула, устранение избыточных газов, повышение аппетита. Наиболее эффективными средствами этой группы считаются Бифиформ, Линекс, Наринэ, Субалин, Пробифор и т.д.

- В качестве обезболивающих медикаментов для снятия спазмов и назначаются лекарства типа Но-Шпы, Дюспаталина, Темпалгина.

Лечение колита при беременности
Развитие патологии при гестации обусловлено снижением иммунитета, а также необходимостью принимать лекарственные препараты, которые оказывают негативное воздействие на слизистый эпителий пищеварительного тракта. Клиническая картина схожа с проявлениями колита у мужчин и женщин не в положении – тяжесть и боль в животе, вздутие и метеоризм, диарея.
В ряде случаев вылечить колит можно путем соблюдения определенного режима питания. Поэтому первый этап терапии сводится к его корректировке. При хронической форме патологии назначается диетический рацион по лечебному столу № 1 или 2, в период обострения – № 1а, 1б и 2а. Дальнейшее лечение колита кишечника у женщин при беременности будет продолжаться с лекарствами, не наносящими вред ни матери, ни ребёнку:
- Из сорбентов – Активированный уголь, Смекта.

- Для восстановления микрофлоры – Бифидумбактерин, Линекс, Симбитер.

- При болевом синдроме помогут спазмолитические препараты, разрешенные в этот период.
- При наличии анальных трещин или геморроя – ректальные свечи на растительной основе.
Физиотерапия
Нарушение моторики кишечника при колите требует не только медикаментозного лечения, но и ряда физиопроцедур. К таковым относятся:
- Электрофорез с Дротаверином или Папаверином.
- Ультравысокочастотная терапия (УВЧ).
- Местное УФ облучение.
- Парафиновые и грязевые аппликации на низ живота.
- Воздействие магнитным полем.
- ЛФК (дыхательная гимнастика, ходьба).
- Массаж брюшной зоны.
Вышеуказанные процедуры необходимо делать в утреннее время в течение 10 дней.
Когда нужна операция
Если заболевание протекает в тяжелой форме и консервативное лечение неэффективно, показано хирургическое вмешательство. Оперативное удаление пораженных частей кишечника показано в случае:
- Сильного кровотечения, вызванного перфорацией язвы.
- Перитонита.
- Острой непроходимости.
- Ущемления или воспаления дивертикулов.
- Абсцесса, локализованного в органе.
- Острой ишемии.
Длительное течение язвенного колита также является показанием для проведения операции по удалению пораженного участка толстой кишки.
Народные методы лечения
Как отмечают сами врачи и подтверждают многочисленные отзывы на тематических форумах, средства альтернативной медицины также могут оказаться полезными при колите кишечника. Однако о том, сколько и как их использовать, должен решать только специалист. Из наиболее действенных можно выделить следующие домашние рецепты:
- Арбузные корки. 100 г высушенного сырья залить 2 ст. кипятка, настоять в течение часа и отфильтровать. Пить по ½ ст. 5 раз на день.
- Грецкий орех. Употреблять в пищу ядра ежедневно по 70 г (за 30 минут до еды) на протяжении 4 месяцев.
- Лук. Из овоща выжать сок и пить его по 1 ч.л. 3 раза на день.
- Гранатные корки. 20 г сухого продукта залить 200 мл кипятка и проварить в течение 30 минут на слабом огне. Отфильтровать. Пить по 2 ст.л. дважды в сутки.
- Мята. 2 ст.л. листьев травы залить 2 ст. кипятка, настоять в течение получаса и отфильтровать. Пить по 1 ст. за 20 минут до еды 3 раза в день.
- Прополис. 10 г пчелиного клея измельчить на терке, залить 100 мл 95%-го спирта и настоять 3 суток. Профильтровать и поместить в темную стеклянную тару. За час до еды 30 кап. настойки растворить в теплом молоке и выпить. Длительность курса – 2 месяца.
Диета и примерное меню
Без изменения режима питания лечение колита не будет эффективным. Поэтому важно обратить внимание на то, какие продукты употребляются в пищу. Путем корректировки меню и соблюдения лечебной диеты достигается максимальное снижение нагрузки на органы ЖКТ, благодаря чему снимаются симптомы заболевания и наступает облегчение. Для этого необходимо:
- Убрать из рациона продукты, содержащие большое количество клетчатки – сырые овощи и фрукты, семечки.
- Исключить из меню соленые, копченые, кислые, жирные и жареные блюда, а также колбасы, молоко, сладости и сдобу.
- Готовить пищу только путем тушения, отваривания или на пару.
- Есть часто (до 5-6 раз в день), но дробными порциями.
- Исключить кофе, какао, холодные и газированные напитки.
- Обогатить рацион мясными блюдами (нежирные сорта – кролик, курица, индейка, говядина и телятина).
- Пить достаточное количество чистой воды (не менее 2 л на день).
projivot.ru
Хронический колит этиология, патогенез, клиника (симптомы) и лечение
Хронический колит — полиэтиологическое заболевание, характеризующееся воспалительно-дистрофическими изменениями слизистой оболочки толстой кишки и нарушением ее функций.
Рис. Хронический колит
Этиология и патогенез
Среди причин, вызывающих хронический колит, чаще всего отмечаются перенесенные острые инфекции: дизентерия, брюшной тиф, холера, сальмонеллез, пищевые токсикоинфекции, вирусные заболевания; хронические инфекции (туберкулез, сифилис, актиномикоз, малярия) также могут быть причинами развития хронического колита.
После перенесенных острых и на фоне хронических инфекций надолго сохраняется ферментативная недостаточность, дискинезия кишечника.
Паразитарные (амебные, балантидиазные, лямблиозные, трихомонадные) и гельминтные инвазии нарушают целость слизистой оболочки толстой кишки, нарушают процессы полостного гидролиза, влияют на иммунный статус. При длительном воздействии паразитарного антигена в содержимом кишок обнаруживаются специфические противоглистные антитела.
Дисбактериоз является одной из причин развития хронического колита. В последнее время растет количество больных дисбактериозом, развившимся после длительного и не всегда обоснованного приема антибактериальных препаратов. Дисбактериоз вызывает изменения местного иммунологического ответа на бактериальные антигены, аутоантигены, пищевые белки и полисахариды. Нарушение биоценоза толстой кишки сопровождается расстройствами моторной и секреторной функции последней. Измененная кишечная микрофлора вызывает бродильные и гнилостные процессы в кишке с образованием избыточного количества органических кислот и газа, а также выделяет токсины, которые оказывают раздражающее действие на слизистую оболочку и нервные окончания в ней, способствуя развитию воспаления, дискинетических расстройств и гиперсекреции слизи.
Кишечный дисбиоз вторично повышает проницаемость слизистой оболочки кишок для микробных аллергенов, способствует развитию аллергизации организма.
«Медикаментозные колиты» возникают при длительном приеме ряда лекарственных препаратов: слабительных средств, салици- латов, препаратов наперстянки и др. Клизмы и ректальные свечи могут стать механическими, раздражающими слизистую оболочку кишки, факторами.
Экзогенные интоксикации свинцом, ртутью, мышьяком, алкоголем, кротоновым маслом, отравление щелочами, кислотами, хромовой кислотой, фенолом, грибами приводят к развитию хронического колита. Радиационное облучение и лучевая терапия служат причинами поражения толстой кишки.
Эндогенные интоксикации также способствуют развитию хронического колита: хронический гломерулонефрит, уремия, тиреотоксикоз, аддисонова болезнь, лимфогранулематоз, цирроз печени, раковая интоксикация.
Употребление грубой пищи, недоброкачественных продуктов, а также однообразный рацион с преобладанием углеводов и недостаточным содержанием белка могут привести к развитию хронического колита.
Хронический колит может быть вторичным и развиться вследствие заболевания других органов пищеварительного аппарата: хронического гастрита с секреторной недостаточностью, хронического панкреатита с внешнесекреторной недостаточностью поджелудочной железы, хронического калькулезного холецистита, язвенной болезни, гепатита, цирроза печени, врожденного или приобретенного дефицита ферментов кишок.
Клиника (симптомы) хронического колита
Основным проявлением хронического колита является неустойчивый стул (понос или запор). Характерен симптом недостаточного опорожнения кишок: после дефекации у больного остается ощущение неполного его опорожнения. При обострении процесса появляются ложные позывы на дефекацию, сопровождающиеся отхождением газа и отдельных комочков каловых масс, покрытых тяжами или хлопьями слизи, или слизи с прожилками крови, или периодическим отхождением слизи в виде пленок.
Боль при хроническом колите часто бывает спастического характера, иногда тупая, ноющая, преимущественно в нижней части живота и в области флангов, иногда — в левом подреберье, возможны тенезмы, императивные позывы на низ. Боль может уменьшаться после отхождения газов, акта дефекации, а также после применения тепла, спазмолитиков, антихолинергических средств. Нередко возникают диспепсические проявления—тошнота, отрыжка, горечь во рту, вздутие, урчание, переливание в животе.
Метеоризм при хроническом колите объясняется нарушением переваривания пищи в тонкой кишке и дисбактериозом.
Для больных хроническим колитом характерен астеноневротический синдром — «уход в болезнь», слабость, быстрая утомляемость, головная боль, снижение работоспособности, ухудшение сна.
Похудение при хроническом колите чаще связано с уменьшением количества потребляемой пищи из-за боязни усиления кишечных признаков заболевания, длительного соблюдения чрезмерно щадящей диеты. Гиповитаминозы и анемия при этом заболевании чаще алиментарного происхождения либо следствие бесконтрольного приема антибактериальных препаратов, губительно действующих на флору кишок, принимающую участие в синтезе витаминов, биологически активных веществ. Различные проявления гиповита- минозов встречаются приблизительно у половины больных хроническим колитом.
В зависимости от преимущественной локализации различают тотальный (панколит) и сегментарный колит (тифлит, трансверзит, сигмоидит, проктит).
При тифлите (правостороннем колите) чаще наблюдают понос, иногда до 15 раз в сутки, или чередование поноса и запора, боль в правой половине живота, особенно в правой подвздошной области, нередко иррадиирующую в пах, ногу, поясницу. При пальпации определяют спазм или расширение слепой кишки, ограничение ее подвижности при сопутствующем перитифлите, болезненность. Довольно часто в процесс вовлекаются мезентериальные лимфатические узлы (мезаденит), тогда выраженная болезненность при пальпации возможна около пупка, в левом верхнем квадранте, в области проекции медиальной части слепой кишки. Нередко тифлит сочетается с хроническим дуоденитом, хроническим холециститом, хроническим тонзиллитом.
Трансверзит (поражение поперечной ободочной кишки) редко наблюдается как самостоятельное заболевание, чаще он является составной частью панколита. Для него характерны боль, урчание, распирание в средней части живота, появляющиеся после еды, чередование поноса и запора, иногда императивные позывы к дефекации сразу после еды вследствие гастротрансверзального рефлекса, в ряде случаев рефлекторные дисфагия, тошнота, отрыжка. При глубокой пальпации выявляют болезненность, расширенную, раздутую газами или спазмированную поперечную ободочную кишку. Иногда сокращенные вследствие спазма участки чередуются с расширенными, в которых обнаруживают плотное или жидкое содержимое.
Ангулит — изолированное поражение селезеночного изгиба толстой кишки — встречается особенно часто при левостороннем колите. Некоторые авторы описывают его под названием «синдром левого подреберья». Для этой формы заболевания характерна сильная боль в левом подреберье, нередко иррадиирующая в спину и левую половину грудной клетки. Интенсивность, локализация и иррадиация боли в довольно большом проценте случаев приводят к ошибочному диагнозу хронического панкреатита. Боль при ангулите сопровождается ощущением распирания, давления в левом верхнем квадранте живота. Иногда появляются рефлекторная боль в области сердца, сердцебиение, что заставляет исключать коронарную болезнь. Возможны неустойчивый стул (запор чередуется с поносом), громкое урчание в левом подреберье, нередко предшествующее возникновению жидкого стула. При перкуссии в левом верхнем квадранте живота, особенно в левом изгибе поперечной ободочной кишки, определяется тимпанит, а при пальпации — болезненность.
Сигмоидит, проктосигмоидит и проктит (левосторонний колит) встречаются наиболее часто. Клинически проявляются болью в левой половине живота или левой подвздошной области, а также в прямой кишке, ощущением давления и распирания, возможны ложные позывы с отхождением газов, иногда слизи и крови (при эрозивном сфинктере, трещине заднего прохода, геморрое). Боль усиливается после акта дефекации, очистительной клизмы.
Стул жидкий или кашицеобразный, нередко гетерогенный малыми порциями, несколько раз в день — утром с небольшими промежутками либо после каждого приема пищи без чувства полного опорожнения. Могут возникать запор с тенезмами, «запорный понос», иногда — кал типа овечьего с примесью слизи, возможно; и крови. Сигмовидная кишка спастически сокращена или раздута газами, болезненна. В ней могут обнаруживаться каловые массы, поэтому кишка становится плотной, бугристой, это требует исключения опухолевого процесса.
При вовлечении в патологический процесс нервных образований брюшной полости (ганглионит) боль стойкая, ноющая, периодически усиливающаяся в подложечной области и ниже по средней линии, там же определяется болезненность при пальпации. Эта боль не связана с приемом пищи, актом дефекации, физическим напряжением. При сопутствующем мезадените боль и болезненность, как упоминалось, локализуются в области расположения мезентериальных лимфатических узлов. При распространении процесса на серозную оболочку толстой кишки (периколит) боль в животе постоянная, усиливается при ходьбе, беге, тряске, очистительных клизмах, актах дефекации, уменьшается в положении лежа. При обследовании выявляют некоторую резистентность мышц брюшной стенки, слабоположительный или сомнительный симптом Щеткина—Блюмберга, разлитую болезненность при перкуссии и пальпации живота.
Хронический колит у лиц пожилого возраста, страдающих атеросклерозом, может иметь ишемическое происхождение, когда наблюдается сегментарное поражение толстой кишки, обусловленное нарушением ее кровоснабжения. Необходимо помнить, что чаще поражается область селезеночной кривизны, реже — поперечная ободочная, нисходящая и сигмовидная кишки. Преходящая эпизодическая форма — «перемежающаяся хромота кишок» — наблюдается при частичной закупорке нижней брыжеечной артерии. Проявляется болью в левой половине живота или надчревной области, возникающей сразу или вскоре после еды, диареей, вздутием живота, иногда рвотой. Постепенно может отмечаться похудение. При пальпации живота определяют болезненность соответственно локализации места поражения участка толстой кишки, иногда — защитное напряжение мышц передней брюшной стенки. Гангренозная (некротическая) форма возникает при полной закупорке нижней брыжеечной артерии, проявляется приступом резчайшей боли в левой половине живота, признаками непроходимости кишок, ректальным кровотечением и затем — перитонитом.
Диагностика хронического колита
Правильной постановке диагноза хронического колита помогают тщательно собранный анамнез, анализ клинических проявлений, результаты копрологического, бактериологического исследования кала, эндоскопическое, гистологическое и рентгенологическое исследования.
При нормальном пищеварении кал имеет коричневую окраску, слабощелочную реакцию или нейтральную, консистенцию мягкую, форму цилиндрическую, а при микроскопическом исследовании непереваренная растительная клетчатка встречается в умеренном количестве, измененных мышечных волокон немного или они единичные, мыла — немного.
При колите с запором цвет кала темно-коричневый, реакция щелочная, консистенция твердая, форма в виде овечьего кала, а при микроскопическом исследовании слизь определяется в умеренном количестве, мышечные волокна местами измененные, мыла — немного.
Испражнения при бродильной диспепсии желтого или светло- коричневого цвета, реакция их резко кислая, консистенция кашицеобразная, пенистая, слизи немного. При микроскопическом исследовании обнаруживают большое количество непереваренной клетчатки, крахмала и йодофильной флоры, мышечных волокон и мыла — немного. При гнилостной диспепсии каловые массы имеют темно-коричневый цвет, реакцию щелочную, консистенцию жидкую, слизи — немного. При микроскопическом исследовании определяют умеренное количество непереваренной клетчатки, крахмал — изредка, измененных мышечных волокон — немного, мыло — в умеренном количестве.
Анализ кала на дисбактериоз проводится с изучением видового и количественного состава бактериальной флоры фекалий. Различают четыре стадии дисбактериоза.
В первой стадии выявляют отклонения в основной группе микробов, состоящие в уменьшении количества бифидобактерий и лактобактерий (защитная микрофлора).
Во второй стадии отмечают увеличение числа кишечной палочки и энтерококков, доминирование среди них ферментно-неполноценных штаммов эшерихий (колибактерий)—гемокоагулирующих и плазмокоагулирующих, появление лактозонегативных и гемолитических энтеробактерий.
В третьей стадии преобладают гемолитические колибактерии и гемолитические кокковые формы стафилококков, стрептококки и их ассоциации, т.е. происходит интенсивное размножение отдельных представителей условно-патогенной микрофлоры или их ассоциаций.
В четвертой стадии наблюдают нарастание количества условно- патогенных микробов с повышенным содержанием бактерий (протея, синегнойной палочки) на фоне изменений в предшествующих стадиях.
Ирригоскопия при хроническом колите особых изменений не выявляет, обнаруживают функциональные нарушения (ускорение или замедление перистальтики кишки, усиленная гаустрация, спастические сокращения или, наоборот, атония стенки кишки). При тяжелых формах колитов выявляют изменения рельефа слизистой оболочки кишки за счет воспалительного отека и инфильтрации, в ряде случаев участки рубцово-воспалительного сужения просвета кишки.
При проведении колоноскопии, ректороманоскопии в зависимости от локализации процесса чаще выявляют гиперемию, отек, кровоточивость, реже — эрозивные изменения, наложения слизи или истонченность и бледность слизистой оболочки при атрофическом процессе. При гистоморфологическом исследовании всегда наблюдается продуктивное воспаление, сочетающееся с нарушением регенерации эпителия.
Лечение хронического колита
Лечение хронического колита должно быть дифференцированным и комплексным, зависеть от локализации патологического процесса, характера моторно-эвакуаторных нарушений, вида дисбактериоза, выраженности аллергических проявлений и психовегетативного синдрома.
Диета занимает существенное место в комплексной терапии хронических колитов. В период обострения рекомендуют щадящий рацион для уменьшения перистальтики и устранения раздражения слизистой оболочки кишок.
При хроническом колите с преобладанием поноса временно исключают черный хлеб, цельное молоко, сырые овощи и фрукты, жирные и острые приправы. При выраженном метеоризме уменьшают или временно исключают потребление бобовых, капусты, мягкого хлеба, сахаристых блюд, углекислых напитков и прочих продуктов, вызывающих образование кишечных газов.
Больным с хроническим запором рекомендуется добавление продуктов, содержащих пищевые волокна (свекла, морковь, тыква, чернослив, абрикос, курага, овощные и фруктовые соки). Пищевые волокна выступают в роли модулятора моторики кишок, они удлиняют продолжительность транзита химуса по кишке при диарее и уменьшают ее при запоре. При запоре эффективно назначение отрубей пшеничных или ржаных. Отруби достоверно увеличивают суточное количество фекалий (1 г клетчатки дает прирост 20 г фекалий). Пшеничные отруби перед употреблением необходимо подсушить в духовке и использовать или в чистом виде, залив их кипятком или кефиром, или в качестве пищевых добавок в каши, салаты, супы, кисели. Рекомендуется начинать с 3 чайных ложек в день, далее по показаниям можно увеличить дозу до 3—6 столовых ложек в день.
В период ремиссии целесообразно назначить общий стол с исключением жирного мяса, острых и соленых блюд, специй, консервированных и копченых блюд, сдобного теста. Следует подчеркнуть, что важное значение имеет питьевой режим. Больным, страдающим запором, необходимо выпивать до 2 л свободной жидкости в сутки.
Выбор лекарственных препаратов представляет определенные трудности, так как этиологический фактор не всегда можно установить.
Для борьбы с инфекцией применяют сульфаниламидные препараты — фталазол, сульгин, этазол, дисульформин по 0,5 г 3 – 4 раза в сутки. Наиболее эффективно применение сульфаниламидных препаратов пролонгированного действия — сульфадиметоксина, сульфапиридазина, салазопиридазина, салазодиметоксина по 0,5 г 4 раза в сутки в течение 10—15 дней.
В настоящее время при хронических колитах с успехом применяют салофальк в суточной дозе 1,5—2 г при средней тяжести течения заболевания. Целесообразно назначение салофалька в свечах по 0,5 г 2—3 раза в день или в виде микроклизм. Эффективность этой лекарственной формы подтверждается снижением интенсивности боли, уменьшением диареи, положительной динамикой данных ректороманоскопии. Салофальк можно назначать per os и per rectum, причем дозу приема препарата внутрь уменьшают на столько, сколько дополнительно вводят в виде свечей. При компенсации патологического процесса у значительной части больных наряду с регрессом клинических симптомов восстанавливается бактериальный фон кишок, нормализуется стул.
Выбор антибактериальной терапии зависит от результатов бактериологического исследования кала, выявляющего различные варианты дисбактериоза кишечника или патогенные микроорганизмы. Назначают препараты на 7—10 дней, так как более длительный их прием отрицательно сказывается на микрофлоре кишок.
При дисбактериозе, обусловленном патологическими штаммами эшерихии (гемолизирующие с ослабленными ферментативными свойствами), эффективны сульфаниламидные препараты (сульгин или фталазол по 1 г 3—4 раза в день), фуразолидон по 0,05 г 4 раза в день, интетрикс по 1 капсуле 4 раза в день. Проводят 2—3 семидневных курса.
При энтерококковом дисбактериозе назначают эритромицин по
0,25 г в день. Сульфаниламидные препараты по 1 г 4 раза в день, фуразолидон по 0,05 г 4 раза в день, левомицетин по 0,5 г 4 раза в день. Продолжительность курса лечения каждым из препаратов по 7 дней, проводят 2—3 курса.
I При протейном дисбактериозе с успехом используют фуразолидон по 0,05 г 4 раза в день, неграм по 0,5 г 4 раза в день, бисептол по 0,5 г 2 раза в день, протейный бактериофаг по 30 мл 2 раза в день в течение 2 нед.
При кандидозном дисбактериозе используют нистатин по 500 000 ЕД 4 раза в день, леворин по 500 000 ЕД 4 раза в день, нитроксолин по 0,1 г 4 раза в день.
Наряду с антибактериальными препаратами при дисбактериозе применяют также специфические бактериофаги — протейный, стафилококковый, синегнойный, колипротейный по 20-—30 мл за 1 ч до еды 2—3 раза в день в течение 2 нед. Проводят 2—3 курса с перерывами между ними 3 дня. Эти препараты сочетают с антибактериальными препаратами.
В зависимости от вида дисбактериоза назначают бифидумбактерин, при наличии гемолизирующей кишечной палочки используют колибактерин или энтерол. Бификол и энтерол рекомендуются при нарушениях в составе как аэробной, так и анаэробной кишечной флоры. Лактобактерин показан большинству пациентов пожилого возраста. Препараты назначают после антибактериального лечения по 5 доз, разведенных в теплой воде, за 30 мин до еды, 1—2 раза в день в течение 4—6 нед.
Для нормализации моторно-эвакуаторной функции кишок применяют прокинетики. Целесообразно рекомендовать больным препульсид (цизаприд, координакс) по 1 таблетке 3 раза в день за 30 мин до еды. Препараты этого поколения лишены побочных эффектов, связанных с центральной нервной системой, так как не проникают через гематоэнцефалический барьер.
При выраженной диарее назначают имодиум (лоперамид) по 1 капсуле 2—3 раза в сутки или реасек — 10 мг (4 таблетки) на первый прием, далее по 2—3 таблетки в день в течение 1 нед. При диарее показаны обволакивающие и вяжущие лечебные препараты: смекта по 1 пакету 3 раза в день, танальбин по 1 г 3 раза в день. Подобное действие оказывают и отвары растений, содержащих дубильные вещества (плоды черники, черемухи, соплодия ольхи, корневище змеевика, лапчатки, кровохлебки).
Ферментативные препараты способствуют нормализации процессов пищеварения и всасывания, обусловленных секреторной недостаточностью желудка, внешнесекреторной недостаточностью поджелудочной железы. Мезим-форте назначают по 1 таблетке 3 раза в день сразу после еды, панцитрат — по 1 капсуле 2—3 раза в день сразу после еды, панкреатин — по 1 таблетке 3 раза в день, креон—по 1 капсуле 2—3 раза в день и др. Ферментные препараты назначают при необходимости коррекции процессов пищеварения на 10—15 дней.
При выраженной дискинезии кишечника показано назначение препаратов, оказывающих спазмолитическое действие. Спазмомен — синтетический препарат, оказывающий выраженное специфическое спазмолитическое действие на гладкомышечную ткань пищеварительного тракта, назначают по 1 драже 2—3 раза в день. Бускопан — спазмолитик с антихолинергическим действием — назначают по 1 драже 3 раза в день или по 1 суппозиторию 3 раза в сутки. Селективный спазмолитик дицетел назначают по 1 таблетке 3 раза в день.
При метеоризме показано назначение эспумизана, механизм действия которого основан на ослаблении поверхностного натяжения пузырьков воздуха в пищеварительном тракте, что обеспечивает резорбцию и свободное выделение газов. Эспумизан назначают по 2 капсулы 2—3 раза в день, метеоспазмил — по 1 капсуле
2—3 раза в день, симекон — по 1 капсуле 4 раза в день.
При гиповитаминозах рекомендовано назначение поливитаминных лекарственных средств метаболического типа действия, обогащенных минералами; назначают геравит по 1 драже 3 раза в сутки, антиоксидант с минералами три-ви-шпос по 1 таблетке 3 раза в день, витамины А, Е по 1 капсуле 3 раза в день и другие помивитаминные препараты.
Для лечения больных хроническим колитом применяют местную терапию.
При интраректальном введении лекарств необходимо соблюдать следующие правила:
1. Лекарственные вещества вводят в кишки после очистительной клизмы шприцем Жане через желудочный зонд на глубину 40—60 см.
2. В шприце должно быть не менее 100 м3 воздуха, который через зонд из шприца выталкивается в кишки, благодаря чему гарантируется полное введение лекарства, расправляются складки слизистой оболочки пораженной кишки, обеспечивается равномерное распределение лекарственной смеси по стенке кишки.
3. Все лекарственные смеси должны вводиться только в теплом виде (38—40 °С).
Местное лечение способствует уменьшению воспалительного процесса, повышению местной регенерации слизистой оболочки кишки, повышению местного иммунитета, снижению местной аллергизации слизистой оболочки кишки.
Для интраректального введения можно рекомендовать следующие настои: коры дуба, травы хвоща полевого, корневища с корнями валерианы, цветков ромашки, листьев шалфея, травы зверобоя и тысячелистника, листьев мяты перечной, крапивы двудомной. Можно применять микроклизмы, для которых не требуется предварительная очистительная клизма, вызывающая дополнительное раздражение толстой кишки. Для микроклизм можно использовать различные масла: подсолнечное, кукурузное, хлопковое, персиковое, шиповника или бальзам Шостаковского.
Показано местное применение свечей с красавкой, анестезином («Анузол», «Бетиол», «Рилиф», гинкор-прокте, проктогливенол, ауробин).
Санаторно-курортное лечение показано больным не ранее чем через 5—6 мес после снятия обострения (курорты Ессентуки, Железноводск, Друскининкай, Джермук и др.).
При соблюдении рекомендованного режима прогноз заболевания благоприятный.
Профилактика заболевания состоит в соблюдении режима питания, личной гигиены, своевременном этиологическом лечении острых колитов, ликвидации очагов хронической инфекции.
medpuls.net