Холецистит после операции – Хорошая статья про острый холецистит и про лечение острого холецистита
Хорошая статья про острый холецистит и про лечение острого холецистита
Содержание статьи
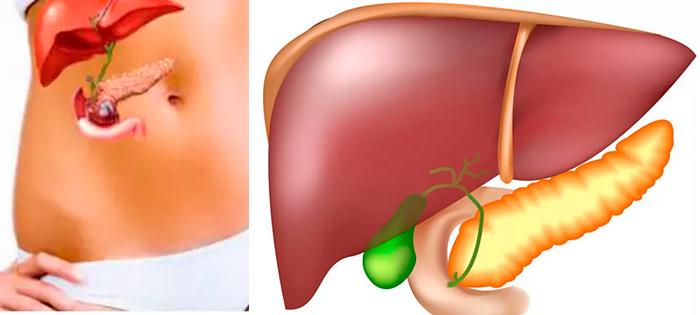
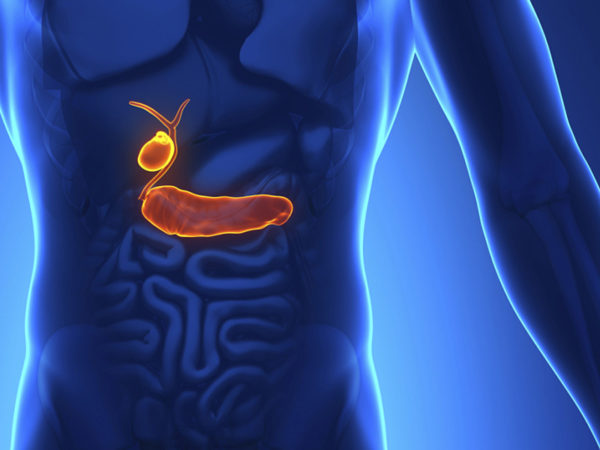
К сожалению, воспалительные заболевания желчного пузыря – это очень актуальная проблема современной медицины. Под воздействием различных факторов, такое патологическое состояние возникает у пациентов достаточно часто. Острое воспаление ЖП носит название холецистит и характеризуется острой болью при смене положение тела, которая иррадиирует в правый бок. Согласно данным статистики, число пациентов, у которых диагностирован острый холецистит ежегодно стремительно растет, и в основную группу риска попадают, прежде всего, женщины, возраст которых более 50 лет.
Воспаление ЖП опасно, прежде всего, тем, что при этом заболевании нарушается отток желчи, которая:
- не позволяет заменить нормальное желудочное пищеварение на кишечное;
- выполняет функцию нейтрализатора билирубина и некоторых других веществ;
- запускает в работу большинство ферментов;
- влияет на перистальтику тонкого отдела кишечника в качестве стимулятора;
- активизирует выработку специфических веществ, таких как слизь, которая выполняет в кишечнике защитную функцию и т.д.
Также статистика свидетельствует о том, что сегодня около 10-20% взрослого населения страдает, в той или иной мере, от холецистита и других патологий. Тому виной, по мнению ведущих специалистов, малоподвижный или сидячий образ жизни, неправильное питание, которое богато животными жирами, нарушения в работе эндокринной системы в целом и воздействие некоторых других этиологических факторов.
Диагноз острый холецистит: причины и следствия
В клиническом течении принято выделять хронический холецистит, а также острую форму этой патологии. Острый холецистит может выступать вторичной патологией, которая возникает на фоне ЖКБ. Как самостоятельная форма заболевания встречается редко и имеет характерную клиническую картину.
Причин развития холецистита много, но можно отметить следующие как наиболее значимые:
- нарушение физиологичного пассажа желчи;
- рефлюкс некоторых ферментов;
- обтурация;
- атония и т.д.
Можно резюмировать, что главная этиологическая причина острого холецистита – нарушение оттока желчи из желчного пузыря, что возникает вследствие окклюзии, возникающей при наличии камней в желчевыводящих протоках. Еще одним фактором развития патологического состояния может стать атеросклероз некоторых сосудов, вследствие чего возникает нарушение кровотока и кровоснабжения стенок желчного пузыря. Иногда специалисты констатируют острый холецистит у пациентов, у которых имеет место заброс секрета поджелудочной железы, что приводит к повреждению слизистой оболочки органа. Холецистит инфекционной этиологии чаще развивается на фоне бескаменных нарушений, связанных с тем, что в желчевыводящие пути попадает тот или иной бактериальный агент. Чаще – это кишечная палочка, но стать причиной хронического холецистита может и различная кокковая флора (стрептококки, стафилококки энтерококки и другая условно патогенная флора).
Клиника острого бескаменного холецистита такая же, как и при калькулезном варианте клинического течения, а потому требуется дифференциальная диагностика при помощи визуализирующих методов. Главный симптом при этом – ноющие, не острые боли в области правого подреберья. Болевой синдром может иррадиировать в плечо, ключицу или лопатку, а также в левое подреберье (реже). Боли усиливаются при физической нагрузке, а также могут наблюдаться диспепсические явления, такие как наличие металлического привкуса во рту, тошнота, нарушение стула, при котором запоры могут сменяться диареей и т.д.
Клиника острого холецистита зависит от его видовой принадлежности. Принято выделять:
- Острый катаральный холецистит.
- Острый флегмозный холецистит.
- Острый гангренозный холецистит.
Дифференциальная диагностика проводится на основе данных, полученных в ходе визуализирующих методов (МРТ, УЗИ, КТ), а также на основании результатов клинических лабораторных исследований. При остром холецистите наблюдается лейкоцитоз, увеличение показателя СОЭ, а также гипертермический синдром.
Соответственно, помощь при остром холецистите может быть как консервативной (медикаментозной), так и хирургической, если речь идет о бескаменной деструктивной форме патологии.
Оперативное вмешательство при остром холецистите
Хирургическое вмешательство или активная тактика показаны в следующих случаях:
- упорное течение заболевания;
- наличие спаек;
- деформация органа;
- перихолецистит;
- сочетанное течение при присоединении острого панкреатита или холангита.
Стоить заметить, что операция может иметь как экстренный характер, так и плановый. При наличии катаральной формы может быть выбрана выжидательная тактика. Пациенту назначается медикаментозное лечение, которое часто позволяет купировать острый приступ холецистита. Если консервативная терапия не приносит желаемого результата, то проводят плановую операцию по поводу острого холецистита.
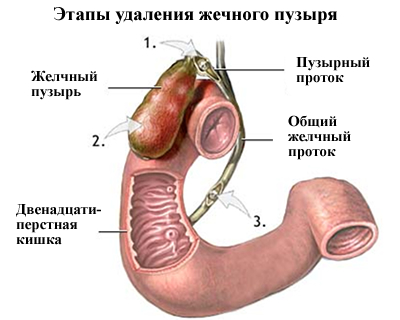
Операция по поводу радикального удаления ЖП носит название холецистэктомия. В современной хирургии есть только два наиболее доступных метода хирургического удаления желчного пузыря:
- Классический открытый метод, подразумевающий стандартную тактику ведения операции с открытым доступом к органу, что становится возможным при выполнении разреза мышечной ткани и передней брюшной стенки. Отличается длительным процессом реабилитации и более тяжелым послеоперационным периодом.
- Лапароскопический метод. Выполняется методом выполнения нескольких небольших разрезов. Использование лапароскопа позволяет при помощи камеры вывести изображение на монитор компьютера, что позволяет хирургу получить полный обзор, без вскрытия брюшной полости. Данный метод признан наиболее щадящим для пациента, не имеет осложнений и уже через несколько часов после вмешательства пациент может быть выписан из стационара домой. Преимуществом также является то, что при таком методе оперативного вмешательства есть возможность удалить даже сильно воспаленный орган или желчный пузырь, в котором слишком много камней.
Холецистит после операции
При проведении операции по поводу острого холецистита пациенту необходимо в послеоперационно
glavvrach.net
Операция при холецистите, удаление желчного пузыря
Перед проведением хирургического вмешательства важно убедиться в том, что желчные пути проходимы — это необходимо для свободного поступления желчи в кишечник. Такие аспекты, как наличие или отсутствие конкрементов в желчном пузыре и наличие приступов не имеют принципиального значения.
Первостепенную роль играет выраженность воспаления, его локализация и распространенность на близлежащие органы, а также признаки нарушения подачи желчи в двенадцатиперстную кишку.
В каких случаях можно обойтись без операции
Удаление желчного пузыря — это крайняя лечебная мера при холецистите. Операцию проводят только в тех случаях, когда заболевание нельзя устранить другим путем, с целью предупреждения саморазрушения организма.
Если отсутствуют острые признаки симптоматики заболеваний желчного пузыря, то без операции можно обойтись, попробовав скорректировать состояние назначением консервативной терапии, специальной диеты и физиопроцедур. Если эти мероприятия окажутся безуспешными либо состояние пациента начнет ухудшаться, назначается операция по удалению желчного пузыря или холецистэктомия.
Когда операция необходима
Показаниями к операции являются:
Калькулезный холецистит, или желчнокаменная болезнь, не является срочным показанием к операции. Если конкременты в желчном пузыре не опасны для здоровья больного в данный момент, то операцию можно провести планово.
Холецистэктомия в этом случае все равно необходима, так как в любую минуту один из камней может вызвать закупорку желчного протока и спровоцировать колику, и тогда операцию придется выполнять в экстренном порядке.
Что представляет собой удаление желчного пузыря
Лечение холецистита в хирургии может быть проведено с помощью холецистэктомии и холецитостомии.
Холецистэктомия — это операция, в ходе которой происходит полная резекция желчного пузыря.
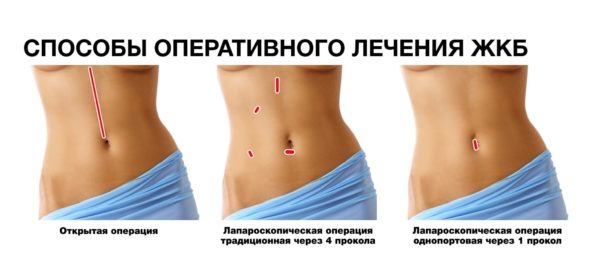
Вмешательство может проводиться двумя методами:
- Лапароскопическая холецистэктомия осуществляется с помощью нескольких небольших проколов кожных покровов (их диаметр не превышает 1 см) и специфического манипуляционного оборудования и оптики. Эта методика считается наиболее щадящей, так как на туловище больного в дальнейшем не останется видимых следов, а реабилитационный период проходит быстрее и легче с минимальным риском осложнений.
- Открытая холецистэктомия — это классический вид хирургического вмешательства, который в настоящее время практикуется при экстренном состоянии больного или в тяжелых случаях заболевания. В ходе операции хирург делает широкий разрез на брюшной стенке, что необходимо для свободного доступа к пораженному органу. Путем открытой холецистэктомии обычно удаляют желчный пузырь с наличием конкрементов большого размера, при различных осложнениях заболевания.
Холецистостомия — это дренирование желчного пузыря с удалением желчи под обязательным наблюдением УЗИ. Инфицированная желчь может удаляться не только дренированием, но и лапароскопическим и лапаротомическим путем. Холецистостомия показана пациентам, оперативное лечение холецистита у которых нельзя провести путем холецистэктомии из-за сопутствующих соматических патологий.


Подготовка к хирургическому вмешательству
Предоперационная подготовка больного должна включать в себя следующий перечень исследований:
- общий анализ крови и мочи, особенное внимание уделяется СОЭ;
- биохимия крови с обязательным исследованием АсаТ, АлаТ, К, Nа, Cl, мочевины, билирубина, фосфатазы, белка, холестерина, глюкозы, фибриногена;
- анализ на гепатит, сифилис, ВИЧ-инфекцию, резус-фактор;
- ЭКГ;
- ЭДГС;
- коагулограмма;
- флюорография.
Также потребуется медицинское заключение от терапевта и стоматолога.
Перед операцией хирург проводит осмотр пациента, поступившего в стационар, изучает историю болезни и оценивает результаты инструментальных и лабораторных исследований, выбирает необходимый вариант хирургического вмешательства в конкретном случае, учитывая все риски и преимущества метода.
Накануне операции, с 18 часов вечера, больному запрещено принимать какую-либо пищу, перед сном проводится очистительная клизма. После пробуждения пациенту запрещено пить. Утром клизма проводится вторично, после чего он отправляется на операционный стол.
Как проходит операция
Лапароскопическая холецистэктомия проводится под общей (эндотрахеальной) анестезией. Чтобы улучшить видимость оперируемой области в брюшной полости, оперирующий хирург с помощью специфического инструмента вводит в брюшную полость газ. Производятся 4 небольших надреза, через которые фиксируются манипуляционные инструменты и видеокамера.
При холецистите операция на желчном пузыре направлена на его удаление, и для того, чтобы убрать орган из брюшной полости, хирург должен отсечь пузырный отток и расположенные рядом артерии.
Чтобы исключить массивную кровопотерю при оперативном лечении холецистита, проводится наложение специальных металлических клипс. Через самый крупный разрез на брюшной стенке пораженный орган извлекается наружу, после чего сразу же прокладывается дренаж, а ранки зашиваются.
Если при холецистите в ходе операции врач обнаружит серьезный воспалительный процесс в брюшной полости с вовлечением желчного пузыря, при напряжении органа, наличии спаечного процесса и прироста близлежащих органов завершить лапароскопическую холецистэктомию не удастся. При таком виде хирургического вмешательства и на фоне подобных осложнений риск повреждения расположенных рядом органов слишком высок.


В этом случае врач принимает решение немедленно начать открытую холецистэктомию или полостную операцию (показания к ней будут теми же, что и обнаруженные осложнения). Поэтому накануне операции каждого больного предупреждают о вероятности экстренной ситуации в ходе лапароскопической холецистэктомии и последующем полостном хирургическом вмешательстве.
В ходе открытой холецистэктомии врач производит разрез 15 см на брюшной стенке, с правой стороны от ребер. Ткани и мышцы отводятся назад и фиксируются для облегчения доступа к оперируемому органу.
Кровеносные сосуды, пузырные протоки и артерии отсекаются от желчного пузыря, орган извлекается наружу. Желчный проток проверяется на присутствие конкрементов. На несколько дней вставляется дренажная трубка, необходимая для оттока жидкости. Разрез ушивают. Открытая холецистэктомия продолжается примерно 1-2 часа.
Послеоперационный период
Лечение холецистита после удаления желчного пузыря продолжается. Последующая терапия направлена на корректировку метаболических изменений и профилактику послеоперационных осложнений.
Лечебные мероприятия после операции основаны на инфузионной терапии, с введением в организм больного коллоидных и кристаллоидных растворов, аминокислот и калия хлорида. Инфузионное лечение составляет от 2 до 2,5 литров лекарственной жидкости в сутки в среднем в течение 3 дней.
Введение на операционном столе препаратов антимикробного действия следует продолжить в послеоперационном периоде еще на протяжении 7 суток с профилактической целью против гнойных осложнений в операционной ране или органах брюшной полости. После операции также важен контроль отделяемого по дренажу Спасокукоцкого и общего желчного протока.
Также обязательно проведение ультразвукового исследования, особенно при подозрении на формирование абсцесса или иного образования в брюшной полости. При скоплении жидкого содержимого в подпеченочном пространстве проводится пункция и отсасывание содержимого под наблюдением УЗИ.
При диагнозе «острый холецистит» после операции ориентировочный срок потери трудоспособности составляет 2-3 недели. Прогноз вполне благоприятный, летальных исходов — менее 2%. Обычно эта цифра связана с преклонным возрастом пациента или тяжелыми сопутствующими соматическим патологиями. Поэтому своевременное обнаружение и лечение холецистита является важным профилактическим методом.
Питание
После операции на желчном пузыре пациент некоторое время находится на стационарном лечении под наблюдением медицинского персонала. С этого момента он начнет получать питание, направленное на исключение большой нагрузки на пищеварительный тракт.
При этом важно, чтобы в послеоперационный период организм больного получал необходимое количество питательных веществ и энергии. Подробнее о питании после холецистэктомии →
Итак, в первые 24 часа после холецистэктомии рекомендуется полный голод. Со второго дня пациенту будет предложена протертая пища из овощей, морс или компот. На третий день разрешены легкие кисломолочные продукты — йогурт или кефир, молочный суп, кисель. С четвертого дня пищевой рацион начинают расширять, добавляя в него сырые фрукты и овощи, мясные блюда.


Если реабилитационный период протекает без осложнений, через 7 дней пациент полностью переходит на диету № 5. Основной задачей этой системы питания является щадящая нагрузка на печень и нормальное функционирование органов пищеварительного тракта.
В основе диетического стола № 5 можно выделить следующие принципы:
- Суточная калорийность 2400-2800 ккал. Точная цифра зависит от пола, веса, возраста и состояния здоровья больного.
- Потребление питательных веществ в определенном соотношении: белки растительного и животного происхождения в пропорциях 50/50, до 80 гр, жиры растительного и животного происхождения в пропорциях 30/70, до 90 гр, углеводы, преимущественно сложные, до 350 гр.
- Соблюдение питьевого режима — не менее 1,5 литров чистой воды в день.
- Ограничение потребления соли до 10 гр в сутки.
- Блюда при диетическом столе № 5 должны быть приготовлены щадящими способами. Сырыми можно есть только овощи и фрукты, не попавшие под запрет диеты. В остальных случаях должна проводиться термическая обработка продуктов в виде тушения, варки, запекания.
- Пищу важно употреблять в теплом виде.
Возможные осложнения
После холецистэктомии возможны ранние, поздние и послеоперационные осложнения.
К ранним осложнениям относится кровотечение, возникшее на фоне соскальзывания лигатуры или металлических клипс, наложенных на кровеносные сосуды, а также из-за возникших трудностей в извлечении желчного пузыря из брюшной полости, например, в результате спаечного приращения близлежащих органов или при наличии слишком крупных конкрементов в органе.
В случае кровотечения проводится повторная операция, направленная на его устранение и удаление крови из брюшной полости. Возможно переливание крови или плазмы, инфузионная терапия коллоидными и солевыми растворами.


Также ранним осложнением может быть желчный перитонит, возникающий в результате попадания желчи в брюшную полость, поддиафрагмальный и подпеченочный абсцессы с соответствующей симптоматикой. В этих случаях тоже необходима повторная операция, в ходе которой вскрываются гнойники, удаляются последствия, восстанавливается дренирование желчи. Обязательно назначается антибиотикотерапия.
Поздним осложнением холецистэктомии может стать механическая желтуха. Это состояние развивается в результате рубцевания желчных протоков, появления опухолей неясного генеза или конкрементов в желчных путях.
Чтобы нормализовать отток желчи, необходима повторная операция. Реже у пациента диагностируются наружные желчные свищи, которые появляются после травмы желчного протока, что тоже требует хирургического вмешательства.
Послеоперационными осложнениями после резекции желчного пузыря являются неправильная перевязка пузырного протока, повреждение воротной и печеночной вены. Повреждение воротной вены часто становится причиной летального исхода пациента на операционном столе.
Чтобы снизить вероятность этого, важно обращаться в специализированное медицинское учреждение для проведения холецистэктомии квалифицированными хирургами, знающими правила и технику операционного вмешательства.
Снизить риск осложнений в результате холецистэктомии несложно. Главное пройти полное диагностическое обследование перед операцией и выяснить, имеются ли противопоказания к ее проведению. Саму процедуру нужно доверить только опытному хирургу. Избежать поздних осложнений можно, соблюдая специальную диету и здоровый образ жизни.
Автор: Ольга Рогожкина, врач,
специально для Zhkt.ru
Полезное видео об удалении желчного пузыря
zhkt.ru
Холецистит диета после операции
Сегодня мы продолжим тему холецистита и рассмотрим рекомендации по питанию больных, перенесших операцию на желчном пузыре.
Наиболее часто выполняемыми операциями на органах брюшной полости являются операции при остром и хроническом воспалении желчного пузыря и несколько реже — на внепеченочных желчных протоках.
Важнейшими компонентами в ближайшем и раннем послеоперационном периоде являются:
1. Двигательный режим.
2. Лечебное питание, а затем — диетическое питание в различные интервалы послеоперационного периода.
В настоящих рекомендациях представлена диетотерапия, которая способствует тренировке различных защитных механизмов, обеспечивающих постепенное восстановление функций организма.
После удаления желчного пузыря:
- Через два часа после операции больному можно сгибать и разгибать ноги, поворачиваться в постели на правый и левый бок. Глубоко дышать. Он может смачивать губы, полость рта, язык влажным тампоном, смоченным кипяченой или минеральной водой. Больной не должен бояться боли, так как по часам вводятся обезболивающие препараты.
Через 4 — 6 часов можно начать полоскать полость рта отварами шалфея или ромашки, продолжать выполнять эту манипуляцию следует в течение трех суток.
Через 12 — 24 часа после операции можно сидеть в кровати с опущенными вниз ногами, заниматься дыхательной гимнастикой (необходимо делать 6 — 8 глубоких вдохов и выдохов полной грудной клеткой, дуть в резиновую трубочку, опущенную под воду).
С первых часов после операции необходим массаж грудной клетки и голеней (поглаживанием, пощипыванием, поколачиванием) в течение 10 -15 минут. Массаж проводят родственники.
Все эти мероприятия необходимы для профилактики развития послеоперационных осложнений!
Через 24 часа, при отсутствии противопоказаний, можно начинать пить маленькими глоточками минеральную воду (любую) без газа или отвар шиповника без сахара, но не более одного литра в сутки. Можно стоять возле кровати, ходить по палате, ориентируясь на свои силы. Больной должен делать дыхательную гимнастику, а его родственники — массаж грудной клетки и голеней больного. Массаж и дыхательную гимнастику продолжают делать в течение всего послеоперационного периода.
Через 36 — 48 часов после удаления желчного пузыря можно пить минеральную воду без газа, несладкий кисель из сухофруктов, несладкий некрепкий чай, нежирный кефир в объеме 1 — 1,5 литра в течение суток: по 100 -150 мл на один прием через каждые три часа.
С 3-х — 5-х суток диета расширяется. Разрешаются несладкие натуральные соки: тыквенный, свекольный, яблочный, шиповника, фруктовое желе, картофельное пюре, чай с сахаром.
Объем жидкости составляет 1,5 — 2 литра в течение суток. Прием пищи, жидкости дробный 6 — 8 раз в сутки, не более 200 мл за прием.
Кроме того, добавляются протертые через сито супы на слабом мясном бульоне или на воде с добавлением сливочного масла или сметаны (1 чайная ложка на 200 мл супа), белковый омлет, отварная рыба. На 5-е сутки добавляется 100 граммов сухарей, белого вчерашнего хлеба или галетное печенье.
С 6-х — 7-х суток разрешаются жидкие протертые каши: гречневая, овсяная, пшеничная, сваренные на воде пополам с молоком, несладкий творог, отварное, перекрученное через мясорубку, мясо: говядина, телятина, курятина, крольчатина, отварная рыба, но не уха, белковый омлет, овощные пюре, кисло-молочные продукты. Прием жидкости 1,5 — 2 литра в сутки, дробный.
С 8 — 10-х суток и до 1,5 месяцев с момента операции, назначается щадящая диета, т.е. все блюда готовятся на пару или в отварном виде: отварное мясо, отварная рыба, паровые котлеты, белковый омлет, фрикадельки, тефтели, вегетарианские супы, картофельное пюре, творожные паровые пудинги, молочные протертые каши, фруктовые кисели, соки, овощные пюре, тушеные морковь, кабачки, сельдь, вымоченная в молоке.
После 1,5 месяцев с момента операции в диету можно включать: щи вегетарианские, целое яйцо 1 раз в неделю, каши рассыпчатые, отварную курицу, мясо, отварную колбасу, молоко.
Через 3 месяца после операции при хорошем самочувствии показано санаторно-курортное лечение в городах : Ессентуки, Миргород, Боржоми. Закарпатские санатории (Свалява, Жемчужина Карпат и др.). В течение 3-х месяцев необходимо избегать подъема тяжести более 5 — 7 кг.
Удаление желчного пузыря или холецистэктомия — операция, которая существенно сказывается на особенностях пищеварения и требует корректировки образа питания. У здорового человека желчь синтезируется печенью и по протокам поступает в желчный пузырь. В нем происходит сгущение или концентрирование желчи. При принятии пищи желчный пузырь выделяет через протоки в двенадцатиперстную кишку количество желчи, требующееся для обеспечения нормального пищеварения.
Холецистэктомия существенно меняет процесс пищеварения. Пузырь удален, и желчь попадает в двенадцатиперстную кишку сразу из печени по внутри- и внепеченочным желчным протокам. В результате в просвет кишки попадает желчь другого состава. Это отрицательно сказывается на перистальтике и приводит к сбоям в пищеварительном процессе. Такая желчь является сравнительно жидкой, она не защищает в должной мере кишечник от микроорганизмов, что приводит к повышенному риску дисбактериоза.
Правила питания после удаления желчного пузыря
Главной целью правильного рациона после удаления желчного пузыря является нормализация желчевыделения и переваривания еды. Чтобы избежать неблагоприятных последствий операции, необходимо скорректировать режим приема пищи и сам рацион.
- Более частый прием пищи (4-5 раз в сутки) уменьшает нагрузку на пищеварительную систему.
- Значительное уменьшение приема жирной пищи после холецистэктомии призвано предотвратить спазм привратника желудка и сфинктера Одди и развитие симптомов: горечи в ротовой полости, подташнивания, дискомфорта в правом подреберье, боли в подреберьях.
- Люди с удаленным желчным пузырем должны есть преимущественно нежирные виды продуктов, приготовленные без жарки. Белковая и растительная пища, приготовленная на пару и при помощи отваривания или запекания, является основой рациона людей, перенесших холецистэктомию. На этих принципах лечебного питания основана реабилитация пациентов после холецистэктомии. Не пугайтесь: это здоровое питание, которого должны в целом придерживаться все люди!
Несоблюдение диеты — последствия
После удаления желчного пузыря выделяемой желчи хватает для переваривания существенно меньшего объема пищи, поэтому переедание может иметь неприятные последствия. Несоблюдение режима питания, предписанного врачом после проведения холецистэктомии, чревато присоединением других проблем желудочно-кишечного тракта (нарушение функции кишечника, желудка, пищевода, поджелудочной железы и пр.) разнообразными осложнениями: колитом, холангитом, эзофагитом, дуоденитом и другими заболеваниями. Лечебное питание особенно значимо для пациентов, перенесших холецистэктомию в связи с калькулезным холециститом.
Неправильное питание, значительное потребление жареной и богатой животными жирами пищи могут привести к повторному образованию желчных камней уже в протоках.
Диета в стационаре
Продолжительность пребывания в стационаре во многом определяется технологией выполнения холецистэктомии. Золотым стандартом в лечении холецистита является лапароскопическая холецистэктомия. Этот вид операции выгодно отличает минимальное травмирование и укороченное пребывание в стационаре (обычно 1-3 дня). После лапароскопии восстановление пациента происходит сравнительно быстро и безболезненно, а диета как в стационаре, так и в последующие недели является менее консервативной.
К сожалению, лапароскопическая холецистэктомия не всегда может быть проведена из-за особенностей течения заболевания и индивидуальных особенностей анатомического строения желчного пузыря и протоков. По этой причине врач вынужден прибегать к открытой (лапаротомической) холецистэктомии. В зависимости от степени инвазивности операции сроки пребывания в стационаре могут увеличиваться (5-10 суток и более). Повышенная инвазивность этого подхода к удалению желчного пузыря приводит к более значительным ограничениям в режиме питания в первые недели после операции.
После лапароскопической холецистэктомии пациент проводит 2 часа в отделении интенсивной терапии, восстанавливаюсь после наркоза. Затем его переводят в условия палаты, где проводится надлежащая послеоперационная терапия. Первые 5 часов пациенту запрещено подниматься с кровати и пить. Начиная с утра следующего дня разрешено пить простую воду маленькими порциями (до 2 глотков каждые 15 минут). Вставать можно примерно через 5 часов после операции. Это допустимо делать только при отсутствии слабости и головокружения. Первые попытки подъема необходимо предпринимать только в присутствии медсестры.
Начиная со следующего дня пациенту можно перемещаться по палате и начать принимать пищу. Допустимо употребление только жидкой пищи (овсянка, кефир, диетический суп). Постепенно пациент возвращается к обычному режиму приема жидкости — это важно для разбавления желчи. Первую неделю после операции важно полностью исключить употребление следующих продуктов и напитков:
- крепкий чай
- кофе
- алкоголь
- сладкие напитки
- сладости
- шоколад
- жареные блюда
- жирная пища
- копченое, острое, соленое, маринованное.
В питании пациента в стационаре присутствуют разнообразные маложирные кисломолочные продукты: йогурт, творог, кефир, простокваша. Также в рацион постепенно вводятся гречневая и овсяная каша на воде, пюре из картофеля, перетертая вареная нежирная говядина, измельченное белое мясо курицы, морковное суфле, блюда из свеклы, постные супы, бананы и запеченные яблоки.
Диета в первую неделю после выписки из стационара
Обычно после лапароскопической холецистэктомии пациент выписывается уже на 1-3 сутки. В домашних условиях необходимо организовать правильное питание с учетом рекомендаций, данных при выписке. Пища должна приниматься небольшими порциями, 6-7 раз в день. Приемы пищи желательно выстроить в определенный график, это снизит нагрузку на пищеварительный тракт. Последний прием пищи должен быть не менее, чем за 2 часа до отхода ко сну.
Для нормализации пищеварения необходимо обеспечить обильное питье на протяжении всего дня (общее потребление жидкости — 1,5 литра). Оптимальным питьем являются стерилизованные некислые соки с мякотью, отвар шиповника и минеральная вода, марку который лучше согласовать с врачом.
В первую неделю после выписки из стационара необходимо придерживаться лечебной диеты “Стол №1” и избегать свежих овощей и ягод, ржаного хлеба, так как эти продукты усиливают желчеотделение. Основной акцент в питании делается на протертых мясных, рыбных и овощных блюдах, приготовленных на пару. Еда не должна быть горячей или холодной.
Примеры блюд, которые можно употреблять в этот период:
- куриный рулет, приготовленный на пару
- молочный суп
- мясное суфле на пару
- творожная запеканка
- белковый паровой омлет
- маложирный йогурт или кефир
- гречневая или овсяная каша
- адыгейский сыр
Первые дни после операции по удалению желчного пузыря диета является максимально ограниченной и консервативной. На 5-7-е сутки — плавный переход между хирургическими диетами 1а и 1б (иногда называют 0б и 0в). Примерное меню на один день для хирургических диет 1а и 1б приведено ниже.
Примерное меню на один день для хирургической диеты 1а
- 1-й завтрак: белковый омлет из 2 яиц на пару, 200 г измельченной жидковатой овсянки с добавлением молока и 5 г сливочного масла и чай с лимонным соком.
- 2-й завтрак: творог с нулевой жирностью и 100 г шиповникового отвара.
- Обед: 50 г суфле из вареного мяса на пару, 200 г слизистого супа на манке, 100 г шиповникового отвара и 150 г молочного крема.
- Ужин: 200 г измельченной жидковатой гречневой каши с 5 г сливочного масла, паровое суфле из вареной рыбы и чай с лимонным соком.
- Завершающая еда: 100 г шиповникового отвара и 150 г фруктовое желе.
- Общая суточная доза: 40 г сахара, 20 г сливочного масла.
Примерное меню на один день для хирургической диеты 1б
- 1-й завтрак: 200 г молочной каши из риса с 5 г масла, паровой омлет из белков яиц, сладкий чай с лимонным соком.
- 2-й завтрак: 100 г измельченных печеных яблок, 120 г измельченного творога с добавлением сливок, 180 г шиповникового отвара.
- Обед: 100 г котлет из мяса на пару, 300 г кремового супа с овощами, 200 г пюре из картошки, 150 г желе из фруктов.
- Полдник: 180 г сока из фруктов, 150 г измельченной отварной курицы.
- Ужин: 200 г измельченной молочной геркулесовой каши с 5 г масла, 100 г суфле на пару из отварной рыбы, чай с 50 г молока.
- Завершающая еда: 180 г кефира.
- Общая суточная доза: 60 г сахара, 20 г сливочного масла, 100 г белых сухарей.
Диета в первый месяц (2-4 недели после операции)
Первый месяц после операции особо важен для восстановления нормальной работы пищеварительного тракта пациента и улучшения общего самочувствия. Именно этот отрезок времени является ключевым для нормализации пищеварительных функций организма. Поэтому на его протяжении необходимо тщательно соблюдать рекомендации, предписанные врачом. Таковые включают не только требования к организации питания, но и комплекс мер по обеспечению надлежащей физической нагрузки, медикаментозной терапии и уходу за ранами.
После проведения лапароскопической холецистэктомии соблюдение диеты обычно необходимо на протяжении 1 месяца. Затем по согласованию с гастроэнтерологом могут быть сделаны послабления в диете, расширен спектр употребляемых продуктов, сняты ограничения в питании.
При открытой полостной холецистэктомии период жестких ограничений в питании продолжительнее, чем при холецистэктомии. Независимо от типа проведенной операции на протяжении первого месяца рекомендуется исключить из питания:
- жареную пищу
- жирные продукты
- острую и пряную пищу
- копчености
- алкоголь.
Также в этот период рекомендовано полностью отказаться от табакокурения, так как оно замедляет послеоперационное восстановление организма. Блюда должны быть немного теплыми, необходимо избегать холодной или горячей пищи. Требуется регулярное питание 4–6 раз в день, еду желательно принимать примерно в одно и то же время. Введение новых продуктов в рацион необходимо осуществлять постепенно, внимательно прислушиваться к реакции организма и при необходимости консультироваться у гастроэнтеролога.
Со второй недели при отсутствии осложнений применяют диету 5а. Это разновидность диеты 5, характеризующаяся пониженным химическим и механическим воздействием на пищеварительный тракт, это делает ее предпочтительной после холецистэктомии. Это диета является весьма щадящей — все продукты варят или готовят на пару. Меню диеты 5а основано на отварных рыбе и мясе, котлетах на пару, белковых омлетах, овощных супах, паровых пудингах с творогом, пюре из картошки, киселе из фруктов, измельченных кашах на молоке, тушеных овощах.
В случае плохого перенесения диеты 5а (вздутие живота, поносы, боли в подреберье) может быть назначена диета 5щ, характеризующаяся еще большей деликатностью в отношении пищеварительной системы.
- Первый завтрак: полпорции манной каши на молоке, чай, 110 г парового омлета из белков яиц.
- Второй завтрак: шиповниковый отвар, 100 г свежего пресного творога.
- Обед: 100 г парового суфле из отварного мяса, полпорции протертого супа с овощами и овсянкой, 100 г желе из фруктов, 100 г пюре из моркови.
- Полдник: 100 г запеченых яблок.
- Ужин: полпорции пюре из картофеля, вареная рыба, чай.
- Завершающая еда: кисель или кефир.
- Общая суточная доза: 200 г белого хлеба, 30 г сахара.
В питании не должны присутствовать острые приправы, запрещены любые копченые и острые продукты. Еда принимается в теплом виде, необходимо избегать холодных и горячих блюд.
Диета через один месяц после операции
Людям, прошедшим через холецистэктомию, рекомендовано придерживаться основного варианта диеты 5 в течение 1-1,5 лет после операции. После этого возможно послабление, например переход на диету номер 15, однако требуется индивидуальный подход и консультация гастроэнтеролога. Под особым контролем необходимо держать употребление сладостей, животных жиров, яиц, молока.
В случае возникновения сбоев в работе пищеварительной системы требуется пересмотр рациона с помощью лечащего врача. В отдельных случаях возможен возврат на диету 5, 5а или 5щ. Для улучшения процессов пищеварения лечащий врач может порекомендовать использование ферментных препаратов, например мезим-форте или фестала.
Существует ряд правил, которых следует придерживаться на протяжении всей жизни людям, перенесшим холецистэктомию:
- Необходимо есть 4-5 раз в день, избегать больших перерывов между приемами пищи. Желательно приучить себя употреблять пищу примерно в одно время.
- Порции должны быть небольшими, чтобы разбавленная желчь могла справиться с поступающей едой.
- Следует полностью исключить тугоплавкие животные жиры: свиной, говяжий и бараний.
- Основными способами приготовления пищи должны быть варка, тушение и готовка на пару.
- Показано обильное питье 1,5–2 л в день.
- Для избегания дисбактериоза в двенадцатиперстной кишке, обусловленного отсутствием желчного пузыря, желательно регулярное употребление кисломолочных пробиотиков. Исключение сладостей также позволяет бороться с дисбактериозом.
- При усилении диареи помогает исключения кофе, чая и других кофеиносодержащих напитков.
Ниже приведены списки продуктов, разрешенных и запрещенных к употреблению после холецистэктомии.
Список разрешенных продуктов:
- тушеные овощи и овощные пюре
- котлеты и фрикадельки на пару
- отварное постное мясо (курица, индейка, кролик, нежирная говядина)
- вареная колбаса
- рыба
- супы из овощей
- нежирные щи
- салаты из овощей и фруктов
- винегрет
- цельное молоко
- кисломолочные продукты
- соки
- растительные жиры
- немного сливочного масла.
Список запрещенных продуктов:
- жирные виды птицы (гусь, утка)
- баранина, свинина, другие жирные виды мяса
- острые приправы
- алкоголь
- какао
- маринады
- копченая, жареная и соленая пища
- сдоба
- сладости
- подслащенные газированные напитки.
Рецепты
Предлагаем несколько рецептов, которые можно употреблять по прошествии 2 месяцев с момента проведения холецистэктомии.
- Морковный салат с медом и изюмом. Натереть 100 г свежей очищенной, натереть, добавить 10 г промытого изюма, поместить в салатник, залить 15 г меда, украсить кусочками лимона.
- Фруктовый салат. Вымыть и очистить от кожуры фрукты (30 г киви, 50 г яблока, 30 г банана, 30 г клубники, 30 г мандаринов). Фрукты нарезать, положить в салатник, заправить 20 граммами 10% сметаны.
- Суп из гречки на молоке. Промыть 30 г гречневой крупы, залить 300 мл горячей воды, вскипятить, посолить, добавить 250 мл горячего молока, 2 г сахара и довести до готовности. Добавить 5 г сливочного масла.
- Отварной морской окунь. Около 100 грамм окуня очистить, помыть, разрезать на небольшие куски и сварить в подсоленной воде. Добавить 5 г зелени петрушки и 10 г нашинкованной моркови.
- Паровая пикша со сливочным маслом. Примерно 100 г пикши очистить, промыть и приготовить на пару. Полить 5 г растопленного масла и посыпать 5 г укропа.
- Маложирный творог с брусникой и сметаной. Около 100 г маложирного творога растереть, полить 20 г 10% сметаны и посыпать 30 г брусники с сахаром.
- Отварная брюссельская капуста. Около 250 г кончиков брюссельской капусты промыть и отварить в слегка подсоленной воде. Перед употреблением полить 10 г сливочного масла.
Камни, которые не поддались консервативному лечению, — главное показание к удалению желчного пузыря. Врачи успокаивают: пациенты, перенесшие такую хирургическую процедуру, быстро восстанавливаются. И если следуют рекомендациям врача и правильно питаются, могут жить полноценно. Какая нужна диета после удаления желчного пузыря в первые дни после операции и в дальнейшем?
Желчный пузырь — «резервуар» для накопления желчи. Желчь участвует в пищеварении, обеспечивая смену желудочного пищеварения на кишечное. В двенадцатиперстную кишку желчь попадает через общий желчный проток.
Почему нужно «резать»
Основным показанием к проведению операции по удалению желчного пузыря — холецистэктомии — является желчнокаменная болезнь. Также хирургическое лечение иногда требуется при холецистите.
Беспокоят камни
При желчнокаменной болезни в желчном пузыре или в его протоках образовываются камни. Говоря научным языком — конкременты. По размеру и химическому составу они бывают разными. Есть те, что меньше миллиметра. А иногда медики извлекают камни величиной с куриное яйцо. На формирование камней в желчном пузыре уходит от нескольких месяцев до десятков лет.
Камни в желчном пузыре формируются по двум причинам. Во-первых, желчь застаивается. Во-вторых, качество и консистенция желчи меняется в результате нарушения обмена веществ.
Образованию камней способствуют:
- обжорство;
- голод;
- нерегулярное питание;
- несбалансированные экспресс-диеты;
- повышенный уровень холестерина;
- сидячая работа;
- беременность;
- некоторые гормональные препараты;
- ожирение;
- сбои в работе поджелудочной железы.
Если конкременты находятся в самом желчном пузыре и не двигаются, то человек может их даже не «чувствовать». Но при перемещении камней к шейке желчного пузыря симптоматика станет очевидной. Это горький привкус во рту, тошнота, рвота, «прострелы» под ребром справа.
Камни вызвали воспаление
Воспаление желчного пузыря называется холециститом. Причиной его развития может стать желчнокаменная болезнь, однако и холецистит часто является предрасполагающим фактором для формирования желчнокаменной болезни у пациента.
Толчком развитию холецистита могут послужить также бактериальная инфекция и паразиты. Болезнь развивается и на фоне панкреатита. Другие факторы риска: врожденные патологии, преклонный возраст, питание всухомятку.
К основным симптомам холецистита относят приступообразную боль в правом подреберье, связанную с приемом пищи.
Желчный пузырь пациентам с диагнозом «холецистит» удаляют, если заболевание сопровождается желчнокаменной болезнью. Бескаменный холецистит, как правило, лечится медикаментозно. Также применяется физиотерапия, рекомендуется санаторно-курортное лечение и щадящая диета на постоянной основе.
Метод лапароскопии: современный подход к лечению и диете
Современные медики поддерживают выдающегося коллегу. Камни не возникают, если желчный пузырь работает нормально. То есть, камни — не причина, а следствие. И более действенного способа лечения этого недуга, чем хирургическое вмешательство, пока не изобрели.
Зато технологии проведения самой операции семимильно шагнули вперед. Если первый пациент Карла Лангенбуха после удаления желчного пузыря провел в стационаре практически семь недель, то сейчас больных выписывают уже на второй-третий день! Причем с каждым годом у хирургов в арсенале появляется все новые и новые возможности.
Сегодня полосные операции по удалению желчного пузыря проводят крайне редко. Это связано с тем, что пациенту необходимо длительное время на восстановление после их проведения. А также повышается риск возникновения ряда осложнений: послеоперационные грыжи, спайки, проблемы с зачатием у женщин.
Постоперационные особенности
Подробнее о том, как строится правильное питание после удаления желчного пузыря, мы спросили у врача-гастроэнтеролога Андрея Налетова. «У большинства пациентов никаких проблем после удаления желчного пузыря не возникает. Конечно, при условии, что они выполняют все назначения врача. Такие больные быстро возвращаются в строй. Им рекомендуется придерживаться несложной диеты № 5, которая полезна даже абсолютно здоровым людям», — рассказывает Андрей Васильевич.
Однако есть случаи, когда у пациента проявляется постхолецистэктомический синдром. Развитие данной патологии можно предположить при появлении ряда симптомов после операции: изменение характера стула, боль в животе, тошнота, рвота на пике болевого синдрома, слабость, вялость.
«Почему это происходит? Вопрос дискутабельный. Среди причин — дисфункция сфинктерного аппарата Одди. Это своеобразный клапан, регулирующий выход желчи и поджелудочного сока в двенадцатиперстную кишку. Также у пациента могут быть другие проблемы органов желудочно-кишечного тракта, которые до операции не диагностировали и, соответственно, не решили. Нельзя отрицать и тот факт, что причиной постхолецистэктомического синдрома могут стать погрешности, допущенные хирургом во время операции», — говорит доктор.
Диета после удаления желчного пузыря: первая неделя
Поэтому далее речь идет о питании только тех пациентов, которые не имеют постоперационных осложнений после удаления желчного пузыря и сопутствующих проблем со здоровьем. Меню на первую неделю после холецистэктомии строится так, чтобы деликатно помочь организму настроиться на работу в новых условиях.
Диета после удаления желчного пузыря методом лапароскопии по дням примерно такая.
- Первые сутки . Нужно воздерживаться от любой пищи и питья. Когда пациент придет в себя, его будет беспокоить сухость во рту. Чтобы облегчить состояние, ухаживающий протирает губы больного влажными марлевыми тампонами. Их смачивают в щелочной или кипяченой воде. Спустя пять-шесть часов пациент может полоскать рот несладкими травяными отварами. Но глотать жидкость пока нельзя.
- Вторые сутки . Сейчас пациент может понемногу пить теплый несладкий напиток из шиповника, негазированную щелочную воду. Общий объем жидкости — до литра. Плюс в рационе появляются нежирный кефир, кисель, чай и компот без сахара. Первую пищу следует употреблять дробно с интервалом в три-четыре часа. Объем одной порции — порядка 150 г.
- Третьи — пятые сутки . Постоперационное меню расширяется. Вот, что уже можно есть: пюре из картошки, нежирная отварная рыба в виде паштета. А также пробуют супы на овощном бульоне, пропущенные через сито.
- Шестые — седьмые сутки . Теперь можно добавить сухой хлеб. Вводят каши из измельченных круп. Их делают на воде или молоке, разбавленном пополам с водой. Из мяса нежирных сортов готовят котлеты или тефтели. Появляются нежирная молочка и кисломолочка. А также вареные и измельченные до состояния пюре овощи. Приблизительно такое же питание предусматривает «протертая» диета № 1. Стол № 1 обычно назначают язвенникам при обострении.
Меню на период восстановления
Диета № 5 после операции по удалению желчного пузыря — это полноценное, но щадящее питание. Пациент ест в основном отварные или паровые блюда. Можно пользоваться мультиваркой. Этот прибор позволяет готовить пищу, соответствующую требованиям диеты, с минимальными временными затратами. Иногда можно запекать творог или фрукты. Сырую пищу употреблять нежелательно. Пищу нужно измельчать. Например, мясо всегда перекручивают в фарш.
Калорийность рациона — 2600 кКал. Питаться следует часто. Минимум — четыре столования, а лучше — шесть. Ниже приведены списки полезных и вредных продуктов в рамках пятого стола после удаления желчного пузыря.
Таблица — Восстановление после холецистэктомии: полезные и вредные продукты
| Полезно | Вредно |
|---|---|
| — Сухари; — галетное печенье; — жидкое из круп, овощей, молока и фруктов; — нежирная говядина; — курица; — крольчатина; — хек, минтай, судак; — нежирные молоко, кефир, творог, сметана; — куриные яйца — преимущественно белок; — гречка; — манка; — рис; — овсянка; — крахмалистые овощи, некислый фруктово-ягодный набор — преимущественно термически обработанные; — мед; — карамель; — зефир; — чай с молоком; — компот; — питье из шиповника; — соль — до 10 г; — сахар — до 80 г; — рафинированное постное масло — умеренно | — Свежий хлеб; — жаренные, сдобные, слоеные пироги; — кофе; — газировка; — спиртное; — зеленый и красный чай; — фреши; — рыбный, мясной и грибной бульоны; — свинина; — сало; — смалец; — субпродукты; — колбасы и сосиски; — консервы; — красная, соленая и копченая рыба; — икра; — крабовые палочки; — креветки; — горох, чечевица и другие бобовые; — «тяжелые» крупы; — жирная молочка; — щавель; — редис; — баклажаны; — лук; — чеснок; — петрушка; — укроп; — цитрусовые; — орехи; — шоколад; — мороженое; — коровье масло; — нерафинированное растительное масло |
Пример дневного меню пациента, который восстанавливается после холецистэктомии.
- Завтрак № 1 . Паровая рыбная котлета. Толченый отварной картофель. Чай.
- Завтрак № 2 . Нежирный творог, взбитый блендером до пастообразного состояния.
- Обед . Суп из рисовой крупы на овощном бульоне. Гречневая каша. Пюре из отварной говядины. Компот.
- Полдник . Галетное печенье. Питье из шиповника.
- Ужин . Паштет из отварной куриной грудки. Овсяная каша на воде либо половинном молоке. Кисель из фруктов.
- За два часа до сна . Кефир.
Вот другие допустимые рецепты блюд: творожная запеканка, шарлотка, рагу из крольчатины, запеканка из мясного фарша и тертого картофеля, пирог из измельченных теркой яблок и моркови.
Как дальше жить и есть
Как долго длится период восстановления? Все индивидуально. По отзывам, некоторые пациенты уже через 1 месяц возвращаются к привычной жизни. При этом хвастаются на тематических форумах, что, как и раньше, позволяют себе фаст-фуд, кремовые десерты и даже алкогольные вечеринки по пятницам.
Медики, мягко говоря, не одобряют подобные пищевые «эксперименты». Да, пациенты, перенесшие холецистэктомию, не должны до конца жизни есть одни «каши-малаши».
Но и диета после месяца удаления желчного пузыря не должна заканчиваться как ни в чем не бывало. Выходить из нее нужно поэтапно, где-то в течение года.
Например, примерно через 3 месяца можно спокойно переходить на кусковую пищу, готовить обычные крупяные каши и делать мясные первые блюда. А свежие овощи и фрукты лучше вводить в меню не раньше, чем через 6 месяцев. При этом есть безапелляционные правила, которых придется придерживаться и через полгода, и через десять лет…
Гастроэнтеролог Андрей Налетов рекомендует тем пациентам, которые живут без желчного пузыря, придерживаться пяти правил.
- Есть по чуть-чуть . Теперь, когда в организме нет хранилища для желчи, секрет напрямую попадает из печени в кишечник. А значит, желчь получается менее концентрированной. Этого достаточно, чтобы справляться со скромными объемами пищи. А вот большие порции организму переварить уже очень тяжело. Живот от переедания будет болеть, возможны тошнота, рвота, расстройства.
- Есть часто . Минимум четыре-пять столований. Это важно, чтобы избежать застоя желчи. Ведь секрет может скапливаться и в протоках, что чревато образованием новых камней во внутрипеченочных протоках.
- Ограничить холестерин . Опять-таки, повышенное содержание этого вещества в организме — одна из основных причин появления конкрементов.
- Двигаться и следить за собой . Диета после удаления желчного пузыря предполагает, что пациент изменит не только пищевые привычки, но и пересмотрит отношение к себе, к своему здоровью. Нужно привести в порядок вес, бросить курить, научиться избегать стрессов и высыпаться. Важно заботиться о личной гигиене и гигиене дома. Плюс нужны физические нагрузки. Они являются профилактикой застойных процессов в желчных протоках. Уже чрез 1 месяц после операции можно начинать практиковать ежедневные пешие прогулки. В дальнейшем стоит делать зарядку. Как вариант — записаться на плавание.
- Поддерживать микрофлору . Выше говорилось о том, что желчь нейтрализует вредные микроорганизмы в кишечнике. После операции по удалению желчного пузыря бактерицидная функция желчи ослабевает. В итоге пациента могут мучать запоры или, наоборот, жидкий стул. Здесь обязательна консультация гастроэнтеролога. Возможно, пациенту после холецистэктомии порекомендуют медикаментозные средства для восстановления микрофлоры. А в качестве профилактических мер рекомендуется отказаться от десертов. Сладости лучше заменить ягодами.
Врач-гастроэнтеролог подчеркивает, что проблемы с желчным пузырем не возникают на пустом месте. А к хирургам пациент попадает по совокупности причин. И погрешности в питании — одна из самых существенных. Поэтому, если пациент после холецистэктомии хочет избежать новых проблем со здоровьем, ему в любом случае придется меняться. В частности, диета после операции по удалению желчного пузыря навсегда накладывает табу на алкоголь, сало, жирное, копченое и соленое.
doctor-grebnev.ru
операция и послеоперационный период, симптомы и причины
Одним из самых опасных осложнений холецистита считается гнойный холецистит. Нужно в срочном порядке приступить к лечению, но сначала пройти обследования. Чтобы добиться положительной динамики, больной должен соблюдать рекомендации врача и отказаться от самолечения, которое может привести к летальному исходу.
![]()
Что такое гнойный холецистит?
Это серьезная болезнь, опасная осложнениями. В процессе болезни происходит скопление гнойного экссудата в области, где расположен желчный пузырь, что опасно перитонитом, панкреатитом или сепсисом.
Заболевание сложно диагностировать, поскольку симптомы схожи с признаками других болезней. Зачастую пациенты не могут описать жалобы, а свое тяжелое состояние списывают на патологию в послеоперационный период. Эта болезнь встречается в 3% случаях. Женщины намного чаще подвержены ей.
![]()
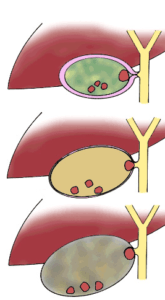 Болезнь развивается так быстро, что ее порой не успевают диагностировать. В правой половине брюшины скапливается гной, развивается интоксикация организма. Выделяют 3 формы холецистита:
Болезнь развивается так быстро, что ее порой не успевают диагностировать. В правой половине брюшины скапливается гной, развивается интоксикация организма. Выделяют 3 формы холецистита:- Флегмона.
- Абсцесс.
- Эмпиема (рисунок справа).
Диагностика сложна даже в острый период, поскольку присутствуют дополнительные факторы. При пальпации боль становится сильнее и растекается по брюшной полости. Это первый признак того, что воспаление поразило большую часть брюшины. Печень и желчный пузырь увеличиваются в размерах.
Причины появления
Пациенты задаются вопросом, почему возникает это серьезное заболевание. Причин появления болезни много:
- снижение кровоснабжения пузырных стенок. Это происходит в случае потери крови и обезвоживания;
- нервные потрясения;
- хроническая сердечная недостаточность;
- опухоль;
- камни в почках или печени;
- сахарный диабет;
- атеросклероз;
- длительный прием наркотических средств.
Это основные причины возникновения гнойного холецистита. Они провоцируют застой крови, мешают оттоку желчи, нарушают работу желчного пузыря. Его стенки растягиваются из-за скопления лишней жидкости, прогрессирует ишемия.
Холецистит может возникнуть также в случае серьезных травм брюшной полости, после хирургического вмешательства, кишечной инфекции, ожогов. Причиной возникновения нагноения в брюшной полости иногда выступает беременность.
![]()
Выявить гнойный холецистит сложно, так как болезнь нередко возникает на фоне других серьезных патологий. Пациент жалуется на сильную боль, особенно при нажатии на правый бок. Приступ напоминает желчную колику, картина смазана, и врач путает эти заболевания.
Во время обострения пациент не может подняться, ему приходится лежать на боку с поджатыми ногами. Кожа становится бледной, учащается сердцебиение, усиливается потливость. Боль отдает в плечо и ниже, в лопатку. Температура быстро поднимается, у больного начинается озноб. При гнойном холецистите поражаются другие органы, возникают метеоризм, тошнота и рвота.
Диагностика
Врачам сложно диагностировать гнойный холецистит. После собирания анамнеза и предварительного исследования назначается детальное обследование, чтобы подтвердить заболевание. Пациент сдает ряд анализов: общий анализ крови, на инфекцию, биохимический.
Но этого не всегда достаточно. Регулярно проводится осмотр больного, и врач обращает внимание на цвет эпидермиса. Часто на фоне болезни возникает желтуха. В этом случае назначают дополнительные анализы, чтобы исключить паразитарную инвазию. На фоне общей картины понижается гемоглобин, состояние больного ухудшается. Больной в обязательном порядке сдает печеночные пробы.
Чтобы установить все детали и подтвердить воспалительный процесс, предписывается инструментальная методика:
- УЗИ;
- динамическая гепатобилисцинтиграфия;
- компьютерная томография;
- гастродуоденоскопия.
![]()
Лечение и диета
Проводить терапию необходимо под строгим наблюдением врача в стационаре, больного готовят к операции. Медлить нельзя, так как патология развивается быстро, жизни пациента угрожает опасность. Если не назначить всестороннее обследование и лечение на ранней стадии, возможно потерять орган. Для облегчения симптомов врач прописывает лекарственные препараты, в том числе анальгезирующие средства, которые снижают болезненность.
Если во время диагностики обнаружены инфекционные агенты, назначаются противовирусные, антибактериальные и противогрибковые препараты. В редких случаях применяют антибиотики широкого спектра действия. В случае если при обследовании обнаружена инвазия паразитарного типа, предписывается дополнительная терапия. К основному списку лекарств добавляют жаропонижающие, противовоспалительные и спазмолитические лекарственные средства.
Современное хирургическое вмешательство проводится по методу лапароскопии. Этот способ относительно новый и малоинвазивный. Весь желчный пузырь не удаляется, хирург иссекает только пораженные участки и откачивает гной.
Но иногда по жизненным показаниям проводить операцию нельзя. В этом случае проводится биопсия желчного пузыря. Во время процедуры промывают пораженную область, выкачивают гнойный экссудат, локально вводят антибиотики и дезинфицирующие препараты. Операция под общей анестезией невозможна в случае преклонного возраста, а также общего тяжелого состояния больного. Лечащие врачи анализируют ситуацию и принимают оптимальное решение, которое спасет жизнь пациенту.
Помимо лекарственных препаратов, которые снижают воспаление и уменьшают боль, больной должен соблюдать диету, которую назначит лечащий врач. Необходимо пить много жидкости — отвар шиповника, фруктовые соки (желательно разбавлять теплой кипяченой водой), чай, кисель.
Разрешены нежирные супы, жидкие каши, фруктовые муссы. Постепенно вводить в рацион рыбу и мясо, главное, чтобы они были нежирными и приготовлены на пару. Можно включить в рацион белый хлеб (лучше сухарики) и молочнокислые продукты.
![]()

Размер порции и калорийность увеличиваются по мере выздоровления больного. Но строго запрещены соленые и копченые продукты, консервы и маринады, алкоголь, газированные напитки, кофе и острая еда. В первое время после хирургического вмешательства придется отказаться от молока, чеснока, лука и бобовых.
Профилактика заболевания
Любое заболевание можно предупредить и избежать тяжелых последствий. Чтобы снизить риск гнойного холецистита, медики рекомендуют соблюдать простые правила:
- лечить инфекционные болезни вовремя;
- отказаться от быстрых перекусов на бегу;
- регулярно посещать кабинет УЗИ;
- составить режим дня и следовать ему;
- заниматься спортом и вести здоровый образ жизни;
- контролировать вес;
- избегать стрессовых ситуаций;
- постараться не перегружать организм и не выполнять тяжелую физическую работу.
Гнойный холецистит — опасное, серьезное заболевание. Игнорировать болезнь ни в коем случае нельзя, в итоге могут возникнуть осложнения, которые приведут к гибели больного. Каждому пациенту нужно соблюдать простые правила, которые помогут не только восстановить организм после болезни, но и держать тело в тонусе.
Видео
puzyr.info
симптомы и чем лечить билиарную систему
Холецистит является наиболее распространенной патологией в билиарной системе. По частоте выявления с ним может сравниться только аппендицит. Этот диагноз требует в терапии устранения причины заболевания, источника воспаления. Пораженный орган, желчный пузырь, удаляется разными способами, но предварительно необходимо исключить заторов в желчных путях. Наличие препятствий может существенно ограничить движение желчи в кишечный тракт. В первую очередь специалисты узнают симптомы, интенсивность клинических проявлений, место воспаления и его распространение на соседние органы.

Случаи консервативного лечения
Желчный пузырь удаляется в крайнем случае, обычно врачи стараются выбрать органосохраняющее лечение. Хирургическое вмешательство необходимо только при отсутствии эффективности других способов лечения и в целях сохранения жизни пациента. Если симптомы острого воспаления отсутствуют, то лечение может быть медикаментозным, с включением диеты и особых физиопроцедур. В случае отсутствия улучшений и снижении показателей самочувствия пациента приходится выполнять холецистэктомию.
Основные показания к холецистэктомии
Операция с удалением желчного пузыря должна проводиться при любой форме холецистита, острой или хронической с частыми обострениями, а также при закупорке камнями или сгустками просвета в желчных протоках. Наличие желчнокаменного заболевания или камней в полости пузыря не требует экстренного вмешательства, если камни не представляют угрозы своим размером или количеством, операция может быть проведена в плановом порядке или заменена на лечение лекарствами и народными средствами.
Отказаться от проведения хирургической операции нельзя, поскольку любые камни со временем начинают движение. Часто происходит застревание одного из конкрементов в протоке, что вызывает застой желчи и колики, в таком случае оперироваться придется экстренно, даже без подготовки.
Что делают в процессе холецистэктомии?
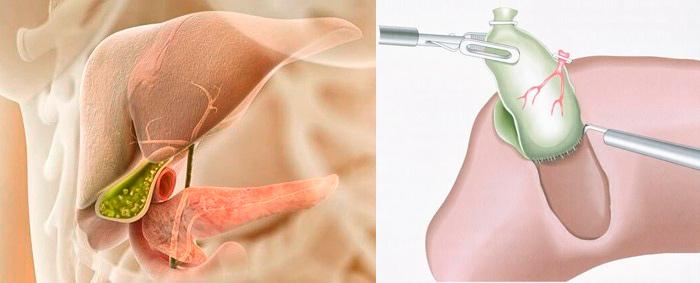
Лечение воспалений в желчном органе требует проведения холецистэктомии или холецистостомии. В первом случае выполняется полное удаление органа лапароскопически или методом открытой операции.

Лапароскопическое вмешательство происходит через небольшие надрезы в коже живота, куда вставляется лапароскоп и дополнительная оптика. Этот способ самый щадящий, поскольку оставляет мало следов и отличается отсутствием осложнений. Восстановление после лапароскопии отличается короткими сроки и минимальной болезненностью. Операции открытого типа используются редко, в основном, когда нет возможности провести лапароскопию. При операции специалистом надрезается кожа на брюшине для получения хорошего обзора и свободы доступа к печени и желчному пузырю. Этот способ необходим при крупных фрагментах в желчном пузыре или в сложных условиях сопутствующих заболеваний.
Холецистостомия проводится дренированием желчного пузыря, при этом из него удаляется желчи. Манипуляция проводится под контролем УЗИ оборудования. Желчь, в составе которой есть инфекционные компоненты, может удаляться и при лапароскопии. Дренирование необходимо пациентам с противопоказаниями к удалению желчного пузыря при патологиях соматической системы.
Как проводится предоперационная подготовка?
Перед планируемой операцией в плановом режиме у больного есть время на выполнение подготовки по всем правилам. Для этого необходимо пройти ряд обследований и сдать анализы:
- кровь и урина исследуются в лаборатории, прежде всего, на показатель СОЭ;
- исследование по биохимическим показателям выполнятся для выявлений показателей Nа, АлаТ, АсаТ, Cl, билирубина, К, белка, фибриногена, мочевины, глюкозы, холестерина и фосфатазы;
- необходимо исключить сифилис и гепатит, определить резус-фактор и убедиться в отсутствии ВИЧ заболеваний;
- делается коагулограмма;
- обязательно проходится флюорография;
- ЭДГС;
- кардиограмма;
- необходимо заключение стоматолога и терапевта.
Проводится осмотр у хирурга, в ходе которого пациент предоставляет историю болезни, результаты анализов. Специалист определяет оптимальный способ вмешательства с учетом состояния пациента, рисков операции и возможных осложнений. Вечером перед операцией есть заканчивают не позднее 18ч, делают клизму для очистки кишечного тракта. Натощак запрещается пить даже воду. Повторяют очистку ЖКТ и направляют на операцию.
Последовательность действий хирургов при операции
Холецистэктомия проводится под общим наркозом, эндотрахеальной анестезией. Для улучшения видимости в брюшине хирург вводит газ в полость, делается четыре кожных надреза, в которые вводят оборудование и камеру для наблюдения за ходом процесса. Вмешательство необходимо для удаления желчного пузыря и отсечения находящихся рядом артерий. Для исключения кровопотери при лечении холецистита оперативным путем нужны металлические клипсы. Орган извлекают через самый крупный надрез, ставят дренаж и зашивают раны.
В случае выявления тяжелого воспаления, спаек или напряжения стенок органа, завершить холецистэктомию лапароскопически не получится, слишком риск травмирования органов, расположенных рядом. Тогда операцию делают полостной, при этом пациента предупреждают об экстренной необходимости изменения вида вмешательства.

Операция открытого типа требует надреза живота в 15 см справа от ребер. Мышечные ткани отводятся в стороны и фиксируются. Протоки, сосуды кровеносной системы и артерии отсекают от билиарного органа и извлекают его наружу. Протоки исследуются на наличие камней или сгустков желчи. Ставится временный дренаж для отвода лишней жидкости, разрез ушивается. В целом операция проходит в течение 2-х часов.
Особенности восстановления после удаления желчного пузыря
Холецистит после удаления желчного пузыря продолжают лечить консервативно, при этом терапия необходима для поддержи изменений в метаболических процессах, а также для профилактики развития осложнений. Лечение проводится в виде инфузионной терапии, когда пациенту вводят кристаллоидные и коллоидные растворы, хлорид калия и аминокислоты. Лечение инфузионного типа делается в объеме 2,5 литров лекарства за 24 часа на протяжение трех суток.
При операции вводятся антибиотики. Лечение противомикробными препаратами необходимо в течение недели после проведения вмешательства. Это исключит гнойные осложнения в полости брюшины или в оставленной ране, хирургическом шве. Выполняется контроль выводимой через дренаж жидкости и проходимости протоков. Пациенту делается УЗИ, особенно есть предположения о возможности абсцесса. Если под печенью копится жидкость, необходима пункция и отсос накопленного под контролем УЗИ оборудования.
Острый холецистит после удаления жёлчного пузыря требует восстановления в течение месяца. Прогноз для пациента благоприятен, смертей всего 2%, среди которых пациенты с тяжелыми патологиями в соматической системе или в пожилом возрасте.
Как питаться при холецистите после удаления желчногопузыря?
После перенесенной операции пациент находится в стационаре под круглосуточным наблюдением врачей. Они отслеживают симптомы возможных осложнений, а также контролируют общее самочувствие больного. В это время он начинается питаться в новом режиме, который исключает сильные нагрузки на органы ЖКТ. Диетический стол при этом обеспечивает поставку в организм всех необходимых минералов и витаминов.
Первые сутки после операции еда исключается полностью в любом виде. Начиная со второго дня можно вводить перетертые пюре из нейтральных овощей, запивая компотом или морсом. В третий день вводится кисломолочная продукция с небольшой жирностью. Это может быть молочный суп, кефир или кисель. На четвертый день можно вводить сырые фрукты или овощные культуры, постное мясо, измельченное в фарш. При отсутствии осложнений через неделю питание осуществляется по лечебному столу №5, который снимает нагрузку с печени и обеспечивает правильную работу органов системы пищеварения.
Принципы питания по диете №5
- Суточный рацион ограничивается 2800 калориями. Уточнить этот показатель можно у врача;
- белки животные и растительные 50/50 до 80 грамм, углеводы сложные до 350г, жиры растительные и животные в соотношении 30/70 до 80г;
- воды пить в сутки не менее 1,5 литров. Качество воды очень важно;
- соль ограничивается до 8-10 г в сутки с учетом добавленной при приготовлении;
- все блюда готовятся варкой на плите, тушением или на пару. Сырые можно есть только овощные культуры, которые разрешены. Все продукты термически обрабатываются;
- вся еда должна быть чуть теплой, но не ледяной и не горячей.


Какие бывают осложнения?
После удаления желчного пузыря осложнения могут быть поздними или ранними. Может понадобиться переливание плазмы, крови, инфузионное лечение солевыми или коллоидными препаратами.
Ранние осложнения
К ранним относят развитие массивных кровотечений, которые бывают при соскальзывании клипсы с кровеносного сосуда. Также развиваются спайки, когда в полости удаленного органа были крупные камни, приросшие к слизистым поверхностям других органов. При открытии кровотечения необходима операция, которая удалит кровь из полости живота.
К ранним осложнениям относят перитонит, когда желчь проникает в полость брюшины, а также абсцессы возле печени или под диафрагмой. Они проявляются яркие симптомы, которые невозможно не заметить. В таком случае хирурги проводят вмешательство, вскрывают нагноения, убирают все последствия и нормализуют дренирование желчи. Лечение предусматривает прием антибиотиков.
Поздние осложнения
К поздним осложнениям можно отнести механическую желтуху, которая появляется из-за рубцов на желчных протоках, опухолей с непонятной этиологией, конкрементах в путях вывода желчи. Проводится операция для восстановления оттока желчи, в ходе которой может быть выявлен свищ. Их лечат также хирургически, методом ушивания или пластики.
После удаления пузыря хирурги могут сделать перевязку протока не достаточно хорошо, при этом повреждается печеночная или воротная вена в печени. Если травмируется воротная вена, то пациент умирает мгновенно. Для снижения вероятности летального исхода необходимо тщательно выбирать медицинское учреждение и проверять сертификацию у хирурга. Снизить риски осложнений можно прохождением полного обследования организма и выяснения противопоказаний. Поздних осложнений избежать можно, изменив образ жизни и режим питания.
YouTube responded with an error: Daily Limit Exceeded. The quota will be reset at midnight Pacific Time (PT). You may monitor your quota usage and adjust limits in the API Console: https://console.developers.google.com/apis/api/youtube.googleapis.com/quotas?project=726317716695
puzyrzhelchnyj.ru
Осложнения холецистита: симптомы и лечение, диета
Несвоевременная диагностика холецистита грозит развитием множества опасных и тяжелых осложнений, провоцирующих серьезные отрицательные последствия, вплоть до летального исхода.
Причиной осложнений становится непрофессионализм врача, формирование кишечного свища, наличие воспаления в поджелудочной железе, перитонит, проникновение инфекционного агента.
При длительном отсутствии качественной медицинской помощи патология может переходить в хронику, ее результаты – это реактивный гепатит, панкреатит, перихолецистит и многие другие проблемы со здоровьем.
Эмпиема желчного пузыря


При усугублении холецистита наблюдается закупорка пузырного протока, инфицирование патогенными бактериями и связанное с этим активное скопление гнойного экссудата в полости желчного. У пациента при эмпиеме желчного пузыря стремительно повышается общая температура тела, появляется острый болевой синдром, диагностируется симптоматика общей интоксикации организма.
Рекомендации по профилактике токсического цирроза:
Определить патологию удается по результатам исследований:- общий анализ крови;
- бактериальный посев крови;
- УЗИ печени, желчевыводящих протоков.
Бывает, что состояние пациента критическое, приходится отложить вмешательство до полной стабилизации больного:
- временной мерой может быть декомпрессия желчного пузыря при помощи чреспеченочного дренажа;
- установка приспособления производится под обязательным рентгенологическим контролем.
Без операции эмпиема заканчивается смертью пациента. Прогноз на будущее во многом зависит от наличия сопутствующих проблем со здоровьем и стадии патологического процесса. При своевременной диагностике, отсутствии перфорации, заражения крови, есть неплохие шансы на выздоровление.
Для профилактики осложнения своевременно должно проводиться не только лечение желчнокаменной болезни, но и хронического холецистита, сахарного диабета, гемоглобинопатии.
Если человек находится в группе риска, ему время от времени потребуется проходить УЗИ печени, органов брюшной полости.
Околопузырный абсцесс

Острый холецистит осложняется околопузырным абсцессом, патология формируется примерно на 4 сутки после начала воспалительного процесса. У пациента вокруг желчного пузыря образовывается воспалительный инфильтрат, первоначально он выглядит как плохо прилегающий к тканям конгломерат.
Сейчас абсцесс легко можно удалить благодаря простой хирургической операции. В более запущенных случаях сформированный инфильтрат постепенно увеличивается в размерах, прорастает в ткани, избавиться от проблемы становится намного сложнее.
При околопузырном абсцессе отмечаем симптомы:
- болевой синдром в брюшной полости;
- приступы тошноты и рвоты;
- избыточную сухость в ротовой полости;
- увеличение температуры тела;
- болезненность во время движения.
В подобных случаях одного только визуального осмотра может быть недостаточно, есть показания провести динамическое УЗИ.
Перфорация желчного пузыря
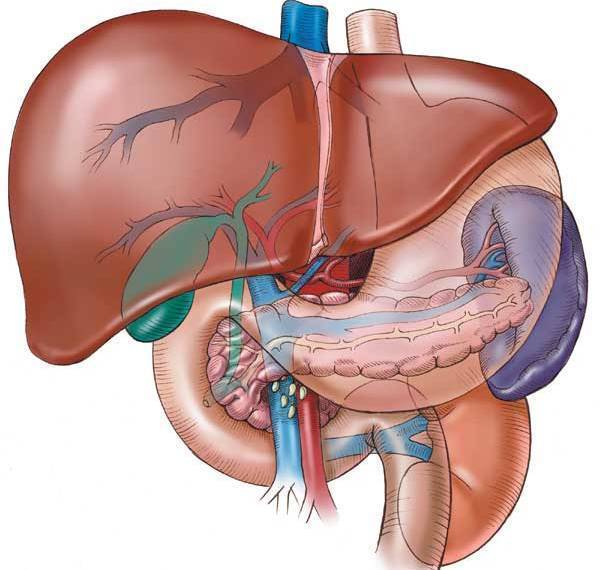

Данное осложнение является разрывом стенки желчного пузыря, содержимое органа проникает в брюшную полость. В результате у пациента формируются спайки, местный перитонит, подпеченочный абсцесс. Помимо этого, запускается внутрипеченочный абсцесс, печеночная недостаточность.
Чаще остальных перфорация желчного пузыря наблюдается у пациентов преклонного возраста, если у них имеются камни в желчном пузыре, периодически нападают приступы колики. В группе риска люди с атеросклерозом кровеносных сосудов, гемолитической, серповидно-клеточной анемией, сахарным диабетом первого и второго типа.
При перфорации пациент страдает от симптомов:
- тошнота, рвота желчью;
- жар, лихорадка;
- болевой синдром под правым ребром.
Диагностика перфорации желчного пузыря предусматривает прохождение ультразвуковой диагностики. Процедура показывает наличие камней в органе, выпоты вокруг него, развитие перитонита, межпетельного, внутрипеченочного абсцесса. Для более подробной информации по состоянию здоровья показано проведение процедур:
Несвоевременная терапия провоцирует быстрое наступление смертельного исхода.
Для помощи больному проводится хирургическое вмешательство, дополнительно потребуется пройти обезболивание, инфузионное, антибактериальное лечение. Подобные меры необходимы для частичной ликвидации полиорганной недостаточности, после стабилизации состояния показано длительное лечение поддерживающими средствами, постоянная щадящая диета.
Гнойный разлитой перитонит
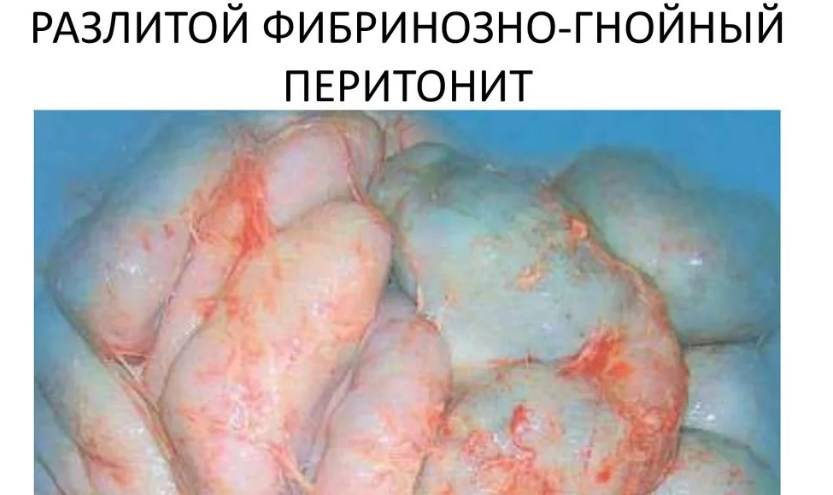

Начальное развитие гнойного разливного перитонита, возникшего на фоне запущенного острого холецистита, характеризуется секрецией серозно-гнойного экссудата. Практически у каждого пациента болит в брюшной полости, появляется сильная рвота, тошнота. При нехарактерном или молниеносном течении патологии жалобы полностью отсутствуют.
Осложнения холецистита и обострение не может протекать бессимптомно, сильнейшая боль затухает, только если занять в постели вынужденное положение. У некоторых больных наблюдаются симптомы лихорадки. Во время визуального осмотра врач определит умеренную напряженность живота, неучастие его в процессе дыхания.
На необратимой стадии гнойного перитонита кожные покровы приобретают характерный гнойный оттенок, становятся холодными на ощупь.
Часто:
- нарушается сознание;
- показатели кровяного давления падают;
- пульс не определяется.
При затруднительной диагностике пациенту назначают лапароскопию, врач производит забор воспалительного экссудата, делает посев на чувствительность возбудителя к основным антибактериальным препаратам.
Гангрена желчного пузыря
Гангрена желчного пузыря у мужчин и женщин возникает при скоплении большого количества гнойного содержимого. Подобные осложнения патогенеза флегмонозного, калькулезного холецистита называются обтурацией пузырного просвета. Пациенту грозят сильные мучительные боли под правым ребром, растет температура тела, развивается интоксикация всего организма, желтеют кожные покровы.
Прощупывая живот, ощущается чересчур увеличенный желчный пузырь, его размеры со временем не изменяются. Орган может разорваться в любой момент, станет причиной перитонита.
При проникновении инфекции в кровь пациенту грозит:
- сепсис;
- билиарный цирроз;
- летальный исход.
Панкреатит
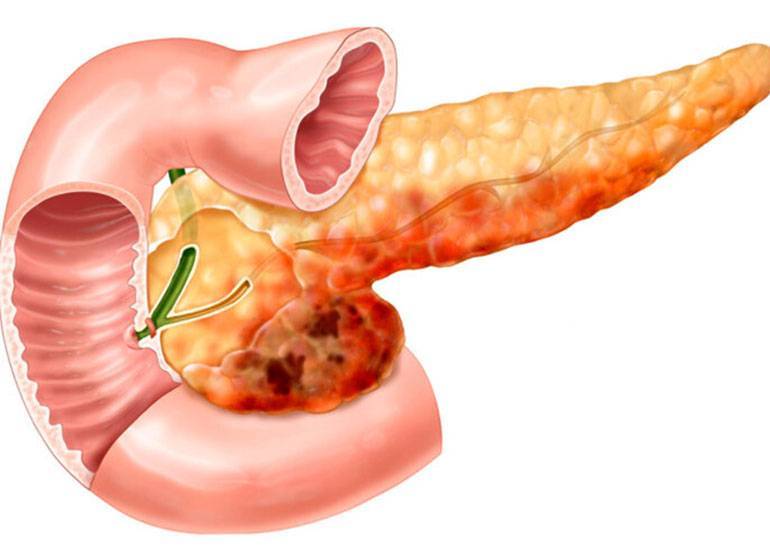

На фоне острого холецистита формируется панкреатит – воспаление поджелудочной железы. При легком патологическом процессе орган еще поддается восстановлению, на запущенных этапах появляются камни в органе, ткани погибают, инфицируются либо капсулируются.
Острый панкреатит отличается интенсивным болевым синдромом, при попытках лечь на спину болезненность увеличивается в несколько раз. Сильнее болит после приема пищи, употребления жирных продуктов, спиртных напитков.
Пациент страдает от тошноты, неукротимой рвоты, у него повышается температура тела, кожные покровы и склеры приобретают желтушный характер. Могут проявляться признаки серьезного нарушения пищеварительного процесса:
- вздутие;
- изжога;
- синюшность на теле;
- кровоизлияния в области пупка.
В целях диагностики пациенту назначают сдать анализ крови, мочи. Выявить структурные изменения помогают инструментальные анализы: МРТ, УЗИ, МСКТ.
Что принимать при холецистите, осложненном некалькулезным или калькулезным панкреатитом? Болевой синдром купируется новокаиновыми блокадами, спазмолитическими препаратами. По мере необходимости, если появились камни, скопилась жидкость, отмирают ткани, проводится срочная операция.
Желчегонные средства и народные методы оказываются бессильны. В послеоперационный период назначают щадящую диету.
Холангит
Деструктивный процесс при воспалении в желчном пузыре усугубляется также и холангитом. Патология запускается из-за присоединения бактериальных агентов, раздражением стенок желчных протоков панкреатическими соками. Воспаление связывают с холестазом.
В этиопатогенезе выделяют несколько стадий. Начинается недуг с лихорадки, стремительного увеличения температуры тела, сильного болевого синдрома, отдающего в шею, лопатку. На фоне болезни болит голова, появляется рвота, понос, постоянная тошнота. Из-за нарастающей желтухи возникает зуд кожных покровов, сильно доставляющий неудобства в ночное время.
Осложнение покажет:
- биохимический анализ крови, УЗИ;
- компьютерная томография;
- ультрасонография.
По завершению хирургического вмешательства назначают длительный прием медикаментозных препаратов. Для некоторых пациентов необходимо пройти курс физиотерапии. В ряде случаев секреция желчи возможна только после проведения операции.


Автор статьи
Сазонов Григорий Андреевич
Написано статей
629
blotos.ru
Как лечат холецистит в стационаре
Основными симптомами патологии являются тошнота, горечь в ротовой полости и тянущее чувство в области правого подреберья. Лечение холецистита должно быть комплексным и системным, при этом выбор терапевтических методов и медикаментов может проводить исключительно врач.



Диеты при холецистите
Для лечения калькулезного и бескаменного типов болезни используют, как правило, диету №5, основной принцип которой – сокращение потребления продуктов, богатых холестерином. При этом лечебное питание при холецистите подразумевает увеличение количество растительной клетчатки в меню больного человека. При обострении и хроническом течении заболевания из рациона должны быть исключены такие продукты:
- любые маринады, соусы;
- бульоны из рыбы/мяса;
- бобовые культуры;
- жареная пища;
- колбасные изделия;
- консервы, полуфабрикаты;
- острая еда, специи;
- кислые ягоды типа калины или клюквы;
- сдобная выпечка;
- какао, кофе.
При желчекаменной болезни стоит дополнить свое меню:
- отрубным/ржаным хлебом;
- молоком, творогом, сметаной;
- разными крупами;
- сливочным, оливковым маслом;
- постными супами на овощном бульоне;
- отварной нежирной птицей, рыбой;
- макаронными изделиями;
- свежими сладкими фруктами;
- сырыми овощами;
- некрепким чаем, компотами, киселями, минеральной водой.
Питаться при воспалении желчного пузыря и печени нужно правильно: кушать следует дробно, по 5-6 раз за день, при этом порции должны быть небольшими. Только так можно добиться того, чтобы желчь выделялась в достаточном количестве и в необходимое время. Чтобы избежать спазмов желчевыводящих протоков, стоит отказаться от слишком горячей или холодной пищи. Во время лечебной диеты стоит устраивать 1-2 дня голодания в неделю. При этом разрешено употреблять только минеральную воду и травяные отвары.

Лечение холецистита лекарствами
Приступ острого холецистита – это веское основание для госпитализации больного. При этом врачи проводят исследования и берут необходимые материалы для анализа, чтобы определить, имеются ли у пациента какие-либо осложнения в полости желчного пузыря. После полного обследования больному ставят диагноз и назначают адекватную терапию. Как будут лечить холецистит в больнице? Если был выявлен воспалительный процесс, о чем свидетельствует повышенная температура тела пациента, ему назначают:
- антибиотики;
- противовоспалительные препараты.
После того, как подавлен очаг воспаления, врач назначает прием желчегонных средств. Это необходимая мера для ускорения удаления лишней желчи, камней из организма и для улучшения общего состояния пациента с холециститом. Основная задача – ослабить воспалительный процесс. С помощью желчегонных лекарств это можно сделать быстро, поэтому ими лечат даже тех больных, у которых наблюдается ранняя стадия развития патологии.



Если во время диагностики были выявлены камни либо кальцинаты в протоках или самом органе, что сопровождается серьезным воспалением желчного органа, врач назначает операцию. Консервативное лечение в данном случае будет неэффективным. Хирургическое вмешательство, кроме того, может быть назначено мужчине или женщине с холециститом, если медикаментозная терапия не дала ожидаемых результатов. Во всех иных случаях для лечения холецистита применяются лекарственные препараты. Узнайте, чем лечить заболевание, ниже.

Желчегонные лекарства
Основные препараты и назначения – это:
- Аллохол. Средство от холецистита на основе желчных кислот стимулирует процесс образования желчи. Лечить заболевание следует, принимая 3-4 раза в день по 2 таблетки. Курс терапии составляет 2 месяца.
- Никодин. Эффективное синтетическое средство против калькулезного холецистита принимают на протяжении 2-3 недель по 1-2 таблетки трижды в сутки.
- Ксилит. Препарат раздражает оболочку двенадцатиперстной кишки, благодаря чему оказывает не только холеретическое, но и слабительное действие. Средство ускоряет липидный обмен и принимается по 50-100 мл дважды-трижды в сутки в течение максимум 3 месяцев.
- Берберин. Лечат холецистит данным препаратом на протяжении месяца, принимая по 1-2 таблетки трижды в сутки.
- Холонертон. Препарат от холецистита калькулезного типа ликвидирует застой желчи в пузыре, обладает спазмолитическим действием. Холонертон нормализует давление в желчном пузыре. Лечить им болезнь стоит до того момента, когда состояние пациента нормализуется. Рекомендуемая суточная дозировка – не более 3 таблеток.

Обезболивающие таблетки
Запрещено применять любые препараты для лечения холецистита в домашних условиях, поскольку они могут усугубить состояние больного. Любые средства должны назначаться врачом. Так, при гипотоническом и большом желчном пузыре нельзя принимать любые спазмолитики, иначе может образоваться застой. Неэффективными будут обычные обезболивающие средства типа Аспирина, Парацетамола или Ибупрофена. Как лечить холецистит с помощью спазмолитиков? Снять боль и спазм помогут такие препараты:
Антибиотик
У здорового человек желчь стерильна, а при развитии холецистита в ней начинают размножаться патогенные бактерии, провоцируя воспаление стенок пузыря. Поскольку в кишечнике желчь сразу загрязняется микрофлорой, посев в данном случае неэффективен, а врач назначает антибиотики широкого спектра действия. При наличии у пациента лейкоцитоза в крови и высокой температуры тела лечение в домашних условиях подразумевает применение пенициллинов, макролидов. При нахождении больного в стационаре холецистит лечат гентамицином и цефалоспоринами, которые вводятся внутримышечно.
Противовоспалительные препараты
Данная группа препаратов от холецистита, кроме своей основной функции, оказывает обезболивающее действие и способствует нормализации температуры тела. Врачи с этой целью, как правило, назначают препараты на основе:

Хирургическое лечение желчного пузыря
Если воспаление приобретает гнойную либо деструктивную форму и распространяется, существует риск разрыва желчного пузыря с последующим перитонитом. При этом откладывать оперативное вмешательство недопустимо. Кроме того, показанием к проведению операции является наличие многочисленных или крупных камней в органе. Врач может выбрать один из двух способов хирургического лечения заболевания:
- Удалить желчный пузырь.
- Дренировать орган наружу, чтобы сначала лечить острые симптомы с помощью препаратов, а оперировать позже.
Как лечить желчный пузырь народными средствами
Фитотерапия при лечении холецистита оказывает комплексное воздействие на организм. Народные средства способствуют разжижению желчи, ее выводу, снимают спазмы и воспаления с желчевыводящих протоков. Тем не менее, отвары и настои трав не должны лечить пациента: вещества применяют в качестве дополнительной, а не основной меры борьбы с заболеванием. Кроме того, народные средства могут использоваться при хроническом холецистите для профилактики обострения. Прекрасно лечат желчный пузырь также минеральные воды.
Травы
Большое преимущество фитотерапии – ее щадящее действие на организм, благодаря чему такими средствами можно лечиться даже во время беременности. При комплексной терапии воспаления желчного пузыря применяются такие травы:
- петрушка;
- пижма;
- кукурузные рыльца;
- тысячелистник;
- шиповник;
- мята;
- барбарис;
- бессмертник.
Рецепты эффективных средств, которые помогут лечить хронический холецистит в домашних условиях:
- Травяной сбор №1. Смешайте в одинаковом количестве цветы пижмы, бессмертник, кукурузные рыльца. Залейте ½ ст.л. сбора кипятком (250 мл). Настой принимайте маленькими глотками в течение суток.
- Травяной сбор №2. Соедините по 1 ложке цветков календулы, пижмы, зверобоя, ягоды шиповника, зелень хвоща, мать-и-мачехи, подорожника, мяты, тысячелистника, крапивы, эвкалипта, березовые почки. Прокипятите данную смесь в литре воды, после дайте постоять хотя бы полчаса. Принимайте отвар ежедневно по ½ ст. за полчаса до еды дважды.
- Овощные соки. Действенны против заболевания. Следует пить на протяжении дня смесь огуречного, морковного, лимонного, свекольного соков (по ½ ст.). Это средство быстро выведет камни из желчного пузыря.

Гомеопатическое лечение при холецистите
Главный принцип гомеопатии состоит в применении для лечения заболевания средства подобного химического состава, что имеют сами камни в желчном пузыре. К примеру, если анализ мочи определил, что они состоят из фосфатной и оксалатовой кислот, то лечить холецистит следует такими же веществами. Эти кислоты содержат следующие препараты:
Видео
Хроническим холециститом называется воспалительное заболевание желчного пузыря, которое имеет чаще всего бактериальную природу. Заболевание преимущественно встречается у женщин в возрасте старше 40 лет, но может появляться и у мужчин. Основной причиной заболевания являются бактериальные инфекции: стрептококки, стафилококки, эшерихия коли.
Инфекция проникает внутрь желчного пузыря чаще всего из кишечника, иногда по крови или лимфе от другого воспалительного очага в организме.

Хронический холецистит бывает калькулезным и бескаменным. Симптомами в стадии обострения являются:
- болевой синдром;
- повышение температуры;
- слабость, зуд;
- диспепсия.
Лечение хронического холецистита
Основным принципом лечения заболевания является соблюдение диеты. Диета при холецистите выглядит следующим образом:
- Употребление пищи должно быть частым, но маленькими порциями. Рекомендуется кушать пять-шесть раз в день через каждые два-три часа.
- Употребляется только свежеприготовленная пища.
- Рацион должен быть полноценным, содержать необходимые витамины и микроэлементы.
- Отказаться необходимо от употребления алкоголя и других вредных привычек.
- Снизить количество жареных, копченых и жирных блюд.
- Также ограничить употребление шпината, лука и щавеля.

Лечение холецистита медикаментами
Лечение медикаментами проводится в случае неосложненного холецистита. Назначаются при лечении холецистита такие препараты:
- Антибиотики при наличии симптомов воспалительного процесса. Используются препараты широкого спектра действия, оказывающие воздействие на все основные группы бактерий, которые выявляют при обострении хронической формы холецистита.
- Слепое зондирование.
- Прокинетики, если имеются симптомы гипомоторной дискинезии.
- Седативные препараты, если есть симптомы нарушений со стороны нервной системы.
- Слабые транквилизаторы.
- Для коррекции баланса электролитов применяются препараты для внутривенных инфузий.
- В отношении анаэробных возбудителей эффективны такие препараты, как Метронидазол, нитрофураны и другие, которые относятся к фторхинолоновому ряду.
- Для снятия боли назначаются спазмолитики.
- Желчегонные средства. Назначение препаратов, обладающих желчегонным эффектом, зависит от моторики желчевыводящих путей.

Если преобладает застой, назначаются холекинетики: Берберин, сорбит, Фламин, Магния сульфат и ксилит. Помогают неплохо в этом случае и тюбажи. Тюбаж — это процедура, которая заключается в выпивании утром натощак воды без газа с растворенной в ней ложкой сорбита, Магния сульфата или ксилита. После этого пациент ложится на правый бок и подкладывает под него грелку. Пролежать в таком положении необходимо 1,5–2 часа.
Такая процедура проводится раз в три дня курсом — до 10 раз. Нельзя проводить тюбажи в том случае, если холецистит сопровождается желчнокаменной болезнью, а также если таковая не исключена. Это может спровоцировать закупорку желчного протока, после чего необходимо будет сразу же проводить операцию.
- За полчаса до приема пищи можно употреблять минеральную воду.
- Помогают желчегонные препараты: рыльца кукурузы, зверобой, бессмертник.
- Добавляют к ним и травы, которые повышают тонус желчного пузыря: женьшень, лимонник, радиолу.
Если преобладает спастическая дискинезия, используют холеретики синтетического и натурального происхождения: Аллохол, Лиобил, Холагол, Олиметин, Никодин.
- Снять спазм желчного пузыря помогают травы: ромашка, валериана, мята.
- Также можно принимать ванны с хвоей не более 15 минут в день, и они ни в коем случае не должны быть горячими.
- Могут быть также назначены противорвотные средства.
Однако хоть заболевание и поддается лечению медикаментами, есть вероятность обострения. По статистике у 2/3 больных в течение года происходит более одного обострения.
Хирургическое лечение болезни
Наиболее встречаемой манипуляцией при холецистите является холецистэктомия или операция по удалению желчного пузыря. Ее проводят в течение первых 72 часов после проявления симптомов.
В последнее время проводится и более щадящая процедура — лапароскопическая холецистэктомия. Для проведения такой операции не требуется вскрытия брюшной полости, что уменьшает продолжительность периода восстановления после операции и вероятность осложнений. Однако полостная операция показана при абсцессе, некрозе и перфорации пузыря. При начавшейся операции методом лапароскопии в каждом 20 случае приходится все-таки вскрывать брюшную полость из-за ранее незамеченных осложнений.
Эндоскопическая ретроградная холангиопанкреатография. Проводится для удаления камня в протоке, если он там имеется и перекрывает отток желчи.
Пункционная чрескожная холецистэктомия проводится методом введения дренажной трубки под контролем УЗИ или контрастной рентгеноскопии. Эта процедура проводится как временная мера при тяжелом воспалении, позволяющая стабилизировать состояние пациента для того, чтобы впоследствии удалить пузырь.
Эндоскопическая холецистэктомия. Как временная мера применяется при нестабильном состоянии дренирование желчного пузыря под контролем УЗИ. Оснащенность операционной для проведения такой процедуры должна быть высокой.
Острый приступ холецистита.
Первое, что нужно сделать, если у вас произошло обострение холецистита, — это вызвать скорую помощь. Если же боль терпимая и общее состояние ухудшилось незначительно, допускается посещение гастроэнтеролога.
Если вы вызвали скорую помощь, то до прибытия бригады не принимайте никаких препаратов, потому что назначение обезболивающего или спазмолитика зависит от состояния организма и жизненных показателей. Нельзя употреблять настои и отвары, важно, чтобы любое лечение назначал врач.
Чтобы улучшить состояние и снизить вероятность последствий во время обострения хронического холецистита рекомендуется:
- не принимать никакой еды;
- небольшими объемами допускается употребление жидкости;
- принять положение лежа на правом боку;
- можно под бок подложить грелку, но если это вызывают ухудшение симптомов и нарастание болевых ощущений, уберите грелку.
Ни в коем случае:
- не пейте желчегонные травы;
- не грейте живот в ванне;
- не пейте никаких препаратов для снятия симптомов болезни и облегчения состояния.
Проведение тюбажа во время обострения также противопоказано. Так как любое усиление работы желчного пузыря может спровоцировать осложнения, которые потребуют лечения хирургическим путем.
Другие методы лечения и профилактики заболевания
Для снятия острого состояния и облегчения симптомов проводится физиотерапия и лечебная физкультура. При физиотерапии наиболее часто используются методы СВЧ и электрофорез. Лечебная физкультура помогает улучшить отток желчи и является оптимальным решением для лечения больных холециститом. Часто у них имеются противопоказания к серьезным физическим нагрузкам, каковыми не являются методы лечебной физкультуры.
После выписки из стационара проводится диспансерное наблюдение больных холециститом. Последующее лечение включает:
- Диету: при холецистите назначается на три года. Спустя это время, пациент постепенно переходит на общий стол при отсутствии противопоказаний и других симптомов поражения ЖКТ.
- Желчегонную терапию: на первом году проводятся четыре курса через каждые три месяца. После этого — два раза в год. Курс включает минеральную воду, холекинетики, слепые зондирования, холеретики. При симптомах инфекции назначаются антибиотики.
- С целью профилактики и лечения дисбактериоза назначаются пробиотики один раз в год.
- Проводят дважды в год полное обследование на наличие очагов инфекции.
- Проводится обследование и лечение членов семьи на наличие паразитов и инфекций.
- Соблюдается режим дня и регулярные занятия спортом.
- Показано санаторно-курортное лечение.
Холецистит является одним из наиболее распространенных заболеваний желудочно-кишечного тракта. Лечение хронического холецистита длительное и достаточно непростое. Оно включает в себя обязательное соблюдение специальной строгой диеты и приема лекарственных средств. В случае, когда консервативные меры приносят лишь временное облегчение или не помогают вообще, врачи выбирают хирургические методы лечения этого заболевания. Какие методы лечения хронического холецистита существуют на сегодняшний день?
Хронический холецистит, что это за заболевание
Хронический холецистит — это длительное заболевание, при котором в стенке желчного пузыря развивается воспалительный процесс. Возникает оно у людей средней и старшей возрастной группы, чаще страдают от него женщины. У детей и подростков холецистит — крайняя редкость.
Причины хронического холецистита достаточно разнообразные, но чаще всего для того, чтобы в стенке желчного пузыря развился воспалительный процесс, необходимо определенное стечение обстоятельств. Сочетание этих факторов повышает риск развития заболевания:
- Наличие в желчном пузыре камней или песка
- Появление в желчном пузыре бактерий из кишечника, которые относятся к условно-патогенной флоре (кишечная палочка и стафилококк), патологических микробов (сальмонелл, шигелл и т. д.) или инвазия простейших или гельминтов (лямблии, аскариды и т. д.).
- Застой желчи в желчной пузыре как результат неправильного питания или дискинезии желчевыводящих путей.
Хронический холецистит имеет в своем течении периоды обострения и ремиссии. Во время ремиссии больной может не испытывать никаких неприятных ощущений, либо легкий дискомфорт в правом подреберье на фоне приема жирной или жареной пищи. В период обострения эти боли могут становиться достаточно интенсивными, отдавать в правую руку, правую половину грудной клетки или спину (иррадиация будет зависеть от расположения самого пузыря). Эти боли сочетаются с выраженной тошнотой, рвотой, слабостью, отрыжкой, изжогой. Провоцируется обострение миграцией камней, неравномерной выработкой и выбросом желчи.
Хронический холецистит: лечение препаратами

Если у больного диагностирован холецистит, лечение назначает, как правило, врач-терапевт или врач-гастроэнтеролог. Терапия подбирается в зависимости от результатов анализов, ультразвукового исследования и наличия сопутствующей патологии.
Некоторые группы препаратов при холецистите, лечение которыми рекомендуется чаще всего:
- Спазмолитические средства (дротаверин, гиосцина бутилбромид и др.).
Они расслабляют гладкую мускулатуру, в том числе и у желчных протоков, облегчая тем самым отток желчи. В стационаре чаще всего применяют препараты для внутримышечных инъекций — платифиллин или атропин. Препараты это достаточно мягкие и имеют мало побочных эффектов, помогают быстро купировать приступ желчной колики.
Они делятся на 2 вида: холеретики (стимулируют выработку желчи) и холекинетики (стимулируют желчевыведение). Эти препараты назначают только в том случае, если в результате обследования было выявлено снижение желчевыделительной функции печени или снижение моторики желчных путей. При наличии большого камня в желчевыводящих протоках активное применение этих препаратов может привести к закупорке и появлению клиники острого холецистита.
Это препараты, которые усиливают перистальтику кишечника, тем самым стимулируя выработку желчи (домперидон, метоклопрамид и др.)
Они являются гепатопротекторами, то есть официально не относятся к препаратам для лечения холецистита. Но у них есть свойства ускорять выведение желчи и растворять камни в желчном пузыре, поэтому эти лекарства имеют место среди медикаментов для лечения этого заболевания.
Хронический холецистит очень часто сочетается с хроническим панкреатитом. Правильно подобранный ферментный препарат значительно облегчает состояние больных.
Хронический холецистит: когда нужна операция
Иногда у больных хроническим холециститом, лечение диетой и лекарственными препаратами не приносит эффекта. Приступы желчной колики возникают часто, при малейшей погрешности в приеме пищи. Препараты только облегчают состояние на непродолжительное время. В таком случае больного отправляют на консультацию к врачу-хирургу для решения вопроса об оперативном лечении.
Операция по удалению желчного пузыря называется холецистэктомия. К ней прибегают в случае наличия крупного камня в желчных протоках или желчном пузыре, наличии клиники механической желтухи (желтушная окраска кожи и слизистых, белый кал и темная моча), частых приступах желчной колики. Чаще всего при отсутствии обострения и факторов риска операцию выполняют эндоскопическим доступом. Для этого в брюшную полость через маленькие разрезы вводятся 3 небольшие трубки: одна освещает рабочее поле, другими двумя врач манипулирует. Отсеченный пузырь извлекается через эти отверстия. В результате операция настолько малотравматична, что позволяет больному уже через несколько дней вернуться домой и через 2-3 недели выйти на работу. Извлеченные камни чаще всего отдают больным «на память».
Конечно, в трудных случаях или при наличии обострения врачи прибегают к традиционному способу удаления пузыря через разрез в области правого подреберья. В крайних случаях, если есть признаки инфицирования пузыря с развитием гангрены, его разрыва и излития содержимого в брюшную полость (перитонит) — хирурги осуществляют лапаротомный доступ, то есть через большой разрез по передней стенке живота. Но к счастью, это случается в настоящее время крайне редко.
После операции и заживления шва пациент возвращается к врачу-гастроэнтерологу или врачу-терапевту, который проводит повторное обследование и назначает лечение. Диета для больных холециститом строго обязательна, как до, так и после операции.
shokomania.ru
