Если воспалился кишечник – Воспаление кишечника: симптомы и лечение
Воспаление кишечника: симптомы и лечение
Кишечник считается одним из важнейших элементов желудочно-кишечного тракта, состоящий из толстого и тонкого кишечника. Главное предназначение этого органа заключается в переваривании пищи и ее расщеплении до элементарных соединений посредством пищеварительных ферментов. Воспаление кишечника, симптомы и лечение которого крайне неприятны и продолжительны, считается одним из наиболее распространенных заболеваний ЖКТ, не зависящее от полового и возрастного отношения.
Причины
Воспалительные процессы в кишечнике возникают как следствие различных причин, разделяемых на несколько групп:
- Инфекции: воспаление происходит в результате попадания в кишечник различных бактерий – сальмонеллы, шигеллы, кишечной палочки; вирусов, а также простейших организмов;
- Паразиты;
- Процессы аутоиммунного вида: это особая ситуация, при которой иммунная система видит клетки слизистой кишечника инородными и начинает продуцировать антитела для борьбы против них, в результате чего и возникает воспаление;
- Генетическая расположенность: некоторые болезни кишечника и врожденная недостаточность ферментов могут предаваться по наследству;
- Несоблюдение диеты: чрезмерное употребление копченой, соленой, жирной пищи, переедание могут вызвать воспаление какого-либо участка ЖКТ, в частности тонкого кишечника и двенадцатиперстной кишки;
- Неполноценное кровоснабжение сосудов, проходящих в стенках кишечника как следствие атеросклеротических перемен и утонения русла артерий;
- Изменения здоровой микрофлоры: воспаление слизистой кишечника происходит по причине доминирования патогенной флоры.
Виды воспалений
Воспалительные процессы в кишечнике в зависимости от своей длительности, причин возникновения и места образования делятся на несколько типов.
По месту образования воспаления различают следующие:
- Прямой кишки;
- Толстого кишечника;
- Двенадцатиперстной кишки;
- Слепой кишки;
- Сигмовидной.
По продолжительности воспаления различаются:
- Острое воспаление, продолжительностью до 1 месяца;
- Хроническое, длящееся до полугода.
По причине образования воспаления разделяются на:
- Инфекционные, причиной которых может служить любой возбудитель;
- Неинфекционные, причинами которых являются все иные факторы.
Прямая кишка
Такое неприятное заболевание, как воспаление прямой кишки, или проктит, может возникнуть в результате следующих причин:
- Употребление острой и соленой пищи, спиртных напитков, увлечение блюдами фаст-фуда, несоблюдение определенного режима питания;
- Такие заболевания как геморрой и регулярные запоры;
- Венерические болезни и заболевания органов малого таза;
- Ослабленный иммунитет.
Для восстановления и поддержания на должном уровне иммунитета необходимо следить за своим здоровьем, избегать стрессов, принимать витамины.
Проктит может выявляться в двух формах – острой и хронической. При остром проктите поражается только поверхностная часть слизистой. При игнорировании лечения острая форма проктита переходит в хроническую, при которой оказывается пораженной вся слизистая оболочка прямой кишки. Если выявлено воспаление прямой кишки, симптомы и лечение для разных его видов различно.
Для острого проктита характерна следующие симптоматические проявления:
- Боль в районе паха и прямой кишки, особенно проявляющаяся во время опорожнения;
- Присутствие в каловой массе кровяных и гнойных компонентов;
- Повышенная температура;
- Ухудшение состояния здоровья;
- Регулярные диарея или запор.
Хронический проктит проявляет себя таким образом:
- Периодически возникающие боли в районе прямой кишки и заднего прохода;
- Постоянный запор;
- Присутствие слизи при дефекации.
Двенадцатиперстная кишка
Причиной образования воспалений в двенадцатиперстной кишке (дуоденита) считается травмирование слизистой, происходящее при поступании в кишку содержимого желудка с увеличенной кислотностью.
Воспаление двенадцатиперстной кишки обусловлено следующими факторами:
- Отравление пищевыми продуктами;
- Чрезмерное увлечение острой пищей и спиртными напитками;
- Повреждение слизистой оболочки посторонним предметом.
Хроническое воспаление вызывается болезнями пищеварительной системы:
- Острые и хронические гепатиты;
- Холецистит;
- Гастрит и язвы желудка;
- Хронические болезни кишечника неизвестной этиологии;
- Лямблиоз;
- Опухоли поджелудочной железы;
- Синдром Уипла;
- Ишемия кишечника;
- Неприятные ощущения в желудке, тошнота, вздутие живота.
Одной из главнейших причин дуоденита следует назвать бактериальную инфекцию, возникающей от Хеликобактер пилори – особого микроорганизма, вызывающего также гастрит и язвенные заболевания.
Воспаление двенадцатиперстной кишки может долгое время никак себя не проявлять, протекая без каких-либо тревожных для организма симптомов. Однако некоторые симптомы болезни периодически проявляются:
- Снижение аппетита и плохое пищеварение;
- Ощущение тяжести в животе, необоснованное чувство переедания;
- Проявление метеоризма, отрыжки, диареи;
- Малокровие, как свидетельство наличия внутренних кровотечений;
- Боли вверху живота и его середине;
- Периодическое возникновение рвотных позывов и тошнота;
- Боль, возникающая натощак и в ночное время, отдающаяся в грудину.
Сигмовидная кишка
Основную причину воспаления сигмовидной кишки (сигмоидита) следует искать в специфике анатомии кишечника. Риск образования воспалительных процессов тем выше, чем больше извивов имеет кишка, потому как ее содержимое может застаиваться и препятствовать проходу кала. Причинами воспаления могут служить проктиты, язвенный колит, болезнь Крона, а также дисбактериоз и разного рода кишечные инфекции. Большинство случаев связано с плохим кровообращением в некоторых отделах толстой кишки. Сигмоидит может привести к серьезным последствиям в виде тяжелых заболеваний ЖКТ.
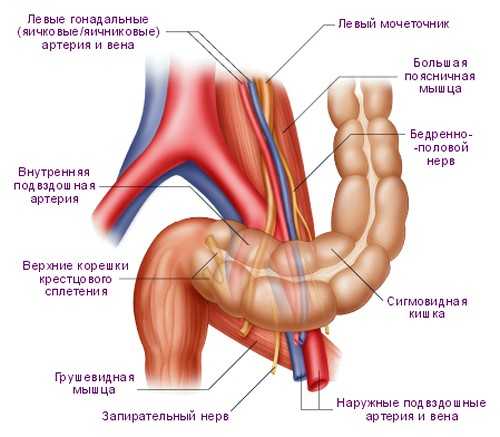
Необходимо серьезное лечение, если обнаружено воспаление сигмовидной кишки, симптомы которого следующие:
- Острая боль с левой стороны груди;
- Пульсирующие боли, отдающие в левую ногу и в поясницу;
- Регулярное урчание в животе и его вздутие;
- Частая дефекация жидким стулом с резким запахом, наличие в кале гноя;
- Тошнота и не проходящие рвотные позывы;
- Повышение температуры с симптомами отравления.
Хроническому сигмоидиту присуще постоянное ощущение вздутия живота и сопровождающаяся болью дефекация, бессонница, быстрое утомление и раздражительность пациента.
Симптомы хронического сигмоидита могут на некоторое время затихать, а затем вновь обостряться. Причинами рецидива могут быть:
- Физические нагрузки, стресс;
- Несоблюдение диеты;
- Переохлаждение организма;
- Травмы;
- Инфекции.
Слепая кишка
Воспаление слепой кишки (тифлит) своими симптоматическими проявлениями весьма схоже с аппендицитом за исключением времени появления болей. При тифлите боль возникает спустя пару часов после еды в подвздошной области.
Пациенту следует со всей серьезностью отнестись к своему образу жизни, если обнаружено в слепой кишке воспаление, симптомы которого следующие:
- Появления кровяных примесей в каловых массах;
- Быстрая утомляемость и общая слабость;
- Анемия;
- Изменение привычного графика дефекации;
- Резкое снижение веса;
- Повышенный метеоризм;
- Регулярные боли внизу живота.
Толстый кишечник
Одним из самых распространенных заболеваний ЖКТ считается воспаление толстой кишки или колит. Причинам возникновения колита считаются инфекции, нездоровое питание, а также попадание в организм ядов, применяющихся в быту и промышленности.
Такой вид заболевание может возникнуть и как отдельное, вследствие нарушений в иммунной системе либо быть результатом некоторых дисфункций желудка и тонкой кишки.
Медицина различает четыре вида воспалений толстого кишечника:
- Острый;
- Хронический;
- Язвенный;
- Спастический.
Если поставлен такой диагноз, как воспаление толстого кишечника, симптомы, лечение его различны для различных его видов.
Острому колиту присущи следующая симптоматика:
- Периодическая боль в животе, сопровождающаяся неустойчивым стулом;
- Появление в каловых массах слизи и кровяных примесей;
- Болезненные позывы к дефекации.
При недостаточной терапии либо ее отсутствии острый колит может перейти в хронический, симптоматика которого во многом схожа с острым, однако, лечение намного продолжительнее по времени и сложнее. Главными признаками хронического колита считаются:
- Спазматическая боль в животе;
- Слабость и тошнота;
- Отсутствие стремления к приему пищи;
- Увеличение объема живота и метеоризм.
Язвенный колит – это воспаление слизистой толстого кишечника с возникновением язв. Такое воспаление может развиваться на протяжении длительного времени с периодическими обострениями. Наиболее часто встречающимся симптомом данной болезни является боль низа живота, проявляющаяся периодическими приступами. Через небольшой промежуток времени дефекация проходит с кровью, причем количество выделяемой крови нередко доходит до 300 мл за раз.
При обострениях кровь может идти целым потоком, что приводит к резкому понижению артериального давления. Вероятно и растяжение толстой кишки с образованием перитонита.
При спастическом колите каловые выделения пациент выходят в виде небольших плотных комков. При таком симптоме необходимо провести необходимые анализы и обследование пациента посредством специального оборудования.
Лечение воспалений кишечника
При воспалениях кишечника лечение назначается в зависимости от причин болезни и выраженных симптомов. Лечение может осуществляться такими методами:
- Лекарственные препараты;
- Лечебное питание;
- Фототерапия.
При лечении воспалений лекарственные средства имеют патогенетическое, этиотропное и симптоматическое влияние.
Этиотропные препараты назначаются с целью ликвидации причины заболевания. При инфекционных причинах назначаются антибиотики, действующие локально. Антигельминтные средства прописываются при выявлении глистной инвазии. Если выявлен язвенный колит или болезнь Крона, назначаются цитостатики глюкокортикоидные гормональные средства. Для устранения воспалительных процессов используются сульфа- и месалазины в форме пены, таблеток, свечей. При назначении свечей эффективность активного вещества значительно повышается, а риск возникновения побочных эффектов сводится к минимуму. Также для скорейшего заживления эрозий и язв врачом назначаются свечи и микроклизмы на основе масла облепихи.
Лекарственное лечение должно производиться совместно со строжайшим соблюдением диеты. В случае, если воспаление сопровождено диареей, в меню обязательно включаются бананы, пшеничный хлеб, рис. При наличии запоров в диету включаются сухофрукты, овощи, фрукты, кисломолочные напитки.
Диета при воспалении кишечника подразумевает приготовление пищи на пару и только из натуральных компонентов. Также допускается кушать тушеные, отварные и запеченные блюда. Из рациона необходимо строго исключить жареные и копченые блюда, а также использование различных специй при их приготовлении, так как излечиваемый кишечник ни в коем случае нельзя раздражать. Необходимо организовать дробное питание – кушать часто и небольшими порциями.
При воспалении кишечника симптомы и лечение народными средствами также уместно. Они оказывают благоприятное воздействие на слизистую оболочку кишечника, особенно при язвенном колите. Для приготовления этих средств применяются растения, обладающие антимикробными, противовоспалительными, спазмолитическими и восстанавливающими свойствами. Широкое применение получили зверобой, цикорий, шалфей, тысячелистник, ромашка, шалфей. Если одним из симптомов выступает диарея, необходимо принимать средства на основе семян льна и коры дуба — они обладают обволакивающим и вяжущим действием.
antirodinka.ru
Воспаление кишечника: симптомы, лечение и диета
Воспаление кишечника у взрослых и детей сопровождается рядом неприятных признаков, устранить которые могут медикаментозные препараты и народные средства. А правильное питание поможет закрепить и усилить терапевтическое действие лекарственных средств.
Воспаленный кишечник доставляет большой дискомфорт
Как называются воспалительные процессы кишечника
Воспаление кишечника – собирательный термин, которым называют любые патологические процессы, происходящие в слизистых различных отделах органа. При любой форме заболевания ухудшается процесс всасывания питательных элементов, что негативно отражается на состоянии здоровья в целом. Болезни могут протекать в острой или хронической форме.
Виды патологии:
- дуоденит – воспалительный процесс локализуется в двенадцатипёрстной кишке;
- энтерит – патологические изменения диагностируют в небольшом отсеке или всём тонком кишечнике;
- илеит – очаг воспаления находится в подвздошной кишке;
- колит – заболевание охватывает все отделы кишечника;
- тифлит – воспаление слепой кишки;
- проктит – воспалительный процесс в зоне слизистой оболочки прямой кишки;
- язвенный колит – воспаление толстого кишечника;
- криптит – воспаляются анальные пазухи прямой кишки.
Выделяют болезнь Крона – аутоиммунная патология, при которой может воспалиться любой участок желудочно-кишечного тракта.
Дуоденит — воспаление двенадцатипёрстной кишки
Причины воспалённого кишечника
Причины развития воспалительного процесса могут быть инфекционного и неинфекционного происхождения. Чаще всего заболевания развиваются на фоне несбалансированного питания, увлечения вредной пищей, нездорового образа жизни. Спровоцировать развитие патологии может длительные приём сильнодействующих лекарственных средств, отравление солями тяжёлых металлов, аллергия, облучение кишечника.
Основные причины воспаления кишечника:
- проникновение в органы ЖКТ бактерий и вирусов – холерный эмбрион, золотистый стафилококк, кишечная палочка;
- аутоиммунные процессы;
- глистные инвазии, заражение грибами и простейшими;
- атеросклероз – очаги воспаления возникают из-за нарушения кровоснабжения стенок кишечника;
- генетический фактор;
- изменение кишечной флоры.
Золотистый стафилококк при попадании в кишечник вызывает нарушения в его работе
Симптомы заболеваний кишечника
Признаки воспаления кишечника редко проявляются внезапно, чаще всего заболевание развивается медленно, без ярко выраженных симптомов. Основной признак воспалительного процесса – болевой синдром. Если боль локализуется в районе пупка, то это свидетельствует о проблемах с тонким кишечником, боль внизу живота появляется при проблемах в толстом кишечнике, неприятные ощущения в области заднего прохода сигнализируют о патологиях прямой кишки.
Признаки воспаления:
- тошнота, рвота после еды;
- резкая потеря веса, анемии, бледность кожных покровов, частые приступы головокружения из-за нарушения процесса всасывания питательных элементов;
- метеоризм, вздутие по причине недостаточного выделения ферментов;
- при патологических процессах в толстом кишечнике возникают проблемы со стулом – диарея сменяется запором;
- волосы и кожа становятся сухими, появляются заеды, дёсна начинают кровоточить;
- при колите в каловых массах появляются примеси крови и слизи, при энтерите фекалии имеют жидкую, пенистую консистенцию.

Тошнота после приема пищи может свидетельствовать о проблемах в кишечнике
Воспалительный процесс сопровождается повышением температуры тела, учащением пульса, слабостью, мышечной, суставной и головной болью, общим ухудшением самочувствия. При язвенных патологиях боль усиливается в ночное время, при воспалении толстого кишечника неприятные ощущения возникают под утро.
Диагностика
Если появились признаки воспаления желудочного кишечного тракта, необходимо посетить гастроэнтеролога. При первичном осмотре врач производит сбор анамнеза для установки предварительного диагноза – фиксирует основные жалобы пациента, наличие врождённых и хронических патологий, проводит внешний осмотр и пальпацию брюшной полости. Методы диагностики одинаковы для взрослого и ребёнка, но маленьким детям и беременным женщинам стараются не назначать исследования, которые связаны с облучением.
Клинические анализы:
- копрограмма – позволяет выявить наличие патологий в нижних отделах кишечника;
- исследование каловых масс на наличие примесей крови;
- биохимия для исключения наличия злокачественных опухолей;
- клинический анализ крови – на наличие воспалительного процесса указывает высокий уровень СОЭ и лейкоцитов;
- бактериологический анализ кала.

Анализ каловых масс поможет выявить причину воспаления кишечника
Помимо анализов, пациенту назначают инструментальную диагностику – гастроскопию, ректороманоскопия, колоноскопия, биопсия, эндоскопия. Методы позволяют выявить месторасположения и степень патологических изменений.
Лечение кишечника в домашних условиях
Как лечить воспаление, расскажет врач. Терапия направлена на устранение причин, купирование симптомов. Для устранения воспалительных процессов применяют различные группы лекарственных препаратов в комплексе с диетическим питанием и народными средствами.
Важно!
Заниматься самолечением воспаления кишечника нельзя – без своевременной диагностики и правильной терапии возникнут осложнения, устранять которые придётся хирургическими методами.
Медикаментозное лечение
Выбор лекарственных средств зависит от формы и степени тяжести патологии, наличия сопутствующих заболеваний. Чтобы полностью вылечить болезнь, потребуется много сил и времени.
Какие медикаменты используют в лечении:
- Аминосалицилаты – Месаламин, Натриевый олсалазин. Уменьшают проявление воспалительного процесса, продлевают стадию ремиссии.
- Противовоспалительные препараты в виде свечей и клизм – Салофальк, в педиатрии используют Ректодельт. Позволяют быстро устранить неприятные симптомы за счёт быстрого всасывания.
- Кортикостероиды в виде таблеток и свечей – Преднизолон, Будесонид. Позволяют быстро купировать проявления острой формы воспалительного процесса. Несмотря на свою эффективность, имеют много побочных эффектов, поэтому принимать их можно не более 5 дней.
- Ингибиторы ФНО – Ремикейд. Назначают при аутоиммунных патологиях.
- Иммуномодуляторы – Иммунал, Виферон. Принимать их нужно 2–3 месяца.
- Таблетки с противовоспалительным и антибактериальным действием – Метронидазол, Мезавант, Салозинал. Помогают избавиться от патогенных микроорганизмов.
- Противомикробные и противогрибковые препараты – Ципрофлоксацин, Фталазол, Левомицетин, Нистатин.
- Противогельминтные средства – Вермокс, Декарис. Назначают при глистных инвазиях.
- Ферментные препараты – Мезим, Креон. Помогают улучшить переваривание и всасывание пищи.
- Сорбенты – Смекта, Полисорб. Очищают кишечник от токсичных веществ.

Салофальк — действенный противовоспалительный препарат
Обязательно пациентам назначают препараты для купирования диспепсических проявлений заболевания. Эспумизан поможет справиться с метеоризмом, Лоперамид и Нифуроксазид предназначены для борьбы с диареей, при запорах назначают Бисакодил, Кафиол. После приёма антибиотиков нужно восстановить кишечную микрофлору при помощи пребиотиков и пробиотиков – Лактусан, Линекс.
Терапия народными средствами
Для устранения проявлений заболевания, в качестве вспомогательной терапии, используют отвары и настои из противовоспалительных трав, которые принимают внутрь, или используют для клизм, помогают улучшить самочувствие и продукты пчеловодства.
Сбор трав
При энтерите поможет сбор из 30 г чистотела, 60 г соцветий ромашки, 60 г зверобоя. Для приготовления настоя необходимо 1 ст. л. смеси заварить 240 мл кипятка, оставить в закрытой ёмкости на 10 часов. Принимать по 120 мл лекарства трижды в день за полчаса до еды. Продолжительность терапии – 10 дней.

Отвар из трав нормализует состояние кишечника
Овсяной отвар
Помогает справиться с расстройствами желудочно-кишечного тракта отвар овса.
Как приготовить:
- Несколько раз промыть 180 г овсяных зёрен.
- Залить подготовленное сырьё 1 л тёплой воды.
- Час томить смесь на слабом огне.
- Кастрюлю укутать, настаивать 5 часов.

Нормализовать желудочно-кишечный тракт поможет отвар овса
Пить по 120 мл целебного напитка утром и вечером за 40 минут до приёма пищи.
Продолжительность лечения – 2–3 недели.
Настой из овса на молоке
Если болит кишечник у ребёнка, то необходимо 150 г вымытых овсяных зёрен залить 400 мл горячего молока, перелить в термос, оставить до полного остывания. Перед сном давать по 120 мл напитка, продолжать лечение 3–4 дня.

Овес с молоком хорошо подходят для лечения кишечника ребенку
Семена льна при воспалении кишечника
Льняное семя содержит полезную слизь, которая обволакивает стенки кишечника – исчезает боль, нормализуется стул. Заварить 300 мл кипятка 10 г сырья, оставить на 10 минут, хорошо взболтать, процедить. Пить по 110 мл лекарства каждый день перед завтраком.

Семена льна очень полезны для кишечника
Как снять воспаление прополисом
Для приготовления лекарства нужно 50 г прополиса залить 500 мл водки, убрать на неделю в тёмное место, каждый день интенсивно взбалтывать. За полчаса до каждого приёма пищи разводить 10 капель настойки в 100 мл тёплой воды, продолжительность терапии – 10–15 дней.
Достаточно ежедневно употреблять по 50–100 мл качественного мёда, чтобы улучшить состояние при патологиях кишечника, уменьшить вероятность их появления.

Настойка с прополисом восстановит работу кишечника
Диета при воспалении кишечника
Без диеты справиться с воспалениями органов ЖКТ практически невозможно. Основу рациона должны составлять сезонные овощи, фрукты, кисломолочная продукция, мясо и рыбы нежирных сортов. Продукты должны быть отварными, тушёными или приготовленными на пару, иметь комфортную температуру.
Запрещённые продукты:
- фастфуд, жирные, острые, дареные блюда;
- свежий белый или ржаной хлеб – можно употреблять только вчерашние хлебобулочные изделия;
- каши из цельного зерна, ячневая и пшеничная крупа;
- макаронные изделия – допускается добавлять в минимальном количестве в супы;
- бобовые овощи;
- молоко, сливки, в стадии обострения нельзя пить и кисломолочные напитки;
- жирное мясо, рыба, колбасные изделия;
- консервы, соусы, газированные напитки;
- овощи и фрукты в сыром виде.

Нельзя есть острую пищу при воспалении кишечника
Лечебное питание подразумевает сокращение количество углеводов и жиров, увеличение количества белков. Необходимо соблюдать питьевой режим – употреблять в сутки не менее 2,5 л чистой негазированной воды. Количество соли не должно превышать 8 г в день.
Примерное меню на неделю
| День | Завтрак | Обед | Ужин |
| 1 | Отварной рис, зелёный чай с мёдом | Постный овощной суп, куриные паровые котлеты, гречневая каша, чай | Суфле из рыбы, тушёные овощи компот или кисель |
| 2 | Паровой омлет, отварная телятина, несладкий чай | Суп с вермишелью, отварная рыба, небольшое количество нежирного твёрдого сыра, отвар из плодов шиповника | Овощное рагу, отварная курица, пресные сухарики |
| 3 | Овсянка на обезжиренном молоке, отварные яйца, чай | Куриный бульон, отварная рыба, рис | Паровые куриные тефтели, гречневая каша |
| 4 | Творог с мёдом, тост из ржаного хлеба с сыром | Овощной суп, отварное мясо, тушёные овощи | Паровые котлеты, отварные овощи, суфле из фруктов |
| 5 | Манная каша с фруктами, компот из сухофруктов | Овощной суп с курицей, паровой омлет, мятный чай | Рыбные котлеты, овощи отварные или тушёные, кисель |
Важно питаться дробно, помимо трёх основных приёмов пищи необходимо делать 2–3 перекуса. Для этого подойдут пресные сухарики, творог, кисель, компоты, сухофрукты, галетное печенье, запечённые фрукты.
Если заболевание сопровождается диареей, для нормализации стула следует употреблять лёгкие супы, рис, гречку, мёд. Справиться с запорами помогут отруби, овощи, хлеб из муки грубого помола, отварные яйца, нежирное мясо и рыба, шиповниковый отвар.
Заболевания органов желудочно-кишечного тракта требует длительного лечения, такие патологии часто приобретают хронический характер. Чтобы предотвратить развитие воспалительных процессов, необходимо правильно питаться, отказаться от употребления вредной пищи и спиртных напитков, при склонности к запорам не включать в меню скрепляющие продукты. Нормальное функционирование пищеварительной системы во многом зависит от состояния зубов – регулярное посещение стоматолога поможет избежать появления проблем с кишечником.
.
Заболевания желудка и кишечника
lechusdoma.ru
Как лечить воспаление кишечника у взрослых, чем вылечить воспаленный кишечник
Кишечник у взрослых и детей воспаляется в результате неправильного питания, бактериальных инфекций, аутоиммунных патологий. На приеме у гастроэнтеролога пациенты жалуются на эпигастральные боли, тошноту, частые приступы рвоты, хроническую диарею или запор. Нарушение абсорбции витаминов и микроэлементов приводит к резким переменам настроения, быстрой утомляемости и ухудшению внешнего вида человека. Перед тем как лечить воспаление кишечника, врач назначает пациенту ряд лабораторных и эндоскопических исследований. Полученные результаты позволяют установить причину заболевания и составить правильную терапевтическую схему.
Основные принципы лечения
Воспаление кишечника — собирательное понятие патологического процесса, приводящего к нарушению пищеварения и перистальтики. Нередко у пациентов диагностируются уже развившиеся серьезные осложнения, влияющие на работу практически всех систем жизнедеятельности человека. Для проведения адекватного медикаментозного лечения значение имеет локализация воспалительных очагов:
- в толстом отделе кишечника — колит;
- в тонком отделе кишечника — энтерит;
- в тонком и толстом отделах — энтероколит.
В подавляющем большинстве случаев причиной воспаления кишечника у детей и взрослых становятся болезнетворные бактерии. Поэтому обычно лечение начинается с курсового приема антибиотиков и противомикробных препаратов. Гастроэнтерологи также включают в терапевтические схемы средства, оказывающие разноплановое положительное действие на пищеварительную систему:
- очищение желудочно-кишечного тракта от шлаков и токсинов;
- купирование воспалительного процесса;
- уничтожение патогенных бактерий, вирусов, дрожжевых грибков, простейших;
- восстановление кишечной микрофлоры;
- снижение выраженности симптоматики.
Во время проведения терапии больному противопоказаны физические нагрузки. После улучшения самочувствия можно постепенно повышать двигательную активность: прогуливаться на свежем воздухе, заниматься лечебной физкультурой и гимнастикой.
Лечебная диета
Воспалительные очаги в различных отделах кишечника нередко формируются у человека, которые отдает предпочтение жирным и жареным продуктам. Пища подолгу застаивается в желудочно-кишечном тракте, при этом возникают процессы гниения. При неполноценном расщеплении белков, жиров и углеводов начинают накапливаться токсичные соединения, приводящие к воспалению слизистых оболочек. Если у пациента диагностировано острое заболевание, то в первые два дня лечения ему показано полное голодание. Затем постепенно в рацион питания включаются такие блюда:
- прозрачные супы;
- постное мясо и рыба;
- запеченные или отварные овощи;
- вязкие крупяные каши;
- сухарики из белого хлеба;
- молоко;
- отварные яйца, омлеты.
Такого же меню следует придерживаться при обострениях хронического колита или энтерита. Врачи настоятельно рекомендуют исключить из рациона продукты с высоким содержанием жиров и сложных белков:
- кондитерские изделия из сдобного и слоеного теста: пирожные, пироги, торты;
- бобовые культуры — соя, фасоль, чечевица, горох;
- овощи — белокочанная капуста, редис, томаты, репа, редька;
- жирную рыбу и мясо;
- алкоголь, черный чай, кофе.
Ускорить выздоровление поможет употребление большого количества жидкости. Это могут быть компоты, кисели, морсы из ягод и фруктов, негазированная минеральная вода, настои трав. Народные целители рекомендуют лечить воспаленный кишечник ромашкой, зверобоем, ноготками, аиром. Если колит или энтерит сопровождаются значительными потерями жидкости, то пациенту назначаются солевые регидратационные растворы — Гидровит, Регидрон, Трисоль. Они помогают восполнить в организме запасы микро- и макроэлементов для ускорения обмена веществ и заживления слизистой оболочки кишечника.

Важная часть лечения воспаления кишечника — коррекция рациона питания больного
Этиотропная терапия
Основная задача этого вида лечения — устранение главной причины воспаления слизистых оболочек кишечника. Этиотропная терапия проводится сразу после получения результатов лабораторной диагностики, необходимых для установления видовой принадлежности болезнетворных бактерий или гельминтов. Если клинические проявления колита или энтерита сильно выражены, то гастроэнтеролог составляет терапевтическую схему незамедлительно, не дожидаясь результатов анализов. В нее включаются антибиотики или противогельминтные средства широкого спектра действия, к которым чувствительно большинство бактерий, простейших, патогенных грибков, червей-паразитов.
Антибиотики
Антибактериальные средства становятся препаратами первого выбора при диагностировании ВЗК, спровоцированного сальмонеллами, стафилококками, кишечной палочкой, энтерококками. Боли в животе и нарушение пищеварения развиваются после неправильного лечения инфекции, на фоне дисбактериоза и интоксикации. В терапии воспаления применяются такие антибиотики:
- макролиды — Кларитромицин, Джозамицин, Азитромицин;
- цефалоспорины — Цефиксим, Цефалексин, Цефтриаксон;
- Левомицетин, Тетрациклин;
- полусинтетические пенициллины — Офлоксацин, Амоксициллин.
В ожидании результатов лабораторных исследований гастроэнтерологи предпочитают назначать взрослым и детям защищенные пенициллины. Амоксиклав, Панклав, Аугментин содержат клавулановую кислоту, которая не проявляет какой-либо терапевтической активности. Химическое соединение предназначено для предупреждения резистентности болезнетворных бактерий к действию антибиотиков. Вылечить колит, энтероколит, энтерит помогут и сульфаниламидные препараты — Ко-тримоксазол, Фталазол, Сульгин, Фуразолидон. Они проявляют выраженную противомикробную активность и провоцируют меньшее количество побочных эффектов, чем антибиотики.
Антигельминтные средства
Глистные инвазии становятся причиной сильнейшего повреждения слизистой и кишечника в результате механического и токсического воздействия аскарид, остриц, цепней, кошачьей двуустки. Проникновение червей-паразитов в пищеварительный тракт провоцирует авитаминоз из-за нарушения процессов абсорбции питательных и биологически активных веществ. При обнаружении в образцах кала яиц гельминтов и установления их вида пациентам назначается курсовой прием таких лекарственных средств:
- Левамизол;
- Мебендазол;
- Пиперазина адипинат;
- Празиквантел;
- Пирантел.
Одновременно с противоглистными препаратами пациент должен принимать антигистаминные средства для снижения выраженности клинической картины — Лоратадин, Тавегил, Пипальфен. Они необходимы для устранения симптомов общей интоксикации организма и купирования отечности, вызванной воспалительным процессом в кишечнике.
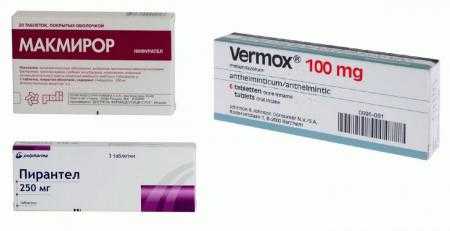
Если причиной воспаления кишечника стали глисты, то лечение проводится с помощью антигельминтных препаратов
Иммунодепрессанты
К негормональным антидепрессантам, активно использующимся при неспецифическом язвенном колите и болезни Крона, относится Азатиоприн (Имуран). Эти аутоиммунные патологии требуют длительного курсового лечения и развиваются при сбоях в функционировании иммунной системы. Она распознает клетки слизистой оболочки кишечника как чужеродные белки и дает сигнал для выработки антител, повреждающих внутренний слой пищеварительного тракта.
Имуран редко применяется в виде однокомпонентной терапии. Как правило, хорошие результаты в лечении дают его комбинации с Преднизолоном. Такое сочетание позволяет минимизировать последствия использования гормональных препаратов:
- избежать синдрома отмены после окончания приема глюкокортикостероида;
- существенно снизить количество побочных эффектов.
Если кишечник воспаляется на фоне аутоиммунного заболевания, то гастроэнтеролог назначает следующие виды комбинированной терапии:
- Преднизолон и Салофальк;
- Преднизолон и Сульфосалазин.
Нередко в терапевтическую схему включается противомикробное средство Метронидазол или его импортный аналог Трихопол. Препараты не только уничтожают болезнетворные бактерии, но и обладают небольшой иммуномодулирующей эффективностью. Метронидазол может применяться для монотерапии или в сочетании с антибиотиками цефалоспоринового ряда.
Патогенетическая терапия
Данный вид лечения проводится для устранения последствий и осложнений воспалительного процесса. К ним относится зашлакованность кишечника, развившиеся нарушения пищеварения и перистальтики, гибель полезных лакто- и бифидобактерий. Выбором фармакологических препаратов занимается только лечащий гастроэнтеролог после изучения результатов лабораторных анализов и эндоскопического обследования пациента. Продолжительность терапевтического курса может существенно варьироваться в зависимости от степени поражения слизистой оболочки толстого и (или) тонкого кишечника.
Кишечные антисептики
Для очищения желудочно-кишечного тракта от патогенных микроорганизмов и токсичных продуктов их жизнедеятельности чаще всего применяются препараты с активным ингредиентом Нифуроксазидом. Химическое соединение инертно к тканям человеческого организма, не метаболизируется в нем, выводится вместе с каловыми массами. Нифуроксазид в высоких дозировках оказывает бактерицидное действие, нарушая целостность оболочек стафилококков, стрептококков, кишечной палочки. А антисептик, принимаемый в небольших количествах, проявляет бактериостатические свойства, сдерживая рост и размножение болезнетворных бактерий. Нифуроксазид входит в состав таких препаратов:
- Энтерофурил;
- Эрсефурил;
- Стоп-Диар.
Если кишечник воспалился в незначительной степени, то гастроэнтерологи предпочитают не назначать антибиотики, а использовать именно антисептики. Они не оказывают губительного воздействия на микрофлору и способны устранять симптоматику диспепсических расстройств. Нифуроксазид препятствует высвобождению жидкости в просвет кишечника, нормализуя перистальтику.
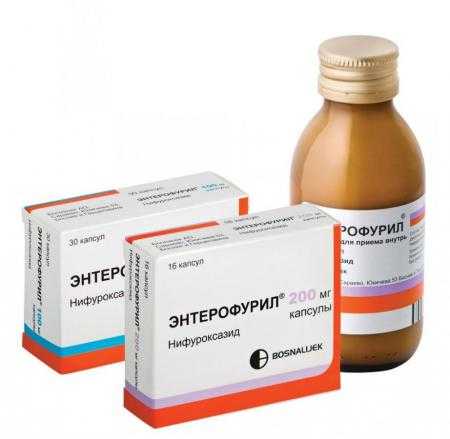
В лечении воспаления кишечника используются антисептики для очищения пищеварительного тракта от вредных бактерий
Энтеросорбенты
Препараты, входящие в группу энтеросорбентов, применяются для очищения кишечника в домашних условиях.
Протекающий в пищеварительном тракте воспалительный процесс приводит к накоплению его конечных и промежуточных продуктов на слизистой оболочке. Колиты и энтериты протекают на фоне нарушения пищеварения. В кишечнике остаются нерасщепленными продукты, а абсорбция питательных и биологически активных веществ нарушается. Пищеварительный тракт зашлаковывается и погибшими патогенными микроорганизмами, а также токсинами, выделяемы ими в процессе роста. Чтобы быстро подействовали препараты этиотропной терапии, нужно очистить кишечник.
Для выведения шлаков, токсинов, бактерий и грибков гастроэнтерологи назначают пациентам такие энтеросорбенты:
- Полифепан;
- активированный уголь;
- Смекту;
- Энтеросгель;
- Полисорб.
Лекарственные средства адсорбируют на своей поверхности накопившиеся в кишечнике вредные вещества и выводятся из организма в неизменном виде вместе с каловыми массами. Энтеросорбенты способны связывать и препараты, поэтому во время лечения следует принимать антибиотики и иммунодепрессанты спустя 1–2 часа после приема активированного угля или Смекты.
Пищеварительные ферменты
Расстройство пищеварения и перистальтики нарушает работу всего желудочно-кишечного тракта. В поджелудочной железе начинает вырабатываться недостаточное для расщепления жиров, углеводов и белков количество энзимов. Воспаление толстого или тонкого кишечника оказывает негативное влияние на секреторную функцию желез, расположенных в слизистой оболочке желудка. Пища слишком долго находится в организме, что становится причиной развития гнилостных и бродильных процессов. Нормализовать работу желудочно-кишечного тракта поможет курсовой прием таких препаратов:
- Панкреатин;
- Пензитал;
- Энзистал;
- Креон;
- Фестал.

Для нормализации пищеварения во время лечения воспаления кишечника используются ферментативные препараты
В состав препаратов входят пищеварительные ферменты, аналогичные по действию и структуре тем, что вырабатываются поджелудочной железой. Даже однократное использование энзимов позволяет устранить избыточное газообразование, тошноту, отрыжку, диарею или хронический запор. Лекарственные средства с ферментами не подходят для длительного применения. Если пациент нарушает рекомендации врача касательно курса лечения, то желудок и поджелудочная железа начнут «лениться» вырабатывать собственные энзимы.
Эубиотики
После очищения желудочно-кишечного тракта энтеросорбентами и проведения антибиотикотерапии пациентам с колитом, энтеритом или энтероколитом рекомендуется курсовой прием эубиотиков. Препараты содержат живые культуру микроорганизмов и предназначены для восстановления полезной микрофлоры кишечника. Какие лекарственные средства может назначить гастроэнтеролог:
- пробиотики — Аципол, Линекс, Бифидумбактерин, Лактобактерин, Бифиформ;
- пребиотики — Дюфалак, Нормазе, Гудлак, Прелакс.
В состав пробиотиков входят бифидо- и лактобактерии, которые начинают заселять кишечник, вытесняя микроорганизмы условно-патогенной и патогенной микрофлоры. А пребиотики содержат органические соединения, необходимые для роста и активного размножения полезных бактерий. Восстановление кишечного биоценоза позволяет устранить диспепсические расстройства, нормализовать процессы метаболизма и абсорбции.

Для лечения воспаления кишечника используются пробиотики с живыми лакто- и бифидобактериями
Симптоматическая терапия
Одновременно с этиотропным лечением пациентам назначаются препараты для снижения выраженности клинических проявлений. Наиболее часто взрослые и дети жалуются на боли в желудке независимо от наличия там пищи. Раньше гастроэнтерологи практиковали применение Но-шпы или ее импортного аналога. Но эти препараты расслабляют гладкомышечную мускулатуру всех внутренних органов, что не всегда желательно. Наибольшую эффективность в лечении воспаления тонкой и толстой кишки проявляют спазмолитики избирательного действия:
- Дюспаталин;
- Дицител;
- Мебеверин.
Если патология протекает на фоне избыточного газообразования, то пациенту рекомендуется прием пеногасителей, например, Эспумизана в сиропе или кишечнорастворимых капсулах. А при гиперсекреции желудочного сока и пепсина не обходится без использования ингибиторов протонной помпы: Омепразола, Пантопразола, Эзомепразола.
Чем можно лечить воспаление кишечника, хорошо знают только врачи узкой специализации — гастроэнтерологи. При длительно не проходящей диарее, запоре, изжоге и вздутии живота необходимо обратиться за квалифицированной медицинской помощью. Чем раньше начнется лечение, тем возникнет меньшее количество серьезных осложнений.
med-post.ru
Воспаление толстого кишечника (нижнего отдела): симптомы, лечение, диета
Анна Новикова20.03.2015
 Воспаление слизистой оболочки толстой кишки, или колит – заболевание инфекционного, интоксикационного или паразитарного происхождения. Первичный колит обусловлен поражением слизистой за счет непосредственного контакта с возбудителем. Вторичный – является следствием патологий желудочно-кишечной системы: панкреатита, холецистита, гастрита и других заболеваний. Иногда воспаление имеет внегастральные причины, например, как проявление аллергической реакции.
Воспаление слизистой оболочки толстой кишки, или колит – заболевание инфекционного, интоксикационного или паразитарного происхождения. Первичный колит обусловлен поражением слизистой за счет непосредственного контакта с возбудителем. Вторичный – является следствием патологий желудочно-кишечной системы: панкреатита, холецистита, гастрита и других заболеваний. Иногда воспаление имеет внегастральные причины, например, как проявление аллергической реакции.
Содержание страницы:
Причины воспаления толстого кишечника
Главная причина возникновения колита – изменения функционального или морфологического характера, произошедшие в слизистых тканях кишечника. Как правило, поражение появляется в результате перенесенной бактериальной дизентерии, глистной инвазии, сильного отравления, постоянного присутствия в органах ЖКТ очагов хронической инфекции.
Факторы, которые могут способствовать развитию воспаления:
- наследственная предрасположенность;
- неправильное питание;
- застои в области малого таза и нарушение кровоснабжения кишечника;
- жизнедеятельность паразитов;
- дисбактериоз;
- длительный прием антибиотиков;
- слабый иммунитет;
- физическое истощение;
- нервное перенапряжение.
На фоне располагающих факторов, когда по тем или иным причинам снижены защитные функции кишечника, воздействие возбудителя приводит к повреждению слизистых клеток, выстилающих стенки толстой кишки изнутри. Развивается очаг воспаления, который на первых порах может существовать бессимптомно.
Если острый колит продолжительное время протекает со стертой клинической картиной, воспаление может перейти в хроническую стадию. Важно своевременно выявить первичное заболевание, обращая внимание даже на незначительные признаки патологии. Острый колит хорошо поддается лечению, но в отсутствии адекватной терапии и хронизации процесса болезнь становится долгой и мучительной.
Симптомы воспаления толстой кишки
Острый колит может протекать бурно, с ярко выраженными общими и локальными симптомами:
- вздутием живота;
- болями;
- выделением слизи из заднего прохода;
- гнойно-кровяными примесями в испражнениях;
- частыми болезненными позывами на дефекацию;
- поносом.
Эти проявления зачастую сопровождаются общим недомоганием, рвотой, температурой, слабостью, потерей веса. Такие выраженные признаки заставляют пациента обратиться к врачу и провести своевременную диагностику.
При осмотре толстой кишки выявляются:
- отек слизистой;
- утолщение и гиперемия стенок пораженного участка кишки;
- секреция большого количества слизи, а иногда — и гнойного отделяемого;
- эрозии и изъязвления слизистого слоя;
- мелкие кровоизлияния.
Клинический анализ крови демонстрирует повышенные показатели СОЭ и лейкоцитов.
 Возможна и другая картина заболевания. На протяжении нескольких недель больной может испытывать проблемы с жидким стулом, бурлением и дискомфортом в животе и другие местные симптомы. Но, поскольку они незначительны, пациент долгое время не придает им значения и не связывает с серьезным воспалительным процессом. За период латентного течения колит переходит в хроническую форму.
Возможна и другая картина заболевания. На протяжении нескольких недель больной может испытывать проблемы с жидким стулом, бурлением и дискомфортом в животе и другие местные симптомы. Но, поскольку они незначительны, пациент долгое время не придает им значения и не связывает с серьезным воспалительным процессом. За период латентного течения колит переходит в хроническую форму.
Признаки хронического воспаления толстой кишки
Хронический колит, помимо воспаления слизистой оболочки, приобретает и другие неприятные проявления. Происходят изменения в самих стенках кишечника: они укорачиваются, возникает сужение просвета на пораженном участке. Нарушается кровоснабжение больной области, поверхностные язвы становятся глубже и уходят в толщу мышечного слоя кишки, развиваются нагноения, могут появиться новообразования – псевдополипы.
Исследование крови дает явную картину воспаления (выраженный лейкоцитоз), большое количество лейкоцитарной слизи определяется и в каловых массах. Результаты копрограммы показывают наличие патогенной флоры, эритроцитов.
Пациент отмечает следующие симптомы:
- проблемы со стулом: частые поносы, запоры, их попеременное сочетание;
- боли по всему животу без конкретной локализации;
- частые непродуктивные позывы в туалет с выделением слизи с прожилками крови вместо каловых масс;
- повышенное газообразование и постоянное вздутие живота;
- зловонные испражнения.
Общее самочувствие больного может быть как вполне удовлетворительным, так и крайне дискомфортным. Мучения с животом усугубляются тошнотой, отрыжкой, отсутствием аппетита, горьким привкусом во рту. На фоне слабости и недомогания снижается работоспособность, появляется раздражительность и нервозность.
Виды заболевания
Колит – это общее название воспалительных заболеваний толстого кишечника, включающее в себя целый ряд отдельных диагнозов. Колиты подразделяются по видам в зависимости от причины и специфических проявлений конкретной патологии.
Неспецифический язвенный колит
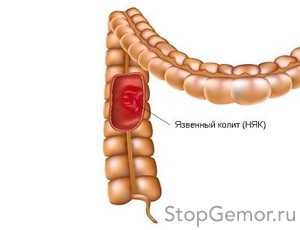 Одним из видов воспаления толстой кишки хронического характера является неспецифический язвенный колит. Этиология этого заболевания выяснена не до конца. Его связывают с дефектом иммунной системы, в результате которого раздражители, в норме не вызывающие никакой реакции в здоровом организме, у больного язвенным колитом провоцирую сильное воспаление. Одна из гипотез происхождения болезни – генетическая предрасположенность.
Одним из видов воспаления толстой кишки хронического характера является неспецифический язвенный колит. Этиология этого заболевания выяснена не до конца. Его связывают с дефектом иммунной системы, в результате которого раздражители, в норме не вызывающие никакой реакции в здоровом организме, у больного язвенным колитом провоцирую сильное воспаление. Одна из гипотез происхождения болезни – генетическая предрасположенность.
По статистике эта патология чаще диагностируется у молодых женщин от 20 до 40 лет, преимущественно — у жителей городов, что косвенно может говорить о влиянии на патогенез экологического фактора и образа жизни.
Неспецифический язвенный колит выражается в геморрагическом воспалении толстой кишки с такими проявлениями:
- сильный болевой синдром, чаще – в левой половине живота;
- хронический запор;
- субфебрильная температура;
- дискомфортные ощущения в суставах;
- кровотечения из прямой кишки;
- выделения крови и гноя из заднего прохода.
Со временем указанные симптомы становятся менее выраженными, формируя состояние ремиссии, но с обострением болезни состояние пациента становится тяжелым. Его мучают боли, поносы, из-за кровопотерь развивается анемия, физическое истощение.
Неспецифический язвенный колит крайне опасен своими осложнениями:
- образованием расширения кишечника;
- возникновением внутренних кровотечений;
- возможностью перфорации стенок кишки;
- риском перитонита;
- формированием условий для развития онкологии.
Спастическое воспаление отделов толстого кишечника
 По названию данной патологии логично предположить, что в ее основе лежат спазмы кишечника. И это, действительно, так: сокращения кишечных стенок разной силы и частоты приводят к возникновению у больного неприятных симптомов:
По названию данной патологии логично предположить, что в ее основе лежат спазмы кишечника. И это, действительно, так: сокращения кишечных стенок разной силы и частоты приводят к возникновению у больного неприятных симптомов:
Спастический колит относится к функциональным расстройствам, то есть, по сути, не является тяжелой патологией. Причина его лежит в психологической и неврологической плоскостях. Непроизвольные спазмы чаще всего появляются на фоне стрессов, хронической усталости, физического и нервного перенапряжения, пережитого потрясения. Лечат это заболевание расслаблением гладкой мускулатуры кишечника, а главное – общеукрепляющими и седативными средствами.
Псевдомембранозный колит
 Псевдомембранозное воспаление – результат кишечного дисбиоза с неконтролируемым размножением условно-патогенных микроорганизмов.
Псевдомембранозное воспаление – результат кишечного дисбиоза с неконтролируемым размножением условно-патогенных микроорганизмов.
Такая форма колита развивается на фоне приема антибиотиков, которые нарушают баланс микрофлоры кишечника в пользу потенциально опасных микробов.
Симптомы, сопровождающие псевдомембранозный колит:
- Диарея, появившаяся в ходе антибактериальной терапии, особенно при лечении препаратами тетрациклинового ряда. Если спустя несколько дней после окончания курса восстанавливается нормальный стул, ставится диагноз колита в легкой форме.
- Воспаление средней тяжести характеризуется сохранением поноса после отмены антибактериальных лекарств. Стул водянистый, с содержанием слизи и крови. Боли в животе, усиливаются в момент дефекации. Отмечаются частые позывы в туалет, в том числе, ложные, когда опорожнения кишечника не происходит. Появляются и нарастают признаки интоксикации: температура, озноб, слабость, тошнота.
- Тяжелый псевдомембранозный колит – критическое состояние, при котором к интоксикации организма и местным симптомам присоединяются серьезные осложнения в виде нарушения сердечной деятельности (тахикардия, падение давления), развития электролитного дисбаланса, сбоя обменных процессов.
Энтероколит
Энтероколит – заболевание, сочетающее в себе воспалительный процесс в толстом кишечнике с поражением слизистой оболочки желудка. Острый энтероколит возникает в ответ на инфекцию или воздействие неинфекционного характера: аллергены, химические вещества, яды, пищевое отравление. Первичное воспаление развивается внезапно:
- спастические боли в животе;
- вздутие и урчание;
- тошнота, возможна рвота;
- сильный понос.
Если энтероколит инфекционного происхождения, к диспепсии присоединяются кровяные и слизистые примеси в кале, повышение температуры тела, состояние интоксикации. При ощупывании живота определяются очаги болезненности, на языке выпадает обильный налет.
Лечение при остром энтероколите:
- Симптоматическое – снятие болей при помощи спазмолитиков.
- Уменьшение нагрузки на ЖКТ – жидкостная диета на 2 – 3 дня.
- При отравлении необходимо промыть желудок.
- Во избежание обезвоживания при сильной диарее и рвоте – контроль за поступлением жидкости в организм, прием Регидрона.
- При обнаружении кишечной инфекции – антибиотикотерапия.
- Интоксикация устраняется при помощи детоксикационного лечения.
Недолеченное воспаление может трансформироваться в хроническое заболевание. В таком случае поверхностное поражение слизистых развивается дальше и проникает вглубь стенок кишечника и в подслизистый слой желудка. Течение болезни – с периодами обострений и ремиссий, со временем формируются стойкие нарушения кишечной функции.
Ишемия толстой кишки
Ишемический колит – форма воспаления кишечника, причиной которого является нарушенное кровоснабжение толстой кишки. Поражение может возникнуть на любом участке, но чаще это область селезеночной кривизны, реже воспаляется сигмовидная кишка, нисходящая или поперечно-ободочная.
Слабое кровообращение приводит к ограниченному питанию кишечных стенок, в результате чего в них возникают очаги ишемии. Симптомы этого состояния: эпизодические боли в эпигастрии, возникающие после еды, диарея и вздутие после приемов пищи, иногда – рвота. Со временем наблюдается потеря массы тела.
При остром нарушении кровоснабжения, связанном с закупоркой сосудов, происходят некротические процессы, которые выражаются:
- резкой болью с локализацией в левой части живота;
- признаками непроходимости кишечника;
- кровотечением из ануса;
- развитием перитонита.
Лечение воспаления толстого кишечника (нижнего отдела)
 Лечение колита зависит от конкретного диагноза и тяжести симптомов. Если легкое воспаление, вызванное отравлением, может пройти за несколько дней в результате промывания желудка, приема сорбентов, обильного питья и диеты, то более серьезные болезни требуют более длительного и серьезного подхода, зачастую – в условиях стационара.
Лечение колита зависит от конкретного диагноза и тяжести симптомов. Если легкое воспаление, вызванное отравлением, может пройти за несколько дней в результате промывания желудка, приема сорбентов, обильного питья и диеты, то более серьезные болезни требуют более длительного и серьезного подхода, зачастую – в условиях стационара.
Отсутствие правильного лечения может привести к опасным осложнениям: непроходимости кишечника, перитониту, абсцессу печени. Во избежание неприятных последствий при возникновении признаков воспаления толстой кишки необходимо обратиться к специалисту – проктологу или гастроэнтерологу. Особенно нужно поторопиться, если симптомы возникли на фоне инфекционного заболевания или сразу после него, в результате пищевого, химического отравления, приема лекарств.
Диета при колите
При любой форме колита показана строгая лечебная диета. Чаще пациенты начинают соблюдать ее самостоятельно, интуитивно разгружая ЖКТ. Врач назначает стол №4, который исключает продукты, провоцирующие брожение и гниение в кишечнике. Питание при колите подразумевает отказ от пищи, раздражающей слизистые оболочки: острых, соленых, жирных, жареных блюд, кислой еды, пряностей, молока.
Временно запрещаются овощи, фрукты, ягоды, сладкое. Пища должна быть жидкая или полужидкая, протертая, комфортной температуры – не горячая и не холодная. Щадящего режима следует придерживаться на протяжении всего лечения и некоторое время после него. В начале заболевания лучше полностью отказаться от еды на пару дней и ограничиться обильным питьем.
Лечебные клизмы
Клизмы при колите делаются только по назначению врача при необходимости промыть кишечник от инфекционных агентов и содержимого, прямой доставки лечебных веществ к слизистой оболочке.
- Антисептические клизмы с настоем ромашки, календулы, колларголом помогают снять отек и гиперемию, успокоить слизистую, уничтожить патологическую микрофлору на местном уровне.
- Введение в толстую кишку облепихового масла способствует заживлению и восстановлению слизистой оболочки.
Движение
 При воспалении кишечника противопоказано длительное нахождение в положении сидя. Отсутствие движения провоцирует застойные явления в области толстой кишки, ведет к слабому кровоснабжению стенок, плохой перистальтике, вызывая запоры и интоксикацию каловыми массами.
При воспалении кишечника противопоказано длительное нахождение в положении сидя. Отсутствие движения провоцирует застойные явления в области толстой кишки, ведет к слабому кровоснабжению стенок, плохой перистальтике, вызывая запоры и интоксикацию каловыми массами.
Для активизации работы кишечника и восстановления кровообращения необходимы посильные физические нагрузки: ходьба, высокие подъемы коленей в положении стоя, гимнастика Кегеля и т.д. Простые упражнения можно делать даже при постельном режиме.
Медикаментозная терапия
Прием медикаментов при колите зависит от его формы и назначается только после уточнения диагноза и установления его причины:
- Антибиотики, сульфиниламиды, противовирусные препараты, антипаразитарные лекарства показаны при обнаружении возбудителя: вируса, инфекции, глистов, простейших микроорганизмов и т.д.
- При псевдомембранозном колите прием антибиотиков, напротив, нужно прекратить.
- Для снятия спазмов и болей назначают но-шпу в таблетках или уколах, ректальные свечи с папаверином.
- При отравлениях, признаках интоксикации, инфекциях рекомендуются энтеросорбенты (Полифепан, Энтеросгель).
- Для расслабления стенок кишечника, устранения запоров можно принимать антигистаминные препараты – Бикромат, Интал и другие, только по назначению специалиста.
- При обезвоживании внутривенно вводят раствор натрия хлорида.
- Жидкий стул закрепляют при помощи вяжущих напитков: отваров дубовой коры, гранатовой корки, ромашки, травы зверобоя.
- При неспецифическом язвенном колите, некротических и эрозивных повреждениях слизистой проводят лечение свечами с метилурацилом, облепиховым маслом, другими заживляющими препаратами.
- В тяжелых случаях воспаления прописывают глюкокортикостероиды (гидрокортизон, бетаметозон и другие).
- Для восстановления кишечного биоценоза рекомендуется прием пробиотиков.
Оперативное лечение воспаления толстого кишечника
 Хирургическое вмешательство при воспалении толстой кишки может быть необходимо при развитии осложнений (прободения, перитонита), некротических процессах, обструкции просвета кишки, непроходимости, перехода инфекции на окружающие ткани.
Хирургическое вмешательство при воспалении толстой кишки может быть необходимо при развитии осложнений (прободения, перитонита), некротических процессах, обструкции просвета кишки, непроходимости, перехода инфекции на окружающие ткани.
Вялотекущие колиты, которые не поддаются консервативной терапии, служат перманентным источником инфекции и плохого состояния пациента, тоже рекомендуется устранять при помощи операции. Вмешательства часто требует неспецифический язвенный колит.
Поддерживающая терапия при хроническом колите
При хроническом течении проктита вне обострений рекомендуется проводить общеукрепляющие и профилактические меры в санаторно-курортных условиях:
- грязевые процедуры;
- радоновые ванны;
- лечение минводами;
- лечебный массаж;
- гимнастика;
- физиотерапия.
Лечение воспаления отделов толстого кишечника требует длительного и комплексного подхода для предотвращения рецидивов, при острой форме – перехода в хроническую стадию. Ни в коем случае нельзя самостоятельно принимать лекарства или оставлять без внимания симптомы воспаления. При появлении жалоб, не проходящих в течении 2- 3 дней, необходимо обратиться к врачу.
stopgemor.ru
Воспаление кишечника – причины, симптомы и лечение
Кишечник – один из важных органов желудочно-кишечного тракта, который предназначен для переваривания пищи и расщепления ее до мелких структурных соединений посредством пищеварительных ферментов. Если у человека диагностировано воспаление кишечника, то его ждет продолжительное лечение. Данная патология не зависит от возраста и пола.
 По частоте возникновения воспаление кишечника занимает 2-е место среди всех болезней желудочно-кишечного тракта, одинаково может встречаться у людей обоих полов и всех возрастных категорий
По частоте возникновения воспаление кишечника занимает 2-е место среди всех болезней желудочно-кишечного тракта, одинаково может встречаться у людей обоих полов и всех возрастных категорийПричины
Воспаление кишечника у взрослых в основном возникает по следующие причинам:
- Инфекционные заболевания. Воспаление наблюдается при попадании в кишечник сальмонелл, кишечной палочки и прочих бактерий.
- Заражение паразитами.
- Аутоиммунные процессы.
- Неправильное питание. Частое употребление копченых и соленых продуктов, острой и жирной пищи, переедание могут провоцировать воспаление любого участка ЖКТ.
- Атеросклероз. Очаги поражения возникают вследствие нарушения кровообращения в стенках больного органа.
- Наследственная предрасположенность.
- Изменения здоровой кишечной микрофлоры.
Довольно часто проблемы с органами пищеварения проявляются у беременных женщин. Это связано с гормональными изменениями.
Симптомы воспаления кишечника
Симптомы заболевания редко возникают внезапно, зачастую патология характеризуется медленным развитием и не имеет ярко выраженных признаков. Основным симптомом воспаления кишечника является боль. Если болевой синдром беспокоит человека в области пупка, то это означает, что у него воспаление тонкого кишечника, дискомфорт в области заднего прохода сигнализирует о патологическом процессе в прямой кишке, а боль внизу живота свидетельствует о воспалении толстого кишечника.
Специалисты выделяют следующие симптомы воспаления:
- тошнота и рвотные позывы после еды;
- резкая потеря веса;
- бледность кожи;
- анемия;
- часто головокружение;
- вздутие живота;
- сухость кожи и волос;
- кровоточивость десен;
- примеси крови и слизи в каловых массах.
При наличии неприятных признаков следует обратиться к врачу-гастроэнтерологу.
Виды воспалений
По месту локализации различают 5 видов воспалений:
- прямой кишки;
- сигмовидной кишки;
- толстого кишечника;
- слепой кишки;
- двенадцатиперстной кишки.
По продолжительности воспалительного процесса патология бывает острой, длительностью не более 1 месяца, и хронической, продолжительностью до полугода.
По причине развития воспаления делят на инфекционные и неинфекционные.
 Воспаление кишечника делится на несколько видов в зависимости от локализации воспаления, длительности процесса и причин его возникновения
Воспаление кишечника делится на несколько видов в зависимости от локализации воспаления, длительности процесса и причин его возникновенияПрямая кишка
Воспаление прямой кишки или проктит способно возникать вследствие таких причин:
- Чрезмерное потребление фаст-фуда, алкогольных напитков, острых и соленых блюд.
- Постоянные запоры и геморрой.
- Венерические патологии и болезни органов малого таза.
- Сниженный иммунитет.
По клиническому течению проктит может быть острым и хроническим. Для острого проктита характерно внезапное начало. У пациента повышается температура тела, появляется озноб, сильное жжение и ощущения тяжести в прямой кишке. Хронический проктит встречается чаще острого и характеризуется отсутствием общих признаков. Местные симптомы также слабо выражены, человека может беспокоить зуд в области анального отверстия и жжение. Функция кишечника при хроническом проктите обычно не нарушается.
Обратите внимание! При отсутствии лечения проктита возможно появление такого осложнения, как сужение прямой кишки.
Сигмовидная кишка
Воспаление сигмовидной кишки или сигмоидит возникает на фоне анатомических особенностей строения кишечника. Чем больше изгибов имеет толстая кишка, тем выше риск появления воспалительных процессов. Также на развитие сигмоидита могут влить такие патологии:
- Язвенный колит.
- Кишечные инфекции.
- Болезнь Крона.
- Дисбактериоз кишечника.
- Недостаточность кровоснабжения в отделах толстой кишки.
Сигмоидит может иметь тяжелые последствия и приводить к опасным изменениям в функционировании пищеварительного тракта.
При воспалении сигмовидной кишки у пациента отмечаются следующие симптомы:
- сильная боль в подвздошной области слева;
- спазм, отдающий в левую ногу и поясницу;
- метеоризм;
- диарея с примесями гноя и крови;
- тошнота и рвота;
- лихорадка;
- интоксикация организма;
- общее слабое состояние.
Для хронического сигмоидита характерно постоянное вздутие живота и боль, возникающая при актах дефекации и отдающая в промежность. Человек жалуется на бессонницу, быстрое утомление, он становится раздражительным и нервным.
Толстый кишечник
Одним из распространенных заболеваний органов пищеварения является воспаление толстой кишки или колит. Оно развивается на фоне нездорового питания, инфекций и попадания в организм промышленных или бытовых ядов, незапломбированные зубы и малоподвижный образ жизни. Воспаление толстого кишечника бывает 4 видов:
- острое;
- хроническое;
- спастическое;
- язвенное.
В большинстве случаев колит возникает при попадании в организм патогенных микроорганизмов. Также главную роль в развитии заболевания могут оказывать такие факторы:
- генетическая предрасположенность;
- сильные стрессы и психические расстройства;
- злоупотребление алкоголем;
- курение;
- ослабленный иммунитет.
При колите проявляются парентеральные симптомы. Человек жалуется на дерматологические заболевания, диарею, боль в животе и чувство слабости.
Обратите внимание! Если своевременно не начать лечение, то может развиться полипоз толстой кишки или расширение прямой кишки, приводящее к ее перфорации и раковым образованиям.
Слепая кишка
Воспаление слепой кишки или тифлит имеет симптомы схожие с аппендицитом. Исключением является время возникновения болевого синдрома. При тифлите он проявляется спустя несколько часов после приема пищи в подвздошной области.
Довольно часто к воспалению слепой кишки приводит застой кала в ней или инфицирование данного отдела кишечника в связи с имеющимися заболеваниями других органов ЖКТ.
При тифлите пациента беспокоит повторяющаяся отрыжка, тошнота и периодическая рвота, снижение аппетита или полный отказ от еды.
Обратите внимание! При отсутствии правильной терапии тифлита возможно появление язв на стенках слепой кишки и интоксикация организма из-за продолжительного скопления каловых масс в слепой кишке.
Двенадцатиперстная кишка
Воспаление двенадцатиперстной кишки или дуоденит зачастую возникает в детском возрасте. Этому способствует нарушение режима питания, лямблиоз, аллергические, сердечно-сосудистые заболевания и нарушение работы почек.
Дуоденит у детей может проявляться болью в животе различной интенсивности и продолжительности. Также у них наблюдаются тошнота и запоры. При обострении дуоденита возникает головная боль, нарушается сон и аппетит. Рецидивы заболевания обычно развиваются весной или осенью.
Обратите внимание! Если не лечить дуоденит, то у ребенка может возникнуть дуоденостаз, стеноз или перигастрит, происходит нарушение перистальтики.
У взрослых воспаление двенадцатиперстной кишки развивается на фоне употребления продуктов, которые раздражают слизистую органов ЖКТ. Кроме того, заболевание диагностируется при заражении стафилококками, клостридиями или энтерококками. Реже дуоденит может возникать на фоне следующих патологий:
Они приводят к нарушению кровоснабжения и питания тканей в двенадцатиперстной кишке. К тому же воспалительный процесс может перейти и на тонкий кишечник, разрушая его слизистую.
Характерными для дуоденита являются такие симптомы:
- болевой синдром в эпигастральной области;
- общая слабость;
- снижение аппетита;
- повышенное газообразование;
- диарея;
- урчание в животе;
- повышение температуры тела до 38 °C;
- отрыжка с примесями желчи;
- нарушения деятельности нервной системы;
- желтуха кожи.
К последствиям дуоденита врачи относят непроходимость кишечника, нарушение всасывания питательных веществ и кишечное кровотечение, возникающее при эрозивном воспалении двенадцатиперстной кишки.
Диагностика
При первичном осмотре специалист выясняет жалобы пациента, наличие врожденных или хронических заболеваний, осуществляет внешний осмотр и пальпацию живота.
Обратите внимание! Для диагностики используются одинаковые методы для детей и взрослых. Исключением являются только беременные женщины. Их не направляют на исследования, связанные с облучением.
К клиническим анализам относятся:
- Анализ кала. Демонстрирует наличие заболеваний в нижних отделах кишечника.
- Бактериологическое исследование кала.
- Общий анализ крови.
- Биохимические тесты крови, позволяющие оценить работу внутренних органов и получить точную информацию о метаболизме.
К методам инструментальной диагностики относятся:
- Эндоскопия кишечника. Проводится только при воспалении толстой кишки.
- Рентгенография кишечника с помощью контрастного вещества. Назначают при кровотечениях из прямой кишки, боли в области анального отверстия и обильных гнойно-слизистых выделений из кишечника.
- Капсульная эндоскопия. Проводится для обследования всего кишечника. Пациент проглатывает специальную капсулу, которая оснащена видеокамерой. Она выходит естественным путем.
Зачастую терапия состоит из приема медикаментов и соблюдения строгой диеты.
 Для уточнения диагноза, выявления причины и локализации воспаления используются методы лабораторного и инструментального обследования
Для уточнения диагноза, выявления причины и локализации воспаления используются методы лабораторного и инструментального обследованияЧем лечить воспаление кишечника?
Если воспаляется кишечник, то для устранения негативной симптоматики пациенту назначают следующие группы препаратов:
- Аминосалицилаты. Снижают интенсивность воспалительного процесса и продляют стадию ремиссии. К ним относятся Месалазин, Месакол, Сульфасалазин и Натриевый олсалазин.
- Свечи при воспалении кишечника. Самыми известными суппозиториями являются Салофальк. В педиатрии применяют Ректодельт. Они быстро снимают неприятные признаки заболевания благодаря быстрому всасыванию.
 Салофальк снимает воспаление слизистой оболочки и обладает антиоксидантными свойствами, а при регулярном приеме значительно улучшает состояние пациента и позволяет избежать рецидивов этого заболевания
Салофальк снимает воспаление слизистой оболочки и обладает антиоксидантными свойствами, а при регулярном приеме значительно улучшает состояние пациента и позволяет избежать рецидивов этого заболевания - Кортикостероиды в форме таблеток и свечей. Они быстро купируют симптомы острой формы патологии, но имеют большой список побочных эффектов, поэтому можно использовать не более 5 дней. Наиболее распространенными являются препараты Преднизолон и Будесонид.
 Преднизолон используют для снятия воспалительных процессов, которые сопровождаются сильными болями, однако данный препарат стоит принимать с осторожностью, чтобы избежать возможных побочных эффектов
Преднизолон используют для снятия воспалительных процессов, которые сопровождаются сильными болями, однако данный препарат стоит принимать с осторожностью, чтобы избежать возможных побочных эффектов - Ингибиторы ФНО. Эффективны при аутоиммунных нарушениях. Зачастую применяют Ремикейд, Симпони и Энбрел.
- Иммуномодуляторы. Принимать их следует в течение 2-3 месяцев. Самыми известными препаратами являются Иммунал, Виферон, Иммунорм, и Интераль П.
 Иммунал – растительный препарат, обладающий иммуностимулирующими свойствами, который способен уничтожать патогенные микроорганизмы и некоторые вирусы
Иммунал – растительный препарат, обладающий иммуностимулирующими свойствами, который способен уничтожать патогенные микроорганизмы и некоторые вирусы - Антибиотики с противовоспалительным действием. Уничтожают патогенные микроорганизмы и снимают воспаление. К ним относятся Метронидазол, Салонизал, Мезавант, Орнидазол и Трихопол.
- Противогрибковые и противомикробные лекарственные средства. Чаще всего используют Нистатин, Фталазол, Ципрофлоксацин и Флуконазол.
- Противогельминтные средства. Применяют при глистных инвазиях. Самыми эффективными являются Декарис, Вермокс, Пирантел, Вормин и Гельминтокс.
- Ферментные медикаменты. Улучшают процесс пищеварения и всасывания пищи. Зачастую используют Креон, Мезим и Эрмиталь.
- Сорбенты. Предназначены для очищения кишечника от токсинов. К ним относятся Полисорб, Диосмектит, Смекта и Полифепан.
Для купирования диспепсических расстройств пациенту назначают Эспумизан, Лоперамид и Нифуроксазид. Эти препараты устраняют вздутие живота и диарею. При запорах рекомендуется использовать Кафиол и Бисакодил.
Обратите внимание! После лечения антибиотиками необходимо принимать пребиотики и пробиотики для восстановления микрофлоры кишечника, к примеру, Линекс или Лактусан.
Питание при воспалении кишечника
Основу рациона питания при заболеваниях кишечника должны составлять кисломолочные продукты, свежие фрукты и овощи, а также нежирное мясо и рыба. Блюда следует готовить на пару, тушить или отваривать. К запрещенным продуктам относятся следующие:
- белый свежий хлеб;
- ячневая и пшеничная крупа;
- макароны;
- колбасная продукция;
- жирная рыба и мясо;
- газированные сладкие напитки;
- соусы;
- консервы.
В меню при воспалении кишечника можно включить:
- отварной рис или гречка;
- манная каша;
- ржаной хлеб;
- постные овощные супы;
- куриные паровые котлеты;
- рыбные котлеты;
- овощное рагу;
- отвар из шиповника;
- зеленый чай;
- мятный чай;
- компот или кисели.
Пациент должен питаться дробно и не забывать о перекусах между тремя основными приемами пищи.
Народные средства
Для лечения воспаления кишечника можно использовать некоторые растения, поскольку они обладают лекарственными свойствами. Одним из эффективных средств является настой на основе шалфея, ромашки и тысячелистника. Готовить его следует по такой схеме:
- Взять по 10 г каждого компонента.
- Добавить к смеси 200 мл кипятка.
- Настоять.
- Процедить.
Пить настой через каждые 2 часа в течение 3 месяцев.
При запорах и колитах хорошо себя зарекомендовал лук. Достаточно измельчить луковицу и процедить кашицу с помощью марли. Пить такое средство необходимо по 10 мл до приема пищи не менее 3 раз в сутки.
Снять неприятные проявления заболевания можно настойкой прополиса. Ее готовят следующим образом:
- Соединить 50 г прополиса и 500 мл водки.
- Настаивать 7 дней, периодически взбалтывая.
- Перед каждым приемом разводить 10 капель настойки в ½ стакана теплой воды.
Принимать на протяжении 10-15 дней за 30 минут до еды.
Для нормализации стула и снятия боли можно использовать льняное семя. Достаточно заварить 15 г сырья в 350 мл кипятка и оставить на 10 минут. Затем хорошо взболтать средство и отфильтровать. Пить по ½ стакана ежедневно перед завтраком.
Профилактика
Во избежание воспаления кишечника следует придерживаться нескольких рекомендаций:
- Регулярно и полноценно питаться.
- Ограничить потребление раздражающей пищи.
- Отказаться от алкоголя.
- Своевременно лечить патологии органов пищеварения и паразитарных заражений.
- Следить за состоянием зубов.
- Выполнять посильные физические упражнения.
- Периодически проводить 1-2 дневное голодание.
simptom-lechenie.ru
Как лечить воспаление кишечника | MedBoli.ru
Воспаление кишечника у взрослых и детей сопровождается рядом неприятных признаков, устранить которые могут медикаментозные препараты и народные средства. А правильное питание поможет закрепить и усилить терапевтическое действие лекарственных средств.
Воспаленный кишечник доставляет большой дискомфорт
Как называются воспалительные процессы кишечника
Воспаление кишечника – собирательный термин, которым называют любые патологические процессы, происходящие в слизистых различных отделах органа. При любой форме заболевания ухудшается процесс всасывания питательных элементов, что негативно отражается на состоянии здоровья в целом. Болезни могут протекать в острой или хронической форме.
Виды патологии:
- дуоденит – воспалительный процесс локализуется в двенадцатипёрстной кишке;
- энтерит – патологические изменения диагностируют в небольшом отсеке или всём тонком кишечнике;
- илеит – очаг воспаления находится в подвздошной кишке;
- колит – заболевание охватывает все отделы кишечника;
- тифлит – воспаление слепой кишки;
- проктит – воспалительный процесс в зоне слизистой оболочки прямой кишки;
- язвенный колит – воспаление толстого кишечника;
- криптит – воспаляются анальные пазухи прямой кишки.
Выделяют болезнь Крона – аутоиммунная патология, при которой может воспалиться любой участок желудочно-кишечного тракта.
Дуоденит воспаление двенадцатипёрстной кишки
Причины воспалённого кишечника
Причины развития воспалительного процесса могут быть инфекционного и неинфекционного происхождения. Чаще всего заболевания развиваются на фоне несбалансированного питания, увлечения вредной пищей, нездорового образа жизни. Спровоцировать развитие патологии может длительные приём сильнодействующих лекарственных средств, отравление солями тяжёлых металлов, аллергия, облучение кишечника.
Основные причины воспаления кишечника:
- проникновение в органы ЖКТ бактерий и вирусов – холерный эмбрион, золотистый стафилококк, кишечная палочка;
- аутоиммунные процессы;
- глистные инвазии, заражение грибами и простейшими;
- атеросклероз – очаги воспаления возникают из-за нарушения кровоснабжения стенок кишечника;
- генетический фактор;
- изменение кишечной флоры.
Проблемы с ЖКТ часто возникаю у женщин во время беременности – это связано с изменениями гормонального фона. 
Золотистый стафилококк при попадании в кишечник вызывает нарушения в его работе
Симптомы заболеваний кишечника
Признаки воспаления кишечника редко проявляются внезапно, чаще всего заболевание развивается медленно, без ярко выраженных симптомов. Основной признак воспалительного процесса – болевой синдром. Если боль локализуется в районе пупка, то это свидетельствует о проблемах с тонким кишечником, боль внизу живота появляется при проблемах в толстом кишечнике, неприятные ощущения в области заднего прохода сигнализируют о патологиях прямой кишки.
Признаки воспаления:
- тошнота, рвота после еды;
- резкая потеря веса, анемии, бледность кожных покровов, частые приступы головокружения из-за нарушения процесса всасывания питательных элементов;
- метеоризм, вздутие по причине недостаточного выделения ферментов;
- при патологических процессах в толстом кишечнике возникают проблемы со стулом – диарея сменяется запором;
- волосы и кожа становятся сухими, появляются заеды, дёсна начинают кровоточить;
- при колите в каловых массах появляются примеси крови и слизи, при энтерите фекалии имеют жидкую, пенистую консистенцию.

Тошнота после приема пищи может свидетельствовать о проблемах в кишечнике
Воспалительный процесс сопровождается повышением температуры тела, учащением пульса, слабостью, мышечной, суставной и головной болью, общим ухудшением самочувствия. При язвенных патологиях боль усиливается в ночное время, при воспалении толстого кишечника неприятные ощущения возникают под утро.
Диагностика
Если появились признаки воспаления желудочного кишечного тракта, необходимо посетить гастроэнтеролога. При первичном осмотре врач производит сбор анамнеза для установки предварительного диагноза – фиксирует основные жалобы пациента, наличие врождённых и хронических патологий, проводит внешний осмотр и пальпацию брюшной полости. Методы диагностики одинаковы для взрослого и ребёнка, но маленьким детям и беременным женщинам стараются не назначать исследования, которые связаны с облучением.
Клинические анализы:
- копрограмма – позволяет выявить наличие патологий в нижних отделах кишечника;
- исследование каловых масс на наличие примесей крови;
- биохимия для исключения наличия злокачественных опухолей;
- клинический анализ крови – на наличие воспалительного процесса указывает высокий уровень СОЭ и лейкоцитов;
- бактериологический анализ кала.

Анализ каловых масс поможет выявить причину воспаления кишечника
Помимо анализов, пациенту назначают инструментальную диагностику – гастроскопию, ректороманоскопия, колоноскопия, биопсия, эндоскопия. Методы позволяют выявить месторасположения и степень патологических изменений.
Лечение кишечника в домашних условиях
Как лечить воспаление, расскажет врач. Терапия направлена на устранение причин, купирование симптомов. Для устранения воспалительных процессов применяют различные группы лекарственных препаратов в комплексе с диетическим питанием и народными средствами.
Важно!Заниматься самолечением воспаления кишечника нельзя – без своевременной диагностики и правильной терапии возникнут осложнения, устранять которые придётся хирургическими методами.
Медикаментозное лечение
Выбор лекарственных средств зависит от формы и степени тяжести патологии, наличия сопутствующих заболеваний. Чтобы полностью вылечить болезнь, потребуется много сил и времени.
Какие медикаменты используют в лечении:
- Аминосалицилаты – Месаламин, Натриевый олсалазин. Уменьшают проявление воспалительного процесса, продлевают стадию ремиссии.
- Противовоспалительные препараты в виде свечей и клизм – Салофальк, в педиатрии используют Ректодельт. Позволяют быстро устранить неприятные симптомы за счёт быстрого всасывания.
- Кортикостероиды в виде таблеток и свечей – Преднизолон, Будесонид. Позволяют быстро купировать проявления острой формы воспалительного процесса. Несмотря на свою эффективность, имеют много побочных эффектов, поэтому принимать их можно не более 5 дней.
- Ингибиторы ФНО – Ремикейд. Назначают при аутоиммунных патологиях.
- Иммуномодуляторы – Иммунал, Виферон. Принимать их нужно 2–3 месяца.
- Таблетки с противовоспалительным и антибактериальным действием – Метронидазол, Мезавант, Салозинал. Помогают избавиться от патогенных микроорганизмов.
- Противомикробные и противогрибковые препараты – Ципрофлоксацин, Фталазол, Левомицетин, Нистатин.
- Противогельминтные средства – Вермокс, Декарис. Назначают при глистных инвазиях.
- Ферментные препараты – Мезим, Креон. Помогают улучшить переваривание и всасывание пищи.
- Сорбенты – Смекта, Полисорб. Очищают кишечник от токсичных веществ.

Салофальк действенный противовоспалительный препарат
Обязательно пациентам назначают препараты для купирования диспепсических проявлений заболевания. Эспумизан поможет справиться с метеоризмом, Лоперамид и Нифуроксазид предназначены для борьбы с диареей, при запорах назначают Бисакодил, Кафиол. После приёма антибиотиков нужно восстановить кишечную микрофлору при помощи пребиотиков и пробиотиков – Лактусан, Линекс.
Терапия народными средствами
Для устранения проявлений заболевания, в качестве вспомогательной терапии, используют отвары и настои из противовоспалительных трав, которые принимают внутрь, или используют для клизм, помогают улучшить самочувствие и продукты пчеловодства.
Сбор трав
При энтерите поможет сбор из 30 г чистотела, 60 г соцветий ромашки, 60 г зверобоя. Для приготовления настоя необходимо 1 ст. л. смеси заварить 240 мл кипятка, оставить в закрытой ёмкости на 10 часов. Принимать по 120 мл лекарства трижды в день за полчаса до еды. Продолжительность терапии – 10 дней.

Отвар из трав нормализует состояние кишечника
Овсяной отвар
Помогает справиться с расстройствами желудочно-кишечного тракта отвар овса.
Как приготовить:
- Несколько раз промыть 180 г овсяных зёрен.
- Залить подготовленное сырьё 1 л тёплой воды.
- Час томить смесь на слабом огне.
- Кастрюлю укутать, настаивать 5 часов.

Нормализовать желудочно-кишечный тракт поможет отвар овса
Пить по 120 мл целебного напитка утром и вечером за 40 минут до приёма пищи.
Продолжительность лечения – 2–3 недели.
Настой из овса на молоке
Если болит кишечник у ребёнка, то необходимо 150 г вымытых овсяных зёрен залить 400 мл горячего молока, перелить в термос, оставить до полного остывания. Перед сном давать по 120 мл напитка, продолжать лечение 3–4 дня.

Овес с молоком хорошо подходят для лечения кишечника ребенку
Семена льна при воспалении кишечника
Льняное семя содержит полезную слизь, которая обволакивает стенки кишечника – исчезает боль, нормализуется стул. Заварить 300 мл кипятка 10 г сырья, оставить на 10 минут, хорошо взболтать, процедить. Пить по 110 мл лекарства каждый день перед завтраком.

Семена льна очень полезны для кишечника
Как снять воспаление прополисом
Для приготовления лекарства нужно 50 г прополиса залить 500 мл водки, убрать на неделю в тёмное место, каждый день интенсивно взбалтывать. За полчаса до каждого приёма пищи разводить 10 капель настойки в 100 мл тёплой воды, продолжительность терапии – 10–15 дней.
Достаточно ежедневно употреблять по 50–100 мл качественного мёда, чтобы улучшить состояние при патологиях кишечника, уменьшить вероятность их появления.

Настойка с прополисом восстановит работу кишечника
Диета при воспалении кишечника
Без диеты справиться с воспалениями органов ЖКТ практически невозможно. Основу рациона должны составлять сезонные овощи, фрукты, кисломолочная продукция, мясо и рыбы нежирных сортов. Продукты должны быть отварными, тушёными или приготовленными на пару, иметь комфортную температуру.
Запрещённые продукты:
- фастфуд, жирные, острые, дареные блюда;
- свежий белый или ржаной хлеб – можно употреблять только вчерашние хлебобулочные изделия;
- каши из цельного зерна, ячневая и пшеничная крупа;
- макаронные изделия – допускается добавлять в минимальном количестве в супы;
- бобовые овощи;
- молоко, сливки, в стадии обострения нельзя пить и кисломолочные напитки;
- жирное мясо, рыба, колбасные изделия;
- консервы, соусы, газированные напитки;
- овощи и фрукты в сыром виде.

Нельзя есть острую пищу при воспалении кишечника
Лечебное питание подразумевает сокращение количество углеводов и жиров, увеличение количества белков. Необходимо соблюдать питьевой режим – употреблять в сутки не менее 2,5 л чистой негазированной воды. Количество соли не должно превышать 8 г в день.
Примерное меню на неделю
| День | Завтрак | Обед | Ужин |
| 1 | Отварной рис, зелёный чай с мёдом | Постный овощной суп, куриные паровые котлеты, гречневая каша, чай | Суфле из рыбы, тушёные овощи компот или кисель |
| 2 | Паровой омлет, отварная телятина, несладкий чай | Суп с вермишелью, отварная рыба, небольшое количество нежирного твёрдого сыра, отвар из плодов шиповника | Овощное рагу, отварная курица, пресные сухарики |
| 3 | Овсянка на обезжиренном молоке, отварные яйца, чай | Куриный бульон, отварная рыба, рис | Паровые куриные тефтели, гречневая каша |
| 4 | Творог с мёдом, тост из ржаного хлеба с сыром | Овощной суп, отварное мясо, тушёные овощи | Паровые котлеты, отварные овощи, суфле из фруктов |
| 5 | Манная каша с фруктами, компот из сухофруктов | Овощной суп с курицей, паровой омлет, мятный чай | Рыбные котлеты, овощи отварные или тушёные, кисель |
Важно питаться дробно, помимо трёх основных приёмов пищи необходимо делать 2–3 перекуса. Для этого подойдут пресные сухарики, творог, кисель, компоты, сухофрукты, галетное печенье, запечённые фрукты.
Если заболевание сопровождается диареей, для нормализации стула следует употреблять лёгкие супы, рис, гречку, мёд. Справиться с запорами помогут отруби, овощи, хлеб из муки грубого помола, отварные яйца, нежирное мясо и рыба, шиповниковый отвар.
Заболевания органов желудочно-кишечного тракта требует длительного лечения, такие патологии часто приобретают хронический характер. Чтобы предотвратить развитие воспалительных процессов, необходимо правильно питаться, отказаться от употребления вредной пищи и спиртных напитков, при склонности к запорам не включать в меню скрепляющие продукты. Нормальное функционирование пищеварительной системы во многом зависит от состояния зубов – регулярное посещение стоматолога поможет избежать появления проблем с кишечником.
Загрузка…medboli.ru
Если воспалился кишечник как лечить
Расстройство кишечника — заболевание, которое знакомо каждому. Это один из самых частых недугов системы ЖКТ, который включает в себя целую совокупность различных болезней. Чтобы выяснить, как лечить воспаление кишечника в домашних условиях, нужно разобраться в особенностях заболевания.
В зависимости от причин, воспаления могут быть различного типа и лечение должно быть соответствующим. Специальная диета, основанная на принципах здорового питания, поможет избавиться от симптомов раздраженного кишечника.
Причины воспаления
Воспаление кишечника — это общее определение, которое включает в себя несколько групп заболевания, различающихся по причинам и симптомам.
Выделяют следующие причины:
- бактерии. В организм попадает вирус или инфекция, которая вызывает воспалительный процесс. К наиболее популярным возбудителям вируса относится сальмонелла, кишечная палочка и другие
- гельминты (глисты)
- врожденная предрасположенность. Некоторые формы заболевания заложены на генетическом уровне и передаются из поколения в поколение
- аутоиммунные процессы. Это состояние, при котором иммунная система агрессивно воспринимает клетки кишечника и начинает с ними бороться
- нарушение кровоснабжения. Происходят, когда сосуды сужены или поражены атеросклеротическими бляшками
- нарушение режима питания. Нерегулярный прием пищи, злоупотребление жареными и жирными блюдами— все это может привести к воспалению в ЖКТ
- образование патогенной микрофлоры
Часто воспаление является следствием одного из заболеваний желудка. Самые распространенные из них: гастрит, колит, дисбактериоз, энтероколит.
Нередко человек сам провоцирует воспаление — например, сидя на диете со строгими рамками. В погоне за стройностью люди подвергают себя голоданию и жестким ограничениям в питании. Последствием этих действий очень часто становится болезненное воспаление одного из органов ЖКТ.
Классификация болезни
Существует несколько классификаций, определяющих тип заболевания. В зависимости от пораженного участка выделяют такие виды воспаления:
- колит — то есть поражение толстой кишки. Чаще всего возбудителем болезни является инфекция или вирус
- дуоденит — заболевание, которое возникает в тонкой кишке и переходит в двенадцатиперстную
- энтерит — воспаление тонкого кишечника. Может возникать как местно, так и на всей протяженности внутреннего органа
Другая классификация — по длительности заболевания. Различают хроническую и острую форму воспаления. Если острое возникает периодически и длится в течение нескольких недель, то хроническое может протекать сроком более года.
По возбудителю заболевания выделяют две основные группы воспаления: инфекционные и неинфекционные.
Симптомы заболевания
Признаки воспаления могут проявляться постепенно и не причинять ощутимых неудобств, а могут и сразу проявиться острой болью. Стоит обратиться к специалисту при наличии одного или нескольких симптомов из следующего списка:
- нестабильный стул. Воспаление может проявляться как диареей (жидкий стул), так и длительными запорами
- боли в области живота. Могут иметь различный характер: от ноющих и тянущих, до острых режущих
- метеоризм, вздутие, повышенное газообразование
При хроническом воспалении симптомы могут быть выражены слабо, но присутствовать постоянно. Особенно часто в таких случаях проявляются нарушения стула и вздутие живота.
Чем сильнее болезненные ощущения, тем опаснее может оказаться форма заболевания. Вот почему важно как можно скорее обратиться к врачу, чтобы диагностировать тип воспаления и назначить лечение.
Методы диагностики
Диагностика необходима, чтобы определить точную форму заболевания и начать грамотное лечение. Самые точные методы сейчас доступны в медицинских учреждениях.
Современное оборудование позволяет с помощью специальных лабораторных инструментов обследовать как внутренние органы ЖКТ, так и состав слизистых тканей.
Различают такие разновидности диагностики:
- клинический анализ крови. Этот метод позволяет оценить общую картину состояния организма. Анализируя работу лейкоцитов и эритроцитов, специалист может определить наличие воспаления в кишечнике
- ФГДС, полное название — фиброгастродуоденоскопия. Это обследование с помощью специальной трубки с камерой и фонариком на конце. Она вводится в желудок через ротовую полость, где позволяет обследовать поверхности слизистой или даже взять пробу ткани для анализов
- колоноскопия — метод, схожий с ФГДС. Принцип действия тот же, однако, специальная трубка вводится в организм через заднепроходное отверстие, а не через рот
- анализ кала. Позволяет определить наличие паразитов и яиц глист
- диагностика с помощью видеокапсулы. Это современный метод эндоскопии, доступный далеко не в каждом лечебном учреждении. Пациент проглатывает капсулу с камерой и освещением, которая проходит через все отделы кишечника, а изображение передается посредством радиосвязи на компьютер
Какой именно метод диагностики подходит конкретному случаю — лучше всего определит врач гастроэнтеролог, исходя из симптомов пациента.
Лечение в домашних условиях
При возникновении воспаления кишечника можно выделить два основных направления лечения: прием медикаментов или соблюдение специальной диеты. Сторонники народной медицины дополняют диету целебными настойками и отварами.
В зависимости от тяжести воспаления пациент сам решает, как лучше лечить воспаление кишечника в домашних условиях: медикаментозно или народными методами.
Медикаментозное лечение
Если пациент выбрал лечение традиционным путем, то есть медикаментами, они могут иметь три направленных действия:
- Патогенетическое. Это терапия, связанная с избавлением от патогенных бактерий, выводом токсинов из организма.
- Этиотропное. Это лечение, при котором назначают препараты, направленные на причину заболевания. То есть при инфекциях назначают антибиотики; при обнаружении глистов — противогельминтные, и так далее.
- Симптоматическое. Это прием препаратов, которые снимают признаки болезни: спазмы, боли, вздутие.
Важно понимать, что такие лекарства не устраняют причину боли, а лишь временно облегчают ее.
Препараты для лечения воспаления доступны в виде таблеток, суспензии, свечей. Одна из самых эффективных форм лечения — свечи. Их прием в несколько раз увеличивает всасываемость активного вещества, а вероятность возникновения побочных эффектов — в разы меньше.
Наиболее популярные препараты для борьбы с воспалением можно подразделить на группы:
- Антибиотики. Борются с инфекцией, устраняют вероятность осложнений.
- Кортикостероиды — гормональные противовоспалительные средства. Используются на протяжении короткого периода и только после консультации врача.
- Аминосалицилаты — препараты местного действия, снимающие воспаление.
- Витамины и иммуномодуляторы. Укрепляют иммунитет, так как в период болезни он особо подвержен ослаблению.
Любая форма лечения будет эффективнее в сочетании с диетой.
Терапия народными средствами
Когда воспаление находится в ранней, не запущенной стадии, его можно вылечить самостоятельно, не выходя из дома. Народные методы предлагают множество рецептов для профилактики и устранения болезней ЖКТ.
Наиболее популярны для снятия симптомов воспаления различные настойки и отвары:
- Против диареи. Отлично снимает неприятный симптом отвар из целебных трав: пустырника, мяты, зверобоя. Необходимо взять по 3-4 чайные ложки каждого компонента и залить 1 литром кипятка. Оставить отвар на несколько часов для настаивания, после чего процедить. Готовую настойку пьют после еды по половине стакана.
- Против запоров. В случаях, когда проблема со стулом имеет обратный характер — есть аналогичный рецепт с другими ингредиентами. Нужно взять сухие цветки ромашки, подорожник, календулу и тмин. Сухие компоненты можно сразу перемешать до однородной массы, после чего залить кипятком. Оставить на час, готовый настой принимать по 0,5 стакана после еды. Такой же отвар можно применять для лечебной клизмы.
Диета при воспалении кишечника
Соблюдение особого режима питания — основной метод лечения и профилактики воспалений. Правильно составленное меню избавит от запоров и диареи, защитит стенки желудка и снимет болезненные ощущения.
Главные принципы диеты при воспаленном кишечнике:
- исключить из рациона жирные и жареные продукты, копчености и соленья
- свести к минимуму продукты, вызывающие брожение: сырые овощи, молочная продукция
- избегать свежей выпечки и сладостей
- готовить пищу определенным образом: варить или обрабатывать паром. При жарке продуктов их полезные свойства теряются
- дробное питание. Питаться нужно небольшими порциями, но часто — до 6 раз в день
- употребление достаточного количества клетчатки и грубых волокон. Зелень, овощи, фрукты — эти продукты улучшат перистальтику кишечника
Важный принцип, о котором не стоит забывать — соблюдение питьевого режима. Для полноценного функционирования кишечника нужно выпивать не менее двух литров чистой питьевой воды. Особенно важно поддерживать водный баланс при диарее и запорах.
Людям с хронической формой воспаления рекомендуется соблюдать такую диету на протяжении всей жизни. Если вернуться к беспорядочному питанию при первых признаках выздоровления — болезнь с большой вероятностью может вернуться снова.
Здоровое пищеварение — залог хорошего самочувствия и настроения. Правильное питание станет отличной профилактикой заболеваний кишечника и позволит избежать воспаления. Если же болезнь все-таки наступила — современные технологии позволят быстро диагностировать недуг и назначить правильное лечение.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Воспаление кишечника у взрослых и детей сопровождается рядом неприятных признаков, устранить которые могут медикаментозные препараты и народные средства. А правильное питание поможет закрепить и усилить терапевтическое действие лекарственных средств.
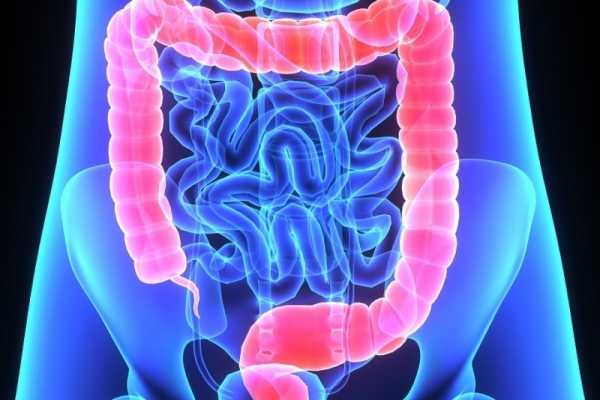
Воспаленный кишечник доставляет большой дискомфорт
Как называются воспалительные процессы кишечника
Воспаление кишечника – собирательный термин, которым называют любые патологические процессы, происходящие в слизистых различных отделах органа. При любой форме заболевания ухудшается процесс всасывания питательных элементов, что негативно отражается на состоянии здоровья в целом. Болезни могут протекать в острой или хронической форме.
Виды патологии:
- дуоденит – воспалительный процесс локализуется в двенадцатипёрстной кишке;
- энтерит – патологические изменения диагностируют в небольшом отсеке или всём тонком кишечнике;
- илеит – очаг воспаления находится в подвздошной кишке;
- колит – заболевание охватывает все отделы кишечника;
- тифлит – воспаление слепой кишки;
- проктит – воспалительный процесс в зоне слизистой оболочки прямой кишки;
- язвенный колит – воспаление толстого кишечника;
- криптит – воспаляются анальные пазухи прямой кишки.
Выделяют болезнь Крона – аутоиммунная патология, при которой может воспалиться любой участок желудочно-кишечного тракта.
Дуоденит — воспаление двенадцатипёрстной кишки
Причины воспалённого кишечника
Причины развития воспалительного процесса могут быть инфекционного и неинфекционного происхождения. Чаще всего заболевания развиваются на фоне несбалансированного питания, увлечения вредной пищей, нездорового образа жизни. Спровоцировать развитие патологии может длительные приём сильнодействующих лекарственных средств, отравление солями тяжёлых металлов, аллергия, облучение кишечника.
Основные причины воспаления кишечника:
- проникновение в органы ЖКТ бактерий и вирусов – холерный эмбрион, золотистый стафилококк, кишечная палочка;
- аутоиммунные процессы;
- глистные инвазии, заражение грибами и простейшими;
- атеросклероз – очаги воспаления возникают из-за нарушения кровоснабжения стенок кишечника;
- генетический фактор;
- изменение кишечной флоры.
Проблемы с ЖКТ часто возникаю у женщин во время беременности – это связано с изменениями гормонального фона.
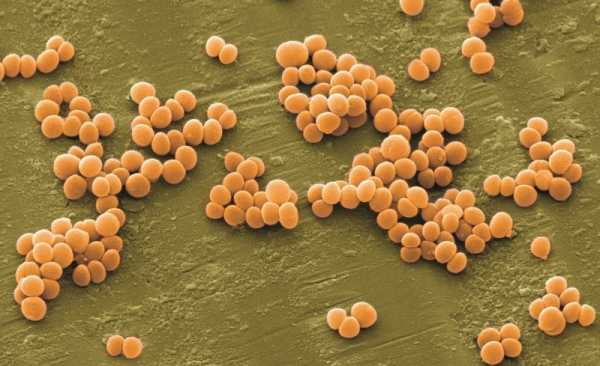
Золотистый стафилококк при попадании в кишечник вызывает нарушения в его работе
Симптомы заболеваний кишечника
Признаки воспаления кишечника редко проявляются внезапно, чаще всего заболевание развивается медленно, без ярко выраженных симптомов. Основной признак воспалительного процесса – болевой синдром. Если боль локализуется в районе пупка, то это свидетельствует о проблемах с тонким кишечником, боль внизу живота появляется при проблемах в толстом кишечнике, неприятные ощущения в области заднего прохода сигнализируют о патологиях прямой кишки.
Признаки воспаления:
- тошнота, рвота после еды;
- резкая потеря веса, анемии, бледность кожных покровов, частые приступы головокружения из-за нарушения процесса всасывания питательных элементов;
- метеоризм, вздутие по причине недостаточного выделения ферментов;
- при патологических процессах в толстом кишечнике возникают проблемы со стулом – диарея сменяется запором;
- волосы и кожа становятся сухими, появляются заеды, дёсна начинают кровоточить;
- при колите в каловых массах появляются примеси крови и слизи, при энтерите фекалии имеют жидкую, пенистую консистенцию.

Тошнота после приема пищи может свидетельствовать о проблемах в кишечнике
Диагностика
Если появились признаки воспаления желудочного кишечного тракта, необходимо посетить гастроэнтеролога. При первичном осмотре врач производит сбор анамнеза для установки предварительного диагноза – фиксирует основные жалобы пациента, наличие врождённых и хронических патологий, проводит внешний осмотр и пальпацию брюшной полости. Методы диагностики одинаковы для взрослого и ребёнка, но маленьким детям и беременным женщинам стараются не назначать исследования, которые связаны с облучением.
Клинические анализы:
- копрограмма – позволяет выявить наличие патологий в нижних отделах кишечника;
- исследование каловых масс на наличие примесей крови;
- биохимия для исключения наличия злокачественных опухолей;
- клинический анализ крови – на наличие воспалительного процесса указывает высокий уровень СОЭ и лейкоцитов;
- бактериологический анализ кала.

Анализ каловых масс поможет выявить причину воспаления кишечника
Помимо анализов, пациенту назначают инструментальную диагностику – гастроскопию, ректороманоскопия, колоноскопия, биопсия, эндоскопия. Методы позволяют выявить месторасположения и степень патологических изменений.
Лечение кишечника в домашних условиях
Как лечить воспаление, расскажет врач. Терапия направлена на устранение причин, купирование симптомов. Для устранения воспалительных процессов применяют различные группы лекарственных препаратов в комплексе с диетическим питанием и народными средствами.
Медикаментозное лечение
Выбор лекарственных средств зависит от формы и степени тяжести патологии, наличия сопутствующих заболеваний. Чтобы полностью вылечить болезнь, потребуется много сил и времени.
Какие медикаменты используют в лечении:
- Аминосалицилаты – Месаламин, Натриевый олсалазин. Уменьшают проявление воспалительного процесса, продлевают стадию ремиссии.
- Противовоспалительные препараты в виде свечей и клизм – Салофальк, в педиатрии используют Ректодельт. Позволяют быстро устранить неприятные симптомы за счёт быстрого всасывания.
- Кортикостероиды в виде таблеток и свечей – Преднизолон, Будесонид. Позволяют быстро купировать проявления острой формы воспалительного процесса. Несмотря на свою эффективность, имеют много побочных эффектов, поэтому принимать их можно не более 5 дней.
- Ингибиторы ФНО – Ремикейд. Назначают при аутоиммунных патологиях.
- Иммуномодуляторы – Иммунал, Виферон. Принимать их нужно 2–3 месяца.
- Таблетки с противовоспалительным и антибактериальным действием – Метронидазол, Мезавант, Салозинал. Помогают избавиться от патогенных микроорганизмов.
- Противомикробные и противогрибковые препараты – Ципрофлоксацин, Фталазол, Левомицетин, Нистатин.
- Противогельминтные средства – Вермокс, Декарис. Назначают при глистных инвазиях.
- Ферментные препараты – Мезим, Креон. Помогают улучшить переваривание и всасывание пищи.
- Сорбенты – Смекта, Полисорб. Очищают кишечник от токсичных веществ.

Салофальк — действенный противовоспалительный препарат
Обязательно пациентам назначают препараты для купирования диспепсических проявлений заболевания. Эспумизан поможет справиться с метеоризмом, Лоперамид и Нифуроксазид предназначены для борьбы с диареей, при запорах назначают Бисакодил, Кафиол. После приёма антибиотиков нужно восстановить кишечную микрофлору при помощи пребиотиков и пробиотиков – Лактусан, Линекс.
Терапия народными средствами
Для устранения проявлений заболевания, в качестве вспомогательной терапии, используют отвары и настои из противовоспалительных трав, которые принимают внутрь, или используют для клизм, помогают улучшить самочувствие и продукты пчеловодства.
Сбор трав
При энтерите поможет сбор из 30 г чистотела, 60 г соцветий ромашки, 60 г зверобоя. Для приготовления настоя необходимо 1 ст. л. смеси заварить 240 мл кипятка, оставить в закрытой ёмкости на 10 часов. Принимать по 120 мл лекарства трижды в день за полчаса до еды. Продолжительность терапии – 10 дней.

Отвар из трав нормализует состояние кишечника
Овсяной отвар
Помогает справиться с расстройствами желудочно-кишечного тракта отвар овса.
Как приготовить:
- Несколько раз промыть 180 г овсяных зёрен.
- Залить подготовленное сырьё 1 л тёплой воды.
- Час томить смесь на слабом огне.
- Кастрюлю укутать, настаивать 5 часов.

Нормализовать желудочно-кишечный тракт поможет отвар овса
Пить по 120 мл целебного напитка утром и вечером за 40 минут до приёма пищи.
Продолжительность лечения – 2–3 недели.
Настой из овса на молоке
Если болит кишечник у ребёнка, то необходимо 150 г вымытых овсяных зёрен залить 400 мл горячего молока, перелить в термос, оставить до полного остывания. Перед сном давать по 120 мл напитка, продолжать лечение 3–4 дня.

Овес с молоком хорошо подходят для лечения кишечника ребенку
Семена льна при воспалении кишечника
Льняное семя содержит полезную слизь, которая обволакивает стенки кишечника – исчезает боль, нормализуется стул. Заварить 300 мл кипятка 10 г сырья, оставить на 10 минут, хорошо взболтать, процедить. Пить по 110 мл лекарства каждый день перед завтраком.

Семена льна очень полезны для кишечника
Как снять воспаление прополисом
Для приготовления лекарства нужно 50 г прополиса залить 500 мл водки, убрать на неделю в тёмное место, каждый день интенсивно взбалтывать. За полчаса до каждого приёма пищи разводить 10 капель настойки в 100 мл тёплой воды, продолжительность терапии – 10–15 дней.
Достаточно ежедневно употреблять по 50–100 мл качественного мёда, чтобы улучшить состояние при патологиях кишечника, уменьшить вероятность их появления.

Настойка с прополисом восстановит работу кишечника
Диета при воспалении кишечника
Без диеты справиться с воспалениями органов ЖКТ практически невозможно. Основу рациона должны составлять сезонные овощи, фрукты, кисломолочная продукция, мясо и рыбы нежирных сортов. Продукты должны быть отварными, тушёными или приготовленными на пару, иметь комфортную температуру.
Запрещённые продукты:
- фастфуд, жирные, острые, дареные блюда;
- свежий белый или ржаной хлеб – можно употреблять только вчерашние хлебобулочные изделия;
- каши из цельного зерна, ячневая и пшеничная крупа;
- макаронные изделия – допускается добавлять в минимальном количестве в супы;
- бобовые овощи;
- молоко, сливки, в стадии обострения нельзя пить и кисломолочные напитки;
- жирное мясо, рыба, колбасные изделия;
- консервы, соусы, газированные напитки;
- овощи и фрукты в сыром виде.

Нельзя есть острую пищу при воспалении кишечника
Примерное меню на неделю
| День | Завтрак | Обед | Ужин |
| 1 | Отварной рис, зелёный чай с мёдом | Постный овощной суп, куриные паровые котлеты, гречневая каша, чай | Суфле из рыбы, тушёные овощи компот или кисель |
| 2 | Паровой омлет, отварная телятина, несладкий чай | Суп с вермишелью, отварная рыба, небольшое количество нежирного твёрдого сыра, отвар из плодов шиповника | Овощное рагу, отварная курица, пресные сухарики |
| 3 | Овсянка на обезжиренном молоке, отварные яйца, чай | Куриный бульон, отварная рыба, рис | Паровые куриные тефтели, гречневая каша |
| 4 | Творог с мёдом, тост из ржаного хлеба с сыром | Овощной суп, отварное мясо, тушёные овощи | Паровые котлеты, отварные овощи, суфле из фруктов |
| 5 | Манная каша с фруктами, компот из сухофруктов | Овощной суп с курицей, паровой омлет, мятный чай | Рыбные котлеты, овощи отварные или тушёные, кисель |
Важно питаться дробно, помимо трёх основных приёмов пищи необходимо делать 2–3 перекуса. Для этого подойдут пресные сухарики, творог, кисель, компоты, сухофрукты, галетное печенье, запечённые фрукты.
Если заболевание сопровождается диареей, для нормализации стула следует употреблять лёгкие супы, рис, гречку, мёд. Справиться с запорами помогут отруби, овощи, хлеб из муки грубого помола, отварные яйца, нежирное мясо и рыба, шиповниковый отвар.
Заболевания органов желудочно-кишечного тракта требует длительного лечения, такие патологии часто приобретают хронический характер. Чтобы предотвратить развитие воспалительных процессов, необходимо правильно питаться, отказаться от употребления вредной пищи и спиртных напитков, при склонности к запорам не включать в меню скрепляющие продукты. Нормальное функционирование пищеварительной системы во многом зависит от состояния зубов – регулярное посещение стоматолога поможет избежать появления проблем с кишечником.
Оцените статью
shokomania.ru

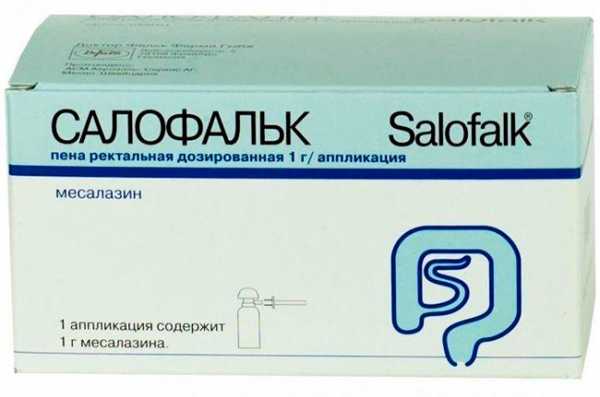 Салофальк снимает воспаление слизистой оболочки и обладает антиоксидантными свойствами, а при регулярном приеме значительно улучшает состояние пациента и позволяет избежать рецидивов этого заболевания
Салофальк снимает воспаление слизистой оболочки и обладает антиоксидантными свойствами, а при регулярном приеме значительно улучшает состояние пациента и позволяет избежать рецидивов этого заболевания Преднизолон используют для снятия воспалительных процессов, которые сопровождаются сильными болями, однако данный препарат стоит принимать с осторожностью, чтобы избежать возможных побочных эффектов
Преднизолон используют для снятия воспалительных процессов, которые сопровождаются сильными болями, однако данный препарат стоит принимать с осторожностью, чтобы избежать возможных побочных эффектов Иммунал – растительный препарат, обладающий иммуностимулирующими свойствами, который способен уничтожать патогенные микроорганизмы и некоторые вирусы
Иммунал – растительный препарат, обладающий иммуностимулирующими свойствами, который способен уничтожать патогенные микроорганизмы и некоторые вирусы