Хронический панкреатит диагностика: Диагностика панкреатита
Диагностика панкреатита: как выявить заболевание
Диагностика панкреатита (pancreatitis, лат.) – это сложный и многоэтапный процесс, включающий в себя сбор жалоб, подробного анамнеза, проведение ряда лабораторных и инструментальных исследований. Такое разнообразие диагностических методов обусловлено тем, что панкреатит может протекать под «маской» заболеваний других органов брюшной полости. Чтобы провести точную диагностику и дифференциальный диагноз, необходимо комплексное обследование пациента. Начнём по порядку.
Жалобы больного
Уже по первым жалобам пациента можно достаточно точно диагностировать острое или хроническое воспаление в поджелудочной железе, тем самым провести дифференциальный диагноз на этапе опроса. На заболевание указывают следующие жалобы:
- Боли интенсивные, возникающие через полчаса после приёма жирной или жареной пищи, после употребления алкогольных напитков. Они носят опоясывающий характер, распространяются по всему животу с иррадиацией в поясницу, лопатку. Болевой синдром сохраняется длительное время, не купируется приёмом привычных анальгетиков.
Важно! Не у всех пациентов отмечаются боли. В 15% случаев патология протекает безболезненно или бессимптомно, что приводит к ошибкам в постановке диагноза.
- Жалобы на отрыжку, рвоту, метеоризм, жидкий, частый стул. Нарушения пищеварения обусловлены атонией двенадцатиперстной кишки и обратным забрасыванием панкреатического сока в протоки. И для острого, и для хронического панкреатита специфична рвота, не приносящая облегчения состояния. Напротив, больной продолжает ощущать тошноту. При этом отмечается горький привкус во рту или горький привкус рвотных масс.
- Потеря массы тела, мышечная слабость, авитаминоз. Данные жалобы обусловлены ферментной недостаточностью поджелудочной железы.
- Жажда, сухость во рту, «голодные» обмороки – симптомы, характерные для сахарного диабета. Связаны они с тем, что пораженный орган не вырабатывает достаточного количества сахароснижающего гормона инсулина.

Сбор анамнеза
Не менее важный этап для постановки диагноза. У пациента выясняют время возникновения болей, связано ли их появление с приёмом пищи. При хроническом панкреатите боли носят постоянный характер либо возникают после приёма жирных и жареных блюд, а также других погрешностей в диете. Первые болевые ощущения появляются уже через 30-40 мин. после приёма пищи. Также важно, чем купировал пациент болевой приступ, помогло ли это ему. При остром процессе – боли более интенсивные.
Врач интересуется, было ли снижение аппетита накануне обострения, ощущение сухости или горечи во рту. При остром панкреатите все эти симптомы у пациента присутствуют. Время возникновения диспепсический расстройств и характер рвотных масс также значимы для постановки диагноза. Ещё один критерий диагноза – характер стула. И при остром, и при хроническом панкреатите стул жидкий, жёлтого цвета, с примесью в кале жиров (стеаторея).

Внешний осмотр
При осмотре обращают внимание на кожные покровы. При хроническом билиарнозависимом панкреатите из-за механической желтухи кожа, склеры, слизистая оболочка рта могут быть окрашены в желтушный цвет.
Затем врач пальпирует живот, при этом больной отмечает боль в точке проекции желчного пузыря на брюшную стенку. Увеличенный желчный пузырь, который легко можно пальпировать, также поможет заподозрить диагноз хронического билиарнозависимого панкреатита.
При осмотре отмечаются следующие симптомы: отсутствие пульсации брюшной аорты при пальпации (из-за отёкшей поджелудочной железы), положительный френикус-симптом (болезненность, возникающая в ответ на пальпацию между ножками грудинно-ключично-сосцевидной мышцы), истончение подкожно-жировой клетчатки в области проекции поджелудочной железы.

Лабораторные методы диагностики
Определение содержания амилазы в крови
Не достаточно информативное исследование, так как в крови амилаза при остром панкреатите определяется только в первые сутки заболевания. Амилаза попадает в кровь из разрушенных клеток поджелудочной железы. Увеличение данного фермента не всегда говорит в пользу патологии, так как большая часть этого соединения поступает в кровь из слюны, а не из железы. Тем не менее, если больной поступил в первые часы от начала болевого синдрома и биохимический анализ крови показал повышение уровня амилазы, то это позволяет заподозрить заболевание.
Определение в анализе крови ферментов поджелудочной железы
Основные исследуемые ферменты – липаза и эластаза.
Важно! Все показатели (при воспалении повышаются). Это более чувствительный анализ, однако, не разрешает с полной гарантией говорить об остром или хроническом панкреатите, так как данные соединения содержатся в большом количестве и в других органах.
Функциональные тесты
Призваны оценить экскреторную функцию поджелудочной железы. Выделяют прямые (зондовые) и непрямые исследования. При этом в заключении указывается, какой тип секреции преобладает у пациента. При остром pancreatitis ферментная функция резко снижается, что приводит к гипосекреции всех гормонов и пищеварительных ферментов.
Анализ кала
Производится с целью определения количественного содержания в нём жиров. В условиях гипосекреции пищеварение нарушается, что приводит к нарушениям распада и всасывания нутриентов. Признаком, указывающим на хронический панкреатит, будет содержание в кале непереваренных жиров (стеаторея). После этого определяют количественное соотношение жиров к другим непереваренным нутриентам. Применяют тест для определения содержания в кале эластазы. Данные исследования — высокоспецифичные для заболевания поджелудочной железы.
Биохимический анализ мочи
Определение содержания амилазы (диастазы) в моче. Также высокоспецифичный анализ, который прост и недорог в применении. Его назначают сразу же, как только пациент с острым или хроническим панкреатитом поступил в стационар. Чётких границ повышения диастазы в моче нет, так как уровень фермента будет зависеть от степени тяжести заболевания и того, какой объём органа подвергся некрозу и распаду. При остром процессе количество амилазы превышает в 5-10 раз нормальный уровень.

Клинический анализ крови
Входит в клинический минимум анализов. При остром и хроническом панкреатите будут отмечаться воспалительные изменения: увеличение количества лейкоцитов вплоть до юных форм, С-реактивного белка, ускорение скорости оседания эритроцитов.
Биохимический анализ крови
Производится с целью определения уровня всех остальных ферментов (трансфераз (АлАТ, АсАТ), ЛДГ и др.), уровня белка (общего белка и соотношение фракций альбуминов и глобулинов), уровня билирубина (прямого и непрямого).
Имеет смысл провести анализ для определения уровня алкоголя в крови. При хроническом алкогольном панкреатите обострение наступает после принятия даже небольших количеств спиртных напитков. При увеличении уровня алкоголя у больного наблюдается алкогольная интоксикация, что позволит предположить наличие pancreatitis.

Таблица основных показателей крови изменяющихся при панкреатите
| Показатель | Значения при панкреатите |
| Амилаза В крови: В моче (диастаза): | ≥150 ед/л ≥320 ЕД |
| Липаза | ≥ 60 МЕ/л |
| Эластаза в 1 г кала | ≤ 200 мкг |
| Лейкоциты крови | ≥9х109 |
| АсАТ | ≥37 ЕД/л |
| АлАТ | ≥45 ЕД/л |
| Общий белок | ≥83 г/л |
| С-реактивный белок | ≥5 мг/л |
| СОЭ | ≥20 мм/ч |
| Прямой билирубин | ≥8 мкмоль/л |
| Непрямой билирубин | ≥19 мкмоль/л |
Инструментальные методы диагностики
По большому счёту всем пациентам с данным заболеванием из инструментальных исследований проводят только ультразвуковое обследование органов брюшной полости. Связано это с тем, что диагноз без труда может быть поставлен уже после опроса, осмотра пациента и получения лабораторных анализов. УЗИ – качественное и надёжное исследование первой линии, так как является недорогим, при этом высокоинформативным. Все другие исследования – малоинформативны и не несут высокой эффективности для диагностики. Их применение обоснованно только тогда, когда не удаётся визуализировать поражённые отделы с помощью ультразвукового обследования или при подозрении на наличие в органе объёмного образования (раковая опухоль, киста, псевдокиста). В этом случае встаёт вопрос о хирургической операции и объёме резекции.
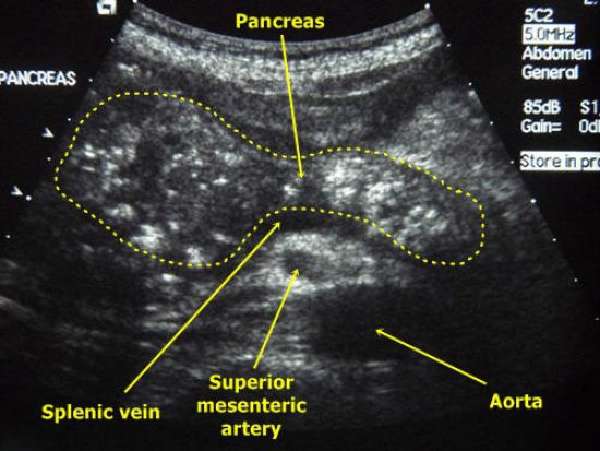
УЗИ-обследование
«Золотой стандарт» постановки диагноза. Врач без лишних затруднений увидит диффузные изменения в ткани поражённого органа, утолщение и отёк капсулы поджелудочной железы. При хроническом панкреатите обнаруживаются кальцификаты и петрификаты, участки деструкции паренхимы. Преимущество данного исследования в том, что он даёт возможность оценить состояние других органов (желчного пузыря, печени и их протоков). Это важно при нарушении оттока секрета из-за конкрементов и наличии холецистита, так как в этом случае создаются все условия для развития заболевания.
Важно! В настоящее время разработаны новые методы ультразвуковой диагностики. В частности, эндоскопическое УЗИ и внутрипротоковое УЗИ поджелудочной железы. Эти исследования позволяют заводить датчики в желудок или в сами протоки, и врач может более детально изучить и дать заключение о состоянии органа. Недостаток этих исследований – инвазивность, что усугубляет воспаление и деструкцию органа.

Компьютерная томография
Чаще всего это исследование назначается уже при возникновении осложнений. Рентгенологическое исследование позволяет подробно изучить структуру органа (в том числе кровеносную систему), оценить степень поражения деструкции, определить количество живой и здоровой ткани.

Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
При билиарнозависимом панкреатите проводят ЭРХПГ. Специальный зонд заводят в главный проток, отверстие которого открывается на большом дуоденальном сосочке, и подают контрастное вещество. После этого больному делают рентгенологический снимок. Такое обследование позволяет оценить проходимость многих (даже самых мелких) протоков, определить наличие или отсутствие конкрементов и других возможных препятствий (стриктуры, спайки, перегибы). В ходе обследования можно производить удаление камней небольших размеров, которые потом выведутся естественным путём. Такой оперативный метод является малоинвазивным, поэтому сейчас ему отдают предпочтение.
Редко используемые методы инструментальной диагностики
- Фиброгастродуоденоскопия (ФГДС) – позволяет оценить состояние большого сосочка двенадцатиперстной кишки, оценить конечные отделы самого протока, оценить функциональность сфинктера Одди.
- Обзорная рентгенография брюшной полости – исследование, применяемое для дифференциального диагноза. Зачастую при данном заболевании изменений на снимке никаких нет, за исключением тех случаев, когда в поджелудочной железе уже образовались петрификаты (участки обызвествления). Данный признак разрешает с полной гарантией говорить о наличии у больного хронического панкреатита.
- Лапароскопия. Больше лечебный, а не диагностический метод. Применяется при спорных ситуациях, когда вышеперечисленные исследования не смогли полностью визуализировать поражённый орган. В ходе диагностики могут применяться различные хирургические манипуляции в лечебных целях.

Заключение
Панкреатит – один из немногих диагнозов, который может быть выставлен уже на этапе опроса пациента. Лабораторные и инструментальные данные подтверждают наличие данного заболевания. При поступлении пациента в стационар или приёмный покой, ему проводят полный спектр лабораторных анализов и УЗИ. При трудностях постановки диагноза и при тяжёлых формах заболевания, когда требуется оперативное вмешательство, пациенту проводят дополнительные инструментальные методы обследования (КТ или МРТ, ЭРХПГ, ФГДС, лапароскопию). После постановки диагноза больному назначается терапия, и он ещё две недели находится под наблюдением врачей.
Полезное видео: Главные методы и способы диагностики панкреатита
Диагностика панкреатита – достаточно сложный и многоэтапный процесс. В стандартную схему диагностики входит: сбор жалоб больного, врач подробно начинает изучать анамнез.
После этого, назначается лабораторная, а также инструментальная диагностика. Почему же назначают так много обследований? Дело в том, что заболевание может протекать под «маской» иных болезней, непосредственно органов брюшной полости. Поэтому для постановки точного диагноза, врач назначает комплексное обследование.
Сбор жалоб больного при панкреатите
Итак, диагностика панкреатита включает в себя сбор жалоб. На первичном опросе врач может примерно определить течение болезни: острое или хроническое.
 Тошнота и рвота чаще сопутствуют острому панкреатиту и носят рефлекторный характер. Тошнота может быть постоянной и мучительной. Рвота как правило не приносит облегчения. Клинические проявления панкреатита:
Тошнота и рвота чаще сопутствуют острому панкреатиту и носят рефлекторный характер. Тошнота может быть постоянной и мучительной. Рвота как правило не приносит облегчения. Клинические проявления панкреатита:- У больного возникает интенсивная боль. Как правило, болевой признак, который указывает на панкреатит, возникает через 30 минут после приема жареной или жирной пищи. Необходимо отметить, что боль носит опоясывающий характер, поэтому может распространиться на всю область живота. При более тяжелой степени тяжести, боль отдает в область лопатки или в спину.
- Больной при панкреатите начинает жаловаться на отрыжку, метеоризм, а также на жидкий стул. Такие признаки возникают за счет нарушенного пищеварения и атонии 12-перстной кишки. В рвотных массах отмечается неприятный горький привкус.
- Потеря массы тела, появляется сильная мышечная слабость. Часто при панкреатите отмечается авитаминоз. Симптомы возникают на фоне ферментной недостаточности ПЖ.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Помимо этих признаков, при таком заболевании больного мучает жажда, появляются «голодные» обмороки. Такие симптомы указывают на сахарный диабет и возникают за счет недостаточной выработки инсулина.
Сбор анамнеза и внешний осмотр больного
Сбор анамнеза – тоже не менее важный этап диагностики панкреатита.
 Необходимо уточнить, когда больной впервые начал ощущать дискомфорт, обращался ли в медицинские учреждения, какие диагнозы были поставлены, какие исследования проводились и объем проводившегося лечения.
Необходимо уточнить, когда больной впервые начал ощущать дискомфорт, обращался ли в медицинские учреждения, какие диагнозы были поставлены, какие исследования проводились и объем проводившегося лечения.Опрос:
- Больного опрашивают, когда именно возникает боль?
- Что принимали при сильной боли?
- Было ли снижение аппетита накануне?
- Какого цвета стул и сколько раз больной ходит в туалет.
После сбора анамнеза, врач проводит осмотр больного. В первую очередь доктор обращает внимание на кожные покровы. Если заболевание протекает в хронической форме, то в этом случае у больного отмечается желтушность.
При билиарнозависимом панкреатите желтые склеры, кожный покров, а также слизистая оболочка.
Пальпация живота: в проекции желчного пузыря, у больного возникает болевой признак. В момент пальпации, врач может заметить, что желчный пузырь увеличен.
 Областью пальпации определена зона наибольшего искривления стенки желудка и поперечно-ободочной кишки. Эта область намечается заранее для того, чтобы не перепутать ее с зоной расположения поджелудочной железы.
Областью пальпации определена зона наибольшего искривления стенки желудка и поперечно-ободочной кишки. Эта область намечается заранее для того, чтобы не перепутать ее с зоной расположения поджелудочной железы.Основные моменты в момент пальпации:
- Нет пульсации брюшной аорты.
- Отмечается положительный френикус – симптом.
- Истощена подкожно-жировая клетчатка.
Все вышеописанные мероприятия помогают поставить предварительный диагноз. Для постановки точного диагноза, используется лабораторная и инструментальная диагностика.
Лабораторное обследование
Диагностика панкреатита включает в себя лабораторные методы обследования.
Анализы при панкреатите
Назначается анализ крови. В ходе обследования отмечается снижение эритроцитов, гемоглобина. При панкреатите увеличивается СОЭ, а также повышается уровень гематокрита.
 Лабораторные анализы позволяют определить уровень поражения поджелудочной железы, состояние организма пациента, характер патологии, осложнения болезни, контролировать эффективность назначенной терапии.
Лабораторные анализы позволяют определить уровень поражения поджелудочной железы, состояние организма пациента, характер патологии, осложнения болезни, контролировать эффективность назначенной терапии.Норма анализов:
- Эритроциты у мужчин 3.9*1012 до 5,5*1012.
- Эритроциты у женщин 3.9*1012 до 4,7*1012 клеток/л.
- Гемоглобин у мужчин от 135 и до 160, у женщин может варьироваться в пределе от 120-140 г/л.
- СОЭ у мужчин в норме от 0-15, у женщин может наблюдаться увеличение на 5 единиц.
При панкреатите дополнительно назначают биохимический анализ крови.
На воспалительный процесс указывает:
- Повышение уровня амилазы.
- Повышение эластазы, липазы, трипсина.
- Наблюдается недостаточный синтез инсулина.
- Повышение уровня трансаминазы.
Помимо этих показателей, на воспалительный процесс также указывает низкий уровень белка в крови.
Дополнительные анализы при панкреатите:
- Анализ кала. Помогает быстро определить количество жиров в исследуемом материале. При хроническом течении болезни, в материале обнаруживаются непереваренные жиры.
- Биохимический анализ мочи. Помогает определить уровень диастазы. Если у больного отмечается данный показатель, то это говорит о начальной стадии болезни. При запущенном течении, в биохимическом анализе мочи обнаруживаются: лейкоциты и эритроциты.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
Очень часто при таком заболевании врачи назначают функциональные тесты. При помощи тестов, можно оценить экскреторную функцию ПЖ. Если заболевание протекает в острой форме, то отмечается снижение функции. Поэтому у больного возникает гипосекреция гормонов.
Инструментальные методы обследования
Как правило, инструментальная диагностика включает в себя ультразвуковое обследование органов брюшной полости. При помощи УЗИ, можно визуализировать пораженные отделы ПЖ, а также выявить образования. Например, такие как: раковую опухоль или кисту.
 КТ при панкреатите позволяет более четко по сравнению с ультразвуковым исследованием дифференцировать плотные панкреатические массы от жидкостных образований, абсцессов, псевдокист.l
КТ при панкреатите позволяет более четко по сравнению с ультразвуковым исследованием дифференцировать плотные панкреатические массы от жидкостных образований, абсцессов, псевдокист.lКомпьютерная томография назначается при возникновении у больного осложнений. При помощи данного метода можно более внимательно изучить структуру органа и оценить степень поражения.
 В ряде случаев после ЭРХПГ обнаруживают лабораторные признаки холестаза и цитолиза гспатоцитов.
В ряде случаев после ЭРХПГ обнаруживают лабораторные признаки холестаза и цитолиза гспатоцитов.При панкреатите могут назначить эндоскопическую ретроградную холангиопанкреатографию. Такой метод обследования назначают при билиарнозависимом виде панкреатита.
Основной ход обследования: больному в главный проток вводится специальный зон. На конце зонда имеется отверстие, через него вводится контрастное вещество.
После совершения этих действий, врач выполняет рентгенологический снимок.
Цель обследования: оценить проходимость протоков, выявить конкременты.
Важно! Если в момент обследования выявляют камни небольшого размера, то при помощи данной процедуры их можно удалить.
При панкреатите больного могут отправить на ФГДС, что означает фиброгастродуоденоскопия. При помощи такой процедуры можно быстро определить состояние сосочка 12-персной кишки, посмотреть на состояние конечного протока. Помимо этого ФГДС, помогает оценить функциональность сфинктера Одди.
При тяжелом течении болезни, дополнительно назначается обзорная рентгенография. Такой метод обследования можно также использовать в качестве дифференциального диагноза. На снимках в ходе обследования при панкреатите отмечаются петрификаты, иными словами это участки обызвествления, что указывает на хроническое течение болезни.
В редких случаях врачи используют лапароскопию. Прибегают к такой процедуре только при неэффективности всех вышеописанных мероприятий.
Нельзя сказать точно, что конкретно вам назначат для постановки диагноза. В некоторых случаях достаточно лабораторного обследования и ультразвуковой диагностики. Второй категории назначают полный комплекс диагностических мероприятий.
Дифференциальная диагностика
Симптомы панкреатита могут указывать и на иные заболевания пищеварительной системы. Поэтому важна и дифференциальная диагностика, которая поможет определиться с тактикой лечения.
Схожесть панкреатита:
- Симптомы заболевания очень похожи на язву желудка или кишечника с прободением. Но, если у больного отмечается язва, то в этом случае возникает колющая боль, и практически нет рвоты.
- Часто путают панкреатит с холециститом. При холецистите у больного возникает болевой признак справой стороны. Отметим, что боль может отдавать в правое плечо, это и есть основное отличие от панкреатита.
- При непроходимости кишечника возникает боль схваткообразного характера. Важно! При панкреатите боль носит постоянный характер. Все остальные признаки кишечной непроходимости и панкреатита одинаковые.
На вопрос: можно ли вылечить язву желудка или двенадцатиперстной кишки в домашних условиях отвечает врач-гастроэнтеролог, заведующий гастроэнтерологическим отделением Архипов Михаил Васильевич.
Дополнительно проводится дифференциальная диагностика с: мезотромбозом. Клиническая картина очень похожа, несмотря на то, что нет тесной связи с истинным заболеванием. Если имеются подозрения на мезотромбоз, то врачи проводят лапароскопическое обследование.
После получения всех данных, врачи могут определиться уже с тактикой лечения.
В комплексное лечение входит не только прием лекарственных препаратов, врачи назначают и диетическое питание. Если вы столкнулись впервые с панкреатитом, то при соблюдении всех рекомендаций доктора, можно быстро избавиться от болезни и предотвратить развитие хронического течения.
При более тяжелом течении болезни, терапия длительная и состоит из определенных этапов: лекарственные препараты, народные методы, диетическое питание и соблюдение общих рекомендаций.
Профилактика панкреатита
Для того чтобы не допустить развития болезни, необходимо соблюдать простые правила профилактики.
 Мероприятия по профилактике панкреатита совсем несложные, соответствуют основным принципам здорового образа жизни, что обеспечивает прекрасный результат не только в отношении поджелудочной железы, но и для здоровья в целом.
Мероприятия по профилактике панкреатита совсем несложные, соответствуют основным принципам здорового образа жизни, что обеспечивает прекрасный результат не только в отношении поджелудочной железы, но и для здоровья в целом.- Не стоит злоупотреблять спиртными напитками.
- Вести здоровый образ жизни.
- Правильно питаться.
- Не принимать без предварительной консультации с доктором лекарственные препараты и добавки к пище.
Помимо этого, необходимо периодически проходить плановые осмотры у врача, это поможет выявить заболевание на ранней стадии его развития и предотвратить осложнения.
Хронический панкреатит – прогрессирующее воспалительно-деструктивное поражение. При несвоевременном лечении, заболевание может привести не только к нарушению внешнесекреторной функции, но и внутрисекреторной.
Для того чтобы была поставлена точная диагностика хронического панкреатита, врачи отправляют больного на диагностическое обследование. В ходе диагностических мероприятий, можно выявить степень тяжести и форму болезни.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Необходимо отметить, что проводится и дифференциальная диагностика хронического панкреатита, которая помогает отличить болезнь от острых патологических признаков.
Рассмотрим всевозможные методы, которые используются при воспаленной поджелудочной железе.
Жалобы больного
При таком заболевании больной жалуется на интенсивную боль. Признак возникает примерно через 30 минут после приема жареной пищи или после употребления алкоголя.
 Боли, как правило, локализуются в эпигастральной области или в левом подреберье. При остром панкреатите локализуются в верхней половине живота и нередко носят опоясывающий характер
Боли, как правило, локализуются в эпигастральной области или в левом подреберье. При остром панкреатите локализуются в верхней половине живота и нередко носят опоясывающий характерБоль может отдавать в область поясницы или в лопатку. Отметим, что болевые признаки носят длительный характер, поэтому простыми анальгетиками она не купируется.
Больной начинает жаловаться на отрыжку, рвоту, частый жидкий стул. Так как при панкреатите нарушается вся пищеварительная система, поэтому у больного вышеописанные признаки возникают на фоне атонии 12-персной кишки.
За счет обратного забрасывания панкреатического сока, у больного отмечается неприятный горький вкус в ротовой полости.
Дополнительные жалобы:
- Появляется слабость.
- Отмечается потеря массы тела.
- Авитаминоз.
Такие признаки у больного возникают на фоне ферментной недостаточности. Поэтому в момент диагностического обследования, проводят тщательный анализ ферментов поджелудочной железы, чтобы в дальнейшем скорректировать этот процесс.
Диагностика
Диагностика проводится согласно плану. Так как тяжело поставить данный диагноз из-за анатомического расположения ПЖ.
Сбор анамнеза
Перед тем как отправить больного на лабораторную или инструментальную диагностику, врач проводит тщательный опрос.
- Спрашивает было ли снижение аппетита в период обострения панкреатита.
- Есть ли сухость и горечь в ротовой полости.
- Какой цвет и характер стула. Стул жидкий и имеет желтый цвет. Часто в кале отмечаются примеси жира.
На внешнем осмотре врачи оценивает: пульсацию брюшной аорты. При хроническом пульсация отсутствует. Положительный френикус-симптом. Как это понимать? Когда врач проводит пальпацию между ножками грудинно-ключично-сосцевидной мышцей, то у больного в этот момент возникает боль.
 По первым жалобам пациента можно достаточно точно диагностировать острое или хроническое воспаление в поджелудочной железе, тем самым провести дифференциальный диагноз на этапе опроса.
По первым жалобам пациента можно достаточно точно диагностировать острое или хроническое воспаление в поджелудочной железе, тем самым провести дифференциальный диагноз на этапе опроса.В момент осмотра также можно заметить, что у больного истощена подкожно-жировая клетчатка, в частности в области проекции ПЖ.
При таком заболевании врачи отправляют больного на копрологический метод обследования. Основная цель обследования – оценить состояние пищеварительного тракта. Ведь если внимательно углубиться в анатомию человека, то можно заметить, что пищеварение в значительной степени зависит от работы ПЖ.
Если у больного отмечаются панкреатогенные расстройства, то нарушается процесс жиров. Поэтому в ходе обследования можно обнаружить наличие стеатореи.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
Диагностика основывается и на определении панкреатических ферментов. Для определения больному необходимо сдать кровь или мочу.
Рентгенологический метод обследования помогает более внимательно рассмотреть состояние брюшной полости. При хроническом течении болезни отмечаются участки обызвествления. В медицинской практике такие участки называют кальцифицированные.
При поражении головки ПЖ в момент проведения дуоденографии отмечается.
- Петли 12-перстной кишки увеличены.
- Нисходящие части 12-персной кишки вдавлены на внутренние стенки.
В момент обследования отмечается признак Фростберга, что означает деформация внутреннего контура, непосредственно нисходящей части.
 Образуется в результате втяжения папиллярной и парапапиллярной части двенадцатиперстной кишки в головку поджелудочной железы при хроническом панкреатите, раке головки поджелудочной железы.
Образуется в результате втяжения папиллярной и парапапиллярной части двенадцатиперстной кишки в головку поджелудочной железы при хроническом панкреатите, раке головки поджелудочной железы.Лабораторная диагностика
При таком заболевании больному назначают общий анализ крови. Отмечается увеличение СОЭ. При обострении хронического панкреатита, у больного лейкоцитоз сдвигается влево.
 Невысокая чувствительность определения амилазы в крови и моче связана с кратковременностью гиперамилаземии и гиперамилазурии при панкреатитах.
Невысокая чувствительность определения амилазы в крови и моче связана с кратковременностью гиперамилаземии и гиперамилазурии при панкреатитах.В анализе мочи обнаруживается билирубин, отсутствуют уробилин. Если заболевание обострилось, то в этом случае отмечается повышение а-амилазы.
При склерозирующей форме панкреатита, в анализе мочи отмечается снижение а-амилазы.
Назначают биохимический анализ крови. При обострении хронического течения отмечается высокое содержание а-амилазы, а также снижается уровень альбумина.
Дополнительные методы обследования:
- Копрограмма. При помощи данного метода, можно оценить продукты переваривания белков, жиров, а также углеводов. Для проведения оценки больной стает анализ кала.
- При необходимости проводят специфические пробы, которые помогут подтвердить дефицит ферментов ПЖ. Назначается: тест с метионином, тест с эфиром-мехолилом. Часто при хроническом течении болезни проводится тест с парааминобензойной кислотой.
В некоторых клиниках используют нагрузочную пробу, которую проводят с крахмалом. Тест помогает быстро определить нарушения синтеза инсулина, который вырабатывается панкреатическими клетками.
Инструментальные методы обследования
Помимо лабораторной диагностики, врачи назначают и инструментальные методы обследования.
Ультразвуковая диагностика
 Благодаря новым методам исследования (УЗИ, КТР, ЯМР) улучшилась ранняя диагностика острого панкреатита и его осложнений, появилась возможность динамического наблюдения за больными в процессе лечения.
Благодаря новым методам исследования (УЗИ, КТР, ЯМР) улучшилась ранняя диагностика острого панкреатита и его осложнений, появилась возможность динамического наблюдения за больными в процессе лечения.Обследование помогает получить информацию не только о величине и структуре поджелудочной железы. При помощи ультразвуковой диагностики также можно более внимательно рассмотреть протоки ПЖ, оценить отек и степень воспалительного процесса.
Фиброэзофагогастродуоденоскопия
Обследование проводится при помощи специального эндоскопического аппарата.
 Необходимо для того, что бы оценить состояние слизистой оболочки пищевода, желудка и двенадцатипёрстной кишки
Необходимо для того, что бы оценить состояние слизистой оболочки пищевода, желудка и двенадцатипёрстной кишкиОсновная цель обследования заключается в том, чтобы найти нарушение в месте впадения, непосредственно основного протока (панкреатический проток впадает в 12-перстную кишку).
Рентгенография живота
В момент проведения серии рентгенологических снимков, можно обнаружить камни-кальцификаты. Как правило, при хроническом течении болезни, такие камни располагаются в глубине ткани.
 При обзорной рентгенографии живота у пациентов с острым панкреатитом можно обнаружить перерастянутые и заполненные газом петли тонкой кишки и толстую кишку.
При обзорной рентгенографии живота у пациентов с острым панкреатитом можно обнаружить перерастянутые и заполненные газом петли тонкой кишки и толстую кишку.Часто камни-кальцификаты обнаруживаются и в самих протоках ПЖ.
Эндоультрасонография
При помощи данного метода можно более внимательно оценить состояние проходимости панкреатической протоковой системы. Такой метод проводится только в том случае, если все вышеописанные мероприятия не принесли результатов.
 Особенность процедуры в том, что наличие датчика ультразвука позволяет детально обследовать подозрительные области, значительно улучшая качество изображения на мониторе
Особенность процедуры в том, что наличие датчика ультразвука позволяет детально обследовать подозрительные области, значительно улучшая качество изображения на монитореПомимо этого, эндоультрасонография позволяет обнаружить опухолевидные изменения на пораженной поджелудочной железе.
Компьютерная томография
Такой метод обследования используется редко. При помощи компьютерной томографии, можно выявить степень тяжести воспалительного процесса.
 Компьютерная томография — важный этап комплексной диагностики, который позволяет оценить состояние и выявить патологические изменения внутренних органов
Компьютерная томография — важный этап комплексной диагностики, который позволяет оценить состояние и выявить патологические изменения внутренних органовВрач проводит серию снимков, каждый выполняется в разной проекции. Таким образом, есть возможность выявить и атрофические изменения.
МРТ-холангиопанкреатография
Основная цель обследования заключается в определении формы протоков. Процедура также помогает определить состояние тканей, непосредственно пораженного органа.
Эндоскопическая ретроградная холангиопанкреатография
Сокращенной данный метод обследования ЭРХПГ, при помощи которого можно точно установить какое сужение протоков.
Дифференциальная диагностика
Рассмотрим дифференциальную диагностику.
- Заболевание необходимо отличить от желчнокаменной болезни. Основные признаки: при желчнокаменной болезни у больного возникает боль с тупым характером. Место локализации болевого признака это правое подреберье. Часто при желчнокаменной болезни боль отдает в плечо или лопатку. Помимо этого, у больного также как и при панкреатите отмечается рвота. Но, при желчнокаменной болезни рвота периодическая, а не носит постоянный характер.
- Язвенная болезнь желудка и 12-персной кишки. В этом случае основные признаки болезней возникают после приема пищи. В момент обследования отмечается повышение кислотности желудочного сока.
- Дифференцировать необходимо и с раком ПЖ. При раке поджелудочной железы отмечается желтуха, в момент движения опухоли по головке железы. Дополнительно у больного возникает боль в области живота, в спине, снижается аппетит, и больной резко теряет массу тела.
- Хронический колит. При таком заболевании также нарушается внешнесекреторная секреция ПЖ. Но в отличие от хронического панкреатита, у больного возникает боль тупого спастического характера.
На вопрос: можно ли вылечить язву желудка или двенадцатиперстной кишки в домашних условиях отвечает врач-гастроэнтеролог, заведующий гастроэнтерологическим отделением Архипов Михаил Васильевич.
Когда проводится дифференциальная диагностика, дополнительно проводится дифференцировка с туберкулезом кишечника. В этом случае у больного поражается терминальный отдел, непосредственного тонкого кишечника или слепой кишки. Возникает: слабость, появляется быстрая утомляемость, повышается температура, понос.
Осложнения
Если своевременно не выявить признаки хронического течения болезни и не начать лечение, то могут возникнуть серьезные осложнения. Чаще всего возникает обтурационная желтуха, основная причина развития данного осложнения, скрывается в нарушении оттока желчи.
Дополнительно может возникнуть: прободение полых органов желудочно-кишечного тракта, есть риск развития инфекции или инфекционных процессов, например: абсцесс или флегмона.
У больного могут возникать осложнения и системного характера. Например: мультиорганные патологии, часто отмечается функциональная недостаточность органов. В редких случаях развивается ДВС-синдром и энцефалопатия.
Как вы видите, что диагностические мероприятия при панкреатите достаточно обширные. При помощи диагностики, врачи смогут правильно подобрать медикаментозную терапию, которая устранит все симптомы заболевания.
При отягощенном течении болезни, проводится хирургическая операция. После операции больному также назначают лабораторные и инструментальные методы обследования, чтобы оценить результат и выявить осложнения.
Пациент с воспалением поджелудочной железы (панкреатитом) чаще других вызывает «Скорую помощь» из-за сильных болей. Заболевание протекает в острой или хронической форме. Для диагностики панкреатита недостаточно осмотра врача.
Кроме характерной симптоматики, она основывается на результатах обследования, позволяющих судить о степени нарушения функции органа. Только комплексный подход к выявлению патологии позволяет выбрать оптимальное лечение больного.
Как определить панкреатит по симптомам?
Признаки панкреатита чаще всего проявляются после перегрузки поджелудочной железы обильной жирной и мясной пищей, острыми блюдами, алкогольными напитками. Как правило, панкреатиту у взрослых сопутствуют или предшествуют проблемы с желчевыделением, вызванные желчекаменной болезнью, холециститом, дискинезией желчных протоков. Связь объясняется анатомическим расположением единого выводного отверстия в двенадцатиперстной кишке. Симптомы острого и хронического заболевания отличаются по интенсивности.
Проявления острой формы
При остром панкреатите или в период обострения хронического основными признаками воспаления служат:
- Интенсивные боли в области эпигастрия с иррадиацией в спину, по ходу нижних ребер, в лопатку, грудную клетку. Боли имеют постоянный характер, не облегчаются обезболивающими препаратами и спазмолитиками. Пациенты возбуждены, кричат, в случае тяжелого течения возможен шок с потерей сознания.
- Рвота повторная и мучительная, не дает облегчения пациенту, усиливает слабость.
- Вздутие живота, затруднение отхождения газов, стула.
- Пациенты имеют характерный вид: запавшие глаза, бледность лица, синюшность губ, возможны сине-красные пятна на коже ягодиц.
- Повышение температуры указывает на инфицированную форму острого панкреатита. Она обычно держится на уровне 38 градусов, на этом фоне определяется слабый пульс, выраженная тахикардия. Резкие «подскоки» и падение температуры указывают на гнойную инфекцию в соседних тканях, перитонит.
- У больных имеется склонность к колебанию артериального давления.
Возможны жалобы на сухость во рту (отсутствие слюны), выраженный белый налет на языке. 
Дежурящие в стационаре хирурги обычно ожидают поступления пациентов вечером и ночью в праздничные дни
Симптомы хронической формы
Хроническое течение заболевания вызывает нарушения в пищеварении. Оно отражает поражение функции поджелудочной железы и проявляется:
- типичным поносом, при котором увеличена масса кала, он покрыт пленкой непереваренного жира, имеет серый цвет и зловонный запах;
- похудением;
- болями в животе, которые возникают периодически после нарушения диеты, не имеют четкой локализации, могут носить опоясывающий характер, у некоторых пациентов отсутствуют;
- периодической тошнотой, однократной рвотой.
У больных-хроников возможны признаки нарушения эндокринной функции железы (колебание глюкозы в крови), поэтому появляется дрожь в теле, головокружение, чувство голода и жажды, судороги в мышцах конечностей. Симптоматика панкреатита очень схожа с другими заболеваниями брюшной полости.
Диагностировать панкреатит необходимо, как можно раньше, поскольку течение прогрессивно ухудшает состояние поджелудочной железы, ведет к распространенному некрозу и расплавлению тканей, поражению других органов. Дифференциальная диагностика требует знания отличительных особенностей болезней с похожим клиническим течением.
Близость поджелудочной железы к другим органам и солнечному сплетению создает эффект опоясывающих болей при воспалении
Лабораторная диагностика панкреатита
Нужно всегда внимательно и с пониманием относиться к требованию врача сдать анализы. Только лабораторные показатели дают полную картину диагноза, выявляют степень нарушения работы поджелудочной железы, фазу воспаления. Анализы при хроническом панкреатите не настолько показательны как в острую стадию. Наиболее информативными считаются:
Среди анализов крови:
- лейкоцитоз со сдвигом формулы влево, значительное ускорение СОЭ (показывает выраженность воспаления), наличие эозинофилии связывает панкреатит с аутоиммунным механизмом развития, анемия (снижение численности эритроцитов и уровня гемоглобина) имеется у пациентов с хронической формой;
- биохимические тесты на повышенную активность амилазы (изомера Р-изоамилазы) и липазы, аминотрансфераз, щелочной фосфатазы в разы по сравнению с нормой указывают на выход ферментов в кровь, интоксикацию организма, рост билирубина подтверждает связь панкреатита с перекрытием камнем или отеком желчного протока;
- считается, что по снижению содержания кальция можно судить о тяжести заболевания;
- для исследования эндокринной функции проводят определение глюкозы в крови и моче, ацетона, кетоновых тел, возможно потребуется проведение нагрузочного теста, у пациентов с хроническим панкреатитом не исключается развитие сахарного диабета;
- при хроническом панкреатите снижается белок крови (за счет альбуминов), растет холестерин и триглицериды.
В анализах мочи — имеет значение протеинурия (появление белка в моче), увеличение числа цилиндров, эритроцитов, что отражает общие нарушения кровообращения, гипоксию тканей почек. Рост диастазы в суточной моче пропорционален уровню амилазы в крови. Уробилин позволяет судить о нарастании желтухи. В копрограмме отмечается повышенное количество жира, непереваренных волокон, пищевых частиц.
По анализу кала можно распознать характерное нарушение переваривания жиров при хронической форме панкреатита. Определить какие анализы лучше сдать при панкреатите может только врач. Нельзя пытаться самостоятельно расшифровывать результаты. Они имеют значение лишь в комплексе с клиническими проявлениями и данными инструментальных исследований.
Какими тестами определяют функцию поджелудочной железы?
Активность воспалительного процесса при панкреатите диагностируют не только лабораторными, но и функциональными тестами. Зондовые тесты — относят к наиболее точным. Заключаются в получении через гастродуоденальный зонд (прямой метод) путем аспирации содержимого двенадцатиперстной кишки и определении в нем ферментов поджелудочной железы и солей бикарбонатов.
 Биохимический анализ крови при панкреатите
Биохимический анализ крови при панкреатите
Секретинпанреозиминовый тест считается самым информативным. Непрямые методы (тест Лунда) изучают влияние пищевой нагрузки. Беззондовые тесты — дают менее точную информацию. Прямым считается определение содержания в каловых массах ферментов (химотрипсина, эластазы).
Непрямые способы основаны на подсчете при копрологическом исследовании суточного объема расщепления пищевых продуктов, выделенного жира. Аналогичные тесты проводят по суточной моче (панкреолауриловый, Шиллинга), по выдыхаемому воздуху (триглицеридный, протеиновый, амилазный).
Инструментальные методы
Современные мнения врачей на диагностику панкреатита требуют, чтобы лабораторные показатели должны были дополнены результатами возможных инструментальных исследований. Не во всех лечебных учреждениях имеется дорогостоящее оборудование, но минимальный объем с помощью рентгенограмм, аппарата УЗИ способны выполнить на уровне районной больницы.
Что дает обзорная рентгенография?
На снимке брюшной полости выявляется раздутый участок поперечно-ободочной кишки, на фоне панкреонекроза значительно повышено газообразование в петлях тонкого и толстого кишечника. Возможно выявление камней в желчном пузыре или протоке. При хроническом панкреатите нередко видны кальцинаты (отложения солей кальция) в поджелудочной железе.
При обзоре грудной клетки видны косвенные признаки, вызванные последствиями панкреатита: жидкость в левой плевральной полости (редко с обеих сторон), сжатие нижней доли легкого, ограниченная подвижность диафрагмы. Более специфичную информацию получают при рентгеновском обследовании желудка, двенадцатиперстной кишки с контрастирующей бариевой смесью, при холецистографии.
На УЗИ при хроническом панкреатите выявляются кальцинаты в желчных ходах и паренхиме железы
Возможности ультразвуковой диагностики
Заключение УЗИ при панкреатите основано на выявлении:
- увеличения органа;
- ровной линии контуров на стадии отека и размытости, если воспаление переходит на околопанкреатическую клетчатку;
- свойства эхогенности паренхимы выше в стадию ремиссии, падении при обострении, при панкреанекрозе наиболее выраженной неоднородности;
- измененной структуры органа, что показывает псевдокисты, участки расширения центрального протока.
Дополнительными признаками считаются:
- сдавливание крупных вен брюшной полости;
- жидкость в животе;
- увеличение диаметра общего желчного протока;
- спленомегалия;
- крупные лимфоузлы в околоподжелудочной клетчатке.
При длительно протекающем хроническом панкреатите поджелудочная железа становится однородно плотной, уменьшается за счет фиброзирования. УЗИ в режиме допплера выявляет различия рака и панкреатита, определяет измененное кровоснабжение по сосудистому рисунку. Врач-диагност изучает все изменения с учетом возрастных особенностей.
Для более полного исследования в специализированных клиниках применяются методы внутрипротокового УЗИ (заключение о тонусе, проходимости желчевыводящих путей), проводят под контролем УЗИ чрескожную панкреатографию, лапароскопическую эхографию.
Что показывает компьютерная и магниторезонансная томография?
Этими методами наиболее четко диагностируется распространение воспаления с поджелудочной железы на органы брюшной полости, забрюшинное пространство, лимфоузлы. Фиксируются более четкие, чем при УЗИ нарушения за счет отека паренхимы, даже небольшого увеличения размеров и инфильтрации поджелудочной железы, окружающего пространства, псевдокисты, деформация главного протока, кальцинаты.
Компьютерная ангиография позволяет изучить кровообращение в поджелудочной железе. 
Магниторезонансным исследованиям не мешает повышенное газообразование в кишечных петлях
Эндоскопические методы
С помощью эндоскопической ретроградной холангиопанкреатографии выявляются кистозные образования в железе, деформация центрального протока в определенной части органа (редко в хвосте). Лапароскопия (осмотр брюшной полости через небольшой разрез) позволяет заметить наружные изменения органов (стеатонекротические жировые бляшки на брыжейке и кишках), взять на анализ жидкость из брюшной полости, биоматериал из конкретных участков железы.
С какими заболеваниями проводят дифференциальную диагностику?
Клинические проявления «острого живота» — распространенный симптом разных заболеваний не только хирургического, но и терапевтического профиля. Наиболее часто приходится дифференцировать панкреатит в острой форме.
Инфаркт миокарда
Заболевание вызывается тромбозом коронарных артерий. Боли чаще локализуются за грудиной, имеют давящий, «жгучий» характер. Не связаны с перееданием, желчекаменной болезнью. Гастралгический вариант невозможно отличить от воспаления поджелудочной железы.
Но дополнительные анализы при панкреатите покажут высокий лейкоцитоз, СОЭ, рост панкреатических ферментов. Для поражения миокарда более характерно повышение аспарагиновой трансаминазы, лактатдегидрогеназы, креатинфосфокиназы. Нет изменений в моче и кале. Результаты ЭКГ помогают верифицировать диагноз.
Прободная язва
Прободение язвы желудка сопровождается «кинжальной болью». При осмотре выявляются сразу признаки перитонита. Рвота нетипична. Пациенты обычно боятся пошевелиться. На обзорной рентгенограмме выявляется свободный газ в полости брюшины.
Острый холецистит
Заболевание дает интенсивные боли в подреберье справа, иррадиирующие в правую ключицу, плечо, лопатку. Сопровождаются тошнотой, рвотой с горечью.
Непроходимость кишечника
Сомнения может вызвать вздутие живота и неотхождение газов. Боли имеют выраженный схваткообразный характер с периодами ослабления. Вздутие определяется выше участка непроходимости.
Тромбоз мезентериальной артерии
Мезотромбоз характерен для пациентов пожилого возраста с длительным течением сердечно-сосудистых заболеваний. Боли в животе не связаны с приемом пищи или нарушением диеты.
Рак поджелудочной железы
Помогает отличить от панкреатита определение онкомаркеров (раково-эмбрионального антигена и карбоантигена). Они немного повышены при панкреатите, а при раке в десятки раз.
Методы обследования при панкреатите имеют значение не только для правильного диагноза, но и в оценке терапевтических мероприятий, выборе показаний для хирургического лечения. Диспансерное наблюдение у врача гастроэнтеролога требует плановой проверки состояния поджелудочной железы при хроническом течении заболевания.
 Загрузка…
Загрузка…Осуществление диагностики заболеваний поджелудочной железы и панкреатита в целом, нужна в первую очередь потому, что симптоматика не всегда хорошо себя выдает. Чаще проявляются малоспецифичные признаки, которые наблюдаются при различных патологиях желудка и кишечника. Наиболее точные результаты дают инструментальные и лабораторные исследования, они дают возможность дифференцировать другие нарушения. Разберемся более подробно, как выявить панкреатит?
 Многие пациенты задаются вопросом: как диагностировать панкреатит самостоятельно, имея на руках результаты обследования? Не имея медицинского образования человек не способен поставить себе точный анализ, поскольку не достаточно хорошо знает свой организм.
Многие пациенты задаются вопросом: как диагностировать панкреатит самостоятельно, имея на руках результаты обследования? Не имея медицинского образования человек не способен поставить себе точный анализ, поскольку не достаточно хорошо знает свой организм.
В подобных ситуациях более целесообразным будет определить имеющиеся симптомы и направиться на консультацию к специалисту, который не только поставит правильный диагноз, но и назначит необходимое лечение.
Как диагностировать панкреатит?
Медики сталкиваются с острой и хронической формой панкреатита.
Острый

Проявления:
- Резкое похудение – наблюдается из-за резкого снижения уровня ферментов, что производит поджелудочная железа, поэтому пища не в состоянии хорошо усваиваться.
- Бледность кожных покровов, ощущение сухости.
- Ломкость ногтевых пластин.
- Выпадение волос – происходит из-за недостаточного количества витаминов, на фоне сбоя метаболизма жиров и белков, нарушение усваиваемости витаминов.
- Неприятные ощущения во время и после еды.
- Тошнота, рвота.
- Понос.
- Общая слабость.
 Ранние степени развития панкреатита диагностировать сложно, сделать это способен исключительно квалифицированный гастроэнтеролог после проведения диагностики.
Ранние степени развития панкреатита диагностировать сложно, сделать это способен исключительно квалифицированный гастроэнтеролог после проведения диагностики.
Патология характеризуется ухудшением оттока панкреатической жидкости, что выступает провокатором того, что поджелудочная своими же ферментами разрушает собственные ткани.
Это сопровождается мощным болевым синдромом, который берет свое начало с левой стороны и распространяется на всю окружность, появляется сильная тошнота с приступами рвоты.
Это становится причиной интоксикации организма, его обезвоживания, часто сопровождается резким падением давления, нарушением сознания. Повышается риск развития шока, коллапса. Необходима срочная госпитализация в хирургическое отделение.
Важно! Редкой разновидностью поражения железы считается аутоиммунный панкреатит, который характеризуется нарушением функциональности железы и других внутренних органов и систем.
Нередко, больные при несложном обострении не обращаются в медицинское отделение, тогда наблюдается переход в хроническую форму, которую вылечить практически невозможно, в то время как острая форма поддается терапевтическим мерам.

Выделены некоторые диагностические симптомы патологии, благодаря которым несложно выявить верный диагноз до осуществления инструментальных анализов:
- Признак Воскресенского – не удается ощутить пульсирование аорты под грудиной посредством пальпации.
- Симптом Грея-Турнера – формирование синюшных пятен на стенках брюшной области.
- Симптом Керте – проявляется болевой признак в зоне панкреас.
- Признак Куллена – посинение в зоне пупка. Проявление подобных кровоподтеков указывают на наличие в подкожных слоях продуктов разрушения поджелудочной.
- Симптом Щеткина-Блюмберга – резкий болевой признак в зоне брюшины при механическом воздействии (надавливанием ладони, резком усилении боли при отдёргивании руки).
- Симптом Мейо-Робсона – болевой дискомфорт при пальпации между позвоночником и ребрами слева.
- Признак Раздольского – при простукивании над железой появляются болевые ощущения, которые спровоцированы воспалительной реакцией.
Хронический
 Проявления, диагностика и терапия хронической формы имеет некоторые отличия от острой.
Проявления, диагностика и терапия хронической формы имеет некоторые отличия от острой.
Начальный период относительно долгий, способен продолжаться около 10 лет, пациенты жалуются на дискомфортные ощущения в эпигастральной зоне, нередко иррадиирует к области сердечной мышцы, к поясничному отделу позвоночника, напоминая при этом проявления почечных патологий.
Чаще проявляется спустя 20 минут после еды. Периоды обострения схожи с острой формой. Нередко болевой симптом проявляется после приема жаренной, копченой, жирной пищи. Также его могут спровоцировать спиртные напитки, газировка, крепкий чай, кофе, горький шоколад. Сопровождается тошнотой, рвотными позывами, поносом, повышенным газообразованием. Приступы купируются посредством медикаментозных средств.
Панкреатит у взрослых выявляется с выявления признаков патологии, наиболее характерным считается следующий ряд проявлений:
- Ноющая, тупая боль в подреберье слева, эпигастрии, непосредственно там, где локализуется поджелудочная железа.
- Болевой симптом отдает к позвоночнику, заднюю область грудины.
- Тошнота, рвота.
- Диарея (стул жидкий, зловонный, имеет жирный отблеск).
- Сильная потеря веса.
Панкреатит у взрослых пациентов при хроническом протекании характеризуется продолжительными периодами ремиссии, которые сменяются обострением.

Также хроническому панкреатиту характерны признаки, которые не наблюдаются при остром протекании болезни:
- Малокровие.
- Высокая концентрация глюкозы в крови.
- Нарушения в системе пищеварения: регулярная тошнота, запоры сменяются диареей, вздутие живота.
- Тромбирование вены селезенки.
- Застой желчной жидкости, холестаза, сопровождается симптомами механической желтухи вследствие ухудшения проводимости каналов желчи.
Лабораторная диагностика
 Лабораторная диагностика панкреатита подразумевает проведение исследования в условиях лаборатории.
Лабораторная диагностика панкреатита подразумевает проведение исследования в условиях лаборатории.
Поджелудочная железа – это внутренний орган, вырабатывающий ферменты, принимающие участие в пищеварении и гормоны, способствуют нормализации обменных процессов.
Согласно данному обстоятельству болезни поджелудочной железы приводят к нарушению химического баланса крови, мочи, каловых масс.
Биохимический анализ крови
Подобное исследование крови дает наиболее точные результаты при определении сбоя функции панкреас. При проведении биохимических анализов материала наблюдаются показатели, которые отклоняются от нормы:
- Повышение уровня альфа-амилазы – один из ферментов, вырабатываемых поджелудочной железой, несет ответственность за распад крахмала. Если обнаруживаются повышенные показатели, то это указывает на наличие патологических процессов в железе. Однако повышение концентрации альфа-амилазы не может точно указывать на панкреатит, поскольку подобные отклонения индексов могут спровоцировать и другие заболевания.
- Увеличение концентрации липазы – помогает при переработке жира.
- Высокий показатель глюкозы – указывает на дефицит инсулина.
- Низкий уровень альбумина – белок.
- Высокая активность С-реактивного белка.
- Высокий уровень мочевины – при перетекании воспалительной реакции в почки.
ОАК
 Диагностика заболеваний поджелудочной железы подразумевает и проведение общего исследования крови. При его помощи можно определить воспалительные реакции, на это указывает повышенное количество лейкоцитов, высокая СОЭ. Также выясняется количество эритроцитов, это указывает на недостаток жидкости в крови.
Диагностика заболеваний поджелудочной железы подразумевает и проведение общего исследования крови. При его помощи можно определить воспалительные реакции, на это указывает повышенное количество лейкоцитов, высокая СОЭ. Также выясняется количество эритроцитов, это указывает на недостаток жидкости в крови.
ОАМ
Если при исследовании мочи обнаруживается уровень альфа-амилазы свыше 17Ед/ч., то это вполне может указывать на развитие панкреатита. В тяжелых клинических случаях формируется недостаточность других внутренних органов, включая почки.
Определение водно-электролитного баланса крови
При заболевании проявляется сложная патологическая система, она становится причиной недостатка жидкости в крови, это может вызвать развитие коллапса. Также снижена концентрация кальция, калия и натрия. Подобные отклонения могут спровоцировать серьезные болезни сердца и сосудов.
Инструментальная диагностика панкреатита
Подобные методы дают возможность оценить состояние железы, выяснить присутствие осложнений на пищеварительной системе. Чаще всего назначаются следующие исследования:
Ультразвуковое исследование
 УЗИ дает возможность оценить состояние тканей железы, размер поджелудочной, желчных путей. Выявляется присутствие скопления жидкости в брюшной полости, не исключено, что они носят гнойный либо некротический характер.
УЗИ дает возможность оценить состояние тканей железы, размер поджелудочной, желчных путей. Выявляется присутствие скопления жидкости в брюшной полости, не исключено, что они носят гнойный либо некротический характер.
Рентгенографическое исследование
Определяется присутствие камней в железе и каналах, раздутые петли кишечника.
Компьютерная томография
КТ – дорогостоящий метод, выясняет наличие участков некроза на железе, размер органа. Позволяет увидеть скопление жидкости.
Рентген
Выясняется наличие камней в железе и каналах.
Лапароскопия
Используется как для проведения диагностики, так и в лечебных целях. Проводится хирургическое вмешательство, которое дает возможность в реальности оценить степень патологии органа, назначается в более запущенных клинических случаях.
Эндоскопия
 Внутренние органы исследуются посредством специальной камеры. Благодаря эндоскопическому исследованию оценивается внешнее состояние поджелудочной железы, степень поражения желудка и кишечника, наличие застоя секрета железистого органа. Также выясняется причина, которая спровоцировала заболевание.
Внутренние органы исследуются посредством специальной камеры. Благодаря эндоскопическому исследованию оценивается внешнее состояние поджелудочной железы, степень поражения желудка и кишечника, наличие застоя секрета железистого органа. Также выясняется причина, которая спровоцировала заболевание.
В протоки вводится контрастное вещество и выясняется уровень проводимости, однако при этом существует опасность спровоцировать обострение заболевания, поскольку введенный контраст вызывает раздражение тканей.
Дифференциальная диагностика
Дифференциальная диагностика острого и хронического панкреатита (диф.) предполагает исключение развития других болезней брюшной полости, например:
- Прободная язва – выявляется резкой режущей болью, которая проявляется из-за проникновения содержимого желудка, кишечника в полость брюшины. Это становится причиной сильного напряжения брюшной стенки. Рвотные позывы появляются редко. Пациенты лежат спокойно, в то время как при панкреатите больные мечутся в кровати. Дифференциальная диагностика хронического панкреатита подтверждается после проведения УЗИ, обзорной рентгенографии брюшной полости.
- Обострение холецистита – для холецистита характерны боли справа, иррадиирующие в правое плечё.
- Непроходимость кишечника – основным признаком считаются болевые проявления в виде схваток, панкреатиту же характерна постоянный ноющий признак. При проведении рентгена последнему характерно раздувание кишечника.
- Тромбоз кишечных вен – чаще встречается у людей в возрасте с сопутствующими болезнями миокарда, признаки появляются резко, не зависят от приема пищи. Дифференциальная диагностика острого панкреатита подтверждается лапароскопией, ангиографией.
- Инфарктное состояние – подтверждается проведением ЭКГ.
Важно! Тяжелым осложнением острого панкреатита считается панкреонекроз – деструктивная болезнь поджелудочной железы, приводящее к развитию полиорганной недостаточности. Смертельный исход при подобной патологии составляет 40-60%, это зависит от уровня поражения тканей.
Диагностика панкреонекроза начинается с исследования мочи и крови, где обнаруживается высокая концентрация амилазы. Также пациенту назначается УЗИ, компьютерная и магниторезонансная томография.
Полезное видео
Вконтакте
Google+
Как определить панкреатит по симптомам
Признаки панкреатита чаще всего проявляются после перегрузки поджелудочной железы обильной жирной и мясной пищей, острыми блюдами, алкогольными напитками. Как правило, панкреатиту у взрослых сопутствуют или предшествуют проблемы с желчевыделением, вызванные желчекаменной болезнью, холециститом, дискинезией желчных протоков. Связь объясняется анатомическим расположением единого выводного отверстия в двенадцатиперстной кишке. Симптомы острого и хронического заболевания отличаются по интенсивности.
Проявления острой формы
При остром панкреатите или в период обострения хронического основными признаками воспаления служат:
- Интенсивные боли в области эпигастрия с иррадиацией в спину, по ходу нижних ребер, в лопатку, грудную клетку. Боли имеют постоянный характер, не облегчаются обезболивающими препаратами и спазмолитиками. Пациенты возбуждены, кричат, в случае тяжелого течения возможен шок с потерей сознания.
- Рвота повторная и мучительная, не дает облегчения пациенту, усиливает слабость.
- Вздутие живота, затруднение отхождения газов, стула.
- Пациенты имеют характерный вид: запавшие глаза, бледность лица, синюшность губ, возможны сине-красные пятна на коже ягодиц.
- Повышение температуры указывает на инфицированную форму острого панкреатита. Она обычно держится на уровне 38 градусов, на этом фоне определяется слабый пульс, выраженная тахикардия. Резкие «подскоки» и падение температуры указывают на гнойную инфекцию в соседних тканях, перитонит.
- У больных имеется склонность к колебанию артериального давления.
Возможны жалобы на сухость во рту (отсутствие слюны), выраженный белый налет на языке.
 Дежурящие в стационаре хирурги обычно ожидают поступления пациентов вечером и ночью в праздничные дни
Дежурящие в стационаре хирурги обычно ожидают поступления пациентов вечером и ночью в праздничные дни
Симптомы хронической формы
Хроническое течение заболевания вызывает нарушения в пищеварении. Оно отражает поражение функции поджелудочной железы и проявляется:
- типичным поносом, при котором увеличена масса кала, он покрыт пленкой непереваренного жира, имеет серый цвет и зловонный запах;
- похудением;
- болями в животе, которые возникают периодически после нарушения диеты, не имеют четкой локализации, могут носить опоясывающий характер, у некоторых пациентов отсутствуют;
- периодической тошнотой, однократной рвотой.
У больных-хроников возможны признаки нарушения эндокринной функции железы (колебание глюкозы в крови), поэтому появляется дрожь в теле, головокружение, чувство голода и жажды, судороги в мышцах конечностей. Симптоматика панкреатита очень схожа с другими заболеваниями брюшной полости.
Диагностировать панкреатит необходимо, как можно раньше, поскольку течение прогрессивно ухудшает состояние поджелудочной железы, ведет к распространенному некрозу и расплавлению тканей, поражению других органов. Дифференциальная диагностика требует знания отличительных особенностей болезней с похожим клиническим течением.
Близость поджелудочной железы к другим органам и солнечному сплетению создает эффект опоясывающих болей при воспалении
Причины возникновения панкреатита
Панкреатит – это заболевание поджелудочной железы. Провоцирующим его появление фактором, могут выступать камни, а также кисты и опухоли. Это является препятствием для оттока соков, а железа переваривает себя.
Причины патологии, следующие:
- неправильное питание. Это касается любителей сладкого, копченого и жареного. От консервантов и острого также можно пострадать;
- злоупотребление вредными привычками – курение и алкоголь;
- депрессии и стрессы.
Спровоцировать развитие панкреатита могут заболевания печени и других органов ЖКТ.
Для того чтобы выявить и то, и другое заболевание необходимо пройти комплексное обследование. Панкреатит может быть хроническим или острым, присутствующие симптомы следующие:
- организм становится ослабленным;
- частые позывы в туалет, а именно, диарея;
- ощущение тяжести в желудке;
- рвота и тошнота;
- цвет кожи становится зеленого оттенка.
Большинство признаков напоминают гастрит, и отличить два заболевания самостоятельно просто невозможно.
При хронической стадии панкреатита, постепенно, природная ткань поджелудочной замещается рубцовой. Подобный процесс не проходит бессимптомно. Поэтому, больной орган начинает «давать о себе знать». Проявляет себя поджелудочная железа при заболевании панкреатитом различным образом.
Наиболее распространенным проявлением панкреатита, специалисты называют сильнейшие болевые ощущения в верхнем отделе живота. Он может локализироваться в различных частях: в подложечной области, правом либо левом подреберье. Зачастую, боль носит опоясывающий характер. Подобный болевой синдром невозможно купировать ни какими-либо спазмолитиками, ни анальгетиками.
При проведении ультразвукового исследования, при панкреатите, поджелудочная железа проявляет себя изменением своей формы. Помимо этого, специалист может определить неровность краев органа. Не редко, при панкреатите диагностируют также кисты.
Помимо этого, недуг влияет и на биохимические показатели крови пациента. Так, при наличии панкреатита, в составе крови уровень такого компонента, как альфа-амилаза, будет выше нормы в десятки раз.
Помимо сильнейших болевых ощущений, поджелудочная железа будет беспокоить и иным образом. Чаще всего, пациенты начинают испытывать тошноту и рвоту, головокружение, общее недомогание.
Помимо этого, при панкреатите больные констатируют быструю утомляемость. Проявляются и нарушения в сфере работы органов пищеварения и желудка.
В этом случае поджелудочная железа беспокоит нарушением стула, ощущением «тяжести» после приема жирной, копченой, соленой, жареной пищи.
Существенно, методы диагностирования различных недугов поджелудочной железы у детей, не будут отличаться от исследований для взрослых.
Прежде всего, проверить поджелудочную железу у ребенка, можно проведением анализа мочи, который поможет установить количество в организме панкреатических ферментов. При нормальном функционировании этого органа, они поступают в кровь в небольшом количестве и выводятся с мочой. Однако при этом их нормативный показатель не должен превышать 160 г/ч/л.
Помимо этого, проверить поджелудочную железу можно проведением УЗИ, во время которого врач может обнаружить наличие аномалий при развитии органа, камней в желчных протоках и многие иные показатели.
Жалобы больного
Первым и основным симптомом панкреатита является боль в эпигастральной области, иррадиирующая в спину (опоясывающая). Возникает остро, через несколько часов после употребления алкоголя, энергетических напитков, жирной или чрезмерно острой пищи. В редких случаях провоцирующий фактор отсутствует. Ощущения усиливаются при положении больного лежа на спине.


Основная жалоба при панкреатитах – боль в животе
Другие характерные симптомы:
- Незначительная тахикардия (95-110 ударов/минуту), снижение артериального давления.
- При выраженном болевом синдроме, а также при гипертонической болезни возможны эпизоды повышенного артериального давления.
- субфебрильная.
- На коже живота возможно появление эритематозных узелков.
- При тяжелых процессах вокруг пупка образуется синее пятно, по бокам – участки зелено-коричневого или красно-фиолетового окрашивания, обусловленные распадом гемоглобина и выходом продуктов его деструкции в ткани.
- Диспепсические явления возникают через несколько часов после начала заболевания.
- Отмечается метеоризм, умеренное вздутие, болезненность и напряжение мышц живота во время пальпации.
Признаки и диагностирование хронического панкреатита
Для того чтобы определить хронический панкреатит врачу необходимо обратить внимание на присутствующие у пациента симптомы. Для данного заболевания характерна следующая симптоматика: . периодические боли под ребрами по левую сторону от позвоночника;
распространение болевых ощущений с области поджелудочной в спину;
возникновение боли после употребления в пищу копченой, жареной или жирной пищи, а также употребления спиртных напитков;
постоянное чувство тошноты;
понос с характерным запахом;
резкая потеря веса, связанная с нарушением усваивания организмом питательных веществ из пищи.
- периодические боли под ребрами по левую сторону от позвоночника;
- распространение болевых ощущений с области поджелудочной в спину;
- возникновение боли после употребления в пищу копченой, жареной или жирной пищи, а также употребления спиртных напитков;
- постоянное чувство тошноты;
- понос с характерным запахом;
- резкая потеря веса, связанная с нарушением усваивания организмом питательных веществ из пищи.
Лечение хронического панкреатита может занять много времени
В период лечения возможны его обострение или ремиссия заболевания, поэтому так важно правильно его диагностировать.. Для такого долгосрочного заболевания характерны следующие симптомы:
- слабость, головокружения, затрудненность дыхания, ухудшение памяти;
- повышение сахара, диабет 2 типа;
- сбои в работе системы пищеварения, понос или запор, тошнота и рвота;
- увеличение поджелудочной вызывающее закупорку селезеночной вены;
- застой желчи в органе и возникновение желтухи.
Биохимический анализ крови
Это первый анализ, который назначается пациентам при определении заболевания поджелудочной железы. Он достаточно прост и информативен. По его результатам определяют тип заболевания органа. При панкреатите биохимическим анализом крови могут быть выявлены следующие отклонения от нормы:
- повышение уровня альфа-амилазы. Это фермент вырабатываемый поджелудочной и способствующий расщеплению крахмала в организме. Его высокий уровень свидетельствует о заболевании органа. Однако основываясь только на этом показателе невозможно точно установить диагноз;
- рост уровня липазы, фермента, необходимого для расщепления жиров, входящих в состав пищи;
- уменьшение количества инсулина и как следствие рост уровня глюкозы
- снижение содержания в крови белков, в частности белка альбумина;
- резкий рост активности с-реактивного белка;
- увеличение содержания в крови мочевины в случае нарушения работы почек.
Электролитический и водный анализ крови

 Нарушения в работе поджелудочной железы влекут за собой изменения в составе крови, а также количестве жидкости присутствующей в крови. Это может привести к закупорке сосудов и образованию тромбов.
Нарушения в работе поджелудочной железы влекут за собой изменения в составе крови, а также количестве жидкости присутствующей в крови. Это может привести к закупорке сосудов и образованию тромбов.
Панкреатит приводит к снижению содержания в крови минералов, таких как калий, кальций и натрий. Содержание минералов оказывает влияние на нормальное функционирование сердечно-сосудистой системы.
Общий анализ крови
По результатам данного анализа, а именно по количеству лейкоцитов и эритроцитов можно сделать выводе о наличие заболевания. Увеличение лейкоцитов свидетельствуют о протекании воспалительного процесса в организме. Оседание эритроцитов наблюдается при уменьшении жидкости в сосудистом русле.
Общий анализ мочи
У пациента при панкреатите наблюдается значительное отклонение от нормы показателя содержания альфа-амилазы. Это характерно для начальной стадии протекания заболевания. На более поздних стадиях в моче могут быть выявлены лейкоциты, эритроциты и другие компоненты.
Лечение патологии
Острый панкреатит может вылечить только врач, терапия практически всегда проходит в условиях стационара. Все дело в том, что это опасное заболевание. Если имеются подозрения на его развитие не медлите с визитом к доктору, каждая минута промедления может стоить вам жизни.
При сильных приступах вызовите скорую помощь, а пока она едет приложите к животу что-то холодное. При необходимости можно выпить Но-шпу. До приезда врачей ничего нельзя есть. Что касается экстренной помощи, то она должна выглядеть следующим образом:
- в вену больному вводится физраствор;
- необходимо выпить что-то противорвотное;
- антисекреторное и обезболивающие препараты.
После госпитализации и проведения полного обследования вам будет назначено соответствующее лечение. Начав его своевременно можно избежать других, более неприятных последствий.
Медикаментозное
Купирование болевого приступа. Медикаментозное лечение в стадии обострения направлено на купирование болевого синдрома с применением обезболивающих – анальгетиков, Баралгина и других. Реже, в случае, если обычные обезболивающие не помогают, применяют тяжелую артиллерию – наркосодержащие средства.
Снижение активности железы
В желудке синтезируются холецистокин и секретин – стимуляторы поджелудочной железы, заставляющие включаться ее в работу. Больной орган в этот момент начинает работать в напряженном режиме, причиняя пациенту дополнительную боль.
И чтобы принудительно заставить поджелудочную замедлить свое функционирование, в лечебный комплекс включены блокаторы (Ланзопразол и Омепразол). Также, с целью снижения секреции (как эндокринной, так и экзокринной), вводится Сомастатин.
Если обнаруживаются побочные эффекты, дозу препарата уменьшают.
Поддержка ферментами
Центральное место в лечебной схеме панкреатита занимает заместительная терапия с применением пищеварительных ферментов, и прежде всего, панкреатина. Они также способствуют предотвращению болевых ощущений и восполняют дефицит данного фермента в организме, остро необходимы в связи с внешнесекреторной гипофункцией железы. Имеется несколько разносоставных групп ферментных препаратов, объединенных между собой составляющими их компонентами:
- Препараты, вырабатываемые из экстрактов слизистой желудка и включающие в себя пепсин – Ацидин-пепсин, Абомин, Пепсидил;
- препараты, с содержанием панкреатических энзимов, таких, как липаза амилаза, и трипсин. Это – Креон, Панкреатин, Мезим-форте, Трифермент, Панкурмен;
- препараты, в состав которых включен панкреатин в соединении с компонентами желчи и гемицеллюлозы в€’ Фестал, Дигестал, Энзистал;
- Комбинированные ферменты;
- Противовоспалительная терапия. Всякое расстройство нормальной жизнедеятельности какого-либо органа сопровождается возбуждением инфекционных и воспалительных процессов. Поэтому при обострении хронического панкреатита назначают пенициллины, бетта-лактамы, тетрациклины. Причем, выбор препарата, дозы и продолжительность курса определяются в индивидуальном порядке.
- Спазмолитические средства. Лекарственные препараты, влияющие на гладкую мускулатуру, назначаются при гипер- или гипомоторике желчного пузыря. В первом случае прописывают спазмолитики – Папаверин, Платифиллин, Галидор, Но-шпа и др; во-втором – прокинетики, способствующие активации сократительной функции мышечных тканей – Домперидон, Цизаприд Эглонил, и др.
- Диета
Разновидности панкреатита
Существует два типа панкреатита:
- Острый панкреатит – воспаление развивается быстро, на протяжении нескольких дней, спустя несколько дней проходит.
- Хроническая форма – проявляется менее интенсивными симптомами, но не прекращается и может привести к рубцеванию и необратимому повреждению тканей поджелудочной железы.
75% случаев острого панкреатита проявляются «мягкими» симптомами, несмотря на то, что может отмечаться сильная боль в животе, рвота, тошнота, слабость и желтуха. Эти приступы сопровождаются местным воспалением, опуханиями и кровоизлияниями, которые обычно хорошо поддаются терапии.


25% всех случаев острой формы характеризуются очень сильными приступами, в результате которых могут возникнуть такие осложнения, как отмирание тканей, инфекции, пониженное давление крови, нарушения дыхания, шок, недостаточность печени или почек. Вот почему диагностирование и лечение сильных приступов острого панкреатита должно проводиться как можно скорее, чтобы предотвратить появление критических осложнений, уменьшить воспаление, не дать развиться инфекции.
При развитии как слабых, так и сильных симптомов, лечебные меры должны быть проведены своевременно и профессионально, поскольку сила симптомов не всегда совпадает с обширностью повреждений. Кроме того, приступы панкреатита очень похожи на симптомы других очень серьезных заболеваний, которые нужно срочно лечить.
При хроническом панкреатите приступы гораздо меньшей силы и периодически повторяются. По мере прогрессирования этой формы воспаления поджелудочной приступы усиливаются по частоте и силе, если не проводится соответствующее лечение. Чаще всего при хронической форме отмечаются боли в средней части живота, отдающие в поясницу, продолжающиеся не меньше нескольких часов за один приступ.


Со временем в поджелудочной образуются омертвевшие рубцы, неспособные вырабатывать ферменты. При этом развивается недостаточность поджелудочной железы, потеря массы тела, недоедание, асциты, панкреатические ложные кисты. Кал при панкреатите жирный и блестящий. По мере того, как клетки Лангерханса разрушаются, нарушается производство инсулина и глюкагона, из-за чего может начаться диабет. Боль во время хронического панкреатита бывает острой и продолжительной или перемежающейся. Она может усиливаться во время еды, питья и употребления алкогольных напитков.
Лабораторные методики и функциональные методы обследования при панкреатите
Лабораторная диагностика панкреатита заключается в изучении крови, мочи, кала, содержимого двенадцатиперстной кишки. Обязательно проводят дифференциальную диагностику схожих болезней, для предотвращения установления ошибочного диагноза, с привлечением дополнительных процедур. Рассмотрим, какие анализы выявляют панкреатит:

 Клинический анализ крови
Клинический анализ крови
Биохимический анализ крови показывает изменение показателей белка: спад общего белка и нарушение его фракций с ростом глобулинов и спадом альбуминов. При гиперферментном панкреатите выявляют подъем аминотрансфераз АЛТ и особенно АСТ. При обструктивном и реактивном панкреатите выделяют высокий билирубин и ЩФ (щелочную фосфатазу). Выявляют снижение уровня кальция в крови, что напрямую коррелирует с тяжестью панкреатита.
Исследование уровня ферментов ПЖ в моче и в крови. Резко увеличиваются цифры амилазы (как в крови, так и в моче). При ОП и при ХП уровень амилазы растет, но при ХП умеренно и в обострение. Поэтому этот метод малопригоден для диагностики ХП. Учитывая, что при ХП развивается фиброз, который ведет к низкой выработке ферментов и изначально он будет ниже. Очевидно, при обострении ХП уровень ферментов растет, но изначально низкий, повышаясь, он может быть в допустимых пределах.
Оценка результатов проводиться только лечащим врачом, и должна принимать к сведению клиническую картину, в виду их не специфичности.
Амилаза имеет два изомера: Р-изоамилаза и S-изоамилаза. В анализах нужно измерять Р-изоамилазу, так как это панкреатическая амилаза.
Оправдано измерение некоторых ферментов в первые сутки острого панкреатита: эластазы, липазы, трипсина, это говорит об их высокой точности. Цифры трипсина, альфа-1-антитрипсина, липазы, сиаловых кислот считается высокоинформативным анализом, но в силу определенных обстоятельств может быть недостоверным результат, так как ряд ферментов могут меняться и при иных недугах ЖКТ.
Лечат не анализы, а человека!
включает измерение фосфолипазы А2, ее цифры повышаются при наличии некротического процесса — панкреонекроза. Также при панкреонекрозе повышаются эластаза лейкоцитов, альфа 2- макроглобулин, альфа 2 –антитрипсин. Развитие панкреатита можно диагностировать при определении провосполительных ИЛ (интерлейкинов).
Уровень онкомаркеров СЭА (раково-эмбриональный антиген) и СА – 19.9 (карбоантиген) повышен при возникновении панкреатита. При раке ПЖ эти цифры выше нормы в десять или сто раз.
Как определить панкреатит по первым симптомам.
Первые симптомы панкреатита. Первые признаки панкреатита.
Первые симптомы панкреатита проявляют себя у каждого по-разному. Вообще симптомы при остром или хроническом панкреатите разные и зависит это в основном от того, на какой стадии заболевания находится поджелудочная железа, но сегодня речь пойдёт о самых первых симптомах панкреатита.


Существуют общие первые симптомы и если Вы будете их знать, то Вы сможете вовремя отреагировать и вообще избежать этой страшной болезни. Сразу оговорюсь, что основываюсь на свой опыт и наблюдения за другими панкреатитиками.
Так вот, самый первый признак это запоры со вздутиями. Запоры со вздутиями приводят к различным застоям и закупорам, в первую очередь в органах участвующих в пищеварении, в том числе и в протоках желчевыводящих путей и поджелудочной железы.
А происходят они обычно при малоподвижном образе жизни. У меня они начались, когда у меня появилась сидячая работа.
Потом начинается несварение пищи. Часто чувствуется тяжесть и дискомфорт после еды. Спустя некоторое время (у кого год-два, у кого неделя, у кого день, в зависимости от состояния поджелудочной) появляется дискомфорт в верхней части живота, в области желудка, как будто проблемы с желудком – побаливает, дискомфортно, но не сильно беспокоит. Словом как будто проблемы с желудком, но на самом деле это поджелудочная. Иногда покалывает справа, иногда слева, не поймёшь где конкретно причина, но то, что в верхней части живота дискомфорт это точно.
Итак, первыми признаками этого заболевания являются частые запоры со вздутиями, тяжесть после еды, иногда тошнота и дискомфорт в верхней части живота. У кого-то в середине, у кого-то слева побаливает, у кого-то справа. Это зависит от того какая часть поджелудочной железы воспалена. Если головка поджелудочной железы, то боли справа, если тело, то посередине, если хвост поджелудочной, то слева. А иногда бывает у одного человека и временами побаливает везде, т.е. иногда справа колит, иногда слева, иногда посередине.
Дальше хуже. Дискомфорт и терпимые боли терпимы и как правило люди ходят дальше, что приводит к худшим последствиям. Следующими признаками уже начинающегося обострения являются приступы боли. Неожиданное появление необъяснимой боли, тошноты, рвоты, озноб. Бывает такое, когда человек ни с того, ни с сего начало тошнить, рвать, да ещё боли такие как будто судороги в желудке при рвоте, мы часто принимаем их за отравление, но если Вы ели то же, что и другие, а них ничего нет, то это тоже может оказаться началом панкреатита. Или такая же тошнота и рвота от переедания, но раньше от этого Вам ничего не было, а теперь тошнит, рвет, знобит и дискомфорт в верхней части живота
Обратите внимание! Покажите сначала руками где находится живот, а теперь укажите верхнюю часть живота. Если болит там, то это то, про что я сейчас пишу
У меня так и было и я приняла это за отравление, а через полтора года такой приступ был, что я разогнуться не могла и дышать глубоко. Так что, если у Вас было подобное бейте тревогу, проверяйте поджелудочную у хороших специалистов, потому что не всегда понятно сразу, что это поджелудочная железа начала шалить. Почитайте о том как оказать первую помощь при таких обострениях панкреатита.
Первые симптомы панкреатита существенно отличаются от симптомов острого и хронического панкреатита. Поэтому чтобы не запутать вас я напишу об этом в отдельных статьях. А пока поговорим о профилактике этого заболевания, т.е. о том, как избежать этой болезни.
Инструментальные методы диагностики
По большому счёту всем пациентам с данным заболеванием из инструментальных исследований проводят только ультразвуковое обследование органов брюшной полости. Связано это с тем, что диагноз без труда может быть поставлен уже после опроса, осмотра пациента и получения лабораторных анализов. УЗИ – качественное и надёжное исследование первой линии, так как является недорогим, при этом высокоинформативным. Все другие исследования – малоинформативны и не несут высокой эффективности для диагностики. Их применение обоснованно только тогда, когда не удаётся визуализировать поражённые отделы с помощью ультразвукового обследования или при подозрении на наличие в органе объёмного образования (раковая опухоль, киста, псевдокиста). В этом случае встаёт вопрос о хирургической операции и объёме резекции.
УЗИ-обследование
«Золотой стандарт» постановки диагноза. Врач без лишних затруднений увидит диффузные изменения в ткани поражённого органа, утолщение и отёк капсулы поджелудочной железы. При хроническом панкреатите обнаруживаются кальцификаты и петрификаты, участки деструкции паренхимы. Преимущество данного исследования в том, что он даёт возможность оценить состояние других органов (желчного пузыря, печени и их протоков)
Это важно при нарушении оттока секрета из-за конкрементов и наличии холецистита, так как в этом случае создаются все условия для развития заболевания.
Важно! В настоящее время разработаны новые методы ультразвуковой диагностики. В частности, эндоскопическое УЗИ и внутрипротоковое УЗИ поджелудочной железы. Эти исследования позволяют заводить датчики в желудок или в сами протоки, и врач может более детально изучить и дать заключение о состоянии органа. Недостаток этих исследований – инвазивность, что усугубляет воспаление и деструкцию органа.

Компьютерная томография
Чаще всего это исследование назначается уже при возникновении осложнений. Рентгенологическое исследование позволяет подробно изучить структуру органа (в том числе кровеносную систему), оценить степень поражения деструкции, определить количество живой и здоровой ткани.

Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
При билиарнозависимом панкреатите проводят ЭРХПГ. Специальный зонд заводят в главный проток, отверстие которого открывается на большом дуоденальном сосочке, и подают контрастное вещество. После этого больному делают рентгенологический снимок. Такое обследование позволяет оценить проходимость многих (даже самых мелких) протоков, определить наличие или отсутствие конкрементов и других возможных препятствий (стриктуры, спайки, перегибы). В ходе обследования можно производить удаление камней небольших размеров, которые потом выведутся естественным путём. Такой оперативный метод является малоинвазивным, поэтому сейчас ему отдают предпочтение.
Редко используемые методы инструментальной диагностики
- Фиброгастродуоденоскопия (ФГДС) – позволяет оценить состояние большого сосочка двенадцатиперстной кишки, оценить конечные отделы самого протока, оценить функциональность сфинктера Одди.
- Обзорная рентгенография брюшной полости – исследование, применяемое для дифференциального диагноза. Зачастую при данном заболевании изменений на снимке никаких нет, за исключением тех случаев, когда в поджелудочной железе уже образовались петрификаты (участки обызвествления). Данный признак разрешает с полной гарантией говорить о наличии у больного хронического панкреатита.
- Лапароскопия. Больше лечебный, а не диагностический метод. Применяется при спорных ситуациях, когда вышеперечисленные исследования не смогли полностью визуализировать поражённый орган. В ходе диагностики могут применяться различные хирургические манипуляции в лечебных целях.
Клиническая картина
При хроническом панкреатите развивается следующая симптоматика:
- Сильный болевой синдром. Боль может быть тупая или режущая, при отсутствии своевременной медицинской помощи может наступать болевой шок. Болевые ощущения локализованы в эпигастральной области справа, если воспаление развивается в головке поджелудочной железы, при вовлечении в воспалительный процесс ее тела — в эпигастральной области слева, при поражении ее хвоста — в левом подреберье. Обширная патология характеризуется опоясывающей болью;
- Рвота. Во время обострения пациенты жалуются на появление рвоты с примесью желчи. В этот период требуется полный отказ от пищи;
- Нарушение стула. Характерно развитие диареи, каловые массы имеют резкий запах, содержат непереваренную пищу. Реже развиваются запоры на фоне метеоризма;
- Нарушение в работе мышц. Во время приступа мышцы на животе перестают сокращаться, что вызывает сильный метеоризм;
- Нестабильность температуры и АД. Во время приступа самочувствие больного резко ухудшается. Скачки артериального давления вызывают нарушения в работе сердца, развивается одышка, появляется липкий пот, желтоватый налет на языке;
- Изменение цвета кожи. Кожные покровы становятся бледными и приобретают землистый оттенок;
- Кровоизлияния. Характерно образование синяков в околопупочной области и на пояснице. Кожа приобретает мраморный оттенок. Причиной этих изменений является проникновение крови из железы под кожу;
- Развитие механической желтухи. Кожные покровы и склеры приобретают желтоватый оттенок. Состояние связано с давлением желчного протока воспаленными тканями поджелудочной железы.


Также пациенты жалуются на снижение аппетита, сухость в ротовой полости, урчание в животе. Хронический панкреатит характеризуется постоянным присутствием диспепсических симптомов.
Классификация и диагностика панкреатита

 В зависимости от характера выделяют две формы панкреатита:
В зависимости от характера выделяют две формы панкреатита:
- Острая;
- Хроническая.
Острая форма панкреатита подразумевает возникновение воспалительного процесса поджелудочной железы, который поражает органы и ткани находящиеся рядом. Заболевание быстро возникает и развивается. Специалисты выделяют ряд основных причин, которые провоцируют данное заболевание: прием алкоголя, острой и жирной пищи и так далее. Если человек долгое время находился на диете, а потом наелся больше нормы жирной пищи, то этот может стать началом для развития заболевания.
В свою очередь острая форма делится на:
- Легкая форма течения заболевания, при которой не возникают изменения структуры и функционирования органа.
- Средняя форма, ведет за собой возникновение осложнений.
- Тяжелая форма проходит с возникновением кровотечений и сепсисов, а также может вести за собой образование гнойных выделений.
Человек, который ранее перенес острую форму, есть вероятность перехода заболевания в хроническую форму.
Диагностика панкреатита проводится специалистом данной отрасли. Иногда перечисленных симптомов недостаточно для постановки правильного диагноза. Как правило, у людей с различными патологиями желудочно-кишечного тракта жалобы схожи между собой. Возникает вопрос:-”Как определить панкреатит?”. Что бы выявить панкреатит, диагностику следует проводить с использованием лабораторных и инструментальных методов. После сопоставления всех полученных результатов, врач может с точностью поставить диагноз.
Ранняя диагностика панкреатита основана на комплексном применении лабораторно-инструментальных методов исследования как во время болевого криза, так и при дальнейшем наблюдении в целях уточнения этиологии, стадии болезни, морфологических особенностей органа, состояния протоковой системы, степени нарушений внешне- и внутрисекреторной функции, диагностики осложнений, оценки состояния смежных органов пищеварения и выбора эффективной лечебной тактики.
Анамнез
Анамнез предусматривает анализ особенностей развития ребёнка в разные периоды жизни, характер питания, наследственность, сроки возникновения ранних симптомов заболевания.
Физикальное обследование
Следует оценить трофический статус больного, клинические симптомы болезни, характер стула.
Лабораторные исследования
- Биохимический анализ крови:
- активность амилазы, липазы, трипсина сыворотки крови;
- содержание креатинина, мочевины, глюкозы и кальция;
- активность трансаминаз, щелочной фосфатазы, у-глутамилтранспептидазы, концентрация белков острой фазы воспаления;
- содержание инсулина, С-пептида, глюкагона.
- Клинический анализ крови.
- Клинический анализ мочи (активность амилазы, липазы, глюкозы).
Повышение концентрации амилазы, липазы, трипсина и его ингибиторов в сыворотке крови, а также амилазы, липазы в моче отражает активность воспалительного процесса в поджелудочной железе и свидетельствует о панкреатите. Амилаза входит в группу индикаторных ферментов. Уровень амилаземии у здоровых детей – величина постоянная. Показатель активности амилазы поддерживает почечная и внепочечная элиминация фермента, он практически не зависит от функционального состояния других ферментопродуцирующих органов. Определение активности амилазы в моче – информативный и удобный скрининг-тест при заболеваниях поджелудочной железы. Длительно регистрируемое повышение активности амилазы в моче даже на фоне нормальной концентрации фермента в крови может свидетельствовать об осложнённом течении хронического панкреатита или формировании ложной кисты. При остром панкреатите содержание амилазы в крови и моче увеличивается в 10 раз и более. Частота обнаружения гиперферментемии зависит от фазы болезни и сроков поступления пациента в стационар. Информативно исследование изоферментов амилазы, особенно при нормальной общей амилазной активности.
Нормальная или незначительно повышенная активность ферментов в крови и моче у больных не исключает хронического процесса в поджелудочной железе. В этом случае для диагностики хронического панкреатита используют провокационные тесты: исследуют активность сывороточных ферментов натощак и после стимуляции. Гиперферментемия («феномен уклонения») после введения раздражителей может свидетельствовать о патологическом процессе в железе или препятствии оттоку панкреатического сока. Доказана высокая диагностическая информативность исследования активности эластазы в крови, повышающейся раньше и сохраняющейся дольше, чем изменения активности других панкреатических ферментов.
Экзокринная недостаточность поджелудочной железы при микроскопическом исследовании фекального мазка характеризуется увеличением содержания нейтрального жира (стеаторея) и непереваренных мышечных волокон (креаторея). При лёгкой степени поражения поджелудочной железы копрограмма может быть не изменена.
В настоящее время широко распространено определение фекальной эластазы-1, включённое в группу стандартных методов исследования поджелудочной железы. Эластаза-1 не разрушается при пассаже через кишечник, на данный показатель не влияет приём панкреатических ферментов. Иммуноферментный метод диагностики эластазы-1 информативней, высокоспецифичен (93%) и позволяет оценить степень нарушения внешнесекреторной функции. Содержание эластазы-1 в норме составляет 200-550 мкг/г кала, при умеренной экзокринной недостаточности 100-200 мкг/г. при тяжёлой степени – менее 100 мкг/г.
Функциональные методы исследования поджелудочной железы
Ведущая роль в изучении состояния железы принадлежит функциональным методам, чаще всего используют прямые тесты оценки внешней секреции. Прямые методы изучения панкреатической секреции – определение концентрации панкреатических ферментов, бикарбонатов в дуоденальном секрете или панкреатическом соке в базальных условиях (натощак) и после введения различных стимуляторов, что позволяет оценить резервные возможности органа.
Наиболее полное представление о внешнесекреторной деятельности поджелудочной железы даёт исследование с интестинальными гормонами (стимуляторами секреции) секретином (1 ЕД/кг) и панкреозимином (1 ЕД/кг). Секретин-панкреозиминовый тест – «золотой стандарт» диагностики патологии поджелудочной железы, необходимый для верификации диагноза хронический панкреатит.
Нарушения секреторной функции могут быть охарактеризованы 3 патологическими типами панкреатической секреции:
- гиперсекреторный тип – повышение концентрации панкреатических ферментов при нормальном или увеличенном объёме секреции и содержании бикарбонатов. Встречается при обострении панкреатита, отражает начальные неглубокие воспалительные изменения в поджелудочной железе, связанные с гиперфункцией ацинарных клеток;
- гипосекреторный тип – снижение активности ферментов на фоне нормального или пониженного объёма сока и бикарбонатов, свидетельствующее о качественной недостаточности панкреатической секреции. Часто возникает при хроническом панкреатите, протекающем с фиброзными изменениями в органе;
- обтурационный тип – уменьшение количества панкреатического сока при любом содержании ферментов и бикарбонатов. Этот вариант секреции возникает при обтурации протоков поджелудочной железы (стенозирующий папиллит, дуоденит, спазм сфинктера Одди, холедохолитиаз, обтурация фатерова соска, аномалии протоков и др.).
Первые 2 типа можно рассматривать как переходные, отражающие разные стадии прогрессирования воспалительных изменений в железе. У детей чаще происходит нарушение ферменто-синтезирующей функции поджелудочной железы, снижение содержания бикарбонатов и секреции можно наблюдать только при выраженной панкреатической недостаточности.
Все перечисленные патологические типы секреции отражают различную степень функционально-морфологических изменений поджелудочной железы, что обеспечивает дифференцированный подход к лечению.
Непрямой метод изучения панкреатической секреции, включающий определение активности панкреатических ферментов в дуоденальном соке после пищевой стимуляции (Лунд-тест) и при введении раздражителей поджелудочной железы внутрь, не получил распространения в педиатрической практике ввиду малой чувствительности методики и сложности оценки конечных продуктов гидролиза.
Инструментальные исследования
К инструментальным методам исследования поджелудочной железы относят трансабдоминальное УЗИ, эндоскопическую ультрасонографию, КТ, МРТ, эндоскопическую ретроградную панкреатохолангиографию. Не утратили своего значения обзорная рентгенография брюшной полости (диагностика кальцинатов в проекции поджелудочной железы) и рентгеноконтрастное исследование верхних отделов ЖКТ – один из этапов оценки анатомо-топографических взаимоотношений органов гастродуоденохоледохопанкреатического комплекса.
УЗИ поджелудочной железы – ведущий метод диагностики морфологических изменений в железе, позволяющий установить изменение размеров, эхо-плотности, наличие гипо- и гиперэхогенных образований, состояние протоковой системы. При рецидивирующем течении хронического панкреатита контур железы часто бывает неровным, паренхима уплотнена, содержит гиперэхогенные участки (фиброз или микрокальциноз). Нередко диагностируют кисты. Повторные УЗИ позволяют оценить эффективность лечения, обнаружить осложнения и определить прогноз. Ультразвуковая семиотика панкреатита зависит от степени и стадии патологического процесса.
Разработана новая методика качественной оценки морфологической структуры поджелудочной железы с применением физиологической нагрузки (патент № 2163464, 2001). С этой целью рассчитывают соотношение суммы размеров железы после пищевой нагрузки к сумме этих показателей натощак. Прирост суммы линейных размеров поджелудочной железы после приёма стандартного завтрака менее 5% свидетельствует о высокой вероятности хронического панкреатита. При увеличении размеров на 6-15% диагностируют реактивный панкреатит. Соотношение свыше 16% – показатель нормальной постпрандиальной реакции поджелудочной железы.
При эндоскопической ретроградной панкреатохолангиографии детально изучают протоковую систему поджелудочной железы и желчевыводящих протоков. На панкреатохолангиограммах можно увидеть различные аномалии развития протоков железы, неровность контуров в виде стенозов и расширений, задержку контраста или ускоренное опорожнение протоков, отложение кальция внутри протоков, обызвествление паренхимы поджелудочной железы. Одновременно диагностируют изменения жёлчных путей.
Эндоскопическая ультрасонография позволяет провести осмотр двенадцатиперстной кишки в целях обнаружения эрозий, язв или дивертикулов, зону фатерова соска – в целях диагностики папиллита, оценить состояние билиарного и панкреатического протоков.
Основные показания к КТ и магнитно-резонансной холангиопанкреатографии – осложнённое течение хронического панкреатита подозрение на объёмный процесс в поджелудочной железе и смежных органах пищеварения.
Дифференциальная диагностика
Необходимый и сложный этап диагностики хронического панкреатита у детей – исключение ряда заболеваний, протекающих со сходными симптомами: муковисцидоз, эрозивно-язвенные поражения желудка и двенадцатиперстной кишки, болезни желчевыводящих путей (холелитиаз, холангиты, аномалии развития). Трудности возникают при дифференциальной диагностике с болезнями тонкой кишки, при выраженном синдроме мальабсорбции (целиакия, дисахаридазная недостаточность, хронический энтерит и др.). Установить окончательный диагноз удаётся при последовательном выполнении диагностического протокола, подтверждающего патологию поджелудочной железы. Для хронического панкреатита характерны болевой синдром, внешнесекреторная недостаточность, воспалительно-дистрофический процесс (положительный амилазный, эластазный и другие тесты) и изменение структуры поджелудочной железы (УЗИ, КТ, эндоскопическая ретроградная панкреатохолангиография и др.).
Дифференциальный диагноз диспанкреатпизма, реактивного и хронигеского панкреатитов
Признак | Диспанкреатизм | Реактивный панкреатит | Хронический панкреатит |
Определение | Обратимые нарушения функции без морфологических изменений | Интерстициальный ОП на фоне гастродуоденальных или билиарных заболеваний | Воспалительно-дегенеративный процесс с развитием фиброза и экзокринной недостаточности |
Боли | Нестойкие, разлитые | Интенсивные, над пупком и левее, иррадиирующие влево и в спину | Рецидивы болей или слабые постоянные боли |
Болезненность | Эпигастрии, подреберья, точка Мейо-Робсона | Зоны: Шоффара, Губер-грица; точки: Кача, Мейо-Робсона | Зоны: Шоффара, Губергрица; точки Кача, Мейо-Робсона |
Диспепсические расстройства | Тошнота, метеоризм, отрыжка | Тошнота, рвота, метеоризм, иногда кратковременная диарея | Полифекалия, стул кашицеобразный, блестящий, иногда чередование поносов и запоров |
Копрограмма | Норма | Норма или непостоянная стеаторея | Стеаторея нейтральным жиром, реже с креатореей |
Амилаза крови и мочи | Непостоянно повышена | Повышена | Может быть повышенной или нормальной |
УЗИ | Увеличение размеров частей поджелудочной железы (могут быть нормальными) | Увеличение поджелудочной железы, нечеткие контуры, снижение эхогенности | Гиперэхогенность поджелудочной железы, изменение формы, размеров, контуров, расширение Вирсунгова протока |
ЭГДС | Признаки дуоденита, папиллита | Признаки дуоденита, папиллита | Возможны варианты |
Показания к консультации других специалистов
При тяжёлом состоянии больного хроническим панкреатитом, упорном болевом абдоминальном синдроме, развитии осложнений показана консультация детского хирурга, эндокринолога. Наличие объёмного процесса в железе требует консультации детского онколога. Для подтверждения наследственного характера панкреатита рекомендована консультация генетика.
При сопутствующих заболеваниях других органов и систем необходима консультация врачей соответствующих специальностей (пульмонолога, эндокринолога, нефролога, невролога и др.).
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Панкреатит – Диагностика и лечение
Диагноз
Тесты и процедуры, используемые для диагностики панкреатита, включают:
- Анализы крови для поиска повышенного уровня ферментов поджелудочной железы
- Тесты на стул при хроническом панкреатите для измерения уровня жира, который может указывать на то, что ваша пищеварительная система не усваивает питательные вещества должным образом
- Компьютерная томография (КТ) для поиска камней в желчном пузыре и оценки степени воспаления поджелудочной железы
- УЗИ брюшной полости для поиска воспаления желчных камней и поджелудочной железы
- Эндоскопическое ультразвуковое исследование для выявления воспаления и закупорки в протоке поджелудочной железы или желчного протока
- Магнитно-резонансная томография (МРТ) для выявления нарушений в желчном пузыре, поджелудочной железе и протоках
Ваш врач может порекомендовать другие анализы, в зависимости от вашей конкретной ситуации.
Дополнительная информация
Показать больше связанной информацииЛечение
Первоначальное лечение в больнице может включать:
Пост. В больнице вы перестанете есть на пару дней, чтобы дать поджелудочной железе шанс на выздоровление.
После того, как воспаление в поджелудочной железе контролируется, вы можете начать пить прозрачные жидкости и есть мягкую пищу. Со временем вы можете вернуться к своей обычной диете.
Если ваш панкреатит сохраняется и вы по-прежнему испытываете боль во время еды, ваш врач может порекомендовать вам питательную трубку.
- Средства от боли. Панкреатит может вызвать сильную боль. Ваша медицинская команда даст вам лекарства, которые помогут вам справиться с болью.
- Внутривенные (в / в) жидкости. Поскольку ваше тело расходует энергию и жидкости на восстановление поджелудочной железы, вы можете стать обезвоженными. По этой причине во время пребывания в больнице вы получите дополнительные жидкости через вену в руке.
Как только ваш панкреатит под контролем, ваша медицинская команда может вылечить основную причину вашего панкреатита. В зависимости от причины вашего панкреатита, лечение может включать:
Процедуры по устранению закупорок желчных протоков. Панкреатит, вызванный суженным или заблокированным желчным протоком, может потребовать процедуры, чтобы открыть или расширить желчный проток.
- Хирургия желчного пузыря. Если желчные камни вызвали ваш панкреатит, ваш врач может порекомендовать операцию по удалению желчного пузыря (холецистэктомия).
- Хирургия поджелудочной железы. Операция может потребоваться для слива жидкости из поджелудочной железы или для удаления пораженных тканей.
- Лечение алкогольной зависимости. Питье нескольких напитков в день в течение многих лет может вызвать панкреатит. Если это является причиной вашего панкреатита, ваш врач может порекомендовать вам ввести программу лечения от алкогольной зависимости. Продолжение питья может ухудшить ваш панкреатит и привести к серьезным осложнениям.
Процедура, называемая эндоскопической ретроградной холангиопанкреатографией (ERCP), использует длинную трубку с камерой на конце для исследования поджелудочной железы и желчных протоков.Трубка передается по горлу, и камера отправляет снимки вашей пищеварительной системы на монитор.
ERCP может помочь в диагностике проблем в желчном протоке и протоке поджелудочной железы и в проведении ремонта. У некоторых людей, особенно пожилых, ERCP также может привести к острому панкреатиту.
Дополнительные методы лечения хронического панкреатита
В зависимости от вашей ситуации хронический панкреатит может потребовать дополнительного лечения, в том числе:
Управление болью. Хронический панкреатит может вызвать постоянную боль в животе. Ваш врач может порекомендовать лекарства для контроля вашей боли и может направить вас к специалисту по боли.
Сильная боль может быть уменьшена с помощью таких методов, как эндоскопическое ультразвуковое исследование или операция по блокировке нервов, которые посылают болевые сигналы из поджелудочной железы в мозг.
- Ферменты для улучшения пищеварения. Панкреатические ферментные добавки могут помочь вашему организму расщепиться и переработать питательные вещества в продуктах, которые вы едите.Ферменты поджелудочной железы принимаются с каждым приемом пищи.
- Изменения в вашем рационе. Ваш врач может направить вас к диетологу, который поможет вам спланировать пищу с низким содержанием жиров и высоким содержанием питательных веществ.
Клинические испытания
Изучите исследования клиники Майо, тестирующие новые методы лечения, вмешательства и тесты в качестве средства для предотвращения, выявления, лечения или лечения этого заболевания.
Образ жизни и домашние средства
После того, как вы покинете больницу, вы можете предпринять шаги для продолжения выздоровления от панкреатита, например:
- Бросить пить алкоголь. Если вы не можете самостоятельно отказаться от употребления алкоголя, обратитесь к врачу за помощью. Ваш врач может направить вас в местные программы, которые помогут вам бросить пить.
- Бросить курить. Если ты куришь, бросай. Если ты не куришь, не начинай. Если вы не можете бросить курить самостоятельно, обратитесь к врачу за помощью. Лекарства и консультации помогут вам бросить курить.
- Выберите обезжиренную диету. Выберите диету, которая ограничивает жир и подчеркивает свежие фрукты и овощи, цельное зерно и нежирный белок.
- Пейте больше жидкости. Панкреатит может вызвать обезвоживание, поэтому пейте больше жидкости в течение дня. Это может помочь держать при себе бутылку с водой или стакан с водой.
Альтернативная медицина
Альтернативная терапия не может лечить панкреатит, но некоторые альтернативные методы лечения могут помочь вам справиться с болью, связанной с панкреатитом.
Люди с хроническим панкреатитом могут испытывать постоянную боль, которую нелегко контролировать с помощью лекарств.Использование дополнительной и альтернативной медицины вместе с назначенными врачом лекарствами может помочь вам лучше контролировать боль.
Примеры альтернативных методов лечения, которые могут помочь вам справиться с болью:
- Медитация
- Релаксационные упражнения
- Йога
- Иглоукалывание
Подготовка к вашему приёму
Начните с посещения своего семейного врача или врача общей практики, если у вас есть какие-либо признаки или симптомы, которые вас беспокоят.Если ваш врач подозревает, что у вас может быть панкреатит, вас могут направить к врачу, который специализируется на пищеварительной системе (гастроэнтеролог).
Поскольку встречи могут быть короткими, и потому что часто есть что обсудить, хорошей идеей будет быть хорошо подготовленным. Вот некоторая информация, которая поможет вам подготовиться и узнать, чего ожидать от вашего врача.
что можно сделать
- Знайте о любых ограничениях предварительной записи. Когда вы записываетесь на прием, обязательно спросите, нужно ли вам заранее что-то делать, например ограничивать диету.
- Запишите любые симптомы, с которыми вы столкнулись, , включая те, которые могут показаться не связанными с причиной, по которой вы запланировали встречу.
- Запишите ключевую личную информацию, , включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, , а также любых витаминов или добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга. Иногда бывает сложно усвоить всю информацию, предоставленную во время встречи. Кто-то, кто сопровождает вас, может вспомнить то, что вы пропустили или забыли.
- Запишите вопросы, чтобы задать своему врачу.
Для панкреатита, некоторые основные вопросы, которые следует задать своему врачу, включают:
- Что, вероятно, вызывает мои симптомы или состояние?
- Каковы другие возможные причины моих симптомов или состояния?
- Какие тесты мне нужны?
- Возможно ли мое состояние временное или хроническое?
- Какой лучший курс действий?
- Какие альтернативы первичному подходу вы предлагаете?
- У меня есть другие заболевания.Как я могу лучше всего справиться с панкреатитом вместе с этими условиями?
- Есть ли какие-то ограничения, которым я должен следовать?
- Должен ли я обратиться к специалисту? Сколько это будет стоить, и покроет ли это моя страховка?
- Есть ли общая альтернатива лекарству, которое вы прописываете?
- Есть ли какие-нибудь брошюры или другие печатные материалы, которые я могу взять с собой? Какие сайты вы рекомендуете?
- Что будет определять, следует ли мне планировать повторный визит?
В дополнение к вопросам, которые вы готовы задать своему врачу, не стесняйтесь задавать другие вопросы.
Чего ожидать от врача?
Ваш доктор, вероятно, задаст вам ряд вопросов. Готовность ответить на них может дать больше времени для освещения вопросов, которые вы хотите рассмотреть. Ваш доктор может спросить:
- Когда вы впервые начали испытывать симптомы?
- Ваши симптомы были постоянными или случайными?
- Насколько серьезны ваши симптомы?
- Что, если что-нибудь, кажется, улучшает ваши симптомы?
- Что, если что-нибудь, кажется, ухудшает ваши симптомы?
- Были ли у вас эти симптомы раньше?
- Был ли у вас диагноз панкреатита в прошлом?
- Вы пьете алкоголь? Если да, сколько и как часто вы пьете?
- Вы начали какие-либо новые лекарства, прежде чем ваши симптомы начались?
- Есть ли в семье какие-либо заболевания поджелудочной железы?
Несмотря на то, что боль при панкреатите часто проходит сама по себе, хронический панкреатит может быть серьезным, опасным для жизни заболеванием.

Боль в верхней части живота является наиболее распространенным симптомом хронического панкреатита, который может вызвать серьезные, опасные для жизни проблемы.
B. Boissonnet / Alamy
Панкреатит, воспаление поджелудочной железы, бывает двух форм: острый и хронический.
Острый панкреатит является наиболее распространенной формой состояния и часто проходит после нескольких дней лечения.
Хронический панкреатит, с другой стороны, является длительным заболеванием, которое может вызывать серьезные и опасные для жизни проблемы.
Распространенность хронического панкреатита в мире составляет около 50 на 100 000 человек, согласно отчету, опубликованному в июле 2013 года в журнале Gastroenterology . (1)
Он влияет на мужчин больше, чем на женщин, и чаще всего встречается у людей среднего возраста.
Каковы причины хронического панкреатита?
Поджелудочная железа, которая находится в верхней левой части живота, выполняет две основные функции: она производит пищеварительные ферменты, которые направляются в тонкий кишечник для содействия пищеварению, и выделяет инсулин, глюкагон и другие гормоны, которые помочь регулировать уровень сахара в крови.
Панкреатит (как острый, так и хронический) возникает, когда пищеварительные ферменты активируются в поджелудочной железе и начинают переваривать ткани поджелудочной железы, что приводит к воспалительной реакции.
Долгосрочное, интенсивное употребление алкоголя является наиболее частой причиной хронического панкреатита. По некоторым данным, согласно отчету American Family Physician, хроническое употребление алкоголя составляет до 70% случаев хронического панкреатита у взрослых. (2)
Другие потенциальные причины и факторы риска хронического панкреатита описаны в этой системе классификации TIGAR-O мнемоника:
- T оксико-метаболическая
- I диопатическая (неизвестные причины)
- G enetic
- A утоиммунный
- R острый и тяжелый острый панкреатит
- O бструктивный
Токсично-метаболические причины и факторы риска хронического панкреатита включают в себя:
- Алкоголь
- Табак (курение является фактор риска хронического панкреатита)
- Хроническая почечная недостаточность
- Гиперлипидемия и гипертриглицеридемия (повышенный уровень липидов или жира в крови)
- Гиперкальциемия (повышенный уровень кальция в крови)
- Токсины
- Различные виды лекарств, такие как статины, стероиды, вальпроевая кислота, оральные контрацептивы и интерферон
Генетический кальций Использование хронического панкреатита связано с мутациями нескольких генов.К ним относятся:
- PRSS1 (наследственный панкреатит)
- CFTR (присутствует у пациентов с муковисцидозом)
- SPINK1 (3)
Аутоиммунные причины хронического панкреатита связаны с аутоиммунными заболеваниями, такими как:
Обструктивные причины хронический панкреатит включает состояния, которые блокируют проток поджелудочной железы, такие как опухоли; дивизия – врожденный дефект, при котором проток поджелудочной железы не образуется; и расстройства, вовлекающие сфинктер Одди, мышцу, которая контролирует поток пищеварительных соков через протоки из печени и поджелудочной железы в тонкую кишку.
СВЯЗАННЫЕ: 5 неожиданных способов Псориатический артрит может повлиять на ваше здоровье
Каковы симптомы хронического панкреатита?
Наиболее распространенным симптомом хронического панкреатита является боль в верхней части живота. На самом деле, боль является основным симптомом для 85-90 процентов людей с хроническим панкреатитом, согласно отчету, опубликованному в The Lancet . (4)
Эта боль может быть постоянной или возникать в течение недельных эпизодов и часто связана с тошнотой и рвотой.У многих людей он распространяется на спину и ухудшается после еды или питья, что может вызвать у них страх перед едой и питьем, что приводит к потере веса.
Боль можно частично облегчить, если вы сядете и наклонитесь вперед, или приложив тепловые компрессы к позвоночнику или верхней части живота. Как правило, боль утихает по мере обострения панкреатита, возможно, из-за того, что поджелудочная железа перестает производить разрушительные пищеварительные ферменты.
Другие симптомы хронического панкреатита могут включать:
- Хроническая потеря веса, не связанная с изменениями в привычках питания
- Диарея
- Жирный стул
- Стул глиняного цвета
Хронический панкреатит может привести к осложнениям, таким как:
- Диабет, если способность поджелудочной железы вырабатывать инсулин нарушается
- Желтуха (пожелтение глаз и кожи)
- Кальцификация поджелудочной железы, которая может потребовать хирургического вмешательства
- Псевдокисты или заполненные жидкостью мешочки, которые развиваются в поджелудочной железе, которые может разорваться и вызвать инфекцию
- Рак поджелудочной железы (редко)
- Недоедание
Как диагностируется хронический панкреатит?
Хронический панкреатит легко диагностируется как острый панкреатит, потому что их симптомы схожи.Но существует ряд тестов для диагностики хронического панкреатита, в том числе:
Существуют также тесты для диагностики конкретных причин хронического панкреатита. Например, в сывороточных тестах на IgG4 выявляются антитела, связанные с аутоиммунным панкреатитом.
Цели лечения хронического панкреатита включают снятие боли, предотвращение повторяющихся симптомов, лечение осложнений, таких как диабет и недоедание, и помощь в пищеварении.
Лечение хронического панкреатита может включать:
- Воздержание от алкоголя и курения
- Обезболивающее, включая опиоиды при сильной боли
- Стероиды для быстрого облегчения симптомов при аутоиммунном панкреатите
- Диетические изменения, в том числе ограничение жиров, употребление в пищу меньше ( но чаще) приемы пищи и ограничение кофеина
- Инсулин для лечения диабета
- Добавки панкреатических ферментов для пищеварения (очень часто при хронической диарее или жирном стуле)
- Операции по удалению закупорки или дренирования псевдокист
Иногда врачи назначить антиоксидантную терапию для облегчения боли при хроническом панкреатите, но неясно, является ли это лечение эффективным.
СВЯЗАННЫЕ: Ваш 8-шаговый ежедневный контрольный список диабета
Что такое диета поджелудочной железы?
Хотя не существует какой-либо конкретной стандартной диеты, рекомендованной для людей с хроническим панкреатитом, врачи разработали некоторые общие правила питания.
Если у вас хронический панкреатит, следует избегать употребления алкоголя и продуктов с высоким содержанием жиров, поскольку они могут облагать налогом уже переутомленную поджелудочную железу.
Вы можете снизить риск возникновения панкреатита, в первую очередь, придерживаясь здоровой диеты с низким содержанием жиров.По данным Национального института диабета, болезней органов пищеварения и почек, регулярное употребление в пищу продуктов с высоким содержанием жиров может привести к повышению уровня жира в крови. (5)
Национальный институт здоровья утверждает, что пациенты с панкреатитом должны потреблять не более 30 граммов жира в день. (6) Рекомендуется также есть от четырех до шести небольших приемов пищи в день, чтобы избежать нагрузки на пищеварительную систему.
Поскольку хронический панкреатит затрудняет усвоение питательных веществ организмом, ваш врач будет работать с вами для предотвращения недоедания.Недостаток витаминов в результате хронического панкреатита может привести к остеопорозу и другим проблемам, поэтому вы будете регулярно проходить тестирование, и ваш врач может назначить вам поливитамины и другие добавки.
Поддержание гидратации также важно. По словам Национального фонда поджелудочной железы, обезвоживание может вызвать воспаление, поэтому всегда держите при себе бутылку воды. (7)
Если у вас возникают обострения, ваш врач может посоветовать вам поститься в течение нескольких дней, чтобы дать поджелудочной железе возможность отдохнуть или придерживаться прозрачной жидкой диеты.Прозрачные жидкости могут включать в себя:
- Бульон
- Яблочный сок
- Белый виноградный сок
- Желатин
СВЯЗАННЫЕ: Лучшие продукты для лечения диабета, помогающие бороться с жирами живота
Дополнительное сообщение от Карлин Бауэр.
.% PDF-1.5 % 1127 0 объектов > endobj Xref 1127 87 0000000016 00000 n 0000003267 00000 n 0000003656 00000 n 0000003692 00000 n 0000003778 00000 n 0000003854 00000 n 0000003931 00000 n 0000004008 00000 n 0000004084 00000 n 0000004163 00000 n 0000004196 00000 n 0000004297 00000 n 0000004326 00000 n 0000004446 00000 n 0000005079 00000 n 0000005526 00000 n 0000005716 00000 n 0000006023 00000 n 0000006310 00000 n 0000006757 00000 n 0000006934 00000 n 0000007483 00000 n 0000007880 00000 n 0000008336 00000 n 0000008729 00000 n 0000008819 00000 n 0000009116 00000 n 0000009404 00000 n 0000009517 00000 n 0000009632 00000 n 0000009721 00000 n 0000010219 00000 n 0000010637 00000 n 0000011171 00000 n 0000011481 00000 n 0000011851 00000 n 0000012267 00000 n 0000012791 00000 n 0000013410 00000 n 0000014959 00000 n 0000016356 00000 n 0000017756 00000 n 0000017844 00000 n 0000018491 00000 n 0000019172 00000 n 0000019648 00000 n 0000020430 00000 n 0000020817 00000 n 0000021381 00000 n 0000021479 00000 n 0000022243 00000 n 0000022867 00000 n 0000023327 00000 n 0000023904 00000 n 0000024002 00000 n 0000025437 00000 n 0000026009 00000 n 0000026097 00000 n 0000026668 00000 n 0000027160 00000 n 0000028821 00000 n 0000030521 00000 n 0000030916 00000 n 0000032409 00000 n 0000033549 00000 n 0000034673 00000 n 0000038809 00000 n 0000043579 00000 n 0000048890 00000 n 0000052814 00000 n 0000053121 00000 n 0000058084 00000 n 0000064768 00000 n 0000066801 00000 n 0000070311 00000 n 0000070842 00000 n 0000071313 00000 n 0000072578 00000 n 0000072911 00000 n 0000073273 00000 n 0000074937 00000 n 0000075272 00000 n 0000075666 00000 n 0000076884 00000 n 0000077194 00000 n 0000003064 00000 n 0000002036 00000 n прицеп ] / Предыдущая 1227875 / XRefStm 3064 >> startxref 0 %% EOF 1213 0 объектов > поток hb“`b`ra`g` €
.Клинико-лабораторная диагностика хронического панкреатита1. Введение
Хронический панкреатит (ХП) до сих пор редко диагностируется, так как симптомы неспецифичны, а обучение врачей клинической панкреатологии крайне тяжелое (26). С распространенностью 3-4 / 100 000 жителей и 10-40 / 100 000 жителей, CP является относительно распространенным заболеванием в промышленно развитых странах (16). ХП представляет собой отдаленный конец континуума заболевания между острым и хроническим панкреатитом (14).Эта глава призвана охватить основы диагностики хронического панкреатита и, в то же время, указывает на открытые вопросы для клинических исследований.
2. Клинический диагноз
Клиническая картина ХП может варьироваться в зависимости от основной этиологии, стадии заболевания и возраста пациента (5). Типичная клиническая картина СР – это картина пациента, у которого после многих лет злоупотребления алкоголем и курением, а также в анамнезе периодических болей в животе развивается стеаторея и общее недоедание.Вместе с потерей веса и вздутием живота, это четыре основных симптома хронического панкреатита и экзокринной недостаточности поджелудочной железы ( Таблица 1 ). На поздней стадии диагноз легко установить, так как морфологические изменения можно легко увидеть при любом виде визуализации.
Описание клинической картины и клинического диагноза не изменилось со времен инаугурационных описаний Гюльзова (9) и позднее Аммана (1, 2). Однако из четырех основных симптомов боль в животе является наиболее распространенной и представляет собой симптом, характерный для широкого спектра заболеваний брюшной полости и за ее пределами (5, 22).На более поздних стадиях боль в поджелудочной железе может стать независимой от воспалительного процесса в поджелудочной железе (4).
Самая важная проблема для врача – думать о поджелудочной железе как об источнике этих симптомов. Как только эта связь установлена, и соответствующие лабораторные тесты (ниже) и визуализация сделаны, диагноз CP может быть легко установлен – или проигнорирован.
Итак, нет единого симптома, патогномоничного хроническому панкреатиту, то есть диагноз не может быть установлен исключительно на основании клинических симптомов.Однако у указанного загадочного пациента клинический диагноз все еще весьма вероятен.
При физическом осмотре признаки могут быть тонкими. У пациентов, не сообщающих о боли, может быть болезненность живота при пальпации. Область головы / тела легко пальпируется против позвонка. Особой процедурой является глубокая пальпация поджелудочной железы, когда пациент поворачивается вправо, больше к селезенке (маневр Маллета-Гая), что может быть единственным положительным результатом (15). Пальпируемая резистентность, обусловленная псевдокистами поджелудочной железы, может быть типичной находкой (после острого эпизода).В случае (изолированного) тромбоза селезеночной вены может пальпироваться увеличенная селезенка (спленомегалия) (также лучше всего в положении справа). Редким, но типичным признаком у пациентов с длительным ДЦП и болью может быть марморизованная кожа на животе, которая затем называется Erythema ab igne : это является результатом повторного нанесения грелки на желудок в попытке облегчить боль ( 21). Другими неспецифическими показателями, подтверждающими диагноз, могут быть признаки злоупотребления никотином (окраска пальцев и иногда борода) или злоупотребления алкоголем (плохая гигиена полости рта, foetor ex ore ), а также любые признаки недоедания, указывающие на недоедание (низкий ИМТ, тонкий кожная складка, поврежденная кожа / ногти, периоральные неровности и т. д.).
3. Сывороточные маркеры
Общие маркеры
Обычные маркеры воспаления, то есть повышенная скорость оседания эритроцитов (СОЭ) и повышенные лейкоциты (WBC), не используются для установления диагноза ХП. В зависимости от характера соответствующей формы заболевания, стадии и момента времени они могут быть или не быть повышенными. Поскольку хронический панкреатит является тлеющим заболеванием с субклиническим воспалением, прогрессирующим в поджелудочной железе, обычные сывороточные маркеры воспаления не будут повышены.
Панкреатические ферменты
Семьдесят семь лет назад было заявлено, что «повышенная амилаза стала краеугольным камнем в диагностике панкреатита» (7). Хотя специфичность сывороточной амилазы и липазы к хроническому панкреатиту является приемлемой, в диапазоне от 90% до 95% их чувствительность чрезвычайно низкая и колеблется около 10%. Как следствие, сывороточные маркеры не могут быть использованы для установления диагноза хронического панкреатита. Существует много возможных причин повышенного уровня амилазы и липазы в сыворотке и, следовательно, повышенные уровни у пациентов с болями в животе имеют низкую специфичность для хронического панкреатита (8).Сывороточная эластаза-1 полезна при остром панкреатите (29), но не имеет лучших показателей при хроническом панкреатите (10).
Трипсиноподобная активность в плазме считается чувствительным и специфическим маркером раннего (легкого) хронического панкреатита; однако единственное исследование в этой популяции пациентов включало 16 пациентов и имело некоторые методологические неоднозначности (13). Предполагается также, что концентрации трипсиногена являются хорошим индикатором хронического панкреатита (24). Хотя трипсиноподобная активность в плазме и концентрация трипсиногена повышены у четверти пациентов с установленным хроническим панкреатитом, они остаются нормальными при раннем хроническом панкреатите.Хотя мы не смогли продемонстрировать существенные различия для абсолютных значений катионного (PRSS1) и анионного трипсиногена (PRSS2) (18) в AIP, CP и здоровых контролях, мы обнаружили изменение в соотношении PRSS1-PRSS2: у здоровых людей (соотношение 1: 3) и в AIP (соотношение 1: 2) PRSS2 доминирует (18). В не AIP CP (24) соотношение сдвигается в сторону PRSS1 (соотношение 2: 1).
Если подумать о том, как амилаза, как и любой другой пищеварительный фермент, достигает циркуляции (сыворотка) (25), ее низкая специфичность и чувствительность не удивительны.После массивного повреждения экзокринной ткани поджелудочной железы, то есть утечки через мертвые клетки, уровень сыворотки значительно повышается; однако это состояние не является показателем хронического панкреатита, а скорее острого панкреатита.
Ферменты поджелудочной железы ниже нижнего уровня нормы (LLN) обычно выявляются у пациентов с ХП. При обнаружении такой LLN-амилазы можно ожидать прогрессирующего хронического панкреатита со значительной, если не тяжелой, экзокринной недостаточностью поджелудочной железы (20). Однако более новые исследования, сравнивающие уровни сывороточного фермента поджелудочной железы с фекальной эластазой-1 (см. Ниже) и другие тесты функции поджелудочной железы, отсутствуют.
Другие многообещающие маркеры, такие как белок поджелудочной железы (27) и прокарбоксипептидаза B (23), также не выполнили свои обещания в качестве чувствительных маркеров хронического панкреатита.
Взятые вместе, ни общий маркер, ни сывороточные уровни панкреатических ферментов не могут быть использованы для установления диагноза ХП.
Маркеры недоедания
Поскольку хронический панкреатит не может быть диагностирован с помощью анализов крови, результирующее недоедание может быть диагностировано в тех случаях, когда у пациента с ХП уже развивается экзокринная недостаточность поджелудочной железы (PEI).В области недоедания ряд показателей сыворотки устанавливается в качестве маркеров, указывающих на недоедание ( Таблица 2 ). Они оказались полезными при хроническом панкреатите для прогнозирования экзокринной недостаточности поджелудочной железы (17) и коррелируют с другими симптомами недоедания, такими как остеопороз (11).
4. Другие маркеры
Для диагностики (хронического) панкреатита можно использовать некоторые другие биологические жидкости. Один из них – сок поджелудочной железы, собранный во время ERCP или в двенадцатиперстной кишке, стимулированный после инъекции секретина.В попытке описать маркеры из образцов панкреатического сока мы не смогли обнаружить никаких различий с 2D-PAGE высокого разрешения (28). Цитологический анализ не выявил ничего диагностически значимого для установления диагноза ХП, однако он может помочь выявить лиц с риском развития рака поджелудочной железы (19).
Фекальная эластаза-1 (FE-1), маркер экзокринной недостаточности поджелудочной железы (PEI), также может быть измерена. Однако сам по себе FE-1 не является специфическим, то есть он не может быть использован для установления диагноза хронического панкреатита, а представляет собой скрининг-тест (6).Это довольно грубый маркер, который, если положительный результат (ниже 200 мкг / г) составляет диагноз PEI и при этом подтвердит диагноз любого вида хронического панкреатита. Порог обсуждается (3), особенно у пациентов, не подвергшихся операции на поджелудочной железе, однако результат <100 мкг / г можно с уверенностью считать показательным для значительной, если не тяжелой экзокринной недостаточности поджелудочной железы в соответствии с последними европейскими рекомендациями (12) ,
5. Заключение
Существуют клинические симптомы, свидетельствующие о хроническом панкреатите, однако ни один из них не является специфическим или даже патогномоничным.Они должны заставить врача думать о поджелудочной железе как об источнике симптомов у пациентов. Лабораторные анализы также в лучшем случае показательны: не существует положительного теста, подтверждающего диагноз ХП. Очень низкие (LLN) ферменты сыворотки поджелудочной железы могут быть признаком значительной экзокринной недостаточности поджелудочной железы (PEI) с хроническим панкреатитом (CP) в качестве основной этиологии. То же самое относится и к низкой фекальной эластазе как показателю PEI и CP, которые являются наиболее частой причиной.
6. Список литературы
- Ammann RW .Клиника и дифференциальный диагноз панкреатита. Dtsch Med Wchnschr 110: 1322-1327, 1980. PMID: 7003706.
- Ammann RW, Akovbiantz A, Largiader F и Schueler G . Течение и исход хронического панкреатита. Продольное исследование смешанной медико-хирургической серии из 245 пациентов. Гастроэнтерология 86 (5 Pt 1): 820-828, 1984. PMID: 6706066.
- Бенини L, Амодио А, Кампаньола Р, Аджиаро F, Кристофори С, Миччоло Р и др. Фекальная эластаза-1 полезна для выявления стеатореи у пациентов с заболеваниями поджелудочной железы, но не после резекции поджелудочной железы. Панкреатология 13 (1): 38-42, 2013. PMID: 23395568.
- Джейхан Г.О., Михальский С.В., Демир И.Э., Мюллер М.В. и Фрисс Н . Поджелудочная боль. Best Pract Res Clin Гастроэнтерол 22 (1): 31-44, 2008. PMID: 18206811.
- Di Lorenzo C, Colletti RB, Lehmann HP, Boyle JT, Gerson WT, Hyams JS, et al. Хроническая боль в животе у детей: технический отчет Американской академии педиатрии и Североамериканского общества детской гастроэнтерологии, гепатологии и питания. J Pediatr Gastroenterol Nutr 40 (3): 249-261, 2005. PMID: 15735476.
- Domingues-Munoz JE, Frulloni L, Hardt P, Lerch MM, Levy P и Löhr JM . Возможность скрининга хронического панкреатита и экзокринной недостаточности поджелудочной железы с использованием теста фекальной эластазы-1. Панкреатология в печати, 2016.
- Elman R, Arneson N и Graham EA . Значение оценки амилазы крови в диагностике заболеваний поджелудочной железы. Arch Surg 19: 943-967, 1929.
- Frulloni L, Patrizi F, Bernardoni L и Cavallini G . Панкреатическая гиперэнзимемия: клиническое значение и диагностический подход. Журнал поджелудочной железы 6 (6): 536-551, 2005. PMID: 16286704.
- Gülzow M . Erkrankungen des exkretorischen Панкреас. Erkrankungen des exkretorischen Панкреас. Йена, ВЭБ Густав Фишер, 1975.
- Gunkel U, Bitterlich N и Keim V . Значение комбинаций тестов функции поджелудочной железы для прогнозирования легкого или умеренного хронического панкреатита. Z Gastroenterol 39 (3): 207-211, 2001. PMID: 11324137.
- Haas SL, Krins S и Löhr JM . Изменение метаболизма костей и плотности костей у пациентов с хроническим панкреатитом и экзокринной недостаточностью поджелудочной железы. подано , 2014.
- HaPanEU . UEG Доказательные руководства для диагностики и терапии хронического панкреатита. UEGJ в печати, 2016.
- Hernandez CA, Nicolas JC, Fernandez J и Pizarro P .Определение трипсиноподобной активности в плазме у здоровых людей, пациентов с хроническим алкогольным панкреатитом легкой и средней степени тяжести и пациентов с не желтушным раком поджелудочной железы. Dig Dis Sci 50 (11): 2165-2169, 2005. PMID: 16240234.
- Klöppel G и Maillet B . Морфологические основы эволюции острого панкреатита в хронический панкреатит. Virch Arch A 420: 1-4, 1992. PMID: 1539444.
- Ланкиш ПГ . Клиника и прогноз хронического панкреатита.Erkrankungen des exkretorischen Панкреас. Месснер Дж., Адлер Г., Фельш У.Р. и Зингер М.В. Йена, Густав Фишер : 334-339, 1995.
- Леви П, Домингес-Муньос Э, Имрие С, Лёр М и Мезоннев Р . Эпидемиология хронического панкреатита: бремя заболевания и последствия. United European Gastroenterol J 2 (5): 345-354, 2014. PMID: 25360312.
- Линдквист Б, Домингес-Муньос Х.Е., Луасес-Регейра М, Кастинейрас-Альварино М, Нието-Гарсия Л и Иглесиас-Гарсия Ж .Пищевые маркеры сыворотки для прогнозирования экзокринной недостаточности поджелудочной железы при хроническом панкреатите. Панкреатология 12 (4): 305-310, 2012. PMID: 22898630.
- Löhr JM, Faissner R, Koczan D, Bewerunge P, Bassi C, Brors B, et al. Аутоантитела против экзокринной функции поджелудочной железы при аутоиммунном панкреатите: профилирование экспрессии генов и белков и иммуноанализ определяют ферменты поджелудочной железы как главную мишень воспалительного процесса. Американский журнал гастроэнтерологии 105 (9): 2060-2071, 2010.PMID: 20407433.
- Löhr M, Müller P, Mora J, Brinkmann B, Ostwald C, Farre A, et al. p53 и мутации K-ras в образцах панкреатического сока у пациентов с хроническим панкреатитом. Gastrointest Endosc 53 (7): 734-743, 2001. PMID: 11375580.
- Malferteiner P и Glasbrenner B . Exokrine Pankreasfunktionstests. Erkrankungen des exkretorischen Панкреас. Месснер Дж., Адлер Г., Фельш Р. и Зингер М.В. Jena / Stuttgart, G. Fischer Verlag : 147-159, 1995.
- Mok DW и Blumgart LH . Эритема и воспаление при хронической боли в поджелудочной железе: диагностический признак. J R Soc Med 77 (4): 299-301, 1984. PMID: 6232383.
- Natesan S, Lee J, Volkamer H и Thoureen T . Доказательная медицина подход к боли в животе. Emerg Med Clin North Am 34 (2): 165-190, 2016. PMID: 27133239.
- Printz H, Siegmund H, Wojte C, Schafer C, Hesse H, Rothmund M, et al. «Специфичный для поджелудочной железы белок человека» (прокарбоксипептидаза B): ценный маркер при панкреатите? поджелудочной железы 10 (3): 222-230, 1995.PMID: 7624299.
- Rinderknecht H, Stace NH и Renner IG . Влияние хронического злоупотребления алкоголем на экзокринную секрецию поджелудочной железы у человека. Dig Dis Sci 30: 65-71, 1985. PMID: 3965275.
- Rohr G . Ввод панкреатических ферментов в кровообращение. Диагностические процедуры при заболеваниях поджелудочной железы. Ditschuneit H. Berlin, Springer : 63-66, 1986.
- Schmid R . Панкреатологи: исчезающий вид? Гастроэнтерология 138 (4): 1236, 2010.PMID: 20175967.
- Schmiegel W, Burchert M, Kalthoff H, Roeder C, Butzow G, Grimm H, et al. Иммунохимическая характеристика и количественное распределение белка поджелудочной железы в сыворотке и выделениях поджелудочной железы при заболеваниях поджелудочной железы. Гастроэнтерология 99 (5): 1421-1430, 1990. PMID: 1698685.
- Wandschneider S, Fehring V, Jacobs-Emeis S, Thiesen HJ и Löhr M . Аутоиммунное заболевание поджелудочной железы: приготовление панкреатического сока для анализа протеома. Электрофорез 22 (20): 4383-4390, 2001. PMID: 11824606.
- Wilson RB, Warusavitarne J, Crameri DM, Alvaro F, Davies DJ и Merrett N . Сывороточная эластаза в диагностике острого панкреатита: проспективное исследование. ANZ J Surg 75 (3): 152-156, 2005. PMID: 15777396.
