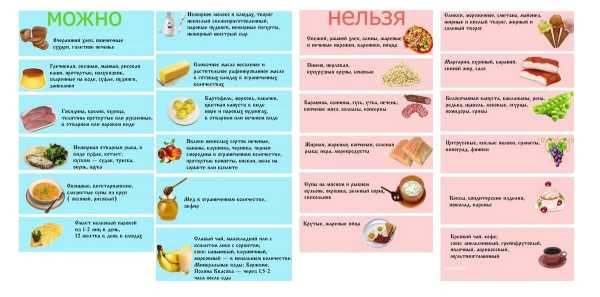
Что можно кушать при панкреатите обострение – Питание при панкреатите в период обострения: особенности диеты
Питание при панкреатите в период обострения: особенности диеты
Считается, что при лечении панкреатита, особенно в момент обострения заболевания, важным является соблюдение диетического режима. Ключевая задача этого мероприятия — снижение активности работы поджелудочной железы. Для достижения этого эффекта создан специфический комплекс питания, именуемый диета 5п (по Певзнеру): стандартная диета или вариант, когда вся еда перерабатывается в пюре (протертую кашицу).
Протертая диета назначается в момент обострения заболевания, в самый тяжелый период заболевания. Все предписанные блюда подаются больному в сильно измельченном виде, до состояния пюре.
Требования диеты 5п
- Количество потребляемых калорий составляет 1800 единиц в сутки;
- Для жиров предусмотрена суточная норма не более 60 г, белков – 80 г, углеводов – 200 г, не более 10 г соли, полтора литра жидкости;
- Суточная норма микроэлементов: магний – 500 мг, калий – 4 г, кальций – 1 г, железо – 30 мг, фосфор – 2 г, натрий – не более 4 г;
- Витаминный состав пищи должен включать: витамин В1 – 1,8-2,5 мг, витамин А – 1,5 мг, его можно заменить бета-каротином в той же дозировке, витамин С – 100-150 мг, витамин РР – 19 мг.
Пища должна легко усваиваться, поэтому диета при обострении панкреатита предполагает уменьшение поступления углеводов, отказ от жиров и употребление белков только животного происхождения. В первую неделю обострения следует убрать из рациона соль.
Для точного распределения рациона на день, следует обратиться к таблицам рекомендованных и запрещенных продуктов при панкреатите. А также иметь информацию о составе разрешенных продуктов.

Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…Читать далее
Что можно кушать и пить во время обострения
- Не крепкий чай, разбавленный молоком или с добавлением лимона; не концентрированные соки, компоты на основе сухофруктов или свежих фруктов, можно разводить концентраты водой; молоко; кисель; щелочная, минеральная вода. Напитки не должны содержать сахар. Можно применять заменитель сахара.
- Творог низкой жирности, пудинг, кисломолочная продукция с 0-1% жирности.
- Крупы, которые имеют высокую вязкость: овсянка, рисовая, ячневая и пшеничная (ограниченно).
- Первые блюда на основе овощных бульонов, с крахмалистыми овощами — морковь, картофель, тыква, кабачок. Можно добавлять макароны, каши.
- Максимум 2 яйца в день и только белковую часть, допускается лишь половина одного желтка.
- Не жирное мясо животных и птиц, рыба нежирных сортов.
- Вермишель и макароны любых видов и сортов.
- Все овощи с высоким содержанием крахмала.
- Хлеб не свежий, сухари, только из пшеничной муки, затяжное, галетное печенье.
- Сливочное масло ограничено 30 г, растительное – 15 г в день.
- Дозревшие ягоды, фрукты.

Что нельзя кушать во время обострения
- Концентрированные соки, компоты, напитки из винограда, кофе, крепкий чай, газировка.
- Свежий хлеб из любого сорта муки, сдобное и слоеное тесто.
- Продукты на основе молока с жирностью выше 2%, йогурты с консервантами, творог массового производства.
- Любые первые блюда на мясном бульоне, молоке или рыбе.
- Жареные, отварные яйца.
- Копченые, острые и жирные сорта мяса, рыбы, а также консервы, колбасы.
- Любые бобовые, перловая каша, пшено, все рассыпчатые виды круп.
- Грибы в любом виде, овощи — редька, редис, лук, чеснок, капуста.
- Сладости, джемы, варенье, шоколад.
- Любые консерванты, красители, специи.
- Противопоказано употребление алкоголя.
Важно знать! Наличие списка разрешенных продуктов — это еще не вся диета. Очень важно правильно термически и механически обрабатывать эти продукты, а также принимать пищу согласно режиму.
Диета 5п в момент обострения предполагает употребление отваренной, запеченной еды, или приготовленной на пару. Жареная и тушеная, маринованная еда — категорически запрещена. Некоторые овощи и фрукты лучше употреблять сырыми, но только в виде пюре.
Важная информация! Вся приготовленная еда должна быть теплой, овощи и фрукты – комнатной температуры, нельзя употреблять сильно горячую или холодную пищу.
Для приготовления еды лучше всего использовать тефлоновую посуду или формы из термостойкого стекла, которые не требуют смазывания поверхности жиром.
Еще один важный аспект в соблюдении данной диеты – это режим питания. Здесь речь пойдет о количестве и временных рамках приема пищи. Всю суточную норму необходимо разделить на 5 или 6 приемов, интервал при этом будет составлять в среднем 2 часа между приемами.
Обострение панкреатита весьма неприятный и болезненный физиологический процесс, который сопровождается множеством побочных симптомов. Поэтому первые два дня больному предписано голодание. Полное исключение пищи, разрешено только употребление щелочной не газированной воды до 1,5 литра в сутки. С третьего дня начинается прием протертой, щадящей пищи, малыми порциями.

Составление меню при обострениях
При составлении диетического меню для больного в период обострения панкреатита под рукой должны быть такие данные: список продуктов разрешенных и полезных, таблица калорийности, таблица содержания микроэлементов и витаминов в продуктах. Это достаточно обширная информация, но на просторах интернета эти данные имеются в свободном доступе — они помогут четко соблюдать предписания диеты.
Чем руководствоваться при составлении диетического меню:
- Каждый прием пищи должен завершать напиток.
- Первый завтрак – легкий. Хлебобулочное изделие с небольшой порцией белковой еды будет идеальным сочетанием для начала дня.
- Второй завтрак должен быть более питательным, он может включать рыбное или мясное блюдо, овощи и фрукты.
- Обеденная порция начинается с первого блюда с хлебом, дополняется любыми белковыми блюдами, фруктами, в конце – питье.
- Полдник представляет собой легкий перекус. Можно употреблять фрукты, пудинги, творог, запеканку.
- На ужин лучше всего подать сочетание мясного с гарниром, немного хлеба или сухарей. В завершении могут быть овощи, фрукты и обязательно напиток.
Во время приема пищи больному необходимо прислушиваться к своим ощущениям, регулировать порции и содержание рациона опираясь на свое состояние. Не нужно насильно доедать порцию или заставлять себя есть конкретный продукт. Для облегчения физического состояния важен и эмоциональный покой больного. Обострение панкреатита – это причина расслабиться, а не насиловать свой организм.
Уже на третий день приема протертой пищи больной чувствует себя лучше. Диета в сочетании с приемом медикаментов, прописанных специалистом, помогают болям стихнуть, начинается регенерация клеток поджелудочной железы. Через неделю можно перейти к стандартному меню диеты 5п. В рацион вводят мелко и средне нарезанные продукты, постепенно убирают пюре и протертые блюда.

Важные продукты для ускоренной реабилитации
В период обострения панкреатита важно помочь организму восстановить обменные процессы, наладить функционирование поджелудочной железы.
Важно знать! Панкреатит может легко спровоцировать сахарный диабет при отсутствии должного лечения и несоблюдении диеты.
Свёкла помогает справиться с обострением панкреатита. Этот продукт содержит вещества, в частности йод, которые важны для процесса регенерации железы. Диетологи рекомендуют первую неделю в период обострения панкреатита употреблять пюре из отварной свеклы за 1 час до завтрака, по 200 г.
Имбирь давно применяется как полезный продукт во многих отраслях здоровья. Когда панкреатит обостряется, рекомендуется употреблять имбирь сухой или свежий в виде кашицы. Натощак по одной столовой ложке до завтрака.
Клубника, содержащая витамин С, который способен накапливаться в организме, полезна при панкреатите. Умеренное количество в сезон созревания ягоды будет и профилактикой, и помощью уже больному организму. Среди фруктов и ягод можно еще выделить гранат, яблоки сладких сортов, вишню. Умеренное количество этих продуктов доставит в организм полезные элементы, которые помогают восстановлению больного органа.
Полезное видео: Диетическое питание при панкреатите
Заключение
Диета играет важную роль в лечении панкреатита, в период обострения или ремиссии. Строгое соблюдение правил диетического предписания поможет скорее восстановить нормальное функционирование поджелудочной железы и избавит от побочных неприятностей.
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…Читать далее
pankreatit.su
Диета при панкреатите поджелудочной железы (при обострении), что можно есть, меню питания
Панкреатит – это заболевание, при котором воспаляется слизистая оболочка поджелудочной железы. На состояние органа влияет образ жизни человека, в том числе и рацион питания. Недуг протекает остро и хронически. Заболевание имеет склонность к рецидивам в осенний и весенний период.
Обострение хронического панкреатита может быть вызвано недостаточным потреблением белковой пищи, сильными эмоциональными переживаниями и стрессами, отравлениями, инфекционными процессами, приемом лекарственных средств, заболеваниями желчного пузыря.
Проявляется недуг в виде таких симптомов: интенсивной или тупой боли с левой стороны, которая отдает под лопатку и в спину, поноса, горечи во рту, тошноты, рвоты, ухудшения аппетита. Обострение панкреатита провоцирует повышение активности панкреатических ферментов, раздражение и отек ткани органа, а также ухудшение кровоснабжения.
Лечение включает в себя целый комплекс терапевтических мероприятий: прием медикаментозных средств, правильный режим и диета. Что можно есть в стадии обострения? От чего лучше отказаться? В этой статье мы подробно рассмотрим меню, которое поможет избавиться от заболевания.
Общие рекомендации
Диета при обострении панкреатита заключается в механическом, термическом и химическом щажении органов пищеварительного тракта. При соблюдении рекомендаций назначенного лечебного стола достигается нормальное функционирование железы, желудка и кишечника. Больные должны употреблять питательную пищу, а также белковые продукты.
В рационе максимально снижается количество углеводов и жиров, это помогает предотвратить развитие перерождения нормальных клеток в жировые. Диета при панкреатите поджелудочной железы подразумевает выполнение таких правил:
- правильная механическая обработка продуктов. Это значит, что употребляемые блюда должны быть протертыми, разваренными или приготовленными на пару;
- соблюдение температурного режима. Нельзя употреблять горячую пищу, ровно так же как и холодную;
- не забывайте об умеренности. Старайтесь не переедать. Большое количество пищи создаст повышенную нагрузку на поджелудочную железу и весь пищеварительный тракт;
- дробное питание. Старайтесь не делать большие перерывы между приемами пищи. Кушайте каждые два–три часа понемногу. Небольшие порции лучше усвоятся организмом;
- откажитесь от алкоголя. Спиртные напитки приводят к закупорке просвета панкреатических протоков, что нарушает отток пищеварительного сока в двенадцатиперстную кишку;
- бросьте курить. Никотин усиливает развитие воспалительной реакции.

Диета при обострении хронического панкреатита исключает употребление жирной и жареной пищи
Важно! Употребление алкоголя в период лечения приведет к ухудшению самочувствия и развитию опасных осложнений.
Лечение при приступе панкреатита базируется на «трех китах»:
- Холод. К животу на место проекции поджелудочной железы прикладывают пузырь со льдом.
- Голод. В первые несколько дней больные не должны вообще употреблять пищу.
- Покой. Крайне важно соблюдать полный физический и психический покой.
Рассмотрим примерное питание при обострении панкреатита на два дня:
- 1 день. На завтрак приготовьте на пару белковый омлет и овсяную кашу на воде. Перекусить можно домашним йогуртом с сухим печеньем. Обед – вегетарианский суп, гречневая каша с куриными кнелями и ягодное желе. На полдник можно съесть обезжиренный творог. Ужин – картофельное пюре и отварная рыба. За два часа до сна – стакан кефира;
- 2 день. Завтрак – манная каша с отваром шиповника. Ланч – молоко с творогом. На обед приготовьте суп-пюре из кабачков и тыквы, овсяную кашу с рыбными фрикадельками и компот из сухофруктов. Полдник – галетное печенье с чаем. На ужин разрешается съесть творожное суфле и протертую гречневую кашу. Выпейте стакан простокваши за два часа до сна.
Что можно кушать?
При обострении панкреатита поджелудочной железы лучше отдать предпочтение тем продуктам, которые максимально облегчат работу воспаленного органа и снизят выработку пищеварительных ферментов. Употребляемая пища не должна вызывать газообразование и болезненные ощущения.

Вместо свежего хлеба, употребляйте сухарики
Диета при панкреатите в период обострения подразумевает использование таких продуктов:
- сухарики, сухое печенье, подсушенный хлеб;
- вегетарианские супы с протертыми овощами. Основой для супа могут стать кабачки, тыква, картофель, морковь;
- мясо кролика, курицы, телятины, индейки, говядины. Нельзя использовать шкурки и жир. Из мяса лучше готовить кнели, котлеты, тефтели, суфле;
- нежирная рыба в отварном измельченном виде;
- гречневая, овсяная, манная каша. Из круп можно готовить запеканки, пудинги;
- обезжиренный йогурт, простокваша, кефир, творог;
- белковый омлет на пару;
- растительное масло;
- размоченные перемолотые сухофрукты;
- цветная капуста, зеленый горошек, тыква, картофель, свекла;
- некислые фрукты в виде желе, мусса, компота;
- чай с лимоном, вода без газа, отвар шиповника.
После затухания обострения рацион постепенно расширяют. Но при этом целью диеты продолжает оставаться максимальная разгрузка органа.
Правильное питание при панкреатите в период обострения поможет устранить боль в животе
Рассмотрим некоторые диетические рецепты блюд, которые можно готовить во время рецидива.
Картофельные шарики с курицей
Для приготовления блюда понадобятся следующие ингредиенты: картофель, куриная грудка, зелень, лук, морковь, оливковое масло. Белое мясо отваривается вместе с луком и морковью, а затем пропускают через мясорубку или отправляют в блендер. Параллельно с этим отваривают картофель и затем превращают его в пюре.
Из него далее следует сформировать шарики, а в середину положить фарш. Отправляют заготовки на полчаса в морозильную камеру. Затем противень смазывают растительным маслом, выкладывают шарики и отправляют в духовку на полчаса. Перед подачей блюдо посыпают зеленью.
Перловая каша с томатами
Для приготовления гарнира следует взять перловку, морковь, помидор и пол-литра воды. Для начала следует отварить перловую крупу, в конце добавив немного масла. Затем на сковородке следует протушить в течение десяти минут лук, морковь и томат. Перловая каша измельчается в блендере, после чего к ней добавляют тушеные овощи.
Читайте также:
Домашняя колбаса
Для приготовления домашней колбасы понадобится куриная грудка, сметана, куриные белки, зелень и соль. Сырую курицу следует мелко нарезать и измельчить до кашицеобразного состояния в блендере. Затем к полученной массе добавляют белок, соль, зелень и сметану. Однородную смесь выкладывают на пищевую пленку и формируют колбаски. Отваривают их в кастрюле, а чтобы колбаски не всплывали, их накрывают блюдцем.
Овощное рагу
Нарежьте небольшими кубиками очищенный картофель, натрите на терке морковь и добавьте измельчённый лук. Также можно добавить помидоры и тыкву. Лучше всего готовить блюдо в пароварке, если такой возможности нет, тогда придется тушить на сковородке с добавлением воды. Готовое блюдо можно украсить петрушкой и укропом.
Запрещенные продукты
При хроническом панкреатите придется отказаться от продуктов, стимулирующих усиленную выработку соляной кислоты и панкреатического сока. Под запретом находятся:
молочные супы, а также на крепких грибных, рыбных или мясных бульонах;
- щи, борщ, окрошка, свекольник;
- жареные пирожки, свежая выпечка, хлеб;
- субпродукты, свинина, колбасы;
- горох, чечевица, фасоль;
- жареная, копченая, соленая рыба, а также рыбные консервы;
- жирная сметана и сыры;
- некоторые виды каш: пшенная, пшеничная, кукурузная;
- жареные и сваренные вкрутую яйца;
- некоторые овощи: чеснок, лук, шпинат, редька, сладкий перец, баклажаны;
- кондитерские изделия;
- сырые ягоды и фрукты;
- финики, бананы, виноград;
- пряности, соусы;
- жиры.

При обостренном панкреатите нельзя есть лук и чеснок
Диета №5
Этот лечебный стол назначают при панкреатите для уменьшения болевого синдрома, а также улучшения усвоения пищи и нормализации процессов пищеварения. Перед диетой больным следует пройти курс трехдневного голодания. Эта мера крайне важно для того, чтобы поджелудочная железа находилась в состоянии полного покоя и пищеварительные ферменты не оказывали на нее губительного воздействия.
Диета №5а назначается в первую неделю острого панкреатита. Пища подается в жидком или максимально протертом виде. Питаться рекомендуется семь раз в день маленькими порциями. Специалисты рекомендуют ограничить потребление поваренной соли. Продолжительность курса диетического питания составляет не менее семи дней.
Диета №5б назначается при хроническом процессе. Из рациона исключаются бульоны и отвары. Пища подается в протертом виде. Питаться согласно лечебному столу №5п можно нижеперечисленными продуктами:
- овощи;
- постное мясо и рыба;
- овощные супы с добавлением круп;
- запеченные яблоки;
- куриные яйца;
- каши;
- кисломолочные продукты;
- фруктово-ягодный кисель;
- творожная запеканка.

Согласно лечебному столу №5 пища должна тушиться, вариться или приготавливаться на пару
Ограничить в своем рационе следует масло, пряности, соусы, печенье. Полностью отказаться придется от жирных бульонов, спиртных напитков, копченостей, колбас, кислых, острых продуктов. Под запретом также находится сало, грибы, цитрусовые, кондитерские изделия, крепкий кофе и чай, чипсы, сухарики.
К диете №5 есть некоторые ограничения. Пациентам придется от нее отказаться, если помимо хронического панкреатита у них диагностированы такие заболевания, как хронический гепатит или холецистит, которые перешли в стадию обострения. Также такой рацион недопустим при циррозе печени, наличии дивертикул, полипов и онкологических процессов.
Лечебное голодание
Голод при панкреатите бывает либо сухим, либо с употреблением жидкости. Полное воздержание от пищи и воды не может длиться более 24 часов. Затем больному разрешается минеральная вода без газа, а еще через два дня в рацион вводится овощной бульон. Наряду с этим, следует соблюдать полный покой.
При обострении хронического панкреатита назначается лечебное голодание с употреблением жидкости. Это позволяет прекратить синтез панкреатических соков, что значительно уменьшает клинические проявления воспаления. Временное воздержание от пищи помогает восстановить функциональную активность органа. При панкреатите в стадии ремиссии разрешается проводить сухое голодание один раз в неделю.
Голодание в острый период лучше проводить под контролем специалиста в условиях стационара. Выходить из голода необходимо постепенно, иначе это увеличит нагрузку на железу, что чревато очередным рецидивом. Подогретую воду сначала заменяют теплым овощным бульоном. Через время разрешается съесть суп с протертыми овощами.

Голод обеспечивает полный покой железы и способствует купированию воспалительной реакции
Итак, при обострении панкреатита в первые дни назначается лечебное голодание, во время которого разрешается употреблять жидкость. Больные должны соблюдать строгий постельный режим. Отказ от пищи позволит поджелудочной железе быстрее восстановиться.
После купирования приступа соблюдение диеты продолжается. Больные должны соблюдать рекомендации, приписанные лечебным столом №5п. При хроническом панкреатите диетическое питание должно стать образом жизни, иначе болезнь все снова и снова будет возвращаться.
vrbiz.ru
Что можно есть при обострении поджелудочной железы?
Воспаление поджелудочной железы или панкреатит – заболевание, которое может возникнуть в любом возрасте и проявлять себя яркими симптомами при обострении. Диета при панкреатите поджелудочной железы при обострении является основным условием эффективного лечения этого сложного заболевания.
Панкреатит, процессы в организме
Поджелудочная железа – важный орган в пищеварительной системе человека. Именно она расщепляет поступающую в организм пищу. При ее работе выделяются ферменты, которые помогают расщепить пищу и усвоиться ей в организме.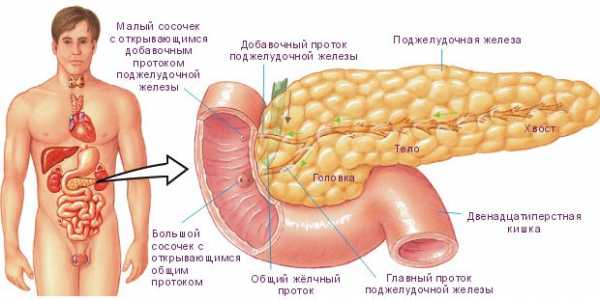
Но когда возникает воспалительный процесс, то ферменты железы преобразуются во вредоносный секрет, который начинает расщеплять саму поджелудочную железу. Панкреатит возникает, когда в железе происходит переизбыток выделяемых ферментов, который может возникнуть в связи с перекрытием протока, соединяющего железу и 12-перстную кишку.
Тогда ферменты начинают перерождаться во вредоносный секрет и разрушать стенки самой поджелудочной железы, также соседние ткани и органы. Также попадают в кровь и лимфатическую систему, что приводит к общей интоксикации организма.
Так развивается панкреатит, который без должного лечения и диеты из острой формы быстро переходит в хроническую. Тогда могут начаться необратимые процессы, которые связаны с некрозом тканей, гнойными отслоениями, что приводит к абсцессу, перитониту и другим заболеваниям, опасным для жизни человека.
к содержанию ↑Нейтролизовать все негативныпе процессы поможет диета при панкреатите.
Питание при появлении первых признаков

Диета при панкреатите поджелудочной железы при обострении является главным условием успешного лечения. Если ее не соблюдать, то все методы лечебного комплекса просто потеряют смысл, так как железа будет постоянно в раздраженном состоянии из-за тех вредных продуктов, которые будет употреблять пациент во время лечебного курса.
к содержанию ↑Поэтому при первых же признаках панкреатита необходимо начать правильно питаться. А самыми первыми признаками являются: изжога, вздутие живота, повышенное газообразование, икота, сухость и горечь во рту. Именно с этой симптоматикой и стоит обратиться к гастроэнтерологу. Ведь, как известно, любую болезнь, в том числе и панкреатит, проще вылечить на начальной стадии возникновения.
Хроническая форма панкреатита, признаки
Панкреатит начинается с острой формы, когда у человека ярко выражены все симптомы:
- Боль в левом подреберье, которая может отдаваться в любые части тела, вплоть до лицевого нерва и челюсти;
- Тошнота и рвота;
- Диарея или запор;
- Высыпания на коже;
- Повышенная потливость;
- Повышение температуры.
Острый панкреатит быстро переходит в хроническую форму. Тогда симптоматика может быть выражена слабо, или вообще болезнь развивается без симптомов.
Это очень опасное состояние пациента, когда нет симптомов, а поджелудочная железа продолжает разрушаться. Хронический бессимптомный панкреатит чреват полной потерей поджелудочной железы – важного органа пищеварительного процесса.
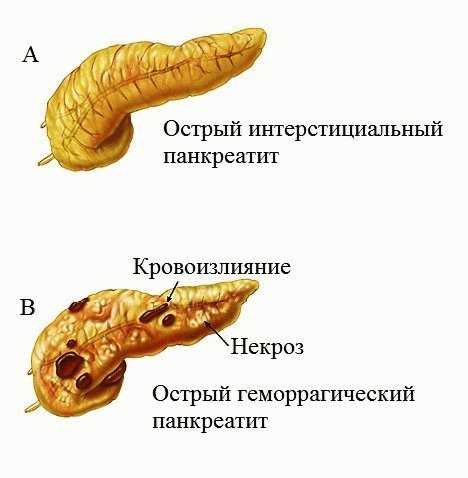
Но хроническая форма также может ярко заявлять о себе периодическими обострениями. Тогда симптоматика похожа на симптомы острой формы панкреатита.
к содержанию ↑Своевременное обращение к врачу или профилактические осмотры при панкреатите у гастроэнтеролога помогут вовремя диагностировать болезнь и вылечить ее. Хроническая форма лечится намного дольше и труднее, часто показаны операции по удалению части или всей поджелудочной железы.
Тогда пациент обречен лечиться и поддерживать свой пищеварительный тракт медикаментозно всю жизнь. Диета также станет постоянным спутником пациента.
Что можно есть при панкреатите?
При появлении дискомфорта в животе, в области желудка нужно сразу отказаться от тех продуктов, которые противопоказаны при панкреатите – это все жирные продукты, кислые, соленые, острые, газированные напитки и консервы. В диете таких продуктов просто нет.
Пища диеты при панкреатите должна быть разнообразной и содержать все полезные вещества:
- Белок – до 90 грамм ежедневно;
- Углеводы – до 75 грамм;
- Жиры – до 40 грамм, желательно растительного происхождения.
В рацион питания при панкреатите должны входить все полезные микроэлементы: калий, кальций, фосфор, магний, железо, весь впектр витаминов и пр. Диете должна помогать организму повышать иммунитет и бороться с патологиями внутри железы.
к содержанию ↑Рацион при панкреатите должен быть полноценным, но все продукты готовятся только путем варки, тушением, на пару, запеканием. Никакой жареной пищи в питании и диете быть не должно.
Поджелудочная железа у взрослых
Причин возникновения воспаления поджелудочной железы у взрослых – огромное множество. Основными являются:
- Неправильное питание;
- Переедание;
- Употребление алкоголя;
- Наличие иных заболеваний желудочно-кишечного тракта;
- Инфекционные болезни;
- Малоподвижный образ жизни;
- Пониженный иммунитет;
- Сбои в работе гормональной и эндокринной систем и пр.
В соответствии с основной причиной возникновения панкреатита медики различают виды болезни:
- Алкогольный – основная причина алкоголь;
- Лекарственный – хаотичный или длительный прием лекарств;
- Билиарный – возникает как следствие желчекаменной болезни;
- Кальцинированный – избыток соли в организме и пр.
к содержанию ↑Все заболевания поджелудочной железы объединены в общую группу – панкреопатию. При любом виде панкреопатии назначают диету при помощи тестов и другим методов дифференциальной диагностики – лабораторной (анализы) и инструментальной (УЗИ, рентген, лапароскопия, эндоскопия и пр.). Особенно диета становится строгой при обострении болезни.
Что кушать, когда обострение?
В период обострения заболевания врач назначает голод на 2-3 суток. эта диета называется стол № 0. В это время пациент может пить только щелочную негазированную воду – до 2 литров в день.
Если стадия панкреатита тяжелая, то проводится экстренная операция по удалению части или всей железы, камней из желчных путей и пр. До и после операции пациент также не должен ничего есть и придерживать диеты стола № 0. Все полезные микроэлементы, необходимые организму пациента, врач назначает путем внутривенных капельниц или инъекций.
к содержанию ↑Если даже оперативное вмешательство не показано, все равно голод – это тот период, когда доктор купирует боль и дает железе отдохнуть от пищеварительных процессов. Поэтому при хронической форме панкреатита, при обострениях, так или иначе, придется поглодать.
Меню
Затем после купирования боли и голода при панкреатите пациенту разрешают пить отвары шиповника, ромашки и других трав, имеющий противовоспалительное, антисептической, антимикробное действие. Спустя 2-3 дня рацион диеты расширяется вегетарианскими бульонами, чуть позже в диете появляются пюре, мясные или рыбные нежирные бульоны.
При положительной динамике выздоровления рацион расширяется и пациенту назначается диета – стол № 5, которая состоит из каш, овощных пюре, нежирных бульонов, приготовленной на пару рыбе или диетическом мясе, фруктов и овощей.
Условия приема пищи при диете должны соответствовать критериям:
- Пища должна быть размельченной;
- Подаваться при температуре 37 градусов;
- За один раз пациент может употребить не более 200 грамм продуктов;
- В течение дня можно есть 5-6 раз без перекусов и запиваний.
Даже размельченную пищу при панкреатите пациент должен тщательно прожевывать. Соблюдая все правила диетического питания при панкреатите, пациент максимально поможет своей поджелудочной железе восстановиться и начать нормально функционировать.
Конечно, при самой тяжелой некрозной стадии, когда единственным эффективным методом лечения является операция по удалению железы, пациент садится на строгую диету пожизненно.
Во время лечебного процесса диета – основное условие эффективного лечения. Без соблюдения диеты никакие медикаменты не помогут восстановиться этому важному органу.
к содержанию ↑Как питаться после прохождения основного курса лечения панкреатита, вам расскажет ваш лечащий врач. Но, как правило, схема и рацион питания при диете остаются неизменными, даже когда панкреатит отступает.
Ведь спровоцировать новый приступ и обострение панкреатита легко – достаточно один раз позволить себе, к примеру, жареную или жирную пищу. Тогда диета становится неэффективной, и панкреатит возвращается новым приступом и обострением.
Лечение панкреатита
Таблица основных методов лечения панкреатита
| Операция | Традиционное оперативное вмешательство при помощи скальпеля; лапароскопия – путем двух проколов и ввода лапороскопа. |
|---|---|
| Медикаментозное лечение | Обезболивающие: но-шпа, папаверин, бусколан, пенталгин, баралгин, триган-Д; естероидные противовоспалительные медикаменты; панкреатические ферменты высокой дозировки – для снятия боли и нормализации флоры железы; спазмолитики, снимающие спазм и уменьшающие боль; антибиотики; холинолитики; Н2-блокаторы; антациды и пр. |
| Физиолечение | Ультразвуком, лазерным излучением, электрофорез и пр. |
| Диетотерапия | стол № 5: нежирная размельченная пища маленькими порциями в пюреобразном состоянии. |
| Народная медицина | Фитотерапия: настои, отвары на равах: ромашка. зверобой, шиповник и пр. |
Параллельно с диетой в зависимости от стадии и формы панкреатита врач назначает лечение.
Для каждого пациента разрабатывается индивидуальная программа комплексного лечения, в которой учитываются:
- Форма и вид панкреатита;
- Стадия панкреатита;
- Основная причина возникновения болезни;
- Физиология пациента;
- Наличие у него иных хронических заболеваний;
- Личная непереносимость тех или иных компонентов;
- Возраст пациента и пр.
По этому же принципу разрабатывается меню и диета для больных панкреатитом.
к содержанию ↑Еда, продукты при панкреатите
Главное правило диеты – наличие всего спектра полезных микроэлементов.

Питание должно содержать углеводы, белки, в небольшом количестве жиры. Только такой сбалансированное питание диеты при панкреатите сможет помочь восстановить функции поджелудочной железы. Поэтому в рацион обязательно должны входить:
- Любые каши – это углеводы. Они необходимы организму для качественного функционирования органов и систем, в том числе и поджелудочной железы. Рекомендуется их употребление с небольшим кусочком подсолнечного качественного масла. Добавлять в крупы можно мед, изюм, фрукты.
- Если ваш завтрак в основном состоит из углеводов, то обед должен быть белковым: мясо, рыба, яйцо и пр.
- Приготовить себе настои или отвары на травах надо после консультации с врачом. Такой напиток должен содержать все полезные микроэлементы, оказывать профилактическое воздействие на организм, поднимать иммунитет, сбалансировать обмен веществ и помогать организму бороться с любыми воспалениями и инфекциями. К самым полезным относят отвар из шиповника. Многие заваривают ромашку, зверобой, золотой корень, делают отвары прополиса и пчелиного подмора.
- Основным критерием отбора молочной продукции является показатель жирности. Все, что входит в диету при этой болезни, должно быть обезжиренным или с минимальным процентом жирности – 1%. Чтобы не повышать общую кислотность в организме, следует отказаться от кисломолочной продукции.
- Куриная печень содержатся те ферменты, которые необходимы для поддержки клеток и тканей поджелудочной железы. Готовить ее надо на пару, варкой либо тушением.
- Ягоды, фрукты, сухофрукты должны быть некислыми, чтобы не повысить кислотность в желудке и вновь активизировать ферменты железы, вызвав обострение. Голубика, черника, ежевика, арония – это те ягоды, которые насыщены витаминами и полезными микроэлементами и не будут раздражать стенки поджелудочной железы.
к содержанию ↑Абсолютно противопоказана при панкреатите столь любимая многими редиска, которая повышает выработку сока поджелудочной железой. В редиске много ферментов, которые собьют и без того нарушенный баланс микрофлоры железы. Поэтому в диете этот продукт исключается.
Панкреатин – к диете
При восстановлении функций поджелудочной железы используется ферментный препарат – Панкреатин, который содержит все необходимые для полноценной работы железы ферменты: амилазу, липазу и протеазы и др.
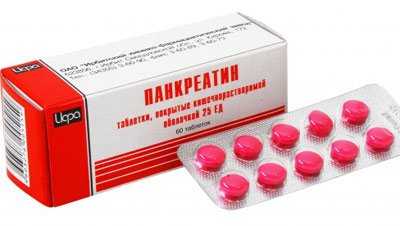
Этот ферментный препарат помогает восстановить баланс и нормальную микрофлору в теле железы при панкреатите, что будет способствовать ее быстрому восстановлению и нормальной работе по перевариванию пищи. поэтому часто врачи к диете выписывают и этот препарат.
к содержанию ↑Поляна Квасова – что это?
Минеральная вода Поляна Квасова насыщена натрием, гидрокарбонатом, что способствует насыщению организма пациента при ее употреблении бором и фтором. Это – так называемая щелочная вода, которая показана при всех видах болезней желудочно-кишечного тракта.
Но в любом случае консультация вашего врача перед ее употреблением необходима.

Когда панкреатит в обостренном состоянии вовремя голода врачи рекомендуют пить именно эту воду – для ускорения снятия основной симптоматики и восстановления баланса микрофлоры железы. при дальнейшей диете данное щелочное питание также помогает быстрому восстановлению функций железы при панкреатите.
к содержанию ↑Подойдет ли для похудения?
Диета при панкреатите никак не подойдет для похудения. Наоборот. При определенной стадии развития болезни человек начинает худеть. Потеря веса может быть значительной. И задача врача при лечении такого пациента – нормализовать его вес.
Поэтому программа питания разрабатывается таким образом, чтобы пациент не только укрепил работу железы, но и получал необходимые элементы для восстановления своего веса. Поэтому диета при панкреатите никак не сможет заставить вас похудеть, есть огромное количество иных диет, которые должнеы проходиться под контролем профессионального диетолога.
В противном случае при неправильном применении диет может возникнуть панкреатит.
к содержанию ↑Панкреатит + гастрит — рецепты
Часто панкреатит сопровождается сопутствующими заболеваниями желудка, печени, желчного пузыря, желчных путей и пр. Наиболее часто встречается сочетание гастрита и панкреатита. Тогда диета разрабатывается уже с учетом этих двух сложных болезней.

Основное условие при таком питании – не навредить работе желудка и поджелудочной железы. Принципы приема пищи и рацион диеты остаются примерно такими, как стол № 5 – полноценное питанию, размельченные продукты, исключение всего вредного и пр. Плюс – добавляется регламент по содержанию соли и сахара в пище.
Так, если у вас панкреатит не эндокринной природы возникновения (когда сахар и так повышен в крови), то в день можно употреблять до 10 г сахара и до 10 г соли. Большее количество соли может вызвать кальцинированный панкреатит – с отложениями солей в организме.
Питание при панкреатите и гастрите не должно раздражать органы пищеварения, но в то же время должно быть вкусным и сбалансированным.
Так, подойдут для ввода в рацион следующие блюда:
- Рыбный паштет. Берем рыбу и очищаем от костей, варим в воде вместе с зеленой петрушкой. Добавляем минимум соли. Вареную рыбу измельчаем и употребляем в пищу. Можно в перемолотую рыбу добавить 1 ч. Ложку оливкового масла.
- Паровые фрикадельки. Делаем фарш из качественного куска нежирной говядины (крольчатины, курятины, телятины). Добавляем яйцо и чуть соли, перемешиваем, делаем небольшие фрикадельки. В кипящую укропную воду кладем фрикадельки и варим. Можно употреблять.
- Тыквенные котлеты. Мякоть тыквы перемешиваем с яйцом и готовим на пару. Блюда очень ценно своими микроэлементами и адаптировано к заболеваниям желудочно-кишечного тракта. Его можно подавать на гарнир к тушеной рыбе или вареному куску мяса.
- Тушеный кабачок. Режем ломтиками кабачок, предварительно освободив его от кожуры. Тушим на сковороде — на воде. В кипящую воду можно добавить петрушку, укроп, сельдерей.
Если вы любите мучное, то при панкреатите стоит перейти на чуть почерствевший хлеб или готовые хлебцы. От всей свежей выпечки в диете придется отказаться.
При употреблении молочной продукции смотрите на ее жирность. Употреблять лучше молоко, кефир, йогурты с жирностью не более 2,5%.
к содержанию ↑Диета при панкреатите – один из основных методов лечения. Если ее не соблюдать, то нужного эффекта от медикаментов и других процедур не будет.
Видео — диета при панкреатите поджелудочной железы
к содержанию ↑Прогноз при панкреатите
При правильном питании и медикаментозном лечении воспаленные стенки железы при острой и хронической формах быстро приходят в нормальное состояние. Благодаря препаратам и тем микроэлементам, которые поступают с пищей, нормализуется выработка ферментов и их баланс в железе.
При любом нарушении диеты и сбое в принятии лекарств воспаление может вернуться с удвоенной силой.
При хронических формах лечение диета длятся продолжительное время. Часто диета назначается практически всю жизнь. Чтобы не провоцировать воспалительные процессы в железе, надо навсегда отказаться от вредной пищи и стараться вести активный, здоровый образ жизни.
netgastritu.com
меню по дням, рецепты и разрешенные продукты
Такое тяжелое заболевание, как панкреатит, встречается довольно часто. Причиной проявления болезни может стать неправильный рацион питания, чрезмерный аппетит, увлечение алкогольными напитками. Однако панкреатическая недостаточность наблюдается и у вполне здоровых людей, например, из-за нарушений в работе печени, после перенесенного инфекционного заболевания.
Течение болезни может иметь как обостренный характер, так и проявляться моментами ремиссии. В любом случае, чтобы излечиться от недуга, помимо лечения лекарственными препаратами необходимо придерживаться правильного питания.
Диета при панкреатите поджелудочной железы при обострении направлена на то, чтобы помочь ЖКТ справится с проявлениями патологии, доставляющие человеку болезненный дискомфорт.
Лечебный диетический стол при обострении заболевания
Прием различных лекарственных препаратов, использование рецептов народной медицины, не смогут в полной мере помочь избавиться от такого неприятного явления, как усугубление панкреатита. Специальная диета при обостренном панкреатите — одна из составляющих комплексной терапии при этом недуге.
Щадящее питание, как правило, назначается сроком на 12 месяцев. Этого времени вполне достаточно для того, чтобы ЖКТ смог восстановить свои функции и начать полноценную работу.
Итак, по какой же схеме выстраивается диета при обострении панкреатита поджелудочной железы, о каких ее особенностях следовало бы знать? Необходимо подчеркнуть, диетический стол при рецидивных проявлениях хронического панкреатита имеет много общего с тем, которое назначается при рецидиве острой формы болезни.
Осложнению недуга могут способствовать:
- Сильно острая и жирная пища.
- Несоблюдение диетических предписаний.
- Продолжительный промежуток между приемами еды.
- Патологии ЖКТ, печени и желудка разнообразного характера.
Главная задача диеты – максимальное спокойствие поджелудочной железе, которое достигается понижением секреции ферментов пищеварения, являющиеся причиной воспалительных явлений поджелудочной.
Особенности перехода на диетическое питание при обострении воспалительного процесса

На обострение хронического панкреатита указывают следующие признаки:
- Сильная режущая и неожиданная боль в правом и левом подреберье.
- Боль усиливается после каждого приема пищи.
- Рвота.
- Кал имеет грязно-серый цвет.
- Понос.
- Тошнота.
- Высокая температура тела.
- Отсутствие аппетита.
В первое время обострения хронического панкреатита рекомендована диета №5п. Однако в некоторых случаях допускаются индивидуальные отклонения, но блюда в меню должны всегда иметь предписанную диетологами суточную калорийность, рекомендуемое количество белков, углеводов, жиров и полезных микроэлементов. Дефицит этих веществ может спровоцировать ухудшение состояния пациента.
Диета при панкреатите в стадии обострения подразумевает присутствие блюд, которые приготовлены варкой или на пару. Вся еда должна быть жидкой или полужидкой консистенции и съедаться исключительно в теплом состоянии.
Прием пищи должен быть регулярным и небольшими порциями, а промежуток между ее употреблением не более 3-4 часов. Оптимальное число приема еды в день – 6-7 раз. Соль в блюдах должна отсутствовать полностью либо присутствовать в очень малых дозах. Нельзя есть горячую или холодную пищу.
Исключаются все продукты, которые тем или другим способом могут раздражать слизистую поджелудочной. Кроме этого, недопустимо присутствие продуктов, обладающих повышенной сокогонной способностью.
В случае госпитализации из-за обострения панкреатита, питание пациенту назначается по такой схеме.
Первый — третий день
Разрешается только минеральная вода (без присутствия газа) и напиток из шиповника. Жидкости следует пить не спеша, маленькими глоточками. Максимальное количество – 1 литр/сутки.
Четвертый – шестой день
С этого времени пациенту дают чай без сахара с сухариком. Если в состоянии пациента отмечаются улучшения, в его меню вводятся слизистые супы-пюре с абсолютным отсутствием соли.
На второе подаются белковый омлет, приготовленный на пару, протертые молочные каши из рисовой или гречневой крупы (молоко для приготовления таких каш предварительно разводят водой в равных пропорциях).
Шестой день
В меню включают творог, сливочное масло (10-15 г/сутки), подсушенный белый хлеб, пюреообразные или протертые супы. Для их приготовления используют морковку, картофель, свеклу.
Седьмой – восьмой день
С этого времени рацион больного расширяется мясными и рыбными блюдами, которые готовятся исключительно паровым способом.
Например, можно подать паровое суфле, приготовленное из предварительно отваренного мяса или рыбы. Обратите внимание, рыба и мясо для диетического питания берутся только нежирных сортов.
Девятый – десятый день
С этого времени в меню вводят паровые кнели, котлетки и фрикадельки.
Диета при обострении панкреатита поджелудочной железы строится на приоритетном преобладании легкоусвояемых белков животного генезиса. Присутствие углеводов должно быть понижено, а употребление жиров следует свести к минимальному показателю.
Наличие достаточного количества кальция в блюдах способствует укреплению стенок сосудов.
Что можно и нельзя при проявлении обострения панкреатита?

В диетическом меню должны присутствовать:
- Слизеподобные первые блюда (супы).
- Жидкие пюреобразные каши, которые предварительно протираются.
- Белковые омлеты.
- Подсушенный белый хлеб.
- Котлеты из индюшатины, курицы, нежирной рыбы и говядины, которые готовятся в пароварке.
- Кисели.
- Отвар из шиповника.
- Овощные и фруктовые пюре.
Такой подход к питанию, сводить к минимуму нежелательные раздражения желудка, способствует устранению болевого дискомфорта и спазмов.
Питание при панкреатите во время обострения подразумевает полный отказ от следующих продуктов питания:
- Блюд на основе крепкого отвара (рыбные, мясные, овощные).
- Соленой и острой еды.
- Жирных и жареных блюд.
- Копченостей.
- Колбас.
- Еды с разными пищевыми добавками.
- Дрожжевой выпечки и различных сладостей.
- Мороженое, газированной воды.
- Алкоголя, сигарет.
- Кофе (натурального), крепкого чай.
- Различных соусов, майонеза.
- Ломтики черного хлеба.
Приблизительное меню на один день при рецидиве болезни

Диета при панкреатите в период обострения хоть и является целебной, но это не значит, что рацион человека сведен к минимальному числу блюд. Диетическая кухня обладает достаточным количеством разнообразных рецептов не только на каждый день, но и на неделю. Благодаря этому, очень легко составить меню с таким расчетом, чтобы на столе присутствовали не только полезные, но и новые варианты кушаний.
Как пример, меню на 1 день:
- Завтрак. Омлет из белков (приготовленный в пароварке), чай из лекарственной ромашки или отвар шиповника.
- Ланч. Запеченное яблоко без кожи с медом в духовке.
- Обед. Жиденький супчик из перловки, ломтик сушеного белого хлеба, разбавленный фруктовый компот.
- Полдник. Желе из некислых ягод.
- Ужин. Манная каша, чай или отвар.
Помимо того, диетологи рекомендуют каждый вечер выпивать немного натурального йогурта либо нежирного кефира, примерно 100-150 мл.
Рецепты простых диетических блюд
Суп картофельный
Ингредиенты:
- 1 литр не жирного бульона (куриного или рыбного).
- 1 шт. картофеля.
- 1 луковица.
- 1 средняя морковка.
- Немного сливочного масла (для пассировки лука).
- Соль.
Лук мелко порезать, обдать кипятком и припустить на сливочном масле. Затем добавить морковку и тушить 5-7 минут.
Картофель нарезать кубиками и положить в кипящий бульон (овощной/мясной). Добавить лук с морковкой. Варить до готовности.
Перед окончанием варки добавить лавровый лист и немного соли.
Отварные колбаски по-домашнему
Ингредиенты:
- 700 г филе курицы (индейки).
- 3 белка
- 300 г сметаны.
- немного соли и свежей зелени.
Мясо птицы порезать кубиками, пропустить через блендер. Затем положить яичные белки, соль, зелень (по желанию) и сметану. Все смешать. На подготовленную пищевую пленку выложить 1/3 часть массы, сформировать колбасу, концы пленки закрепить ниткой. Аналогичным образом делаем еще две колбаски.
В посуду налить воду и довести до кипения, убавить огонь, чтобы вода не кипела, но температура была близка к этому. Колбасы положить в воду и накрыть их тарелочкой, чтобы они не всплывали. Варить до готовности примерно 1 час. Вытянуть, охладить, и только потом убрать пленку.
Яблочный мусс с манной крупой
Ингредиенты:
- 70 г свежих яблок.
- 1 ст. л. манки.
- 2 ч. л. сахара.
- 0,3 г лимонной кислоты.
Яблоки очистить от кожуры, порезать кусочками и отварить. Жидкость процедить, яблоки пропустить через дуршлаг и соединить с отваром. Прибавить сахар, лимонку и довести до закипания.
Медленно всыпать манку, при непрерывном размешивании. Варить на слабом огне 15 минут. Затем массу остудить до 40 градусов, взбить до устойчивой пышной пены. Разложить по формам и охладить.
Диета при панкреатите во время обострения должна соблюдаться как можно тщательней. От этого зависит общее состояние пациента и приближает момент выздоровления. При значительном улучшении самочувствия, и если это разрешить лечащий врач, можно будет, постепенно вводит в рацион новые продукты.
Загрузка…opankreatite.ru
Диета при остром панкреатите, при обострении у взрослых, питание
Диета при хроническом панкреатите отличается от строго течения болезни. Итак, давайте рассмотрим, какая должна быть диета при остром панкреатите? В основе заболевания лежит воспалительный процесс, который нарушает работу ПЖ.
Необходимо отметить, что при остром течении болезни, железа начинает сама себя «поедать». Поэтому диета при остром панкреатите достаточно строгая. Если не придерживаться всех правил по питанию и лечению, то это может привести к сильному некрозу.
Содержание статьи
Лечение диетой
Диета при остром панкреатите – один из способов устранить симптомы данного заболевания, тем самым улучшить работу поджелудочной железы. Основное лечение проходит под наблюдением терапевта, часто контролирует лечение и врач-хирург.
 Диета при остром панкреатите имеет свои особенности, отличающие ее от других диет.
Диета при остром панкреатите имеет свои особенности, отличающие ее от других диет.В первый день при панкреатите поджелудочной железы после приступа, врачи назначают на протяжении 3-х дней. Отметим, что голодание может длиться и на протяжении 6-ти дней. В этот период времени, больному разрешается пить только воду.
Необходимо отметить, что срок голодания зависит именно от степени тяжести самого приступа.
Важно! При приступе панкреатита врачи назначают голод, и проводят все необходимые медикаментозные мероприятия по устранению приступа.
Наряду с голоданием, врачи назначают лекарственные препараты, которые помогают устранить все неприятные симптомы заболевания. При правильно подобранной терапии, можно за короткий промежуток времени восстановить работу ПЖ, а также поддержать местный иммунитет.
Для того чтобы контролировать ферменты воспаленной ПЖ, назначают общий анализ мочи и крови.
Как только в результатах лабораторного обследования будет выявлено снижение ферментов, то можно будут расширить лечебную диету.
Диета при обострении панкреатита:
- Разрешается в этот промежуток времени пить некрепкий чай.
- Кефир, но только обезжиренный.
Примерно на 2 или 3 день, можно постепенно вводить и иные продукты. Несмотря на то, что питание при панкреатите строгое, больному разрешается употреблять тефтели, но только их необходимо готовить на пару. После приступа острого панкреатита ввести в рацион питания говядину, курицу и кремообразные супы из овощей.
 Диета в первую неделю после обострения панкреатита
Диета в первую неделю после обострения панкреатитаПитание при обострении панкреатита должно осуществляться небольшими порциями, кушать примерно 4-6 раз в день. Если кушать большими порциями, то это создаст дополнительную нагрузку на воспаленную железу, а также можно спровоцировать повторный приступ заболевания.
Что нельзя кушать?
 Больному может запрещаться употребление копченостей, солений, жареных блюд, грибов, бобовых. Нежелательно кушать макароны, пшено, кукурузную и перловую кашу.
Больному может запрещаться употребление копченостей, солений, жареных блюд, грибов, бобовых. Нежелательно кушать макароны, пшено, кукурузную и перловую кашу.Список запрещенных продуктов достаточно обширный. Под запретом:
- Жирные бульоны.
- Колбасы.
- Алкогольные напитки.
- Маринады.
- Рыбные или мясные консервы.
- Сало.
- Не стоит варить яйца вкрутую.
- Острые специи и соусы.
- Салаты из сырого редиса и болгарского перца.
- Исключить любой вид грибов.
- Щавель.
Дополнительно запрещается кушать свежий хлеб и разнообразные выпечки. Мы привели не весь список, более детальную информацию можно узнать у лечащего врача. Помните, что диетическое питание будет зависеть от степени тяжести болезни, а также от сопутствующих болезней.
Диета при обострении хронического панкреатита
Диета при панкреатите в период обострения помогает набрать силы и пополнить организм питательными компонентами. Назначается лечебное питание под номером 5. Данное меню включает в себя много зелени, фруктов и овощей. При этом из рациона питания необходимо ограничить употребление сахара и соли.
 Отварные или запеченные овощи
Отварные или запеченные овощиДиета при обострении гастрита и панкреатита, что можно кушать:
- Обезжиренный творог.
- Разрешается употреблять сыры, но только твердого сорта.
- Разрешается, есть при обострении раз в неделю одно яйцо.
- Включить в рацион питания кисломолочные продукты. Разрешается при таком заболевании кушать продукты, которые имеют низкий процент жирности.
Дополнительно необходимо обогатить свое питание мясной продукцией. Например: приготовить курицу, ягненка или кролика.
Диетическое питание
Диетическое питание под номером 5 назначается при остром или же хроническом течении болезни. Такая диетотерапия назначается и при болезнях 12-перстной кишки, при поражении кишечника. Очень часто диетический стол №5 назначают и при заболеваниях печени.
Диета помогает снизить нагрузку на воспаленную поджелудочную железу. В этот момент главное не передать, поэтому необходимо кушать дробно. В сутки больному нужно выпивать не менее чем 1.5-3 литра воды без газа.
Как вы видите, что диета при обострении панкреатита очень строгая.
Питание после приступа
Диета после приступа панкреатита назначается в стационаре. Больному даже после выписки необходимо на протяжении определенного времени придерживаться диетического питания. В этот момент необходимо обогатить свой рацион питания полезными белками, которые помогут восстановить весь организм в целом.
 Диета после приступа панкреатита – основное условие быстрого купирования мучительной для пациента симптоматики наряду с медикаментозным лечением, назначенным врачом.
Диета после приступа панкреатита – основное условие быстрого купирования мучительной для пациента симптоматики наряду с медикаментозным лечением, назначенным врачом.Диета после обострения панкреатита, основные правила:
- Блюда готовить только на пару или варить.
- Включить в питание нежирные и питательные продукты. В составе продуктов должны присутствовать питательные компоненты и витамины.
- Снизить потребление в этот период времени углеводов и жиров.
- В момент выписки придерживаться вегетарианского питания.
- Включить больше фруктов и овощей и иные продукты растительного происхождения.
- Питание при остром панкреатите и после приступа ограничивает употребление специй, сахара и соли. Для придания блюду вкуса, разрешается использовать травы.
Необходимо отметить, что обострение панкреатита и несоблюдение диеты, может привести к серьезным осложнениям. Поэтому не стоит пренебрегать правилами лечащего врача.
Обратите внимание, что у женщин чаще всего развивается билиарный острый панкреатит, поэтому врачи настоятельно рекомендуют включить в рацион питания как можно больше кисломолочной обезжиренной продукции.
Если панкреатит возникает в сочетании с сахарным диабетом, то необходимо исключить из рациона: рис, макароны, сахар, картофель и сладкие фрукты.
Меню
Диета при остром холецистите и панкреатите одинаковая. Рассмотрим, что можно есть.
Взрослым на завтрак разрешается выпить стакан чая, можно скушать также овсяное печенье или приготовить смузи из свежей малины и нежирной сметаны.
 Правильно составленное меню при панкреатите выполняет ведущую роль в оздоровлении поджелудочной железы.
Правильно составленное меню при панкреатите выполняет ведущую роль в оздоровлении поджелудочной железы.В обед приготовить овсяную кашу, при необходимости можно добавить немного изюма или сухих яблок, бананов или иных фруктов. Включить на обед: хлебцы и выпить стакан свежевыжатого морковного сока.
На полдник разрешается приготовить овощную запеканку. Выпить на полдник стакан березового сока или некрепкого чай. При желании можно скушать яблоко или иной фрукт.
Питание на ужин: приготовить крем суп из овощей (например, использовать для приготовления морковь, цветную капусту).
Что еще кушать на ужин:
- Приготовить на пару рыбу или мясные тефтели.
- Хлебцы.
- Выпить стакан чай, можно добавить дольку лимона.
На второй ужин разрешается скушать имбирное печенье, один банан или яблоко, а также выпить стакан обезжиренного молока.
При обострении хронического панкреатита диета более разнообразная, но тем не менее имеет много ограничений. Для тех, кто не знает, как правильно приготовить блюда, рекомендуем ознакомиться с информацией ниже.
Рецепты диеты
Рассмотрим несколько самых распространённых рецептов, которые врачи рекомендует готовить при остром панкреатите.
Мятный чай
 Наряду с большим количеством полезных для организма свойств, мята обладает рядом противопоказаний и ограничений к применению
Наряду с большим количеством полезных для организма свойств, мята обладает рядом противопоказаний и ограничений к применениюЕсли обострился панкреатит, то можно приготовить мятный чай. Для его приготовления вам понадобится:
- Свежая мята.
- Палочка корицы.
- Ломтик лимона.
- Для сладости добавить немного меда.
Приготовление: в кружке кипятка запарить мяту или высыпать все остальные ингредиенты. Настаивать 5 минут, пить в теплом виде.
Запеченная рыба
 Существуют врачебные рекомендации, касающиеся выбора и приготовления рыбы
Существуют врачебные рекомендации, касающиеся выбора и приготовления рыбыДля приготовления этого рецепта вам понадобится:
- Очищенный карп.
- Немного сметаны.
- Твердый сыр и зелень.
Приготовление: рыбу натереть зеленью и смазать сметаной. После чего поставить в духовую печь на 20 минут, затем посыпать сыром и поставить еще на 10-15 минут.
Запекать рыбу можно в фольге, рядом выложить овощи, например: перец, морковь, капусту, кабачок, картофель.
Тефтели на пару
Для приготовления рецепта вам необходимо купить свежий говяжий фарш, также понадобится 1 яйцо, немного сыра, можно купить с копченостями.
 При затихании симптомов панкреатита тефтели пополняют организм качественным белком, минералами и микроэлементами.
При затихании симптомов панкреатита тефтели пополняют организм качественным белком, минералами и микроэлементами.Приготовление: в тару положить фарш, затем добавить яйцо, тертый сыр и все хорошо перемешать. Сформировать небольшие кружочки и готовить блюда на пару в течение 15-20 минут. Готовое блюдо можно подавать с гречневой кашей.
Картофельная запеканка
 Картофель – один из продуктов, которые разрешается вводить в рацион больного человека почти сразу после купирования симптомов обострения.
Картофель – один из продуктов, которые разрешается вводить в рацион больного человека почти сразу после купирования симптомов обострения.Вам понадобится:
- Постное мясо.
- Картофель.
- Лук.
- Яйца.
- Немного соли.
Отварить и растолочь картофель, затем в него добавить перемолотое мясо и мелко нарезанный лук. Все перемешать и вбить яйцо. Сформировать форму и запекать в духовой печи на протяжении 30 минут.
Важно! В момент приготовления запеканки следите, чтобы не образовывалась корочка. Картофельную запеканку можно подавать с мясными блюдами.
Теперь вы знаете, какое питание должно быть. Помните, при пренебрежении правилами диетического питания, могут возникнуть серьезные осложнения со здоровьем.
pankreatitos.ru
Диета при панкреатите поджелудочной железы: в период обострения у взрослых, меню дома, что есть, разрешенные и запрещенные продукты, диетические рецепты
Панкреатит может протекать в острой и хронической форме. Состояние этого органа связано с особенностями питания, некоторые продукты приводят к ухудшению его работы. Поэтому диета при панкреатите поджелудочной железы при обострении является основным методом лечения. Никакие лекарства не помогут улучшить работу этого органа, если питание создает повышенную нагрузку на него.

Для чего соблюдать диету при обострении хронического панкреатита у взрослых?
Панкреатит у взрослых чаще всего проходит в хронической форме. Причиной этого может стать употребление жирной и жареной пищи, алкогольных напитков или патологии других органов пищеварительного тракта.
Поджелудочная железа производит ферменты для переваривания белков и жиров. Они через протоки поступают в двенадцатиперстную кишку. Процесс их выработки стимулируется любой пищей, но больше всего на него влияют жирные, острые продукты, маринады, соления, мясо, крепкие бульоны, алкоголь.
Если по какой-то причине отток произведенного панкреатического сока замедляется, ферменты остаются внутри железы. Но они очень агрессивные, поэтому начинают перерабатывать ее ткань. Это приводит к появлению сильных болей и вызывает развитие панкреонекроза.
Поэтому диета при обострении панкреатита поджелудочной железы – это основной метод его терапии. Если употребляется пища, которая стимулирует выработку панкреатических ферментов, то воспаление будет усиливаться. Никакие лекарства не помогут, пока не устранена его причина. Тем более, те препараты, что принимаются внутрь, раздражают поджелудочную железу еще больше.
Вся пища в это время должна быть легкоусваиваемой, нужно выбирать такую, чтобы она не создавала нагрузки на поджелудочную. Особенно это важно в первые несколько дней обострения. Его можно обнаружить по таким признакам:
- резкая боль вверху живота, она распространяется даже на спину;
- сильная рвота;
- метеоризм;
- слабость;
- учащенное сердцебиение;
- повышается температура.
Желательно при таких симптомах сразу обратиться к врачу. Если обострение протекает в тяжелой форме, больного госпитализируют, так как воспаление быстро может перерасти в панкреонекроз и закончиться перитонитом. Легкую форму можно лечить дома. Все больные знают основные составляющие успешной терапии: голод, холод и покой. Нужно лежать, на область железы прикладывать холодные компрессы и обязательно соблюдать специальную диету.
Особенности диеты при панкреатите поджелудочной железы при обострении у взрослых
Панкреатит бывает в любом возрасте. Но обострение чаще всего бывает у взрослых. Обычно при этом заболевании нужно пожизненно соблюдать диету №5. Это поможет продлить ремиссию и избежать рецидива. Но не все больные выдерживают. Многие считают, что если чувствуют себя хорошо, можно питаться как угодно. Из-за такого отношения случаются обострения.
Поэтому как только появляются симптомы рецидива, нужно сразу переходить на диету. Первые 2-3 дня рекомендуется голодать. Это разгружает железу. Разрешено только пить негазированную воду. Это поможет снизить секрецию ферментов и снять воспаление. Потом соблюдается стол №5п – это диета, предназначенная для лечения острого панкреатита или его обострения.
Требования диеты при поджелудочной железе в период обострения
Первые дни из-за сильных болей аппетита нет, поэтому больной легко выдерживает голодание. Но как только состояние улучшается, ему хочется кушать. Нужно помнить, что строгую диету при обострении панкреатита необходимо соблюдать не менее месяца. Есть основные принципы стола №5п:
- вся пища протертая, полужидкая;
- употребляются только хорошо проваренные, легкоусваиваемые продукты;
- вся еда только теплая;
- количество калорий не должно превышать 1800 в день;
- углеводов можно употреблять до 200 г, белков – 80 г, а жиров 50-60 г;
- должно быть много витаминов и минеральных веществ;
- выпивать в сутки не менее полутора литров жидкости;
- кушать небольшими порциями, но чтобы не испытывать голода, есть 6-8 раз в день.

Запрещенные продукты
Во время диеты при обострении поджелудочной железы нужно отказаться от некоторых продуктов. Противопоказана вся жареная пища, соленые, острые и кислые продукты. Они стимулируют выработку панкреатических ферментов:
- свежий хлеб;
- кондитерские изделия;
- жирное мясо;
- колбасы, копчености;
- кислые фрукты;
- бобовые, перловка, пшено;
- грибы;
- соусы, майонез;
- соль, чеснок, специи;
- газированные напитки, концентрированные соки;
- консервы, полуфабрикаты.
Кроме того, запрещено употреблять алкогольные напитки. Именно они являются самой распространенной причиной обострений.
Что можно кушать?
Но питание при патологиях поджелудочной должно быть полноценным. Важно, чтобы оно обеспечивало организм необходимыми минеральными веществами и витаминами для укрепления защитных сил и восстановления функций пищеварительной системы. Особенности диеты выбираются врачом по состоянию больного.
Обычно первые 7-10 дней рацион скудный. Разрешены протертые каши, белковый омлет, чай, сухарики. Полностью исключается соль, сахар, сливочное масло. Молоко только нежирное, в разведенном виде для каши. К концу острого периода добавляются нежирный творог, отварное белое куриное мясо, протертые супы из картофеля и моркови. Меню расширяется постепенно, нужно следить за реакцией организма на каждый новый продукт.
Примерно через 10 дней рекомендуется перейти на классическую диету №5п. Она состоит из каш, кисломолочных продуктов, мяса. Вся пища нежирная, она перетирается, варится или тушится. Делаются овощные супы. Овощи допускаются в переработанном виде. Фрукты только сладкие, проваренные или печеные. Можно варить кисель.
Из мяса готовят паровые котлеты, суфле. Допустима телятина, индейка, белое мясо курицы. Его обязательно хорошо измельчать и проваривать. Рыба тоже нежирная и только белые сорта. Яйца употребляются в виде белкового омлета.
Молочные продукты только невысокой жирности. Они должны быть натуральными, без добавок. Разрешены белые сухарики, сухое галетное печенье.
При обострении этого заболевания нужно много пить. Разрешена вода, зеленый чай, каркадэ, отвары трав, шиповника. Полезен молочный, овсяный или ягодный кисель, разведенный яблочный и тыквенный сок.
Чтобы составить сбалансированное меню, каждому больному нужно иметь таблицу продуктов, разрешенных и запрещенных к употреблению.

Меню диеты при панкреатите поджелудочной железы при обострении у взрослого
Уменьшить воспаление можно только с помощью диеты. Обычно больным врач дает список продуктов, но этого мало, нужно еще знать, как правильно их готовить. Людям, которые никогда не соблюдали диеты, сложно привыкнуть к новым принципам питания.
Первые дни диеты при панкреатите поджелудочной железы в период обострения у взрослых
Первая неделя после возникновения обострения самая важная. От того, будет ли больной придерживаться рекомендаций врача по питанию, зависит восстановление поджелудочной железы. Сначала 2-3 дня или до стихания болей можно только пить воду или некрепкий чай без добавок. Пить по несколько глотков, но часто. В тяжелых случаях срок голода продляется, при этом больного переводят на энтеральное питание.
После небольшого улучшения состояния нужно постепенно расширять рацион. Если больной в стационаре, следить за питанием легче, так как ему подают необходимые блюда. Дома придется следовать рекомендациям по составлению меню.
- С 3 по 5 день добавляются рисовый отвар, овсяный кисель, бульон из овощей. Можно съесть несладкий сухарик.
- 5-7 день можно есть слизистые каши из риса, гречки, овса или манки. Разрешены овощные пюре из проваренной моркови, картофеля. Если состояние нормальное, можно есть белковый омлет.
- На 7-10 день добавляется нежирное мясо и белая рыба, проваренное и прокрученное. Из него делается суфле, паштеты, паровые котлеты. Разрешены протертые овощные супы-пюре.
- С 10 дня добавляется протертый творог, кефир, йогурт. Можно молоко, но только в чае или каше.
Диета при панкреатите поджелудочной железы при обострении обязательно должна содержать не менее 1,5-2 л жидкости в день. Отвары трав лучше не пить, если это не рекомендовано врачом.
Домашнее меню диеты при панкреатите поджелудочной железы при обострении
Обычно через 7-10 дней больного выписывают домой и дают советы по соблюдению диеты. К этому времени рацион расширяется, обычно применяется диета №5п. Ее необходимо соблюдать в зависимости от тяжести состояния 1-2 месяца. Потом рекомендуется переходить на менее строгую диету №5.
По назначению врача возможно увеличение количества белка в рационе до 100-130 г в сутки. Это поможет больному восполнить потери мышечной массы. Животный белок содержит аминокислоты, которые участвуют в восстановлении слизистой, поэтому он должен быть в ежедневном рационе. Количество углеводов можно увеличить до 350 г, но быстрые углеводы все равно должны составлять не более 30 г. Количество жиров не увеличивается – 70 г в день.
Можно постепенно включать соль, но ее не должно быть больше 6 г. При варке мяса нужно после закипания сливать воду, чтобы ушли все экстрактивные вещества. После этого на втором бульоне можно сварить суп. Все продукты все еще протираются или сильно развариваются. По-прежнему запрещены жареные блюда, консервы, маринады, свежий хлеб.

Обязательно употребляются кисломолочные нежирные продукты, белковый омлет, творог. Нужны вареные овощи, кроме капусты и острых видов. Добавляются отвары трав, цикорий. Нужно научиться правильно составлять меню.
- На первый завтрак едят белковый омлет, рисовый пудинг, запеканку из творога. Можно съесть сухарик с нежирным сыром.
- Ланч состоит из печеных яблок, овощного пюре, овсянки.
- Обед должен быть питательным. Овощной суп-пюре, тефтели, паровые котлеты из телятины или индейки. На гарнир – рис, пюре из картофеля или тыквы.
- Полдник состоит из сухофруктов, тертой моркови или яблок, сушек.
- Вечером нужно есть паровые или пюрированные овощи, котлеты, рис. Разрешена творожная запеканка или пудинг.
Каждый прием пищи завершается напитком. Это некрепкий чай, зеленый или с молоком, кисель, отвар шиповника. Полезен отвар овса, компот или морс. На ночь пьют нежирный кефир или йогурт.
Можно придерживаться такого меню диеты при панкреатите поджелудочной железы при обострении у взрослого:
При обострении панкреатита требуется особая диета. Это поможет облегчить дискомфорт и ускорить выздоровление.
ВАЖНО! Статья информационного характера! Перед применением необходимо проконсультироваться со специалистом.
customs.news
питание при обострении и в период ремиссии, диеты, список продуктов
Под панкреатитом понимают различный по этиологии воспалительный процесс в ткани поджелудочной железы (ПЖ). Одна из основополагающих функций – образование поджелудочного пищеварительного сока, нужного в нормальном акте переваривания поступившей пищи.
Другой важнейшей задачей определена гормональная функция – выработка и контроль инсулина и глюкагона. Без участия ПЖ, здоровый акт пищеварения не возможен. Что можно есть при панкреатите? Какие продукты можно есть при панкреатите?
Те, кто столкнулся с панкреатитом, любопытствуют: «Что можно есть при панкреатите поджелудочной железы?», «Какая диета при панкреатите? Что нельзя?». Рассмотрим, какое должно быть питание больных при панкреатите.
В повседневном общении часто можно услышать такое высказывание: «панкреатит поджелудочной железы», а если разобраться, панкреатит – несет в себе этот смысл, воспалительный процесс в ткани поджелудочной железы (в переводе с латыни «pancreas» – поджелудочная железа (ПЖ), а «it»- воспалительный процесс).
В идеале для человека создается диета при панкреатите. При подборе врач руководствуется критериями:
- тяжесть течения панкреатита,
- этиология его возникновения,
- непереносимость части пищевых компонентов,
- присутствие сопутствующих заболеваний,
- вкусовые пристрастия.
Как надлежит питаться при панкреатите и его обострении?
При остром панкреатите или декомпенсации существующего хронического панкреатита (ХП) требуется особый подход. Что можно кушать при панкреатите? На первые дни назначается голод, недопущение даже вида и аромата пищи. Лечение ведется в больнице, оформляется постельный режим, и сопровождается осмотрами врачей.
Принцип: Холод-Голод-Покой!
Можно пить при панкреатите? В первые трое суток жидкость компенсируют через внутривенный путь, далее принимать воду внутрь. Основным путем, получения полезных компонентов и воды, признан внутривенный.
 Период голодания при остром панкреатите может варьировать от одних суток и в редких случаях до 20. Однако перевод к питанию через рот должен произойти как можно в более ранние сроки.
Период голодания при остром панкреатите может варьировать от одних суток и в редких случаях до 20. Однако перевод к питанию через рот должен произойти как можно в более ранние сроки.Принцип диетотерапии: диета вводится поэтапно, ступенчато уширяется перечень продуктов и наращивается объем полезной пищи.
Консистенция блюд полужидкая или умеренно жидкая. Пища предварительно проходит механическое размельчение, температурную переработку и подается при теплой температуре.
Все это помогает нормализовать пострадавшие функции. Регулирует работу организма и производит терапевтический эффект:
- устранение болевого синдрома,
- регуляция завышенных ферментов,
- устранение интоксикации.
Полезные продукты
Разрешенные продукты при панкреатите сгруппированы в список. Что можно есть при панкреатите?
1 этап. Настроен на сокращение в меню белковой и жиросодержащей пищи, введение углеводистой пищи:
- Диета представлена водянистыми кашами, крупяными супами-пюре из гречи, рисовой крупы, геркулеса.
- Овощи присутствуют в диете в виде овощных ассорти супов, картофельных и кабачковых пюре, муссов из овощей, морковное и тыквенное пюре, соевые бобы.
- Фрукты представлены в виде полужидких киселей, яблочного и грушевого пюре и сока. Можно ли есть фрукты в сыром виде? Свежие фрукты не разрешены, так как активируют бродильную микрофлору в кишечнике, и затем вызывают метеоризм и вздутие, а также усиление жидкого стула.
- Сладкий чай не крепкий, сухарики или баранки пара штук за день, хлеб подсушенный, вчерашний, пшеничный, галеты сухие Мария.

2 этап. Ввод белковосодержащей пищи, начиная с легкоусваиваемых:
- Яичный белок: яйцо всмятку, паровой белковый омлет.
- Мясное пюре из постных разновидностей мяса (говяжье, индюшачье, кроличье, телячье, куриное).
- Рыбное пюре из постных разновидностей рыбы (мясо окуня, филе щучье, филе трески, филе судака, филе минтая).
- Молочнокислые продукты: полужидкий постный творог, полужидкий постный кефир. Можно ли есть молочные продукты? Молоко вводят в готовое блюдо или готовят с ним.
3 этап. Ввод жиросодержащей пищи, с маленьких количеств.
- Сливочное натуральное масло (72%-82%) кладут перед подачей блюда, начиная с 2 грамм и до 20 грамм за день.
- Растительное рафинированное масло от 2 грамм до 15 грамм в сутки.
Запретные продукты
При панкреатите повреждается ткань ПЖ. Диета снижает продукцию сока ПЖ. Есть продукты при панкреатите, которые усиливают образование сока ПЖ, они запрещены в этот период.

Что нельзя есть при панкреатите?
- Еда, приготовленная из мяса животных и рыбы, под средством жарки.
- Наваристые, жирноватые бульоны из грибов, рыбы или мяса (тушка барана, свиное филе, филе утиное и гусиное, осётр, севрюжье филе, сом, карп).
- Подкопчённые или вяленые блюда, мясные или рыбные.
- Колбасные изделия подкопчённые, ливерная и кровяная колбасы.
- Хлебобулочные товары, свежеиспеченные, мягкие, сдобная выпечка — противопоказаны.
- Консервированная продукция.
- Приправы, пряности, изделия с большой концентрацией экстрактильных веществ (лук, чеснок), кетчуп, майонез, готовые соусы, с включением горчицы и перца или уксуса.
- Крепкие сорта чая, черный кофе, подкисленные соки, газированная вода, энергетические напитки.
- Алкоголь и алкогольсодержащие напитки. Строгий запрет! Алкоголь усиливает продуцирование сока ПЖ и меняет ее биохимический состав, что негативно отражается на ПЖ. Пагубное влияние сказывается и на соседних органах: печень, двенадцатиперстную кишку, желчный пузырь, желудок, сфинктер Одди, сосуды, нервы.
По мере нормализации состояния ПЖ, регресс жалоб, стабилизация лабораторных цифр, варианты диеты разнообразятся, и наращивается объем получаемой пищи. Через неделю введение диеты №5. Рекомендовано получение заместительной ферментотерапии.
Диета №5
Диета №5 (щадящая) по Певзнеру, расшифровка диеты:
 В диете урезают жиры (50 грамм), углеводы (200 грамм), белки (80 грамм) достаточно для возрастных потребностей. Энергоемкость 1500-1800 ккал. Диета снабжена витаминами РР,С,В,А.
В диете урезают жиры (50 грамм), углеводы (200 грамм), белки (80 грамм) достаточно для возрастных потребностей. Энергоемкость 1500-1800 ккал. Диета снабжена витаминами РР,С,В,А.- Еда подготовлена и химически обработанная, измельчена, пройдено тушение или паровая обработка. Прием пищи в охлажденном состоянии исключен.
- Под запретом пряные и острые блюда, прошедшие жарку.
- Лимит соли до 6 грамм за день, минимум холестеринсодержащих продуктов, и товаров, в состав которых включены тугоплавкие жиры.
- Температурный интервал от 20 до 55 градусов.
- Выпивать жидкости до 2 литров в день.
- Режим питания прежний, часто и по чуть-чуть, до 6 раз в сутки.
Перечень продуктов:
При панкреатите, что можно есть? Список продуктов состоит из продуктов животного мира и растительного. Снабжает полезными элементами, уровень углеводов и витаминов, белков, жиров, а также микроэлементов, соответствует заявленным требованиям, энергетически ценная диета.
 Супы — пюреобразные овощные или мясные супы, с добавлением разрешенных круп.
Супы — пюреобразные овощные или мясные супы, с добавлением разрешенных круп.- Овощи присутствуют в диете в виде овощных ассорти супов, картофельных, кабачковых пудингов, муссов из овощей, пюре моркови или тыквы, соевые бобы или цветная капуста.
- Фрукты представлены в виде полужидких киселей, яблочный сок, грушевое пюре. Печеные яблочки, исключение кислых видов, компоты.
- Мясное пюре из постных разновидностей мяса (говяжье, индюшачье, кроличье, телячье, куриное). Рыбное пюре из постных разновидностей рыбы (мясо окуня, мясо щучье, филе трески, филе судака, филе минтая). Приветствуется паровая обработка, варка, тушение.
- Яйцо — паровой яичный омлет.
- Хлебобулочные изделия — хлеб вчерашний, баранки сухие, галеты Мария, сухари.
- Молочные и кисломолочные блюда – молоко в готовых блюдах, не очень кислый творог, не очень кислый кефир.
- Каши на половинном молоке или воде — греча, геркулес, рис.
- Питье — вода чистая, прокипяченная, минерализованная вода негазированная, слабый чай, компоты из фруктов, морсы.
При соблюдении диеты, следует убрать из меню, следующие продукты:
 Овощи, содержащие грубоволокнистую клетчатку (репка, редиска, брюква, лук, листья салата, чеснок, капуста красная и белокочанная, щавель и редька) ограничены.
Овощи, содержащие грубоволокнистую клетчатку (репка, редиска, брюква, лук, листья салата, чеснок, капуста красная и белокочанная, щавель и редька) ограничены.- Овощи в свежем состоянии и фрукты, не разрешены.
- Свежеиспеченные хлебобулочные изделия, сдобные сладости, шоколадки.
- Крепкие сорта кофе и чая, алкоголь, алкогольсодержащие напитки.
- Любая консервированная продукция.
- Подкопченные мясные, рыбные и колбасные изделия.
- Бобовые культуры — горох, боб, фасоль, чечевица.
- Пряная продукция, приправы, майонез, кетчуп, соусы.
Питание при стихающем обострении ХП
Питание при стихающем обострении ХП немаловажно для:
- достижения ремиссии,
- возобновления работоспособности железы и ее функции,
- стимуляция механизмов починки и заживления,
- реабилитация других органов,
- укрепление иммунитета.
Последующее разнообразие питания, учитывает возросшие затраты в белковых продуктах, и обеспечивает ежедневную норму в жиросодержащих, углеводсодержащих продуктах, витаминах и минералах. Дальнейшее разнообразие щадящей диеты № 5 до № 5 П.
Белок наращивают до 120 грамм в сутки. Белок оказывает восстанавливающее действие на железу, активирует процессы репарации, снимает воспаление, поддерживает иммунитет, восполняет белководефицит в организме.
Расширенная диета №5 П Певзнера при панкреатите, расшифровка диеты:
- Реабилитация функций ПЖ, охрана соседних органов пищеварения, снижение тонуса желчного пузыря.
- Поддержка завышенного уровня белка, уровень углеводов и жиров наоборот минимизирован.
- Механическое дробление и химически оберегающая диета.
- Режим питания необходим дробный до шести раз за день.
- Пища перетертая, печенная или паровая.
- Температурный интервал от 20 до 55 градусов.
- Цифры жира-80 грамм, белка-120 грамм, углеводов–300 грамм, энергетическая ценность-2600 ккал, питье жидкости до 2 литров в день.
Перечень продуктов:
Стихающее обострение панкреатита, что можно есть? Можно при панкреатите блюда животного мира и растительного из представленного списка продуктов.

Набор продуктов схож с перечнем при обострении, расширение диеты в виде:
- Супы овощные (кроме капусты красной и белокочанной).
- Овощи присутствуют в диете в виде картофельных и кабачковых запеканок, соевые бобы, зеленый горошек, фасоль зеленая, запеканка из цветной капусты.
- Фрукты представлены в виде полужидких киселей, запеканки с крупами, без шкурки. Печеные яблочки, исключение кислых сортов.
- Мясное пюре из постных разновидностей мяса. Рыбное пюре из постных разновидностей рыбы. Приветствуется паровая обработка, варка, тушение, запекание с крупами и овощами.
- Каши крупяные на половинном молоке или воде — греча, перловка, геркулес, рис.
- Питье — отвар шиповника, морс из смородины черной.
- Сыр легкий, без добавок, колбаска докторская, свежие овощи перетертые, макароны, спагетти, вермишель.
- Можно ли при панкреатите сою? Можно, и в случае непереносимости белка животных, переходят на соевый белок.
- Возможно, включить наборы из некоторых пряностей: ваниль, тмин, мускат, гвоздика, цедра, корица.
Такую диету соблюдают 3 месяца, умеренно расширяя диету и объем необходимой пищи. Назначение заместительной ферментотерапии, для разгрузки, с едой. При обнаружении сбоев в пищеварении, возвращаются на предыдущий этап.
Питание в ремиссию после острого панкреатита и ХП
Цели диеты в этот период следующие:
- Предотвращение рецидивов,
- Коррекция дефицита в питании,
- профилактика прогрессирования ХП.
Расшифровка показателей диеты:
 Энергоемкость 3000 ккал, остается дробное и частое питание.
Энергоемкость 3000 ккал, остается дробное и частое питание.- Потребность в белке завышена в интервале 90-120 грамм в сутки.
- Нужное количество углеводов до 400 грамм.
- Потребность в жирах снижена до 60 грамм.
- Диетический стол № 5 по Певзнеру.
- Способ обработки применим прежний, размельчают только грубоволокнистые овощи и мясо жестких видов. Жарка и копчение запрещены.
- Запрещенные продукты снова под запретом, включающие обилие экстрактильных веществ и кислот, калорийные виды мяса и рыбы.
- Крупяные и овощные блюда нет смысла измельчать их едят в обычном виде. Разрешены борщи, щи, молочные супы. Каши с овощами или мясом, плов в различных модификациях, макароны, спагетти, вермишель.
- Мясные продукты перемолотые, куском или рубленые, филе птицы без шкурки.
- Колбаса вареная, докторская или диетическая, сосиски диетические, постная и неострая ветчина.
- Морепродукты в содружестве овощами, салаты простые, рыба, печенная с овощами.
- Овощи употребляют в виде незамысловатых салатов, винегретов, в отдельном тушеном виде или с другими продуктами. Становится доступна квашеная капуста.
- Разрешается вчерашний ржаной хлеб, выпечка с начинками не из сдобного теста.
- Из сладостей становится разрешено варенье, мед, мармелад. Часть сахара за счет сахарозаменителей.
- Разрешены соусы домашнего производства на сметане, молоке, овощных и ягодно-фруктовых отварах.
- К употребляемым напиткам присоединяются растительные сборы и чаи.
Выполнение диеты сокращает риск рецидива панкреатита, уменьшает вероятность возникновения осложнений, сдерживает усугубление болезни, удлиняет ремиссию, обеспечивает разнообразное питание, продлевает жизнь в хорошем качестве. Подбор диеты проводится диетологом, с учетом индивидуальных показателей каждого человека и особенностей заболевания. Проконсультируйтесь со специалистом.
www.podgeludka.ru

 В диете урезают жиры (50 грамм), углеводы (200 грамм), белки (80 грамм) достаточно для возрастных потребностей. Энергоемкость 1500-1800 ккал. Диета снабжена витаминами РР,С,В,А.
В диете урезают жиры (50 грамм), углеводы (200 грамм), белки (80 грамм) достаточно для возрастных потребностей. Энергоемкость 1500-1800 ккал. Диета снабжена витаминами РР,С,В,А. Супы — пюреобразные овощные или мясные супы, с добавлением разрешенных круп.
Супы — пюреобразные овощные или мясные супы, с добавлением разрешенных круп. Овощи, содержащие грубоволокнистую клетчатку (репка, редиска, брюква, лук, листья салата, чеснок, капуста красная и белокочанная, щавель и редька) ограничены.
Овощи, содержащие грубоволокнистую клетчатку (репка, редиска, брюква, лук, листья салата, чеснок, капуста красная и белокочанная, щавель и редька) ограничены. Энергоемкость 3000 ккал, остается дробное и частое питание.
Энергоемкость 3000 ккал, остается дробное и частое питание.