Скрининг на рак кишечника – Скрининг колоректального рака – как проводится и кому необходим тест на рак прямой и толстой кишки?
Скрининг колоректального рака – как проводится и кому необходим тест на рак прямой и толстой кишки?
Рассматриваемая онкопатология занимает третье место по шкале распространенности раковых заболеваний в мире. Кроме того, уровень смертности от указанного недуга, особенно в западных странах, достаточно высок. Чтобы исправить сложившуюся ситуацию, специалисты рекомендуют проводить скрининг колоректального рака лицам со средним и высоким уровнем риска.
Указанная процедура предусматривает две основных стратегии: исследование кала и эндоскопические методики. Такие мероприятия способствуют выявлению предраковых изменений у практически здоровых людей.
Показания к выполнению тестов на рак прямой кишки и толстой кишки – кому необходимо пройти колоректальный скрининг прямо сейчас?
Рассматриваемая процедура показана лицам с высоким риском развития колоректального рака.
К ним относятся:
- Пациенты, у которых в истории болезни имеются сведения о наличии аденоматозных полипов.
- Те, кто перенес полноценное хирургическое лечение раковой опухоли тонкого/толстого кишечника.
- Семейный анамнез колоректальных новообразований (опухоли, аденоматозные полипы) у родственников 1-й линии родства если указанная онкопатология была диагностирована у них до пересечения 60-летнего рубежа. К повышенной группе риска также относят лиц, у которых у двоих и более родственников первой линии не зависимо от их возраста был диагностирован КРР.
- Воспалительные заболевания кишечника: болезнь Крона и неспецифический язвенный колит.
- Наследственные синдромы. В первую очередь, это касается:
— Семейного аденоматозного полипоза.
— Синдрома Пейтца-Егерса. Помимо полипоза органов жкт, диагностируется также пигментация кожных покровов и слизистых оболочек.
— Наследственного неполипозного колоректального рака.
— Синдрома множественных гамартом. Указанные новообразования являются доброкачественными, и они могут располагаться в отделах жкт, щитовидке, головном мозге, органах мочевыделительной и репродуктивной системы.
Семейный анамнез и колоректальный рак
Противопоказания к колоноскопии, входящей в программу колоректального скрининга — кому не назначат это исследование?
Рассматриваемая процедура применяется только по отношению к здоровым людям. Если же у пациента недуг кишечника уже выявлен, надобности в проведении колоректального скрининга у него нет.
Таким образом, в проведении скрининговой колоноскопии не нуждаются лица, у которых диагностированы следующие патологические состояния:
- Период вынашивания ребенка.
- Аллергические реакции, либо плохая переносимость анестетических средств.
- Патологии жкт, при которых у пациента наблюдается резкое беспричинное снижение веса за последние полгода, наличие крови в каловых массах согласно проведенным тестам, а также железодефицитная анемия.
- Болезни крови, что связанны с ее свертываемостью.
- Диагностирование у пациента сопутствующих недугов, при которых колоноскопия представляет опасность для здоровья и даже жизни. К подобным заболеваниям относят:
— Злоупотребления алкогольными напитками.
— Серьезные сбои в работе сердца и/или печени.
— Нарушение мозгового кровообращения, на фоне которого развивается кислородное голодание ГМ.
Кроме того, колоноскопию не назначают, если в течение года был сделан анализ кала на скрытую кровь, либо проводились следующие диагностические мероприятия:
- Ирригоскопия и/или сигмоскопия – в течение 5 лет.
- Колоноскопия – на протяжении 10 лет.
Начало проведения скрининга, если речь идет о наследственном факторе, будет определяться возрастом самого пациента, а также возрастом родственников, у которых была выявлена та или иная патология кишечника:
- После 40-летнего возраста назначают колоноскопию, которую в дальнейшем повторяют раз в 5 лет при диагностировании колоректального рака у родителей, братьев/сестер, детей пациента до достижения ими 60 лет. Этот же принцип распространяется на тот случай, если указанная онкопатология была диагностирована у двух и более родственников первой степени не зависимо от их возраста. Доктор также может назначить прохождение скрининга пациенту на 10 лет раньше возраста, при котором колоректальный рак/аденоматозные полипы были выявлены у первого ближайшего родственника.
- После достижения 10-12 лет ежегодно рекомендуется проводить сигмоскопию при диагностировании — либо при повышенном риске развития — семейного аденоматозного полипоза.
- Начиная с 20-летнего возраста, каждые 2 года следует проводить колоноскопию в случае повышенного риска появления либо при генетическом/клиническом диагностировании наследственного неполипозного колоректального рака. Допускается также начинать проводить скрининг на 10 лет раньше возраста, при котором рассматриваемый тип онкопатологии был диагностирован у самого первого родственника.
- После пересечения 50-летнего рубежа при отсутствии отягощающего семейного анамнеза и иных факторов, что могут привести к увеличению степени риска развития КРР, колоноскопию проводят единожды в жизни. При наличии противопоказаний к указанной процедуре, выбор делают в пользу гибкой сигмоскопии (1 раз на протяжении жизни, если в ходе обследования не выявлено каких-либо дегенеративных изменений). Если же сигмоскопия также нежелательна, такой группе пациентов проводят ежегодное тестирование кала на скрытую кровь.
- Каждые 1-2 года в специализированных медицинских центрах проводят колоноскопию пациентам, у которых диагностирована болезнь Крона, либо неспецифический язвенный колит. Начинать скрининг рекомендуется через 8-10 лет после начала развития указанных патологий.
Периодичность проведения скрининговой колоноскопии у пациентов с колоректальными полипами будет зависеть от типа новообразования:
- Каждые 10 лет в случае выявления гиперпластического полипа. Начинать скрининг рекомендуется через 3-6 лет после полипэктомии. Исключением является гиперпластический полипозный синдром в анамнезе, — скрининг в подобных ситуациях проводят намного чаще.
- Каждые 5-10 лет при выявлении максимум двух тубулярных аденом, параметр которых не превышает 10 мм, и которые имеют низкую степень дисплазии. Периодичность проведения колоноскопии определяется доктором на основании предыдущих результатов диагностики. Первый скрининг следует проводить не позже, чем через 3 года после удаления аденомы.
- Раз в пять лет при наличии от 3 до 10 аденом, либо при наличии одного большого аденоматозного полипа (от 1 см в диаметре). При этом, первая колоноскопия проводится не позже чем через 3 года после хирургического удаления всех аденом.
- Каждые 3 года в случае выявления более 10 колоректальных полипов. В этом случае пациенту в обязательном порядке необходимо пройти генетическое тестирование на семейный аденоматозный полипоз!
В случае резекции толстого кишечника по поводу лечения КРР, первая колоноскопия проводится в течение года после хирургической манипуляции.
При удовлетворительных результатах исследования последующую колоноскопию проводят через 3 года, и далее – каждые 5 лет. Если же в процессе скрининга выявлены патологические изменения, данный интервал сокращается.
Этапы колоректального скрининга – все тесты, анализы и диагностические мероприятия на выявление рака прямой и толской кишки
Скрининговые тесты на предупреждение колоректального рака включают:
Исследование каловых масс
- Определение скрытой крови в кале. Дает возможность выявить указанную онкопатологию у бессимптомных пациентов. Зачастую прибегают к гваяковой пробе Вебера. Достоверность результатов данного теста повышается при его проведение каждые 1-2 года в течение длительного периода. Но в этом и заключается вся загвоздка: далеко не все лица согласны активно участвовать в проведении повторных анализов на протяжении длительного времени учитывая тот момент, что к обследованию нужно готовиться. Кроме того, данный анализ может давать как ложноположительные, так и ложноотрицательные результаты. В первом случае пациентов посылают на весьма инвазивную для организма колоноскопию, которая в конечном счете оказывается ненужной. Альтернативной гваяковой пробы является иммунохимический метод определения крови в кале (FIT). Положительная сторона таких тестов – отсутствие необходимости соблюдать диету при подготовке к обследованию. Как и предыдущий анализ FIT нужно повторять каждый год, а для большей информативности его следует сочетать с инструментальными методами диагностики.
- Анализ кала на содержание ДНК.
Эндоскопические скрининговые процедуры
- Гибкая сигмоскопия. Исследуемая площадь составляет 60 см, начиная от анального отверстия и до толстого кишечника. С ее помощью доктор может осмотреть левую часть толстой кишки, прямую кишку, и при необходимости взять образец патологического элемента для лабораторного исследования. Подготовка к данной манипуляции несложная, а длится она меньше, чем колоноскопия.
- Колоноскопия. Является золотым стандартом в выявлении колоректального рака. Однако такая процедура требует тщательной и длительной подготовки, а риск развития осложнений после ее проведения значительно выше, чем при гибкой сигмоскопии.
Лучевые методики
- Ирригоскопия с двойным контрастированием (ИДК). К ней прибегают при невозможности применения более информативных методик исследования толстой кишки. Минусом данной процедуры является большое количество ложноположительных результатов: артефакты кишечника могут определяться как аденомы. Однако, в половине случаев посредством рассматриваемой манипуляции удается обнаружить большие полипы.
- Компьютерно-томографическая колонография (КТК). Дает возможность получения двух- и трехмерного изображения просвета толстого кишечника. Данная скрининговая процедура нечувствительна в отношении плоских новообразований. Ее эффективность также снижается при наличии в толстой кишке нескольких полипов, что отличаются по своим параметрам. Не самой лучшей перспективой является также получение пациентом в ходе КТК определенной дозы ионизирующего излучения. С целью минимизации радиоактивного излучения европейскими странами изучается возможность использования магнитнорезонансной колонографии.
Как подготовиться к скринингу колоректального рака – рекомендации пациенту
Для получения максимально точных результатов скринингового исследования пациентам следует подготовиться должным образом:
- Гваяковая смола, что используется, как основной ингредиент при тестировании каловых масс на скрытую кровь, может реагировать на некоторые овощи, фрукты, красное мясо, что может спровоцировать ложноположительные результаты. В связи с этим, за несколько дней до анализа пациентам нужно придерживаться определенной диеты.
- Женской части населения иммунохимический тест кала на скрытую кровь следует проходить после завершения менструации.
- Также за несколько дней до тестирования следует отказаться от приема препаратов, способствующих разжижению крови: варфарина, аспирина и пр.
- Перед колоноскопией и компьютерно-томографической колонографией пациенту нужно принимать слабительные средства и ставить очистительные клизмы: требуется полная подготовка кишечника.
Полезно? Поделитесь!
www.operabelno.ru
Скрининг рака толстой кишки — методы и средства диагностики
Ранняя диагностика рака толстой кишки имеет важное прогностическое значение, определяющее результаты лечения. Своевременно выявленная опухоль толстой кишки, на I – II стадии позволяет существенно увеличить пятилетнюю выживаемость после операции, т.е. добиться радикального эффекта – полного выздоровления.
Бытующее мнение, что рак толстой кишки, это приговор на современном этапе не соответствует действительности. Об этом свидетельствуют не только данные статистики, но и мой личный опыт, и опыт моих коллег. При этом своевременно выявленные полипы толстой кишки при регулярном наблюдении и удалении полипов (полипэктомии) позволяет значительно уменьшить вероятность возникновения рака кишечника.
В связи с этим, первой и самой важной задачей скрининга рака толстой кишки является определение групп риска, у которых вероятность возникновения рака выше, т.е. так называемые предраковые заболевания.
Второй задачей, является определить алгоритм диагностических исследований, позволяющих выявить новообразования толстой кишки на ранних этапах.
Безусловно, что колоноскопия, является наиболее информативным методом ранней диагностики рака толстой кишки, полипов и других предраковых заболеваний, но как мы, подчеркивали выше, существуют определенные сложности и ограничения для массового проведения этого обследования. Важным этапом для скрининга рака толстой кишки, является разработка лабораторных методов исследования.
Идеальный скрининговый метод исследования должен выявлять большинство опухолей при отсутствии большого числа ложноположительных результатов, т.е. метод должен иметь высокую чувствительность и специфичность. К тому же он должным быть безопасным и доступным пациентам, которым предлагается подвергнуть скринингу.
Биохимические методы скрининга
При колоректальном раке наиболее широко используемый метод – анализ на СКК (агализ кала на скрытую кровь – Haemoccult), основанный на гваяковый кислоте (анализ, который обнаруживает пероксидазную активность гематина в кале). Недостаток метода – кровотечения из верхних отделов желудочно – кишечного тракта обнаруживаются с меньшей вероятностью, чем с толстой кишки. Ложноположительные результаты могут быть вызваны потреблением мяса, овощей, содержащих пероксидазу, т.е. необходимы строгие диетические ограничения для подтверждения минимально положительных результатов. К тому же из-за периодичности кровотечения из опухоли чувствительность метода составляет всего 50 – 70 %.
Иммуноферментные тесты для выявления скрытой крови в кале (анализ кала на скрытую кровь).
- нет необходимости в соблюдении строгой диеты
- тест можно проводить самостоятельно, в домашних условиях
- высокая точность теста (исследования показали, что трехкратное использование теста повышает чувствительность до 100 %, а чувствительность уже при однократном применении составляет 96 %).
При этом точность иммунохимического теста для определения скрытой крови в кале значительно выше, чем другие тесты, используемые для ранней диагностики рака толстой кишки.
Чувствительность теста «ColonView Hb и Hb/Hp» составляет 95 – 97 %, а специфичность 96 %. Это очень высокий показатель и в достаточной степени отвечает требованиям скрининга колоректального рака в группах риска. Точность теста «ColonView Hb и Hb/Hp» возрастает при трехкратном использовании. Результаты исследований показали, то, что относительная чувствительность увеличивается по мере увеличения количества последовательных тестов, а относительная специфичность немного снижается.
Табл. Чувствительность и специфичность теста «ColonView Hb и Hb/Hp».
|
Количество тестов
|
Чувствительность |
Специфичность |
|
1 |
58 % |
96 % |
|
2 |
89 % |
95 % |
|
2 |
100 % |
94 % |
Проведение скрининга рака толстой кишки при помощи теста «ColonView Hb и Hb/Hp» ежегодно позволяет, определить пациентов, нуждающихся в эндоскопических методах диагностики (сигмоскопия, колоноскопия), кроме того, сочетание теста с эндоскопическими методами диагностики (колоноскопия, фиброколоноскопия), позволяет выявить новообразования кишечника на ранних стадиях.
Таким образом, можно рекомендовать алгоритм действий, для ранней диагностики рака толстой кишки.
1. Этап – определение групп риска с высокой вероятностью развития рака толстой кишки
- Кишечное кровотечение с изменением характера стула и частоты дефекации (частый, жидкий стул, запоры), проявляющееся больше 1 месяца (пациенты в любом возрасте).
- Изменения характера стула (запоры, диарея, без кишечного кровотечения, проявляющиеся больше 1 месяца (пациенты старше 60 лет).
- Длительное кишечное кровотечение, без выраженных проктологических жалоб – боли в заднем проходе, припухлость, зуд, жжение, выпадение геморроидальных узлов (пациенты старше 60 лет)
- Определяемое опухолевое образование в брюшной полости (в любом возрасте)
- Опухолевое образование, определяемое при ректальном осмотре (в любом возрасте)
- Анемия (железодифицитная) неясной этиологии
- Возраст старше 40
- Длительно протекающие воспалительные заболевания кишечника (ВЗК), неспецифический язвенный колит (НЯК), болезнь Крона
- Пациенты с семейным анамнезом по раку толстой кишки, диффузным семейным полипозом, множественными полипами толстой кишки
- Пациенты, перенесшие рак яичников, рак шейки матки, рак молочной
- Перенесенные операции на желудке и желчном пузыре (резекция желудка, гастрэктомия, ваготомии, холецистэктомия).
Этим пациентам необходимо проведение теста «ColonView Hb и Hb/Hp», либо эндоскопическое обследование толстой кишки (видеоколоноскопия, фиброколоноскопия).
2. Этап – при положительном тесте «ColonView Hb и Hb/Hp», обязательном является проведение эндоскопического обследования толстой кишки (видеоколоноскопии, фиброколоноскопии).
При отрицательном тесте «ColonView Hb и Hb/Hp» – мы рекомендуем повторное проведение теста «ColonView Hb и Hb/Hp», либо ежегодный контроль.
На определенном этапе наблюдения и ежегодного тестирования, мы все же рекомендуем проведение эндоскопического обследования толстой кишки (колоноскопия, сигмоскопия).
Поскольку до 70 % раковых опухолей и полипов толстой кишки, выявляют пределах сигмовидной кишки до 60 см, то в качестве скрининга также может использоваться также ректороманоскопия, гибкая сигмоскопия.
Ваше здоровье – в Ваших руках! Ежегодное проводимое применение теста на скрытую кровь, в частности теста «ColonView Hb и Hb/Hp», для ранней диагностики рака толстой кишки, позволит Вам в дальнейшем избежать более серьезных проблем (как минимум хирургической операции, и не факт, что она окажется радикальной, т.к. решающую роль играет стадия процесса от I до IV). Ведь до 5 лет доживают только 62 % прооперированных пациентов с 3 стадией рака толстой кишки, в этой связи крайне важно выявить онкопроцесс на раннем этапе.
prokto.ru
скрининг рака толстой кишки, ранняя диагностика рака толстой кишки
По частоте летальных исходов рак толстой кишки занимает второе место. Но если все люди в возрасте 50 лет и старше будут регулярно проходить скрининговые исследования, не менее 60% этих смертей удастся избежать.
Если вам 50 лет или больше, скрининговый тест на рак толстой кишки может спасти вашу жизнь.
Вот каким образом:
- Рак прямой и толстой кишки обычно начинается с полипов в прямой и толстой кишке. Полип — это рост ткани там, где ее не должно быть. С течением времени некоторые полипы превращаются в раковые опухоли.
- Скрининговый тест выявляет полипы, так что их можно удалить до того, как они превратятся в рак.
- Скрининговые тесты позволяют обнаружить рак толстой кишки на ранней стадии, когда шанс излечения достаточно высок.

Кто болеет раком толстой кишки?
Рак толстой кишки чаще всего встречается у людей 50 лет и старше. С возрастом риск возрастает. Раком толстой кишки могут болеть и мужчины и женщины. Если вам 50 лет или больше, проконсультируйтесь с врачом и вместе определите целесообразность проведения скринингового исследования.
Нахожусь ли я в группе риска?
Ваш риск рака толстой кишки может быть выше среднего, если:
- вы или ваши близкие родственники болели полипами или раком толстой или раком прямой кишки;
- у вас воспалительное заболевание кишечника;
- у вас отягощенная наследственность, например, семейный аденоматозный полипоз (FAP) или наследственный неполипозный рак толстой кишки.
Если вы считаете, что риск развития рака толстой кишки у вас существенно выше, чем в среднем по популяции, поговорите об этом с врачом-онкологом. Возможно, он предложит вам проходить скрининговые исследования чаще или включиться в скрининговые программы в более молодом возрасте, не дожидаясь 50 лет.
Каковы симптомы рака толстой кишки?
Люди с полипами или раком толстой кишки не всегда замечают симптомы, особенно поначалу. Человек может носить в себе опухоль многие месяцы и не знать об этом. Однако некоторые проявления у болезни все-таки имеются. Они могут включать в себя:
- кровь в каловых массах;
- непроходящую боль или колики;
- потерю веса без видимой причины.
При наличии этих или схожих симптомов проконсультируйтесь со своим врачом. Эти симптомы могут быть вызваны и другими причинами, не только онкологией. Однако единственный способ узнать это — проконсультироваться у онколога.
Типы скрининговых тестов
Для обнаружения полипов или рака толстой и прямой кишки применяется ряд различных скрининговых исследований. Каждый из них может использоваться по отдельности, но в некоторых случаях тесты лучше комбинировать. Рабочая группа по профилактическим мероприятиям США (USPSTF) рекомендует мужчинам и женщинам в возрасте 50–75 лет проходить скрининговые тесты на рак толстой и прямой кишки с помощью высокочувствительного анализа кала на скрытую кровь (FOBT), ректороманоскопии или колоноскопии.
Решение о скрининговых исследованиях у пациентов в возрасте старше 75 лет принимается на индивидуальной основе. Если вы старше 75 лет, спросите своего врача, следует ли вам их проходить.
Высокочувствительный FOBT (анализ кала). Существует два типа FOBT — в одном применяется химическая гваяковая проба, а в другом (иммунохимический анализ на скрытую кровь в кале, FIT) для поиска крови в кале используются антитела. Вы получаете набор для анализа у своего врача или медсестры. Дома с помощью палочки или кисточки вы берете небольшое количество кала, затем вы возвращаете анализ врачу или в лабораторию, где образцы кала проверяются на наличие крови.
Вы можете также приобрести экспресс-тест для домашнего использования на комплекс гемоглобин-гаптоглобин. Тест служит для быстрого обнаружения крови в пробах кала. Время тестирования составит всего 5 минут, тесты в наличии в “Доброй аптеке”. Тел. 8 (495) 249-33-00.
Гибкая ректороманоскопия (Flex Sig). Во время процедуры врач помещает в вашу прямую кишку короткую тонкую гибкую осветительную трубку и осматривает поверхность слизистой с целью обнаружения полипов или рака в прямой кишке и нижней трети толстой кишки. Этот тест может использоваться вместе с FOBT.
Колоноскопия. Этот тест похож на ректороманоскопию, за исключением того, что для проверки на наличие полипов или рака используется длинная толстая гибкая осветительная трубка. В ходе исследования врач может не только обнаруживать, но и удалять большую часть полипов и некоторые раковые опухоли.
Колоноскопия нередко используется в качестве диагностического исследования при обнаружении подозрительных симптомов в ходе проведения предыдущих тестов.
Если вам 50 лет или больше, проконсультируйтесь с врачом об анализе
Другие скрининговые тесты
Хотя эти тесты не рекомендованы экспертами Рабочей группы по профилактическим мероприятиям США, они могут использоваться в определенных условиях. К сожалению, результаты этих исследований не всегда однозначны, и при выявлении подозрительных симптомов пациент направляется на колоноскопию.
Ирригоскопия с двойным контрастированием. Вы получаете клизму с веществом под названием «барий», а после нее — воздушную клизму. Внутри толстой кишки образуется контур, что позволяет врачу рассмотреть границу толстой кишки в рентгеновских лучах.
Виртуальная колоноскопия. С помощью рентгеновских лучей и компьютера создается модель вашей толстой кишки. Изображение выводится на экран компьютера.
Анализ кала на ДНК. Вы собираете все результаты дефекации и передаете их в лабораторию для проверки на наличие раковых клеток.
Запись на консультацию круглосуточно
www.euroonco.ru
Колоректальный рак – распространенность, симптомы, скрининг и диагностика
колопроктолог, хирург-онколог, к.м.н.
Что такое колоректальный рак
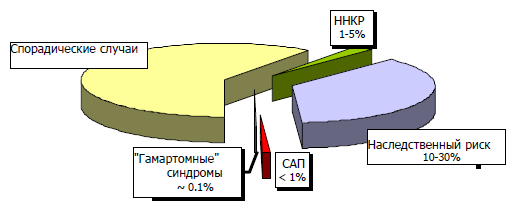
«Колоректальный рак» – собирательное понятие для рака (опухоли) различных отделов толстой (colon) и прямой (rectum) кишки. Среди множества онкологических заболеваний эта патология остается наименее освещенной и наиболее покрытой мифами и страхами пациентов, но, тем не менее, современные возможности ранней диагностики дают основания считать КРР на ~ 95% предотвращаемым раком.
Распространенность колоректального рака
 Статистика развитых стран мира свидетельствует о неуклонном росте впервые выявленных случаев рака толстой и прямой кишки по сравнению со злокачественными опухолями любой другой локализации, кроме рака легкого. В мире, в целом, заболеваемость неодинакова: самые высокие показатели заболеваемости в Австралии и Новой Зеландии, Европе и Северной Америке, а самые низкие — в Африке и Центральной и Южной Азии. Такие географические различия, по всей видимости, определяются степенью влияния факторов риска КРР — особенностей диеты, вредных привычек, экологических факторов на фоне генетически обусловленной восприимчивости к развитию данного вида рака.
Статистика развитых стран мира свидетельствует о неуклонном росте впервые выявленных случаев рака толстой и прямой кишки по сравнению со злокачественными опухолями любой другой локализации, кроме рака легкого. В мире, в целом, заболеваемость неодинакова: самые высокие показатели заболеваемости в Австралии и Новой Зеландии, Европе и Северной Америке, а самые низкие — в Африке и Центральной и Южной Азии. Такие географические различия, по всей видимости, определяются степенью влияния факторов риска КРР — особенностей диеты, вредных привычек, экологических факторов на фоне генетически обусловленной восприимчивости к развитию данного вида рака.
В России колоректальный рак занимает одну из ведущих позиций. Среди мужчин, заболевших злокачественными новообразованиями, КРР находится на 3-м место после рака легкого и желудка, а у женщин, соответственно, после рака молочной железы и рака кожи. Тревожным фактом является высокий уровень летальности на 1-м году жизни после установления диагноза, обусловленный тем, что при первичном обращении пациентов к врачу запущенные формы рака (III-IV стадии) уже имеют более 70% пациентов с раком ободочной кишки и более 60% пациентов с раком прямой кишки, при этом хирургическому лечению подвергается около 40% больных.
В США ежегодно регистрируется приблизительно 140 000 новых случаев болезни и около 50 000 летальных исходов по поводу КРР. Удивительно, но именно в США отмечается медленная, но постоянная тенденция снижения заболеваемости КРР, а показатели выживаемости при КРР – одни из самых высоких в мире. Данные отчетности Национального института рака США показывают, что 61% пациентов с данным диагнозом преодолел пятилетнюю выживаемость.
В США и многих других западных странах улучшение результатов достигнуто, в частности, своевременным обнаружением и удалением полипов толстой кишки, диагностикой КРР на ранней стадии и более эффективным лечением. К сожалению, во многих странах с ограниченными ресурсами и иной инфраструктурой здравоохранения, особенно в Центральной и Южной Америке и Восточной Европе, смертность от КРР продолжает расти.
Факторы риска развития колоректального рака
Колоректальный рак чаще всего развивается как перерождение аденоматозных (железистых) полипов.
Несмотря на то, что наследственная предрасположенность значительно увеличивает риск развития КРР, большинство случаев является спорадическими (иными словами — непредсказуемыми, эпизодическими), а не семейными: приблизительно 80-95 % случаев спорадических против 5-20%, имеющих наследственную причину. Но среди всех других видов рака у человека КРР проявляет наибольшую связь с семейной заболеваемостью. Исследования молекулярных механизмов развития колоректального рака выявили ряд генетических нарушений, большинство из которых наследуется по аутосомно-доминантному типу и значительно повышает риск развития рака. Семейный аденоматозный полипоз и синдром Линча (наследственный неполипозный колоректальный рак) являются наиболее распространенными из семейных видов рака с изученными генетическими дефектами, вместе на их долю приходится лишь около 5% случаев колоректального рака.
Из других наиболее известных предрасполагающих факторов стоит отметить воспалительные заболевания кишечника (язвенный колит, болезнь Крона) — риск рака увеличивается с продолжительностью течения этих заболеваний. Общая заболеваемость колоректального рака начинает увеличиваться примерно через 8 –10 лет после возникновения воспалительного заболевания кишечника и возрастает до 15-20% через 30 лет. Главными факторами риска являются длительность заболевания, распространенность поражения, молодой возраст и наличие осложнений.
Возраст является значимым фактором риска: колоректальный рак является редкостью до 40 лет, однако частота колоректального рака увеличивается в каждом последующем десятилетии и достигает максимума в 60-75 лет.
Существуют факторы, которые повышают риск развития колоректального рака. Установлено, что популяции людей, в которых заболеваемость колоректального рака высока, употребляют пищу, бедную клетчаткой, но при этом с высоким содержанием животного белка, жира и рафинированных углеводов. Ожирение примерно в 1,5 раза увеличивает риск развития колоректального рака, причем в большей степени у мужчин. Избыточное употребление алкоголя и курение также находятся в числе факторов, повышающих спорадическую заболеваемость полипозом толстого кишечника и колоректального рака, и значительно увеличивают риск рака у пациентов с наследственными заболеваниями толстого кишечника (например, с синдромом Линча).
Что такое скрининг колоректального рака?
Это методы активного выявления лиц с факторами риска развития КРР или с бессимптомно протекающим КРР, основанные на применении специальных методов диагностики. Скрининговые исследования при колоректальном раке помогают значительно уменьшить вероятность его развития, так как позволяют выявить предраковое заболевание кишечника или рак на ранней стадии и своевременно оказать лечебную помощь.
В первую очередь скринингу подлежат лица, у которых среди родственников первой линии (у детей, родителей, братьев и сестер) имеются случаи рака толстой или прямой кишки, аденомы и воспалительные заболевания кишечника. Наличие у родственника такого диагноза увеличивает риск примерно в 2 раза по сравнению с популяцией в целом.
Рекомендации ряда научных сообществ по изучению колоректального рака (American College of Gastroenterology, Multisociety Task Force on Colorectal Cancer from the American Cancer Society, American College of Radiology) содержат указания по срокам проведения первой колоноскопии у следующих пациентов:
раннее, до 40 лет, у пациентов, имеющих ближайших родственников с аденомой кишечника, диагностированной в возрасте до 60 лет;
в срок на 10-15 лет раньше, чем был выявлен самый «молодой» КРР в семье, и/или этот диагноз был установлен в 60 лет и моложе.
Сроки скрининговых исследований могут быть изменены, если пациент имеет дополнительные факторы риска КРР: радиационные облучения брюшной полости в раннем возрасте по поводу рака, диагноз акромегалии (при котором возможно развитие аденоматоза толстой кишки), перенесенная трансплантация почки (как причина долгосрочной иммуносупрессивной терапии).
Симптомы колоректального рака
 Опухоли толстой и прямой кишки растут медленно, и проходит достаточно большой период времени, прежде чем могут появиться первые признаки. Симптомы зависят от места расположения опухоли, типа, степени распространения и осложнений. Особенностью колоректального рака является то, что он «дает знать» о себе достаточно поздно. Иначе говоря, такая опухоль не видна и неощутима пациентом; лишь только когда она вырастает до значительных размеров и прорастает в соседние органы и/или дает метастазы, пациент начинает ощущать дискомфорт, боли, отмечать кровь и слизь в стуле.
Опухоли толстой и прямой кишки растут медленно, и проходит достаточно большой период времени, прежде чем могут появиться первые признаки. Симптомы зависят от места расположения опухоли, типа, степени распространения и осложнений. Особенностью колоректального рака является то, что он «дает знать» о себе достаточно поздно. Иначе говоря, такая опухоль не видна и неощутима пациентом; лишь только когда она вырастает до значительных размеров и прорастает в соседние органы и/или дает метастазы, пациент начинает ощущать дискомфорт, боли, отмечать кровь и слизь в стуле.
Правый отдел толстой кишки имеет большой диаметр, тонкую стенку и ее содержимое – это жидкость, поэтому закупорка просвета кишки (обтурация) развивается в последнюю очередь. Чаще пациентов беспокоит желудочно-кишечный дискомфорт, обусловленный расстройствами функций соседних органов — желудка, желчного пузыря, печени, поджелудочной железы. Кровотечение из опухоли обычно скрытое, и утомляемость и утренняя слабость, вызванные анемией, могут быть единственными жалобами. Опухоли иногда становятся достаточно большими, что позволяет прощупать их через брюшную стенку, прежде чем появятся другие признаки.
Левый отдел толстой кишки имеет меньший просвет, каловые массы в нем — полутвердой консистенции, и опухоль имеет тенденцию по кругу суживать просвет кишки, вызывая кишечную непроходимость. Застой кишечного содержимого активирует процессы гниения и брожения, что сопровождается вздутием кишечника, урчанием в животе. Запор сменяется обильным жидким, зловонным стулом. Больного беспокоят коликообразные боли в животе. Стул может быть смешан с кровью: кровотечение при раке толстой кишки наиболее часто связано уже с распадом или изъязвлением опухоли. У некоторых пациентов наблюдаются симптомы прободения кишки с развитием перитонита.
При раке прямой кишки основным признаком является кровотечение при дефекации. Всякий раз, когда наблюдается кровотечение или выделение крови из заднего прохода, даже при наличии выраженного геморроя или дивертикулярной болезни, должен быть исключен сопутствующий рак. Могут присутствовать позывы на дефекацию и ощущение неполного опорожнения кишечника. Боль появляется при вовлечении тканей, окружающих прямую кишку.
В ряде случаев, еще до появления кишечных симптомов у пациентов могут обнаруживаться признаки метастатического поражения – распространения опухоли в другие органы, например, увеличение печени, асцит (скопление жидкости в брюшной полости), увеличение надключичных лимфатических узлов.
Нарушение общего состояния больных может наблюдаться и на ранних стадиях и проявляется признаками анемии без видимого кровотечения, общим недомоганием, слабостью, иногда повышением температуры тела. Эти симптомы характерны для множества заболеваний, но их появление стать поводом для немедленного обращения к врачу общей практики.
У колоректального рака существует много «масок», поэтому следует обратиться к врачу за консультацией:
при повышенной утомляемости, одышке, нехарактерной для пациента бледности, если ранее их не было;
при длительных запорах или поносах;
при частых/постоянных болях в области живота;
при наличии видимой крови в кале после дефекации;
при наличии скрытой крови в анализе кала.
При острой боли в области живота, при вздутии или асимметрии живота, при отсутствии отхождения стула и газов следует вызвать «скорую помощь» или срочно обратиться за медицинской помощью.
Скрининг и диагностика КРР
 При наличии описанных выше жалоб, а также у пациентов, принадлежащим к группе высокого риска по заболеванию КРР, проводится обследование. Наиболее информативным и общепринятым методом ранней диагностики служит колоноскопия – эндоскопическое (внутрипросветное) исследование слизистой оболочки прямой, толстой кишки и части тонкой кишки (на протяжении примерно 2 м). Все патологические измененные ткани и полипы будут либо полностью удалены при колоноскопии, либо от них будут взяты кусочки и отправлены на гистологическое исследование. Если образование находится на широком основании или не может быть безопасно удалено при колоноскопии, врач рассмотрит вопрос о проведении хирургического вмешательства.
При наличии описанных выше жалоб, а также у пациентов, принадлежащим к группе высокого риска по заболеванию КРР, проводится обследование. Наиболее информативным и общепринятым методом ранней диагностики служит колоноскопия – эндоскопическое (внутрипросветное) исследование слизистой оболочки прямой, толстой кишки и части тонкой кишки (на протяжении примерно 2 м). Все патологические измененные ткани и полипы будут либо полностью удалены при колоноскопии, либо от них будут взяты кусочки и отправлены на гистологическое исследование. Если образование находится на широком основании или не может быть безопасно удалено при колоноскопии, врач рассмотрит вопрос о проведении хирургического вмешательства.
Как только диагностирован рак, пациентам необходимо выполнить компьютерную томографию брюшной полости и грудной клетки с целью выявления метастатических поражений, а также лабораторные исследования для оценки выраженности анемии.
У 70 % пациентов с колоректальным раком наблюдается повышение уровня раково-эмбрионального антигена сыворотки (РЭА) и онкомаркера СА19.9. В дальнейшем мониторинг РЭА и СА19.9 может быть полезным для ранней диагностики рецидива опухоли. По показаниям исследуются и другие маркеры колоректального рака.
Основным скрининговым исследованием у пациентов старше 50 лет со средней степенью риска является колоноскопия. При наличии полипов или другой патологии в толстой и прямой кишке регулярность исследований может возрастать до ежегодных или каждые 3-10 лет. Оценивая степень риска развития колоректального рака у пациентов с заболеваниями кишечника, врач принимает решение о частоте проведения исследований индивидуально для каждого больного.
Лишь только такая активная позиция врачей по поводу ранней диагностики полипов и профилактике опухолей толстой и прямой кишки привела к замедлению темпов роста заболеваемости колоректального рака в США.
Лечение колоректального рака
Хирургическое лечение колоректального рака может быть проведено у 70-95 % пациентов без признаков метастатической болезни. Хирургическое лечение заключается в удалении сегмента кишки с опухолью с местным лимфатическим аппаратом с последующим соединением концов кишки (созданием анастомоза) для сохранения естественной способности к опорожнению кишечника. При раке прямой кишки объем операции зависит от того, на каком расстоянии от анального отверстия расположена опухоль. Если необходимо полностью удалить прямую кишку, формируется постоянная колостома (хирургически созданное отверстие в передней брюшной стенке для выведения кишки), через которую содержимое кишечника будет опорожняться в калоприемник. Учитывая современные достижения медицины и приспособления для ухода за колостомой, негативные последствия этой операции сводятся к минимуму.
При наличии метастазов в печени у неистощенных пациентов рекомендуется удаление ограниченного числа метастазов в качестве дальнейшего метода хирургического лечения. Эта операция выполняется, если первичная опухоль была полностью удалена, метастаз печени находится в одной доле печени и отсутствуют внепеченочные метастазы. Выживаемость после операции в течение 5 лет составляет 6- 25 %.
ВАЖНО!!!
Эффективность лечения колоректального рака зависит от того, на какой стадии болезни пациент обратился к врачу. Только ранняя диагностика колоректального рака позволяет максимально использовать весь спектр современных методов лечения и добиться удовлетворительных результатов.
Внимательное отношение к своему организму и своевременное обращение за квалифицированной медицинской помощью увеличивает шансы на продолжение активной жизни даже при таком серьезном онкологическом заболевании.
www.emcmos.ru
Скрининг рака толстой кишки

В чем заключается скрининг рака толстой кишки?
Скрининг рака толстой кишки заключается в периодическом проведении эндоскопического следования толстой кишки либо всего населения определенного возраста (обычно от 50 до 65-70 лет), либо у лиц с признаками следов крови в кале, что выявляется при помощи специальных анализов.
Скрининг рака толстой кишки не только способен выявить опухоль в начальной стадии, но и предотвратить рак.
Известно, что рак толстой кишки развивается из полипов толстой кишки (разрастание слизистой кишки в виде выроста на ножке, либо на широком основании). Выявление и удаление полипов при помощи колоноскопа препятствует развитию рака толстой кишки и обеспечивает его профилактику.
Какими методами можно выявить рак толстой кишки?
Рак толстой кишки можно заподозрить при изменении работы кишечника (запоры, поносы, чередование запоров с поносами, урчание и вздутие живота), появлении кровотечения из прямой кишки, боли животе, похудании, анемии, изменении размера или формы кала. Обычно эти признаки развиваются на достаточно поздней стадии развития опухоли.
Для раннего выявления опухоли могут использоваться специальные анализы, распознающие невидимую для глаза примесь крови к калу. Диагноз обычно подтверждается при колоноскопии – осмотре внутреннего просвета толстой кишки при помощи гибкого оптического прибора – колоноскопа, вводимого в организм через задний проход.
Какие есть разновидности проб на скрытую кровь?
Традиционным и недорогим способом выявления скрытой крови в кале являются бензидиновая и гваяковая пробы. Эти методы позволяют выявить очень небольшие примеси крови к калу, но могут часто становиться положительными не только при наличии внутреннего кровотечения, но и при употреблении мяса.
Поэтому перед проведением такой пробы за 3 суток необходимо исключить из рациона мясо, печень и все продукты, содержащие железо (яблоки, болгарский перец, шпинат, фасоль, зеленый лук).
Разработано ряд новых более сложных и дорогих тестов, позволяющих снизить количество ложно-положительных результатов и избежать ограничений в питании накануне теста, однако они пока не распространены в Беларуси.
Какую пользу приносит скрининг рака толстой кишки?
Во многих исследованиях показано, что проведение скрининга рака толстой кишки при помощи тестов на скрытую кровь, сигмоскопии или тотальной колоноскопии позволяет существенно снизить риск смерти от рака толстой кишки.
Поэтому большинство врачей рекомендуют своим пациентам проводить скрининг этого заболевания.
Что надо знать о скрининге рака толстой кишки?
Если у Вас нет наследственной предрасположенности к раку толстой кишки, и вы хотите предупредить его развитие, Вам рекомендуется проходить колоноскопию в возрасте 50 и 60 лет.
Другим способом скрининга может быть ежегодная проверка кала на скрытую кровь, начиная с 50 лет при выполнении колоноскопии при положительных результатах анализа.
Если у вас имеется несколько кровных родственников, заболевших раком толстой кишки в молодом возрасте, Вам обязательно требуется проводить регулярное колоноскопическое исследование.
omr.by
методы, анализы, трудность скрининга онкологии толстого и тонкого кишечника у женщин и мужчин
Содержание
Человеческий кишечник разделен на 2 основных отдела – это тонкий кишечник, имеющий диаметр в своем начале 40-60 мм, а в конце 25-30 мм и толстый кишечник с диаметром 40-100 мм. Длина этого органа обычно составляет около 8 метров. Развитие онкологических заболеваний может произойти в любом из его отделов. Именно место, где образовалась опухоль, влияет на симптоматику заболевания, а так же необходимое лечение. Благоприятный прогноз возможен в ситуации, когда заболевание было своевременно обнаружено.
Если присутствует подозрение на онкологию рака кишечника, то пациенту требуется проведение обследования максимально быстро. Мануальное обследование дает возможность нащупать патологические массы, которые будут являться признаками того, что новообразование находится недалеко от анального отверстия. Для более глубокого исследования с целью осмотреть сегменты и подтвердить наличие заболевания, следует проводить визуализирующую диагностику.
Классификация рака кишечника
Существует целый ряд патологий, которые классифицируют данное заболевание у человека:
Характер роста и его направление зависит от того, как быстро возникают новые симптомы и каков их перечень.
Гистологический тип – это тип опухоли, определить который можно по виду клеток, из которых произошло новообразование.
Место локализации заболевания. От этого будут зависеть симптомы болезни.

Первичные признаки
Практически все онкологические заболевания, в том числе и рак кишечника, на начальных стадиях имеют очень неявную симптоматику. Поэтому очень часто их оставляют без внимания. Вот несколько признаков заболевания:
Наличие отвращения к определенной пище и изменение пристрастий в еде.
Наличие в кале крови.
Анемия.
Повышенная утомляемость и общая слабость организма.
Уменьшение массы тела, которая не имеет естественных причин.
Изменения перистальтики кишечника.
Возникновение данных признаков у пациента не всегда становятся поводом для беспокойства. Обнаружение патологии чаще всего связано с прохождением других эндоскопических исследований, при подозрении на прочие заболевания. Выявление рака кишечника обычно возникает на поздних стадиях, которые требуют более сложного лечения и отнимут больше времени.
Если выявить заболевание на ранней стадии и провести своевременную терапию, то шансы на выздоровление при сохранении качества жизни достаточно высокие. Таким образом, если вы обнаружили хотя бы один из признаков заболевания, то следует сразу же обратиться в специализированную клинику и пройти необходимое обследование.
Основные симптомы данного заболевания
По мере того, как новообразование развивается, начинают проявляться более существенные признаки:
С течением времени, возможно, проявление симптомов, относящихся к общим при онкологии, а так же возникновение новых образований.
Длительное отсутствие дефекации, в некоторых случаях длительность может доходить до 20-30 дней. При этом наблюдаются болезненные ощущения в брюшной стенке, и она становится более твердой.
После дефекации присутствует ощущение того, что кишечник не до конца опорожнился.
В проекции новообразования на брюшной стенке появляется болевой синдром.
Постоянные признаки рвоты и тошноты, которые сопровождаются увеличением температуры тела.
Снижение артериального давления, при этом кожные покровы становятся белого цвета. Если опухоль локализована в слепой кишке, то возможны признаки холодного пота.
Возникновение запоров, сменяемых диареей.
Наличие в кале слизи и гноя, которые вызывают очень неприятный запах при испражнении.
Наличие крови в каловых массах. При этом кровь может находиться в прожилках или же полностью окрашивать кал.
Проявление заболевания связано с довольно многими факторами. В первую очередь признаки зависят от того, где расположено образование.
Симптоматика при раке тонкого кишечника
Образование опухоли в данном отделе кишечника явление довольно редкое, но оно может встречаться. У пациентов с данным диагнозом отмечают следующие признаки:
Происходит сдавливание находящихся рядом органов, что в дальнейшем приведет к образованию сложных заболеваний.
На поздних стадиях заболевания наблюдается непроходимость кишечника.
Кровотечения внутри кишечника, при этом каловые массы имеют темный цвет.
Снижение массы тела и потеря аппетита.
Рвота, тошнота, постоянные спазмы и болевые ощущения.
Симптоматика при раке толстого кишечника
Если у пациента обнаружена опухоль в толстом кишечнике, то симптомы будут схожи с онкологии тонкого отела, однако есть существенные отличия. Вот несколько проявлений, которыми характеризуется данное образование:
В каловых массах наблюдается наличие гноя и слизи.
Живот периодически вздувается.
Снижается аппетит, у человека наблюдается общая слабость.
В кале присутствует кровь, которая чаще всего образуется в виде прожилок.
В области живота наблюдаются постоянные боли различного характера.
На ранних симптомах данное заболевание может протекать практически без признаков или иметь смазанные симптомы. Со временем заболевание начинает прогрессировать, что приведет к усугублению ситуации и возникновению более сильных расстройств.
Диагностика при опухоли в толстой кишке
Данное заболевание имеет скрытый характер на своих ранних стадиях. По этой причине все люди после 50 лет должны регулярно проходить профилактический осмотр у специалиста. Во время осмотра производится пальпация брюшной области и опрос пациента. Если существует подозрение на наличие опухоли, следует провести анализ каловых масс и общий анализ крови. Если подозрения будут подтверждены, то потребуется пройти более глубокое обследование.
Существует ряд диагностических процедур, которые позволяют обнаружить новообразование, определить его локализацию и текущие размеры. Для этого прибегают к следующим диагностическим процедурам:
ПЭТ-КТ – это один из наиболее чувствительных способов для того, чтобы определить местонахождение опухоли, а так же ее размеры и насколько она распространилась в организме.
УЗИ кишечника – данные метод дает возможность визуализировать текущее состояние органа. Дополнительно может потребоваться введение специального датчика в кишечник.
Проведение анализа на онкомаркеры – это диагностика крови, которая дает возможность определить, насколько сильно развилась онкология.
Биопсия – проведение исследования одного из фрагментов слизистой оболочки гистологическим методом.
Колоноскопия – этот метод исследования заключается во введение в задний проход специального оборудования, которое позволит визуализировать состояние кишечника.
Ректороманоскопия – аналогичных предыдущему способу метод, который позволяет обследовать меньший участок кишечника.
Ирригоскопия – исследование кишечника с помощью рентгена, который заключается во введение внутрь специального контрастного вещества и последующая визуализация текущего состояния.
Бариевая клизма – это специальный метод обследования с помощью рентгена, который необходим для того, чтобы специалист смог получить визуально изображение состояния кишечника. Требуется подготовка к данной процедуре. За 2 дня до ее начала следует принимать только легкую пищу. Вечером следует принять средство для очистки кишечника.

Диагностика при опухоли в тонком кишечнике
Для проведения данного исследования чаще всего применяют эндоскопическое и рентгенологическое обследование кишечника. Дополнительно пациенту может быть назначено прохождение УЗИ. Это даст возможность определить локализацию новообразования, а так же проверить наличие метастазов в других органах.
Диагностическое исследование при заболевании подразумевает проведение дуоденоскопии, и дальнейший анализ полученного материала из пораженного участка.
Современное рентгенологическое оборудование дает возможность диагностировать наличие опухоли с довольно высокой точностью. При проведении эндоскопического исследования есть возможность обнаружить патологические изменения, которые невозможно найти другими методами.
Диагностика рака кишечника и болезнь Крона
Важно различать заболевания Крона и онкологию. Также онкологию можно спутать с неспецифичным язвенным колитом. В этом случае признаки заболевания будут практически одинаковыми. Если у пациента болезнь Крона, то внутри кишечника наблюдается несколько циклов образования язв. При этом у каждого цикла будут наблюдаться процессы язвенных образований с их дальнейшим заживлением. Поверхность становится похожей на полипы, являющимися не настоящими. Одним из признаков болезни Крона считается булыжная слизистая.
Подытоживая
В современных клиниках с использованием новейшего диагностического оборудования, возможна диагностика заболевания на ранних стадиях. Также можно провести самодиагностику используя тесты Nadal для определения рака кишечника.
vrachonkolog.msk.ru
Колоректальный рак, симптомы, признаки, диагностика — скрининг, анализ кала
Среди различных форм рака желудочно-кишечного тракта рак толстой кишки занимает третье место после рака желудка и пищевода. В развитых странах мира продолжается неуклонный рост заболеваемости раком данной локализации. В мире ежегодно регистрируется 600.000 новых случаев рака толстой кишки. В России ежегодно регистрируется 40.000 новых случаев рака толстой кишки. Умирает 31.000 больных. Прогнозируется, что в США рак прямой кишки разовьется у 1 из 16 мужчин и у 1 из 17 женщин. В России интенсивный показатель рака прямой кишки составляет 13,1 на 100.000 населения.
Основной проблемой в лечении колоректального рака является позднее обращение больных к врачу и как следствие выявление запущенных стадий процесса, когда радикальное лечение уже невозможно. По этой причине около 30,7% первично зарегестрированных больных умирают в течение 1 года после регистрации заболевания, а радикальному хирургическому лечению подвергается лишь 42-43 % больных.
Факторы, влияющие на развитие заболевания
- повышенное потребление животных белков и жиров
- потребление рафинированных углеводов
- малое употребление клетчатки
- изменение секреции желчи и состава желчных кислот
- изменение кишечной флоры
- дефицит витаминов А и С
Роль наследственности в развитии рака ободочной кишки изучена недостаточно. Первичные генетические факторы являются значимыми у 5-10% больных.
Повышенный риск развития колоректального рака выявлен у больных с:
- Полипозом толстой кишки
- Одиночными и групповыми полипами толстой кишки
- Язвенным колитом
- Болезнь Крона
- Предшествующая операция по поводу рака толстой кишки
- Предшествующая операция на молочной железе и яичниках
В настоящее время большинство исследователей выделяют 3 основные гистологические формы рака ободочной кишки: железистый рак, или аденокарциному (70-75% случаев), солидный рак (до 20%) и коллоидный или слизистый рак (8-17% случаев). В соответствии с классификацией ВОЗ по степени дифференцировки различают высоко дифференцированные (низкая степень злокачественности), среднюю степень дифференцировки и злокачественности и низко дифференцированные опухоли (высокая степень злокачественности).
Международная классификация по системе TNM.
Стадия 0 – Tis (рак in situ)Стадия I – T1N0M0, T2N0M0
Стадия II – T3N0M0,T4N0M0
Стадия III – все значения T, N1-3M0
Стадия IV – все значения T и N, M1
Т1- опухоль прорастает слизистую оболочку и подслизистую основу кишки
Т2 – опухоль прорастает мышечный слой стенки кишки
Т3 – опухоль прорастает субсерозную ткань или неперитонезированные участки
кишки
Т4 – инвазия опухоли в периректальные ткани и соседние органы.
Тx – первичная опухоль не может быть оценена
N1 – один – три пораженных метастазами регионарных лимфатических узла
N2 – более трех пораженных лимфатических узла
N3 – поражение лимфатических узлов вдоль магистральных сосудов прямой кишки
M0 – отдаленных метастазов нет
M1 – есть отдаленные метастазы
Классификация рака прямой кишки, утвержденная Министерством здравоохранения СССР от 08.10.80 г.
– I ст . – небольшая, четко ограниченная, подвижная опухоль,
локализующаяся на небольшом участке слизистой оболочки и подслизистой основы (менее полуокружности стенки кишки). Регионарные метастазы отсутствуют.
– II А ст . – опухоль, занимающая до половины окружности кишки, не выходит
за ее пределы; регионарные метастазы отсутствуют.
– II Б ст . – опухоль того же размера с наличием регионарных метастазов.
– III А ст . – опухоль, занимающая более половины стенки кишки, прорастающая серозную оболочку, но без регионарных метастазов.
– III Б ст . – опухоль той же степени распространения с метастазами в регионарные лимфатические узлы.
– IVА ст . -опухоль любого размера, прорастающая соседние органы,
но без регионарных и отдаленных метастазов
– IVБ ст . – опухоль той же степени распространенности, но с отдаленными метастазами и любыми вариантами регионарного метастазирования.
Клиническая картина колоректального рака
1. Синдром “малых признаков”: появление необычной слабости, недомогание, нарушение сна, раздражительность, снижение аппетита, неприятный запах во рту.
2. Синдром функциональных признаков без кишечных расстройств: боли в животе, желудочно-кишечный дискомфорт (тошнота, рвота, отрыжка, вздутие живота, чувство тяжести в эпигастральной области).
Боли являются одним из наиболее частых и ранних признаков рака ободочной кишки. Нередко интенсивная боль в правой подвздошной области симулирует клиническую картину острого аппендицита. Боль при раке левой половины носит схваткообразный характер и появляется обычно при явлениях кишечной непроходимости.
Желудочно-кишечный дискомфорт обусловлен функциональными нарушениями пораженного участка кишки, а также рефлекторными расстройствами функции соседних органов – желудка, желчного пузыря, печени, поджелудочной железы. Этот симптомокомплекс особенно характерен для рака правой половины ободочной кишки.
3. Синдром кишечных расстройств. Клинически он проявляется в виде запоров, поносов, сменой запоров и поносов, вздутием и урчанием в животе.
Опухолевая инфильтрация и присоединившийся к ней воспалительный процесс приводят к стенозу участка кишки, что проявляется стойкими запорами. Усиливающийся застой кишечного содержимого приводит к активации процессов гниения и брожения, повышенному слизеобразованию. Это сопровождается вздутием кишечника, урчанием в животе. Запор сменяется обильным жидким, зловонным стулом.
Кишечные расстройства в виде запоров, поносов и их чередование, вздутие и урчание в животе наблюдается преимущественно у больных раком левой половины ободочной кишки. Поносы, как самостоятельный признак, отмечаются одинаково часто при право- и левосторонней локализации опухоли.
4. Синдром нарушения кишечной проходимости. Сужение просвета кишки приводит к развитию хронической и острой кишечной непроходимости, которая может в ряде случаев явиться первым клиническим признаком, свидетельствующим о развитии рака ободочной кишки.
5. Синдром патологических выделений. Выделение крови при раке ободочной кишки наиболее часто связано с распадом и изъязвлением опухоли. Этот признак более характерен для левосторонней локализации опухоли.
6. Нарушение общего состояния больных. Уже в ранних стадиях рак ободочной кишки может проявиться анемией без видимого кровотечения, общим недомоганием, слабостью, повышением температуры тела. Изменение общего состояния наиболее характерно для больных раком правой половины ободочной кишки.
7. Повышение температуры, как самостоятельный симптом, встречается редко, но в ряде случаев должно настораживать в отношении возможного рака ободочной кишки.
8. Наличие пальпируемой опухоли редко бывает первым симптомом заболевания. Ему, как правило, предшествуют другие симптомы. Однако, у ряда больных наличие прощупываемой опухоли послужило основным поводом для обращения к врачу.
Диагностика колоректального рака
При наличии описанных выше жалоб, а также в группах риска по заболеванию колоректальным раком стандартная схема обследования включает в себя:Рентгенологическое исследование толстой кишки является основным методом в диагностике рака и позволяет распознать заболевание в 80-90% случаев. Обычно необходимо использовать ирригоскопическое исследование с введением контрастного вещества (сульфат бария).
Колоноскопия является эффективным методом диагностики рака толстой кишки, позволяет осмотреть толстую кишку, взять биопсию опухоли (с последующим гистологическим исследованием), обнаружить начальные формы опухолевого процесса, удалить небольшие доброкачественные опухоли.
Для определения степени распространения колоректального рака, его метастазов и рецидивов используют:
- Ультразвуковое исследование
- Компьютерную томографию
- Ядерно-магнитный резонанс
- РЭА (CEA) – определение в периферической крови ракового эмбрионального антигена (РЭА), как одного из маркеров рака.
Лечение колоректального рака
Основным методом лечения рака ободочной кишки является хирургический . Он позволяет выполнить полное удаление опухоли в пределах здоровых тканей. Решить задачу подавления последующего опухолевого роста призваны лучевая , химио- , иммуномодулирующая терапии.Хирургическое лечение
Хирургические операции в зависимости от распространенности опухоли и объема операции делятся на радикальные и паллиативные. Паллиативные операции могут выполняться в объеме радикальных резекций кишки или быть симптоматическими.
При радикальной операции удаляется пораженный опухолью отдел ободочной кишки одним блоком с регионарным лимфатическим аппаратом.
Паллиативные резекции выполняются при отдаленных метастазах рака и помогают предупредить в послеоперационном периоде такие осложнения, как выраженный болевой синдром, кровотечения из распадающейся опухоли, зловонные, раздражающие ткани кишечные выделения. Тем самым улучшается качество жизни запущенных онкологических больных.
Симптоматические операции без резекции кишки выполняются в объеме разгрузочных колостомий или обходных анастомозов у больных с далеко зашедшим опухолевым процессом по поводу осложнений рака.
По способу завершения различают операции с первичным восстановлением кишечной непрерывности и с наложением колостомы. Последние используются как первый этап в лечении рака, осложненного кишечной непроходимостью (с дальнейшим восстановлением) и при паллиативном лечении.
Химиотерапия
Одним из методов комбинированного лечения рака ободочной кишки является адьювантная (дополнительная) химиотерапия. Чувствительность рака ободочной кишки к ней выявлена у 25-30% больных. Адьювантная терапия проводится после операции при поражении опухолью регионарных лимфатических узлов.
Иммуномодулирующая терапия
В последнее время появляются сообщения о достоверном снижении количества рецидивов и отдаленных метастазов после проведения химиоиммунопрофилактики. Метод заключается в назначении пациентам после хирургического лечения при отсутствии метастазов в регионарных лимфоузлах в течение года еженедельно цитостатика и иммуномодулятора.
Лучевая терапия используется:
– Как предоперационный метод лечения рака прямой кишки (для уменьшения стадийности рака)
– Для послеоперационного облучения больных раком прямой кишки для сокращения частоты рецидивов
– Как основной метод лечения неоперабильного местнораспространенного рака прямой кишки.
Еще раз подчеркиваем, что только выявление колоректального рака на ранних стадиях позволяет максимально использовать весь спектр современных методов лечения и добиться хороших результатов. Рак на ранних стадиях может вызывать минимум жалоб и протекать под маской многих других проктологических и хирургических заболеваний. Поэтому своевременно обращайтесь к специалистам.
prokto.ru
