При болезни поджелудочной железы что можно кушать – Поджелудочная железа, диета – что можно, что нельзя. Совет врача
Питание при заболевании поджелудочной железы у женщин
Воспалительные процессы в поджелудочной железе (панкреатиты) у представительниц слабого пола обычно являются следствием неправильного питания. И полуголодные диеты, и обилие жирной пищи, фастфуда способны приводить к нарушениям работы желчного пузыря и холециститу с последующим образованием камней. На фоне этих дегенеративных процессов и развивается панкреатит.

Болезни поджелудочной железы часто возникают у женщин из-за неправильного питания
При составлении правильного рациона для женщин нужно учитывать оба этих заболевания: исключить продукты, пагубно влияющие как на желчный пузырь, так и на поджелудочную железу.

Питание при заболевании поджелудочной железы у женщин
Роль диеты при воспалении поджелудочной железы
Воспаление поджелудочной железы приводит к нарушению метаболических процессов. Это, в первую очередь, ведет к дисфункции органов пищеварения, а потом к дисбалансу организма в целом.

Воспаление поджелудочной железы
Первой при воспалении «выходит из строя» переваривающая функция железы. Потом страдает и внутрисекреторная, что грозит нарушением углеводного обмена и повышением сахара в крови.

Симптомы острого панкреатита крайне болезненны
Неполадки с поджелудочной железой женщина ощутит довольно быстро. Их выявит:
- вздутие живота;
- подташнивание до рвоты;
- болевые приступы, отдающие в поясницу, иногда в подреберье;
- понос;
- ощущение разбитости, хронической усталости.
При серьезных обострениях недуга возможно повышение температуры, пожелтение кожи и склеры. Здесь нужна срочная помощь медиков.

Панкреатит
Даже если приступ болезни не столь силен, к врачу обратиться все же нужно. Ведь панкреатит может перерасти в панкреонекроз, который чреват летальным исходом.
Комплексная терапия воспалительных недугов вышеупомянутых органов непременно предполагает особую диету, которая помогает нормализации обменных процессов, тормозит воспаление. Последнее происходит за счет исключения продуктов, способствующих увеличению выработки железой ферментов (гиперферментемии).
Стадию панкреатита определяют, проведя исследования
Основные принципы приема пищи
Рацион при недугах поджелудочной железы строится не только на запрете тех или иных продуктов. Меняется весь режим питания. Вот семь важных правил, которые необходимо учитывать.
- Переедать нельзя. За сутки женщинам не рекомендуется употреблять больше 2000 килокалорий. А вот воды следует
stomach-info.ru
Диета при заболеваниях Поджелудочной Железы
Поджелудочная железа отвечает за переваривание пищи. Когда возникает заболевание, то людям независимо от возраста следует соблюдать особую диету. Если не обращать внимание на советы врачей и диетологов, можно получить плохие последствия.
Что есть во время болезни поджелудочной железы? На какие продукты следует поставить табу? Сколько должен продолжаться курс по соблюдению диеты? Рассмотрим некоторые особенности диеты для больных при обострении болезни и хроническом течении.
 Разрешенные продукты
Разрешенные продукты
Конечно, самой диетой вылечить болезнь невозможно. Но все же, если ее придерживаться, то можно предотвратить ухудшение состояния. Некоторые продукты выступают как раздражители, другие же наоборот — рекомендовано есть во время болезни.
Ниже приводится список разрешенных продуктов для употребления. Нужно включить в свой рацион:
- Хлеб (несвежий), пшеничное печенье (сухари).
- Каши: гречка, овсянка, манка, рисовая. Любую кашу нужно варить на воде или не с большим содержанием молока.
- Суфле, пудинг или запеканка.
- Мясо. Оно должно быть нежирным и без жилок. А именно: крольчатина, говядина, курятина. Употреблять в потертом сваренном виде. Можно приготовить на пару котлеты или бефстроганов.
- Рыба. Судак, треска, хек…Питаться не жирный рыбой в потертом виде. Можно приготовить котлеты или кнели.
- Супы. Особое внимание следует акцентировать на супах. Они должны быть диетическими, не жирными и содержать крупы. Супы должны быть нежной консистенции. Чтобы добиться такого результата, используют миксер. В период болезни можно употреблять борщ (вегетарианский), суп с морковью или картошкой.
- Соусы. Фруктовые, ягодные нежные соусы можно употреблять. Не следует превышать с количеством.
- Омлет из яиц. Готовить только из белков.
- Молоко, творог, кефир, йогурт с малым процентом жира. Также можно употреблять пудинг, приготовленный на пару.
- Жиры. Можно употреблять рафинированное масло в малом количестве (например, в салатах).
- Овощи. Картофель, кабачок, морковь, капуста (цветная) в виде пюре. Также разрешается запекать данные овощи.
- Фрукты и ягоды. Можно запекать яблоки, есть бананы, чернику, клубнику. Пить компот или кисель.
- Сладости. Мед (в малом количестве), зефир или пастила.
- Напитки. Можно пить чай (слабый), банановый, морковный или клубничный соки в небольшом количестве.
Теперь известно, какие продукты можно употреблять. Все же следует обратиться к диетологу. Он поможет составить диету, которая будет подходить лично вам. Не следует объедаться разрешенными продуктами, ведь это может повредить полость желудка. В таком случае вылечить заболевания поджелудочной железы будет тяжело, а то и невозможно.
Запрещенные продукты питания
Есть много еды и блюд, которые можно есть в период болезни. Некоторые люди злоупотребляют продуктами питания. Во время большого застолья пьют спиртные напитки в большом количестве, а это ухудшает состояние здоровья.

Поджелудочная железа очень уязвима. Пациент должен находиться на диете для того, чтобы ограждать свой организм от вредных факторов. Во время диеты нельзя употреблять следующие продукты:
- Свежий хлеб, печеные пирожки.
- Пшеничные, перловые, кукурузные крупы. Также нельзя употреблять бобовые и макаронные изделия.
- Жирное мясо. Категорически запрещено мясо, приготовленное с большим содержанием соли и острыми приправами.
- Морепродукты, икра.
- Консервированные овощи или рыба.
- Бульоны: рыбный и мясной; окрошка, щи, жирные супы.
- Томатные, острые соусы. Также нельзя есть поджарки и острые подливы.
- Нельзя есть жареные или вареные яйца.
- Молоко, кефир и другие молочные продукты с большим процентом жира.
- Жир животного происхождения, маргарин.
- Огурцы, помидоры, капуста (белокочанная), редис, репка…
- Цитрусовые, кислые яблоки, гранаты, виноград.
- Варенье, шоколад, мороженое, свежую выпечку.
- Кофе, алкогольные напитки, крепкий чай, соки из яблок, винограда, гранаты. Нельзя употреблять также мультивитаминные соки.
Рассмотрим диеты, которые рекомендованы при остром или хроническом заболевании.
Диета при острой форме болезни
Сначала пациент должен несколько дней поголодать. Во время голодания можно пить подогретую минеральную воду (до восьми раз в день по 100 миллилитров). После периода голодания, следует питаться продуктами богатыми на углеводы. Можно есть супы жидкой слизистой консистенции.
Рекомендовано добавить в рацион каши на воде, морковное или картофельное пюре, желе из натуральных соков или кисель. Улучшение состояния здоровья вносит в меню более разнообразные блюда. Это могут быть кнедлики, яйца, суфле (рыбное, мясное) и творог. Питаться следует от шести до восьми раз в день. Диетологи рекомендуют, есть чаще и в меньшем количестве.
Вот пример меню при острой форме болезни поджелудочной железы:
- Завтрак — геркулесовая протертая каша (на воде), чай (не крепкий), омлет из белка яйца.
- Второй завтрак включает в себя свежий протертый творог (не жирный) и отвар из шиповника.
- Обед — суп из риса, нежной консистенции, отварное мясо (или кнели) и фруктовое желе.
- Во время полдника можно съесть запеченные сладкие яблоки.
- Ужин состоит из морковного суфле приготовленного на пару, рыбного суфле и чашки чая.
- На ночь можно выпить отвар шиповника.
 Если придерживаться такой диеты, острая форма болезни перерастет в более легкую. Конечно не следует забывать о лекарствах и отдыхе.
Если придерживаться такой диеты, острая форма болезни перерастет в более легкую. Конечно не следует забывать о лекарствах и отдыхе.
Диета при хронической болезни
Хроническая болезнь требует постоянного лечения и надзора у врача. Кроме того, следует соблюдать определенную диету, чтобы состояние здоровья не ухудшалось. Это поможет предусмотреть и предотвратить осложнения и прогрессирующее воспаление желудка.
Ни в коем случае нельзя употреблять продукты, которые имеют быстрые к усвоению углеводы. Это: сахар, варенье, мед, сладкая вода, конфеты и жирные продукты. Можно питаться как протертой, так и не протертой едой. Главное есть в маленьких дозах и часто.
Следует придерживаться щадящего питания. Выбросить из рациона все рыбные и мясные блюда, которые содержат много жира. Ниже приводятся некоторые продукты, которые можно есть при хронической болезни:
- Завтрак: нежирный творог, каша на молоке (можно с сахаром), картофельное или морковное пюре, отварное мясо рыбы или других животных, салат, чай.
- Обед: овощные супы, сваренные крупы, каши с фруктами или молоком. Не рекомендуется употреблять наваристые бульоны. Можно закончить обед фруктами или ягодами.
- Ужин: овощное пюре, отварная рыба и картофель, каши из круп без масла, творог. Рекомендовано перед сном пить кефир или воду с медом. Чернослив и изюм тоже можно употреблять. Такие продукты действуют послабляюще.
Конечно, протертые блюда улучшают состояние человека, но частое их употребление вызывает запоры и ухудшение аппетита. Есть еще много других видов продуктов или блюд, которые можно есть во время болезни. Но обязательно перед тем, как составлять диету проконсультируйтесь у врача-диетолога.
Похожие записи
gormonoff.com
Диета для поджелудочной железы: что можно и нельзя
Полная таблица разрешенных и запрещенных продуктов при диете для поджелудочной железы. Узнайте, что можно есть, а что нельзя при лечении поджелудочной. Меню на каждый день поможет вам составить оптимальный рацион!
Содержание статьи
Правильное питание — это главная составляющая лечения заболеваний поджелудочной железы. Специальная диета назначается с такой целью, чтобы желудок мог справляться с принимаемой пищей самостоятельно, а функционирование поджелудочной железы осуществлялось на минимальном уровне.
Функции поджелудочной железы
 В организме человека поджелудочная железа осуществляет эндокринную и экзокринную функции.
В организме человека поджелудочная железа осуществляет эндокринную и экзокринную функции.
- Экзокринная функция — это выработка панкреатического сока, который содержит ферменты, отвечающие за переваривание белков, жиров, углеводов.
- Эндокринная функция — это выработка гормонов таких, как инсулин, глюкагон, грелин и других.
Нерегулярные приемы пищи, употребление алкоголя, химикатов, консервантов приводит к тому, что поджелудочная железа не справляется со своими функциями.
Одним из самых распространенных заболеваний является панкреатит. При острой форме болезни диету обязательно прописывает врач на время лечения. А если заболевание переросло в хроническую форму, то человеку придется придерживаться ограничении в питании всю жизнь.
Основные принципы диеты
Главная цель диеты — снизить нагрузку на железу. В этом случае энергия, которая бы расходовалась на выработку ферментов, уходит на восстановление пораженного органа.
- Пациенту при назначенной диете полагается употреблять в сутки не менее 90г белков, 40г жиров, не более 300 г углеводов.
- Вся пища, принимаемая больным человеком, должна быть щадящей.
- Способы приготовления: запекание, тушение, отваривание.
- Содержание жира и соли должно быть минимальным.
- Кушать нужно каждые 3-4 часа и небольшими порциями. В среднем, получается 5-6 приемов пищи в день.
- Пищу необходимо тщательно жевать или же измельчать
- Температура подачи блюд должна быть теплой, горячие и холодные блюда запрещены.
При острых заболеваниях пациенту первоначально может быть назначено строгое голодание от 3 до 7 дней. Это связано с тем, чтобы избежать выработки панкреатических ферментов, которые могут привести к разрушению поджелудочной железы. В этом случае человеку подаются питательные вещества через зонд.
Если состояние пациента удовлетворительное, то ему назначают соблюдение диеты. Продолжительность правильного питания определяет лечащий врач.
Все эти меры помогают снять нагрузку с больного органа и способствуют выздоровлению.
Что можно и что нельзя есть: таблица
| Тип продукта | Можно | Нельзя |
| Мучные изделия |
|
|
| Рыба |
|
|
| Птица, мясо |
|
|
| Яйца |
| |
| Жиры |
|
|
| Крупы, макароны |
| — |
| Бобовые | — | |
| Овощи |
|
|
| Супы |
|
|
| Фрукты и ягоды |
|
|
| сладости |
|
|
| Пряности |
|
|
| Молочные продукты |
|
|
Разрешённые напитки во время диеты
 В качестве основного напитка должна выступать простая питьевая вода. Ежедневно нужно выпивать не менее 2 л. Вода помогает переваривать пищу. Содержащийся в жидкости кислород быстро впитывается в кровь и обогащает внутренние органы, в том числе поджелудочную железу.
В качестве основного напитка должна выступать простая питьевая вода. Ежедневно нужно выпивать не менее 2 л. Вода помогает переваривать пищу. Содержащийся в жидкости кислород быстро впитывается в кровь и обогащает внутренние органы, в том числе поджелудочную железу.
В качестве дополнительных напитков также допускаются чаи, морсы из ягод, фруктовые компоты. Для лечения допустимо пить жидкость комнатной температуры.
Примерное меню на день
При соблюдении всех особенностей диеты питание в течение дня будет выглядеть примерно так:

- Завтрак: омлет из белков яиц на пару, овсяная каша на молоке, чай.
- Второй завтрак: печеное яблоко, отвар шиповника.
- Обед: овощной суп, суфле из говядины, рис, желе из сладких ягод, компот.
- Полдник: запеканка из творога, чай.
- Ужин: рыба на пару с овощами, чай.
Рецепты для диеты
Для того, чтобы еда приносила не только питательную ценность, но и была вкусной, необходимо максимально разнообразить меню, но с учетом разрешенных продуктов.

- Салат рыбный. Необходимо взять 500 гр. рыбного филе, 2 яйца, 2 моркови, 2 картофелины. Отварить до готовности. Каждый ингредиент натереть на терке и промазывать слой сметаной. Последовательность слоев такая: рыба, морковь, картофель, яйца. Последний слой можно посыпать нарезанной зеленью.

- Куриный суп. Для бульона лучше использовать филе курицы. Если вы берете другие части, то после того, как вода вскипит слейте бульон с образовавшейся накипью и жиром. После этого залейте курицу чистой водой и доведите до кипения. Для улучшения вкуса в бульон добавляют лавровый лист, вымытую неочищенную луковицу в шелухе, корень сельдерея, соль. После того, как мясо станет отходить от костей, нужно добавить картофель, порезанный кубиками. Лук также необходимо мелко порезать, морковь натереть на терке. Диетические супы готовятся без обжарки. Добавить овощи, дать покипеть 10 минут. По желанию можно положить мелкую вермишель, рис или другую крупу.

- Кабачковые оладьи. В отличие от обычного рецепта, оладьи запекают в духовке, а не жарят на сковороде. Для приготовления взять 2 маленьких кабачка или 1 большой. Очистить и натереть на терке. Слить жидкость. Добавить немного соли, 2 яйца, 3 ст.л. муки. Перемешать до консистенции жидкой сметаны. Форму для выпечки смазать маслом и выложить ложкой оладьи. Запекать 20 минут. Также можно воспользоваться мультиваркой.
- Запеченная рыба. Необходимо взять 500-800 г филе рыбы и поместить в форму для выпечки. Посолить, можно добавить разрешенные специи. В отдельной посудине смешать 1 стакан горячей воды, 1 стакан молока и 3 столовые ложки муки. Залить получившимся соусом рыбу и запекать в духовке 30 минут.

- Тыквенная каша. Мякоть тыквы (примерно 500г) нарезать кубиками. Вскипятить воду и добавить туда кубики тыквы. Варить 10-15 минут. Когда тыква станет мягкой, добавить 100г крупы. Обычно используют пшено, рис, ячмень. Уровень воды должен быть на 2 пальца выше крупы. Добавить соль по вкусу. Вместо сахара лучше положить несколько ложек меда.
- Творожный десерт. Один банан очистить и нарезать кусочками. В отдельной посудине смешать банан, 200 грамм творога и 3 ст.л. молока. Для получения более однородной массы лучше воспользоваться блендером. Выложить в креманку и украсить ягодами. Особенно вкусным получается сочетание клубники и творога.
Заключение
Лечение поджелудочной железы кроме применения медикаментов, требует соблюдения специальной диеты. При остром течении болезни допустим минимальный набор продуктов, но по мере выздоровления этот список пополняется. Из разрешенных продуктов можно приготовить множество вкусных блюд. А также такое питание идет на пользу всему организму. Но лучше всего следить за своим рационом и образом жизни еще до возникновения болезни.
devoe.ru
Что можно есть при болезни поджелудочной железы

Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
«Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день…
Читать далее »
При развитии патологических процессов в поджелудочной железе людям следует придерживаться специальной диеты, которая исключает все вредные продукты. Благодаря особому питанию и применению прописанных врачом медикаментов, пациентам удастся стабилизировать состояние. О том, что можно кушать при воспалении поджелудочной железы каждому больному должен рассказать лечащий врач, который выдаст памятку со списком разрешенных и запрещенных продуктов.
Что можно и нельзя есть пациентам при болезни поджелудочной железы

Взрослым пациентам можно есть при воспаленной поджелудочной железе такие продукты:
Хлебобулочные изделия
В ежедневный рацион можно включать такие мучные изделия:
- Сухарики из пшеничного хлебушка.
- Галетное несладкое печенье.
- Хлеб вчерашний, выпеченный из пшеничной муки.
Крупы
В рационе пациента можно включать крупы, из которых сварены на воде или на разбавленном молоке полувязкие или протертые каши:
- манку;
- гречку;
- рис;
- овсянку.

Из круп можно готовить запеканки, пудинги и суфле.
Мясо
Такой категории больных можно кушать только нежирные сорта мяса:
- телятины;
- курятины;
- крольчатины;
- индюшатины;
- говядины не жилистой.
Готовить из мяса можно бефстроганов, кнели, котлетки. В процессе готовки следует отдавать предпочтение таким кулинарным техникам: варке, паровой обработке. Все готовые блюда должны иметь протертую или рубленную консистенцию.
Рыба
При патологиях в поджелудочной, больным можно кушать нежирные сорта рыбы, в отварном виде. Также рекомендуется готовить из нее паровые котлетки, кнели и суфле.
Специалисты рекомендуют задействовать такую рыбку:
- хек серебристый;
- щуку;
- окуня;
- треску;
- судака.
Первые блюда
В рационе больных должны в обязательном порядке присутствовать первые блюда.
Им следует отдавать предпочтение слизистым крупяным или вегетарианским супчикам:
- манному;
- рисовому;
- перловому;
- овсяному;
- крем-супам;
- вегетарианскому борщу;
- протертым овощным супчикам.

При воспалении железы пациенты могут ежедневно съедать не более 2-х куриных яиц. Цельное молоко им противопоказано, но его можно задействовать в разбавленном виде в процессе приготовления блюд. В пищу разрешается добавлять небольшое количество сливочного, оливкового или растительного масла, либо обезжиренной сметаны, в качестве заправки. Все блюда, которые подаются на стол больным, должны иметь комнатную температуру, иначе станет увеличиваться секреция желез, принимающих участие в пищеварении.
Что нельзя есть пациентам при болезни поджелудочной железы
Хлебобулочные изделия
Запрещено кушать:
- хлебобулочные изделия в свежем виде;
- хлебушек, выпеченный из ржаной муки;
- сдобную выпечку;
- пирожки, печеные и жареные;
- блинчики;
- пиццу;
- вареники;
- сладкое печенье из песочного теста.
Крупы

К запрещенным крупам следует отнести:
- пшено;
- кукурузную крупу;
- перловку;
- ячневую крупу.
В рационе больного не должно быть макаронных изделий, рассыпчатых кашек, бобовых.
Мясо
Нельзя кушать пациентам мясо жирных сортов:
- утку;
- свинину;
- баранину.
Табу накладывается на следующие продукты:
- печенку;
- консервы;
- мозги;
- колбасы и копчености.
В рационе пациента не должно присутствовать жареных и тушеных блюд из мяса.
Рыба

Запрещается кушать больным жирные сорта рыбы:
- жареной;
- тушеной;
- соленой;
- запеченной;
- копченой;
- консервированной;
- нельзя есть морепродукты и икру.
Первые блюда
В меню людей, у которых наблюдаются патологии в поджелудочной, не должно присутствовать следующих супов:
- сваренных на мясных, грибных или рыбных бульонах;
- молочных;
- окрошки;
- щей;
- зеленого и невегетарианского борща;
- свекольника.
Из рациона такой категории пациентов необходимо исключить продукты, в составе которых содержится грубая клетчатка. Это обусловлено тем, что такой компонент способен усиливать секреторные функции желез, принимающих активное участие в пищеварительных процессах. Стоит отметить, что при развитии панкреатита больным необходимо соблюдать питьевой режим. Ежедневно они должны выпивать большое количество чистой воды. Им категорически запрещены алкоголесодержащие напитки, сладкая газировка.
Питание в период обострения

Если у человека наблюдается острая фаза течения недуга, то ему показано трехдневное голодание. В течение этого временного промежутка он должен соблюдать полупостельный или постельный режим. Ежедневно следует выпивать не менее полутора литров минеральной воды, которая предварительно была освобождена от газа. Также полезно пить шиповниковый отвар (по 2 стакана в сутки), который оказывает противовоспалительное и вяжущее действие.
После трехдневного голодания больной может начинать кушать. В течение недели ему придется соблюдать специальную диету, предусматривающую употребление блюд с минимальной калорийностью. В этот период категорически запрещается готовить еду на животных жирах. Существенно ограничивается количество быстрых и медленных углеводов, но при этом в меню больного должно присутствовать достаточное количество белковой пищи.
Питаться пациенты должны до шести раз в сутки, но очень маленькими порциями. Между трапезами перерыв не должен превышать четырех часов. Табу накладывается на острые и жареные блюда. В процессе готовки должны задействоваться такие кулинарные техники: паровая обработка, тушение или варка. Специалисты рекомендуют употреблять еду полужидкой или жидкой консистенции, измельченные либо пюрированные.
Суточное меню

- Первый завтрак. Пациент может потрапезничать сваренной на воде овсяной кашкой, в которую добавлено мелко порубленное яблочко.
- Ланч. Во время второго завтрака можно скушать небольшую порцию запеканки из нежирного творога. Запить трапезу следует стаканом домашнего компота, сваренного из сухофруктов.
- Обед. Пациент должен в обязательном порядке скушать первое блюдо, например, овощной супчик. Дополнением станет паровая котлетка, приготовленная из куриного филе.
- Полдник. Во время этой трапезы больной может перекусить несколькими галетными печенюшками и стаканчиком натурального йогурта.
- Ужин. Для этого времени суток идеально подойдет порция рагу из сезонных овощей, кусочек отварной индюшатины.
- Перед сном. Можно выпить стаканчик обезжиренного кефира.
В ежедневном меню могут присутствовать такие блюда:
- творожные или крупяные запеканки;
- йогурты и прочие нежирные кисломолочные продукты;
- фрукты, прошедшие термическую обработку;
- небольшое количество натурального пчелиного меда;
- нежирный, неострый и несоленый сыр, в ограниченном количестве;
- запеченные овощи;
- сырники, приготовленные в духовке;
- овощные салатики, для которых ингредиенты были предварительно отварены;
- небольшое количество оливкового или растительного масла, нежирной сметаны в качестве заправки;
- домашние компоты, кисели, шиповниковый отвар, кисломолочные напитки;
- отварная рыбка и мясо, либо приготовленные из этого сырья блюда: котлетки, тефтельки, фрикадельки, кнели, суфле.
ogastrite.ru
диета при болях, меню питания
Заболевания поджелудочной железы сопровождаются болями в области левого подреберья и под ложечкой. Любые нарушения со стороны этого органа отражаются на процессах пищеварения, ведь именно ферменты поджелудочной железы расщепляют продукты, а инсулин и глюкагон – это незаменимые участники обменных процессов.
При болях в поджелудочной железе помогают не только лекарственные средства, но и диетическое питание. Оно должно быть направлено на снижение выработки желудочного сока и предупреждение развития осложнений. Каковы же принципы диеты при патологиях железы, как правильно составить меню для облегчения симптомов?
Общие рекомендации
Ускорить процесс выздоровления при болезнях поджелудочной железы поможет правильное питание в сочетании со здоровым и подвижным образом жизни, а также отказом от вредных привычек. Если у вас болит поджелудочная железа, придерживайтесь следующих принципов правильного питания:
- принимайте пищу регулярно – каждые три–четыре часа. Больших интервалов не должно быть;
- меню должно быть разнообразным и сбалансированным. В рационе должно присутствовать достаточное количество белков, жиров и углеводов, а также продуктов, богатых клетчаткой;
- старайтесь не переедать, приучитесь употреблять небольшие порции пищи;
- не ешьте холодную и горячую пищу, она должна быть теплой;
- жарить пищу недопустимо при болях в поджелудочной железе, лучше всего продукты готовить на пару, варить, тушить;
- в день вы должны употреблять до двух литров воды.
Питание при болях в поджелудочной железе составляется с учетом рекомендаций лечебного стола №5. Специалисты утверждают, что орган ответственен в первую очередь за углеводный обмен, а поступающие белки не приведут к его перегрузке. Именно поэтому они рекомендуют вводить в рацион белковую пищу.
Полностью исключать растительное и сливочное масло, хотя количество их употребления следует контролировать. Диета несколько отличается в зависимости от фазы заболевания. То, что можно есть при хроническом процессе, категорически нельзя употреблять в период острой фазы.

Если у вас болит поджелудочная железа, в первую очередь обратитесь к врачу для постановки диагноза
Больная поджелудочная железа крайне нуждается в щадящем питании. Рассмотрим примерное меню при заболеваниях этого органа. На завтрак предпочтительнее приготовить овсяную или манную кашу. На обед можно покушать овощное пюре или протертый суп. На ужин снова приготовьте кашу, например, овсянку или гречку. В качестве перекусов лучше всего использовать кисломолочные продукты, запеченные фрукты и галетное печенье.
Теперь рассмотрим примеры блюд, которые можно готовить при заболеваниях поджелудочной железы:
- Мясной пудинг. Лучше всего его готовить в пароварке. Для его приготовления необходимо взять говядину, молоко, яйца и сливочное масло. Мясо обязательно очистите от жира и прожилок. Сначала говядина варится и затем пропускается через мясорубку. Отделите желток от белка. В мясной фарш необходимо добавить молоко, немного соли и желток. Затем белок следует взбить с помощью миксера и также отправить в общую емкость. Тщательно смешайте все компоненты блюда, должна получиться пастообразная смесь. Масло необходимо для смазывания емкости.
- Омлет в пароварке. Понадобиться яйцо, вода, сливочное масло и соль. По вкусу можно также добавлять овощи и творог. Все ингредиенты смешиваются до получения однородной массы, а затем отправляются на двадцать минут в пароварку.
- Творожное суфле. Нам понадобятся следующие ингредиенты: творог, молоко, мед, желатин, какао-порошок. Для начала вы должно замочить на тридцать минут желатин в воде. Далее вы сливаете воду, а в желатин добавляете остальные ингредиенты. Затем блюдо ставится на маленький огонь и доводится до кипения.

Когда болит поджелудочная железа, пейте в достаточном количестве воды
Питание в зависимости от причины боли
Зачастую боль сигнализирует о развивающихся патологических процессах. Лидирующее место среди заболеваний поджелудочной железы занимает панкреатит – заболевание воспалительного характера.
Основной причиной развития недуга является нарушение оттока ферментов, которые способны разрушить ткани органа и даже кровеносные сосуды. Заболеванию подвержены любители острой, жареной, жирной пищи, а также люди, которые злоупотребляют алкоголем и переедают. Основными проявлениями недуга являются болевой синдром и интоксикация.
Острый панкреатит
Для острого процесса характерна интенсивная боль тупого или режущего характера. В зависимости от того, какой участок поджелудочной железы был поражен, боль может появляться в правом или левом подреберье, под ложечкой. Если же патологический процесс затрагивает весь орган, болевая вспышка носит опоясывающий характер. Боль может отдавать в спину, лопатку, грудь.
Отсутствие своевременной медицинской помощи чревато болевым шоком, потерей сознания и даже летальным исходом. Помимо боли, у больных появляется тошнота и рвота, вздутие живота, отрыжка, изжога, диарея или запор. Наблюдается напряженность мышц брюшного пресса. Острый процесс может также вызывать повышение температуры тела, а также изменение показателей артериального давления.
Острый панкреатит является показанием к госпитализации. Основной задачей лечения является нейтрализация панкреатических ферментов, которые попали в кровь, а также борьба с интоксикацией. В острый период следует обеспечить минимальную нагрузку на орган. В первые дни показано лечебное голодание. При этом внутривенно вводятся растворы с питательными веществами.

В первые несколько дней при остром панкреатите показано лечебное голодание
Важно! Голодание считается наиболее действенным методом терапевтического лечения острого панкреатита.
Голодание бывает сухим или с употреблением жидкости. Первый метод может продолжаться не более 24 часов, затем больному дают небольшое количество минеральной воды без газа, постепенно увеличивая дозировку. По прошествии двух дней можно употребить овощной бульон, после этого рацион расширяется.
Сухое голодание чаще назначают при хронической форме, а голодание с употреблением жидкости – при остром процессе. Оно поможет не только снять симптомы недуга, но и ускорит процесс выздоровления органа. При остром панкреатите голодание проводится в условиях стационара. Больному разрешается в неограниченных количествах употреблять жидкость. Это может быть щелочная минеральная вода или отвар шиповника.
При хроническом процессе сухое голодание проводится один раз в неделю, при этом человек должен соблюдать строгий постельный режим. После стихания острого процесса важно продолжать следить за питанием. Пища должна употребляться в протертом пюреобразном виде. Приемы пищи должны быть небольшими порциями пять-шесть раз в день. Блюда должны быть комфортно теплыми.
Что нельзя есть? Запрещенными при панкреатите являются такие продукты:
- жирная пища, бульоны, копчености;
- приправы, соленья, маринады;
- острые овощи и кислые фрукты;
- кондитерские изделия, сдоба;
- газировка, алкоголь;
- шоколад, мороженое;
- какао, кофе.

При панкреатите запрещены кислые фрукты
Лечебное питание включает в себя достаточное количество полезных и вкусных продуктов:
- вареные, тушеные или приготовленные на пару овощи;
- постное мясо, рыба и птица;
- крупы;
- овощные супы;
- печеные яблоки;
- кисели, компоты;
- растительное масло разрешается вводить в рацион, но оно не должно подвергаться термической обработке.
Хронический панкреатит
При хроническом процессе приступ боли может беспокоить человека на протяжении длительного периода времени. Наклоны и приседания усиливают интенсивность болевого синдрома. Вызвать очередной приступ могут погрешности в питании.
Хронический панкреатит – это волнообразный процесс. На смену рецидиву приходит стадия ремиссии. При обострении больным назначают голодание, так же как и при остром процессе. Полноценное питание может быть назначено лишь через несколько дней от начала обострения, когда активность панкреатических ферментов снижается, стихает воспалительная реакция и сходит отек поджелудочной железы.
Начиная с третьего дня вводятся дополнительные продукты. Блюда должны быть однородной и вязкой консистенции. Это может быть картофельное пюре, каши, протертые супы, галетное печенье, сухари.

Хотя при помощи одной лишь диеты вылечить хронический панкреатит нельзя, но она поможет улучшить качество жизни больного
Читайте также:
Рак
Рак поджелудочной железы считается одним из наиболее тяжелых и стремительно развивающихся онкологических заболеваний. Лечение – это длительный и многоэтапный процесс, немаловажную роль в котором играет диетическое питание. В день больные должны принимать пищу пять–шесть раз в день, при этом интервал между приемами не должен превышать трех часов.
Лучше всего продукты запекать, тушить или готовить на пару. Рекомендован прием свежей теплой пищи. При раке поджелудочной железы крайне важно отказаться от курения и приема алкоголя. Никотин и спирт разрушают панкреатические ферменты, усугубляя состояние еще больше.
Жирные продукты дают наибольшую нагрузку поджелудочной железе и способствуют избыточной выработке ферментов, вот почему исключение жиров, особенно животных, является основным правилом для онкобольных. Часто заболевание вызывает повышенную чувствительность к пище с выраженным запахом, поэтому лучше использовать продукты без специфического и сильного аромата.
Лучше во время приема пищи пользоваться деревянными приборами, так как часто больные жалуются на появление металлического привкуса во рту. До и после еды рекомендуется полоскать ротовую полость слабым содовым раствором.
Ограничьте потребление соли, в качестве альтернативы используйте мяту, имбирь, тимьян, лимонный сок.
В тяжелых случаях показано парентеральное питание, при котором питательные вещества вводятся внутривенно
При раке поджелудочной железы разрешены такие продукты:
- постная рыба и мясо;
- простокваша, мягкие и твердые сыры с низкой жирностью;
- овощи и фрукты;
- каши;
- рафинированный сахар;
- травяные отвары;
- цельнозерновой вчерашний хлеб.
Что касается фруктов и овощей, то предпочтение следует отдать сезонным продуктам, которые не содержат химикатов. Нитраты и неорганические соединения значительно повышают вероятность рецидива опухолевого процесса. К запрещенным продуктам можно отнести жирную пищу, консервы, маринады, соленья, копчености, полуфабрикаты.
Кроме того, больным нельзя употреблять свежий лук и чеснок, соусы и приправы, кофе, сладости, свежую выпечку. Вместо специй, в блюда лучше добавлять свежую зелень. В качестве заправки лучше использовать оливковое масло.
Итак, лечебная диета при заболеваниях поджелудочной железы поможет облегчить неприятные симптомы в период обострения, а также поддержать нормальное состояние в период ремиссии. Если легкомысленно относиться к своему здоровью и не придерживаться диеты, состояние больного может резко ухудшиться вплоть до развития опасных осложнений.
Бережное отношение к своему здоровью и грамотное соблюдение врачебных рекомендаций в отношении питания позволит предотвратить многие проблемы и сохранить здоровье поджелудочной железы.
vrbiz.ru
Питание при заболевании поджелудочной железы
При всех новомодных диетах для поддержания своего здоровья и снижения веса многие люди продолжают страдать от различных проблем с органами ЖКТ. Питание при заболевании поджелудочной железы играет немаловажную роль в улучшении самочувствия больного и пролонгировании периода ремиссии. Лекарства выполняют свою работу, но именно от усилий самого человека и пересмотра своего образа жизни зависит её качество, а иногда и длительность.
Содержание
Основные нарушения в работе поджелудочной железы
Эффективное пищеварение происходит при нормальном выполнении своих функций каждым органом из системы ЖКТ. Особую значимость имеет поджелудочная железа, поскольку её ферменты продолжают дальнейшее расщепление и усвоение поступившей в желудок еды.
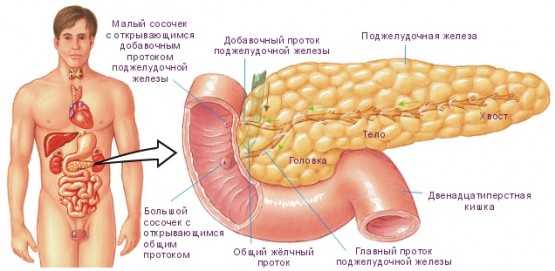
Чаще всего препятствует её нормальной работе воспалительный процесс. Факторов, приводящих к этому явлению, достаточно много.
Механизм возникновения воспаления (панкреатита) подразумевает преждевременное выделение больших объёмов ферментов данным органом до непосредственного их участия в переваривании пищи. Они начинают всасываться в ткани самой поджелудочной железы, по пути уничтожая её на клеточном уровне. Образуется отёк органа и резкое нарушение его работы.
Если вовремя не придать значения такому серьёзному отклонению, тогда вполне можно заполучить хроническую вялотекущую форму болезни с периодическими рецидивами из-за погрешностей в питании или эмоциональных всплесков.
Второй важной функцией данной железы следует считать эндокринную. Сбои в ней приводят к тяжёлому и иногда опасному для жизни заболеванию – диабету. Известны два его типа:
Инсулинозависимый. Причину можно понять уже из названия самой его формы. В поджелудочной железе есть некие гормональные клетки, именуемые островками Лангерганса. На них и возложено продуцирование инсулина. Он должен обеспечивать все клетки организма, включая эритроциты, глюкозой. Это залог снабжения человека достаточным количеством сил и энергии, гарантия нормальной мозговой активности.
Если его выработка ограничена или отсутствует вовсе, тогда такая форма заболевания обрекает носителя на пожизненные инъекции инсулина и постоянный контроль уровня сахара в крови.
Как правило, диабет 1-го типа свойственен молодым людям.
Не инсулинозависимый (2-й тип). Его развитию способствует резистентность организма к собственному гормону. Тогда больному приходится поддерживать нормальный уровень сахара в крови путём приёма специальных медикаментов, выполняющих эту функцию, и коррекции своего рациона.
Диабет 2 типа обычно возникает у людей после сорокалетнего возраста. Причём мужчины болеют им значительно чаще в силу наличия вредных привычек: алкоголизма, курения, питания фаст-фудом.
Симптомы болезней поджелудочной железы

Как правило, при незначительных отклонениях в работе органа редко кто-то на что-то жалуется. Обычно симптоматика становится явной при усугублении состояния или его обострении.
Например, при панкреатите человек замечает некоторый дискомфорт в виде:
- тяжести после приёма пищи, особенно когда имела место большая её порция или высокая энергетическая ценность;
- боли в левом подреберье, носящей опоясывающий характер. Иногда она может отдавать и в левую лопатку;
- тошноты, рвоты;
- послабления стула, повторяющегося несколько раз в сутки;
- метеоризма;
- вздутия живота;
- снижения аппетита или его чрезмерности;
- отрыжки.
Если заболевание началось с острой формы, тогда эти симптомы приобретают более ярко выраженный характер. Присоединяются ещё и слабость, снижение артериального давления, потливость, синдром острого живота. Иногда рвота носит характер неукротимой, и после неё легче не становится. Здесь показана неотложная помощь врача.
Если имеет место расстройство эндокринной функции органа, то его признаки очень отличаются и выражены, как:
- частый метеоризм;
- сильная жажда;
- обильный диурез, даже ночью;
- послабление стула;
- резкое снижение веса;
- бледность и сухость кожи;
- склонность к ацидозу;
- вялость и слабость;
- снижение остроты зрения;
- подверженность рецидивирующим микозам;
- плохая свёртываемость крови;
- образование трофических язв;
- зуд кожных покровов до сильных расчёсов.
При всём многообразии функциональных расстройств поджелудочной железы нельзя сказать, что какое-то из них обязательно повлечёт за собой следующее.
Режим питания

В питании при заболеваниях поджелудочной железы важно соблюдать умеренность и регулярность, чтобы дополнительно не перегружать её во время обострения. Для этого следует придерживаться несложных правил:
- Употребление пищи должно быть строго через равные промежутки времени и небольшими порциями. Это поможет больному органу восстановить ферментативную функцию без угрозы обострения. Желательно оказываться за столом не реже пяти раз в сутки;
- Температуру готовых блюд следует регулировать так, чтобы они не обжигали, но и не вызывали чувство холода во время их поглощения. Идеально, когда еда не теплее человеческого тела;
- Следует сменить способ приготовления пищи с жарки на варение, тушение, запекание. Это ускорит усвоение полезных веществ;
- Важно все блюда перед употреблением максимально измельчить, чтобы упростить органу задачу: овощи для гарнира порезать мелкими кусочками или истолочь в пюре. То же касается и супов. Пища должна быть вязкой, обволакивающей;
- Не стоит ложиться спать сразу после еды. Последний приём пищи лучше делать за 2-2,5 часа до сна, поскольку в состоянии отдыха она усваивается гораздо медленнее;
- Если речь идёт об остром панкреатите, то крайне важно провести в состоянии голода не менее трёх-четырёх дней, выпивая только минеральную воду без газа. По мере стихания болей и улучшения самочувствия можно перейти на строгую диету. Спустя несколько дней – на схему питания № 5. Восстановление функций органа происходит долго, иногда и до года.
После такого обострения нужно не допускать частых погрешностей в еде и стараться не нервничать.
Длительность диетического питания, возможность введения разгрузочных дней – определяются только назначениями врача. Самолечением заниматься крайне нежелательно.
Что можно кушать при проблемах с поджелудочной железой
Среди всего обилия продуктов есть те, которые стимулируют выработку ферментов, или, наоборот, способствуют её уменьшению.

Больная поджелудочная железа хорошо переносит:
- Разваренные слизистые каши (рисовую, ячневую, гречневую, овсяную) с добавлением небольшого кусочка несолёного сливочного масла;
- Вчерашний хлеб из муки высшего сорта или сухари из него, галетное печенье;
- Мясо, приготовленное на пару или в духовке, в виде котлет, зразов, тефтелек. Для этого подойдёт индюшатина, курятина, говядина, кролик. Как только больному станет лучше – можно есть мясо отварным небольшими кусочками;
- Нежирную рыбу (судака, окуня, нототению и пр.), которую тоже необходимо измельчать;
- Яйца, сваренные всмятку или приготовленные на паровой бане в виде омлета;
- Нежирные молоко и творог в составе некоторых блюд;
- Овощные муссы: картофельный, морковный, свекольный, кабачковый, из брокколи. Разрешено готовить пюре.
- Печёные яблоки сладких сортов, ягоды. Из последних варят кисель, компот, делают желе. Для диабетиков сахар важно заменить специальными веществами;
- Минеральную воду (предварительно из неё нужно выпустить газы), зелёный чай с низкой ферментативностью, напиток из плодов шиповника;
- Сухофрукты и немного мёда.
Чего не стоит есть при болезнях поджелудочной железы

Каким бы ни было расстройство работы указанного органа, следует отказаться от таких продуктов и блюд:
- Жареных гарниров, копчёной рыбы, мяса, колбасы, ветчины, консервов промышленного производства;
- Домашних солёных и квашеных заготовок из овощей и грибов;
- Острых специй, соусов;
- Еды быстрого приготовления;
- Алкогольных напитков, курения, крепкого кофе, холодных коктейлей и десертов;
- Свежей выпечки, кондитерских изделий, хлеба из ржаной муки, макарон. Диабетикам они строго противопоказаны на протяжении всей жизни;
- Рыбы и мяса с повышенным содержанием жира: баранины, утки, свинины, гуся, осетрины, горбуши и прочих;
- Некоторых овощей и зелени, бобовых. Особенно осторожно придётся отнестись к белокочанной капусте. Диабетикам следует исключить и картофель.
- Фруктов и ягод без термической обработки;
- Наваристых бульонов. Нельзя готовить их на мясе и грибах;
- Жирной сметаны, сливок.
При составлении своего меню больному следует придерживаться такого распределения белков, жиров и углеводов: 120 г, 80 г, 350 г соответственно, что в сумме не должно превышать 2800 ккал. Не стоит забывать о 2 л очищенной воды.
Нужно следить, чтобы употребление белка было повышено. Он способствует облегчению работы органа.
Пример меню на один день
При болезнях поджелудочной железы можно питаться вкусно и разнообразно даже с ограниченным набором продуктов. Главное – немного пофантазировать и применить все имеющиеся кулинарные навыки.
Например, стоит попробовать такой суточный рацион:
| Завтрак | Разваренная гречневая каша со сливочным маслом и паровая куриная котлета. |
|---|---|
| Ланч | Творожное суфле и зелёный чай с добавлением молока. |
| Обед | Лёгкий овощной суп с кусочком сливочного масла. На второе – отварная рыба. Десерт – фруктовый кисель. При диабете сахар в напитках заменяется ксилитом. |
| Ужин | Паровые мясные зразы с нежирным сыром, лёгкий творожный пудинг и компот из сухофруктов. |
| Перед сном | Стакан однодневного тощего кефира. |
Если есть необходимость, и нет противопоказаний, тогда за день можно съесть не более 200 г вчерашнего хлеба из муки высшего сорта.
Постепенно получится разнообразить меню без особых затруднений. Главное – не нарушать рекомендаций врача. Тогда поджелудочная железа восстановится гораздо быстрее.
pitanieinfo.ru
Что можно есть при болезни поджелудочной железы?
Болезни системы пищеварения стали настоящим бичом современного мира. Несмотря на многочисленное число диет, пищеварительные органы продолжают страдать от перегрузки и работы в авральном режиме. Одним из таких органов является поджелудочная железа, на болезни которой приходится около 35% всех пищеварительных патологий. Как и в случае с другими органами пищеварения, при патологическом состоянии поджелудочной железы требуется сбалансированное диетическое питание. В связи с этим возникает закономерный вопрос: Что можно есть при болезни поджелудочной железы?
Основные болезни поджелудочной железы
Залог правильного и эффективного пищеварения заключается при нормальном функционировании всех пищеварительных органов. Особую роль играет и поджелудочная железа, ферментные компоненты которой способствуют дальнейшему расщеплению и усвоению еды.
Панкреатит
Наиболее частым заболеванием поджелудочной железы является панкреатит, при котором происходит воспаление органа. Механизм возникновения болезни обуславливается преждевременным выделением большого количества ферментов до их непосредственного участия в процессе переваривания пищи. Все это приводит к всасыванию ферментных компонентов в тканевые структуры органа, которые попутно уничтожают его клеточную структуру. В результате образуется отечность поджелудочной железы с последующим резким нарушением ее функционирования.
При отсутствии своевременного и подходящего лечения развивается хроническая форма панкреатита, сопровождающаяся регулярными рецидивами по причине погрешностей питания или эмоциональных стрессов.
Распознать панкреатит можно по следующим признакам:
- возникновение чувства тяжести после приема больших порций еды или высококалорийных блюд;
- болезненные ощущения опоясывающего характера;
- расстройства стула, беспокоящие несколько раз в течение суток;
- снижение или чрезмерной повышенный аппетит.
Для увеличения картинки щелкните по ней мышкой
Диабет
Второй по значимости функцией поджелудочной железы является эндокринная, сбои в которой провоцируют возникновение диабета. Существует два типа этого опасного заболевания:
- Инсулинозависимый. Причина развития данного типа диабета становится ясной из названия. Поджелудочная железа содержит особые гормональные клетки, которые именуются островками Лангерганса. Функция этих клеток заключается в продуцировании инсулина, на который возлагается ответственность по обеспечению всех клеток организма глюкозой. Такой процесс является залогом нормального функционирования мозговой деятельности, а также является источником сил и энергии. При ограниченной или полностью отсутствующей выработке инсулина развивается инсулинозависимый тип диабета, при лечении которого болеющий подвергается постоянным инсулиновым инъекциям, а также постоянному контролю сахарного уровня в крови. Такой форме патологии в большей степени подвержены представители молодой возрастной категории.
- Неинсулинозависимый. Возникает вследствие устойчивости организма к собственному гормональные. Тогда поддержание оптимального уровня сахара в крови производится посредством приема специальных медикаментозных препаратов и диетического питания. Такой тип диабета наиболее характерен для людей, чей возраст превысил 40-ка летний порог. В большую группу риска попадает мужское население, злоупотребляющее вредными привычками и питанием продуктами быстрого приготовления.
В случае с диабетом следует обратить внимание на следующие симптомы:
- часто беспокоящий метеоризм;
- резкое снижение массы тела;
- общая слабость и вялость;
- плохая свертываемость крови;
- появление сильных зудящих ощущений, приводящих к расчесам.
Основы питания
«Поджелудочная была увеличена. Была не у одного врача. Пила гормоны даже. Потом решила не ходить так часто по врачам. Месяц назад бросила курить, стала активно заниматься спортом, питаться более или менее правильно. А самое главное, стала пить «Монастырский чай» (услышала о нем в передаче Малахова). И вот вчера поехала на плановое УЗИ, а мне говорят: “А с чего вы вообще решили к врачу обратиться – у вас нет паталогий”. Поджелудочная нормальных размеров и гормоны в норме!!! Я обалдела от счастья!Светлана Никитина, 35 лет.
Нижний-Новгород
Важное значение при наличии заболеваний поджелудочной железы играют умеренность и регулярность, что позволяет избежать перегрузки органа в период обострения. С целью соблюдения этих факторов необходимо придерживаться некоторых принципов:
- Ежедневное потребление пищи должно производиться по истечении равных временных промежутков и маленькими порциями. Такое правило позволит восстановить ферментативную функцию органа, исключая угрозу обострения. Количество подходов к приему пищи должно составлять 5-6 раз.
- Температурный режим готовых блюд должен также регулироваться. Еда должна быть теплой. Запрещено потребление пищи, температура которой находится на слишком высоким или низким уровне.
- Важно соблюдать технологию приготовления блюд, отдавая предпочтение варке, тушению или запеканию. Таким образом, становится возможным ускорение процесса усвоения полезных веществ.
- Перед употреблением не лишним будет подвергнуть все блюда измельчению с целью облегчения работы поджелудочной железе. К примеру, шарнирные овощные продукты можно измельчить кусочками или подвергнуть их пюреобразной консистенции. Аналогичное правило распространяется и на супы. Пища должна характеризоваться вязкостью и обладать обволакивающим эффектом.
- Следует отказаться от принятия горизонтального полрдения сразу по окончании трапезы. Последний прием пищи должен производиться не менее, чем за 3 часа до отхода ко сну, что обуславливается гораздо медленным усвоением пищи в состоянии отдыха.
- При обострении следует придерживаться голодовки на протяжении 4 дней с допустимым употреблением минеральной воды, лишенной газов. При стихании симптоматики и улучшения самочувствия допускается переход на строгую диету.
- При обострении и по его окончании следует следить за отсутствием погрешностей в еде, а также избегать эмоциональных всплесков.
Для увеличения картинки щелкните по ней мышкой
Разрешенные продукты
Все продукты при заболевании поджелудочной железы делятся на два типа: стимулирующие выработку ферментных компонентов и способствующие их уменьшенному продуцированию.
Для больного органа весьма полезными станут следующие продукты и блюда:
- Хорошо разваренные каши слизистой консистенции с добавлением небольшого кусочка несоленого сливочного масла.
- Хлеб, приготовленный из муки высшего сорта, или сухари. Также допускается потребление галетного печенья.
- Мясные продукты, приготовленные по технологии пара или запекания, в виде фарша, котлет или тефтелей. Следует использовать нежирные виды мяса, которыми обладают кролики, индюки, курица. При улучшении состояния допускается употребление мяса небольшими кусочками в отварном виде.
- Нежирные сорта рыбы, которые перед употреблением также следует хорошенько измельчать.
- Яйца, сваренные всмятку или приготовленные посредством паровой бани в виде омлета.
- Молоко и творог низкой калорийности , которые необходимо кушать посредством их добавления в некоторые блюда.
- Овощные муссы или пюре.
- Фруктовые и ягодные плоды некислых сортов можно употреблять в печеном виде или приготовить из них компоты. При развитии диабета важно использовать заменители сахара.
- Минеральная вода, лишенная газов, способствует очищению поджелудочной железы. Также возможно потребление некрепкого чая зеленых сортов.
- При болезнях поджелудочной железы также можно съесть сухофрукты и продукты пчеловодства.
Что нельзя есть?
Меня подруга уговорила «Монастырский чай» попробовать. У неё панкреатит был – и представьте, его не стало! Даже её доктор очень удивилась. Мой диагноз воспаление поджелудочной. Я этим уже долго мучаюсь. Таблетки, капельницы, больницы – для меня были нормой последние 5 лет. И вот всего две недели, как я начала пить «Монастырский чай», а уже почувствовала себя гораздо лучше. Надеюсь на следующем приеме своего врача удивить.Елена Шугаева, 47 лет
Санкт-Петербург
Вне зависимости от болезни поджелудочной железы пациент должен отказаться от употребления следующих блюд;
- Жареных гарниров, а также мясных и рыбных продуктов, прошедших обработку копчением. Сюда же относятся консервы.
- Овощные и грибные заготовки в соленом или квашеном виде.
- Острых блюд.
- Пищи быстрого приготовления.
- Алкогольной и табачной продукции.
- Рыбных и мясных продуктов с повышенным содержанием жира.
- Наваристых бульонов, приготовленные хорошо на мясе или грибах.
Для увеличения картинки щелкните по ней мышкой
При составлении диетического питания важно следить за повышенным уровнем белкового компонента в рационе, поскольку бело способствует облегчению работы поджелудочной железе.
gastrosapiens.ru

 Разрешенные продукты
Разрешенные продукты