Острый гастродуоденит у детей – Гастродуоденит у детей – причины, симптомы, диагностика и лечение
причины, симптомы, классификация, лечение, профилактика
Гастродуоденит у детей – воспаление слизистой антрального отдела желудка, то есть его дна, и 12-перстной кишки. Заболевание проявляется болью и нарушением пищеварения. Если не лечить его, у ребенка есть риск более тяжелых проблем со здоровьем.
Причины гастродуоденита
Зарождение гастродуоденита происходит постепенно. Основную роль в его появлении играет питание. Из-за воспаления ткани не возобновляются, происходит их атрофия. В результате этого органы пищеварения не выполняют положенные функции в полном объеме.

Гастродуоденит чаще встречается у детей школьного, нежели дошкольного возраста
Эндогенные причины гастродуоденита, связанные с работой внутренних органов:
- повышенная кислотность желудка;
- плохая продукция слизи;
- дуоденогастральный рефлюкс – заброс содержимого 12-перстной кишки в желудок;
- эндокринные нарушения;
- заражение бактерией Хеликобактер Пилори, которая является причиной гастрита;
- глистные инвазии;
- склонность к аллергии;
- заражение патогенной флорой, например, вирусом герпеса, энтеровирусом;
- тяжелые отравления, кишечные инфекции;
- другие болезни органов пищеварения, например, гастрит, панкреатит;
- аутоиммунные процессы;
- дисбаланс гормонов;
- наследственная предрасположенность;
- очаги хронической инфекции в организме малыша;
- патологии беременности.
К экзогенным (внешним) причинам гастродуоденита принадлежат:
- несбалансированное питание, в частности злоупотребление нездоровой пищей;
- нерегулярное употребление еды;
- длительный прием лекарственных препаратов;
- частые стрессы.
Симптомы
Клинические проявления гастродуоденита схожи с гастритом. Существуют специфические и неспецифические симптомы. К последней группе принадлежат признаки, связанные с общим ухудшением самочувствия. Это слабость, вялость, головная боль, расстройство сна. На фоне ухудшения состояния здоровья может проявляться вегето-сосудистая дистония. У ребенка диагностируется тахикардия, аритмия, гипотония. Он становится раздражительным.
К специфическим симптомам принадлежит:
- боль в животе, которая носит ноющий или схваткообразный характер, может иррадиировать в область пупка или подреберья;
- отрыжка кислым или горьким;
- изжога;
- тяжесть в желудке;
- тошнота, рвота;
- снижение аппетита;
- нарушение стула, он становится жидким и частым, диарея может чередоваться запорами;
- вздутие живота;
- повышенное слюноотделение;
- жажда.
Признаки гастродуоденита у детей зависят от места локализации воспаления и степени его выраженности. Если больше поражена 12-перстная кишка, то болевые ощущения обостряются в ночное время или на голодный желудок, через 1-2 ч после приема пищи. Легкий перекус помогает справиться с болью. Если в большей степени выражен гастрит с секреторной недостаточностью, то преобладает симптоматика не язвенной диспепсии: боль, тошнота, отрыжка кислым, тяжесть в животе.
Одним из симптомов детского гастродуоденита является непереносимость молочных продуктов и жирных блюд. После их употребления сразу возникают проблемы с пищеварением. Бурление в животе настолько сильное, что оно слышно окружающим.
Один из симптомов гастродуоденита – нарушения в усвоении белков, жиров и углеводов
Вследствие гастродуоденита питательные вещества не усваиваются в полном объеме. Из-за этого возникает дефицит витаминов и полезных микроэлементов. Ребенок теряет в весе, ухудшается состояние волос, кожи и ногтей, снижается иммунитет.
Классификация
По характеру воспалительного процесса гастродуоденит бывает двух форм:
- Острый. Проявляется ярко выраженной симптоматикой. При острой форме боль в нижней части живота сильная, заметна бледность лица ребенка, может повышаться температура тела.
- Хронический. Это вяло текущий воспалительный процесс, который сопровождается периодами обострения и затишья. Во время ремиссии состояние ребенка удовлетворительное, может проявляться быстрая утомляемость, сонливость, усиление потоотделения через 1-2 ч. после приема пищи. Если малыш долго ничего не ест, то у него возникает дрожь в теле. При обострении симптоматика напоминает острую форму. Признаки в среднем сохраняются 7-10 дней, но могут продолжаться и 1-1,5 месяца.
Обострения хронического гастродуоденита случаются в периоды чрезмерного нервного перенапряжения. Это могут быть экзамены в школе, проблемы в семье. Также вероятность обострений повышается в осенне-зимний сезон.
Появление хронического воспаления желудка и 12-перстной кишки связано с отсутствием или некачественной терапией острого гастродуоденита. Если оставлять симптоматику болезни без внимания более 3 месяцев, то вероятна хронизация воспалительного процесса.
Также существуют классификации согласно другим признакам. По характеру изменений гастродуоденит бывает:
- поверхностный – неглубокое повреждение слизистой, чаще протекает бессимптомно;
- эрозивный – воспаление сопровождается появлением эрозий и язвочек, может развиваться без признаков;
- гипертрофический – изменение структуры слизистой, ее утолщение;
- атрофический – истончение оболочки желудка, что приводит к снижению выработки ферментов и кислоты для переваривания пищи;
- смешанный – сочетает симптоматику нескольких форм.
Также существует гастродуоденит с повышенной и пониженной кислотностью.
Согласно локализации воспаления выделяют гастродуоденит:
- язвенноподобный – сочетается с язвой желудка;
- гастритоподобный – проявляется проблемами с всасыванием полезных веществ;
- панкреатитоподобный – симптоматика проявляется после приема жирной пищи.
По этиологии происхождения гастродуоденит бывает первичным и вторичным. В первом случае он является самостоятельным заболеванием, во втором – возникает на фоне других болезней.
Диагностика
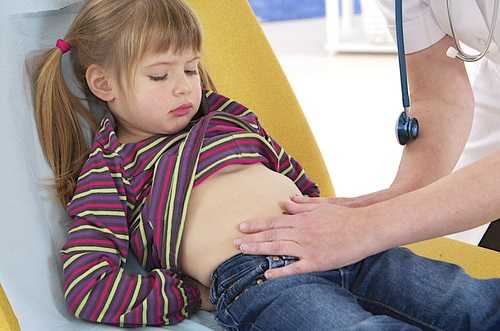
Если у ребенка появилась боль в животе, его нужно показать гастроэнтерологу. Врач изучит симптоматику, расспросит о рационе, проведет визуальный осмотр малыша.
Без лабораторных и инструментальных методик поставить точный диагноз не возможно. Обследование аналогичное, что и у взрослых:
- анализ крови – клинический и биохимический;
- кровь или кал на Хеликобактер Пилори;
- фиброгастродуоденоскопия с последующим забором желудочного сока для определения кислотности;
- УЗИ органов брюшной полости, чтобы исключить другие патологии.
Лечебные мероприятия зависят от результатов обследования.
Лечение
При гастродуодените прогноз оптимистичный, ребенок полностью выздоравливает. Но нужно настроиться на то, что лечение будет продолжительным.
Основа терапии – медикаменты и диетическое питание. Без диеты вылечиться невозможно. Терапия длится 2-3 недели, чаще в гастроэнтерологическом отделение. Лечение на дому малоэффективное.
Медикаментозная терапия:
- антибиотики – при выявлении Хеликобактер Пилори;
- антациды – применяются для лечения гастродуоденита с повышенной кислотностью желудочного сока для уменьшения изжоги;
- ферментные средства – помогают в переваривании пищи;
- антисекреторные препараты – предназначены для уменьшения продукции соляной кислоты;
- спазмолитики – устраняют спазм и боль;
- пробиотики – назначаются совместно с антибиотиками, нормализуют микрофлору кишечника.
Для усиления эффективности медикаментозной терапии нужно соблюдать клинические рекомендации. Не менее недели необходимо придерживаться постельного режима, соблюдать диету, избегать физических и эмоциональных нагрузок. После окончания стадии обострения показана лечебная физкультура. Далее ребенка стоит отправить на санаторно-курортное оздоровление.
Одновременно с клиническими рекомендациями необходимо посещать физиотерапевтические процедуры. Это терапия минеральными водами, магнитотерапия, ультразвук, УВЧ.
Диета
Основные принципы диетического питания:
- щадящий режим, который предполагает употребление жидкой или полупротертой пищи в теплом виде;
- полноценное и разнообразное питание, оно должно быть витаминным, обязательно есть овощи, фрукты и кисломолочные продукты;
- запрет на сухомятку, голодание и переедание;
- частое, но дробное питание до 5-6 раз в день;
- последний прием еды до 19:00;
- отказ от вредной пищи (фаст-фуд, жирные, острые и жареные блюда, газированные напитки, соленья, консервы, копчености, кофе).
Без соблюдения этих принципов эффекта от медикаментозного лечения не будет.
Первую неделю терапии показан диетический стол №1. Это самая строгая диета. Кроме запрещенной пищи нельзя молоко, сладости, выпечку, волокнистые овощи и фрукты. Можно употреблять обезжиренный творог, перетертое мясу или рыбу, приготовленную на пару, каши и первые блюда.
Последствия
Гастродуоденит приводит к нарушению секреторной, моторной и выделительной функции пищеварительного тракта. В связи с этим высока вероятность функциональных заболеваний ЖКТ, может возникнуть дискинезия желчевыводящих путей. Это болезнь, проявляющаяся нарушением эвакуации желчи. Она может попадать в кишечник слишком быстро или наоборот медленно, что нежелательно. ДЖВП не угрожает жизни, но доставляет существенный дискомфорт.
Хронический гастродуоденит тяжело поддается лечению
Другие осложнения гастродуоденита:
- язва желудка или 12-перстной кишки;
- панкреатит;
- энтероколит;
- дисбактериоз;
- авитаминоз;
- анемия;
- заболевания сердечно-сосудистой системы (в редких случаях).
Опасность гастродуоденита в том, что в патологический процесс вовлекается сразу несколько отделов ЖКТ.
Профилактика
Для предупреждения гастродуоденита нужно соблюдать такие рекомендации:
- составить сбалансированный рацион, еда должна соответствовать возрасту ребенка;
- придерживаться режима питания;
- усилить двигательную активность, что способствует улучшению моторики;
- оградить от стрессов и эмоциональных нагрузок;
- вовремя лечить болезни желудочно-кишечного тракта и других органов.
Данные меры профилактики незаменимы для предупреждения рецидива болезни после излечения.
Своевременная терапия гастродуоденита – залог предупреждения тяжелых осложнений, одним из которых является язва.
Также интересно: причины и лечение гастрита у детей
www.baby.ru
причины, симптомы и его лечение
В последние годы гастродуоденит у детей диагностируют довольно часто. Это заболевание характеризуется поражением слизистой оболочки выходной части желудка и двенадцатиперстной кишки.
Причины
Гастродуоденит у ребенка часто развивается на фоне природных предрасполагающих факторов. Прежде всего, в детском возрасте железы органа пищеварения не обеспечивает достаточной кислотности. Это значит, что при малейшем нарушении диеты может возникнуть сбой в процессе пищеварения.

И если не отреагировать своевременно и правильно, то это может вызвать воспаление слизистой оболочки желудка и двенадцатиперстной кишки. Кишечник у детей находится в стадии становления, поэтому процессы переваривания и всасывания пищи затруднены.
Кроме этого, низкие бактерицидные свойства содержимого способствуют развитию различных инфекций. Очень часто гастродуодениты у детей возникают по эндогенным причинам, это:
- Наследственность.
- Патологии иммунной системы.
- Заболевания ЦНС.
- Нарушение кровообращения, что провоцирует гипоксию желудка.
- Различные болезни ЖКТ.

Привести к развитию воспаления слизистой желудка и двенадцатиперстной кишки могут экзогенные причины, такие как:
- Погрешности в питании.
- Инфекционные заболевания.
- Пищевые отравления.
- Стрессовые ситуации.
Симптомы
Наиболее часто гастродуоденит диагностируют у подростков. Особенностью патологии является то, что симптомы гастродуоденита не явно выражены. Насторожить должно беспричинное ухудшение аппетита у ребенка и периодическое появление тошноты.
Совет! Следует обратить внимание на повышенную утомляемость ребенка, которая связана с ухудшением общего самочувствия.
При обострении гастродуоденита в верхней части эпигастральной области возникают болевые ощущения. Они могут быть разной интенсивности. Чаще всего у ребенка отмечаются покалывающие боли, иногда при гастродуодените болевой синдром носит схваткообразный характер.
Если гастродуоденит не был диагностирован на начальной стадии, то на фоне развития заболевания у ребенка начинаются расстройства в процессе пищеварения, а именно: наблюдается нестабильный стул, когда запоры сменяются диареей.
Кроме этого, запах каловых масс становится зловонным, что связано с развитием патогенной флоры в желудке. У ребенка периодически после еды может возникать рвота с примесями желчи и непереваренной пищи. Другие сопутствующие признаки гастродуоденита у детей:
- Периодически возникающая боль.
- Расстройство сна.
- Бледность кожных покровов и слизистых оболочек.

Если не проводится лечение болезни, то происходит нарушение обменных процессов. Это связано с плохим всасыванием всех необходимых веществ в желудке. У ребенка может наблюдаться разбалансировка в работе различных органов и систем жизнедеятельности.
Очень часто снижается острота зрения, возникает одышка, боли в суставах и мышцах. В тяжелой стадии у ребенка при гастродуодените наблюдаются признаки интоксикации и обезвоживания.
Виды гастродуоденита у детей
На основании выраженности признаков гастродуоденита и длительности заболевания специалисты выделяют две формы: острую и хроническую. При этом острая форма гастродуоденита всегда возникает неожиданно, но при адекватном и своевременном лечении удается быстро добиться стабилизации состояния.
После этого при соблюдении всех рекомендаций доктора болезнь регрессирует и исчезает без каких-либо последствий. Хронический гастродуоденит у детей, как правило, возникает на фоне отягощенной наследственности. Для такой формы заболевания характерны постоянно возникающие после еды болевые ощущения в эпигастральной зоне.

Болевой синдром у ребенка, обычно, наблюдается приблизительно через полтора часа после приема пищи. Дополнительным симптомом хронического гастродуоденита является отрыжка. Периодически у ребенка возникает тошнота, которая иногда может вызывать рвоту. На фоне развития заболевания возникает расстройство стула.
При грамотном лечении, соблюдении строгой диеты и отсутствии стрессов состояние ремиссии может удерживаться в течение нескольких лет. В течение этого периода происходит восстановление слизистой оболочки, что приравнивается к полному излечению гастродуоденита.
Диагностика
Диагностировать гастродуоденит у ребенка может только гастроэнтеролог. Направление к нему обычно дает педиатр на основании имеющихся симптомов, свидетельствующих о нарушении функционирования пищеварительной системы.
Заподозрить развитие гастродуоденита узконаправленный специалист может уже после первичного осмотра. У ребенка наблюдается бледность кожных покровов, присутствует синева под глазами и снижена эластичность кожи.
В тяжелых случаях при гастродуодените могут выпадать волосы и ломаться ногти. На поверхности языка обнаруживается плотный беловато-желтый налет. После опроса обычно выясняется, что в последнее время было замечено снижение аппетита и потеря веса.

Показательным для диагностики гастродуоденита является общий анализ крови. Его показатели могут подтвердить умеренную анемию. Для постановки диагноза необходимо первоначально исключить паразитарную инвазию.
Для этого проводятся исследования кала. Кроме того, важным оказывается копрологическое исследование каловых масс. При гастродуодените в них присутствует много грубой клетчатки, мышечных волокон и соединительной ткани.
Если показатели лабораторных исследований не опровергают развитие гастродуоденита, то для постановки окончательного диагноза проводится фиброгастродуоденоскопия. Такая процедура позволяет с помощью зонда с камерой обследовать слизистую оболочку органа пищеварения ребенка и оценить масштабы воспалительного процесса.
При этом обязательно выполняется забор тканей для проведения биопсии. Для назначения правильного лечения после подтверждения диагноза обязательно проводиться тест на бактерию Хеликобактер Пилори, а также определяется кислотность желудка.
Лечение
Лечение гастродуоденита у детей всегда предусматривает проведение комплексных мероприятий. Очень важно обеспечить ребенку физический и психический покой. Следует исключить какие-либо стрессы и не допускать повышенных физических нагрузок. Обязательным условием для успешного лечения заболевания у детей является строгая диета.
Совет! На фоне строгих ограничений ребенок должен продолжать вести активный образ жизни, почаще бывать на свежем воздухе и спать не меньше 8 часов.
Кроме этого, необходимо следить за тем, чтобы в организм ребенка не попадала никакая дополнительная инфекция. Рекомендуется регулярно проводить осмотр ротовой полости и своевременно лечить кариозные зубы и заболевания носоглотки. Периодически нужно выполнять проверку на лямблиоз и проводить его лечения при необходимости.
Медицинские препараты
Медикаментозное лечение гастродуоденита у детей бактериального характера проводится с помощью антибиотиков. Дозировка средств зависит от возраста ребенка и его массы тела. Длительность курса лечения определяется в индивидуальном порядке.
Дополнительно назначается также прием препаратов, понижающих кислотность. Наиболее безопасными для ребенка являются антациды на основе алюминия и магния. Также могут назначаться другие средства:
- Антисекреторные препараты, подавляющие выработку соляной кислоты.
- Блокаторы h3-гистаминовых рецепторов, предупреждающие появление язвенных повреждений на слизистой.
- Противорвотные средства, предупреждающие возникновение тошноты.
- Прокинетики, восстанавливающие микрофлору кишечника.
- Энтеросорбенты, позволяющие ускорить вывод токсинов.
Совет! Обязательно необходимо принимать витамины, в частности ускоряют процесс лечения гастродуоденита у детей витамины группы В.
Народные средства
Народные средства при гастродуодените в сочетании с медикаментозными препаратами и строгой диетой являются очень действенными средствами, ускоряющие процесс выздоровления. Эффективный отвар можно приготовить из зверобоя, тысячелистника, ромашки и чистотела.
Первые три компонента берутся по 40 г, а чистотела понадобиться 20 г. Такой травяной состав перемешивается, заливается литром кипятка в термосе. Настаивать целебный напиток необходимо в течение 12 часов. Схема применения: 0,5 стакана два раза в день перед едой.

Существует много других полезных травяных сборов, которые позволяют ускорить процесс лечения гастродуоденита у детей. Но важно помнить о том, что любою народную рецептуру необходимо согласовать с лечащим доктором.
Эффективным народным средством является мятный чай. Такой напиток дополнительно обладает успокоительными свойствами. Для его заваривания можно использовать как свежие листья, так и высушенные. Чай из мяты заваривается обычным способом, и его ребенок может регулярно употреблять во время лечения болезни несколько раз в день после еды.
Диета
Диета при гастродуодените у детей направлена на то, чтобы минимизировать выработку соляной кислоты, тем самым устраняя опасный раздражающий фактор. В ежедневный рацион обязательно необходимо включать в диетические супы на мясных и овощных бульонов.
Также должны присутствовать хорошо разваренные каши из гречневой, рисовой или овсяной крупы. В рацион диетического питания должна обязательно включаться рыба и мясо нежирных сортов в вареном виде или приготовленное на пару.

Разнообразить меню можно тушеными овощами и кисломолочной продукции. При готовке блюд разрешается использовать растительное и сливочное масло. Запрещается использование в меню продуктов, раздражающих слизистую оболочку.
Это какие-либо острые соусы и пряности. Важно также исключить из меню фастфуд и прочие полуфабрикаты, в которых используются ароматизаторы, химические добавки и усилители вкуса.
Детское питание во время лечения гастродуоденита должно быть щадящим. Для этого нужно кормить ребенка маленькими порциями 6 раз в день. Ужин для ребенка при лечении гастродуоденита должен организовываться не позже, чем за 2 часа до сна. Важно чтобы пища не была горячей или очень холодной.
Профилактика
Главный принцип профилактики гастродуоденита у детей — соблюдение правильного питания. Следует понимать, что пищеварительная система ребенка находится в стадии становления, как следствие, она не может работать в полную силу. Именно поэтому из рациона ребенка необходимо исключить всю пищу, которая может оказывать раздражающее воздействие на слизистую желудка.

В рационе ребенка должны присутствовать исключительно полезные блюда. Питание должно быть трехразовым и в течение дня следует предусмотреть два полноценных перекуса: между завтраком и обедом, а также между обедом и ужином.
Маленькому ребенку следует предлагать выпить стакан молока, когда он просыпается ночью. Это укрепляет местный иммунитет и успокаивает. Очень важно оградить ребенка от стрессов, эмоционального напряжения, а также минимизировать физические нагрузки.
Важно помнить, что при первых признаках, которые указывают на неблагополучие в работе системы пищеварения, следует обратиться к доктору. Если будет диагностирован гастродуоденит, следует помнить о том, что вероятность положительного прогноза при правильном лечении и соблюдении диеты очень высокая. Если добиться длительной ремиссии и соблюдать все рекомендации врача, то можно навсегда вылечить это серьезное заболевание.
vnorg.ru
Хронический гастродуоденит у детей > Архив
Терапия должна быть комплексной, индивидуально дифференцированной с учетом этиопатогенеза заболевания, наличия сопутствующей патологии и направлена на:
1. Уменьшение избыточного воздействия агрессивных факторов путем их ликвидации (эрадикация H.pylori) и нейтрализации непосредственно в просвете желудка; нормализация секреторно-моторной деятельности желудка.
2. Повышение качества защитных свойств слизистой оболочки желудка и двенадцатиперстной кишки путем усиления образования слизи, стимуляции секреции бикарбонатов в антральном отделе желудка, улучшением трофики СОЖ, нормализации ее репаративных свойств и т.д.
3. Воздействие на вегетативную нервную систему с целью коррекции нарушенного равновесия между ее симпатическим и парасимпатическим отделами.
Немедикаментозное лечение
Диета №1 (1а, 5) с исключением блюд, вызывающих или усиливающих клинические проявления заболевания (например, острые приправы, маринованные и копченые продукты). Питание дробное, 5~6 раз в сутки.
В соответствии с Маастрихтским консенсусом (2000 г.) по методам лечения инфекции Н.pylori, приоритет отдан схемам на основе ингибиторов протонной помпы, как наиболее мощным из антисекреторных препаратов. Известно, что они способны поддерживать рН больше 3 в желудке в течение не менее 18 часов в сутки, что обеспечивает обратное развитие воспалительного процесса слизистых желудка и двенадцатиперстной кишки. Кроме того, сами ИПП обладают антибактериальной активностью.
По антихеликобактерной активности рабепразол превосходит другие ИПП и, в отличие от других ИПП, метаболизируется неферментным путем и выводится преимущественно через почки. Такой путь метаболизма менее опасен в отношении возможных побочных реакций при сочетании ИПП с другими препаратами, конкурентно метаболизирующимися системой цитохрома Р450.
Терапия первой линии – трехкомпонентная терапия: ингибитор протонного насоса (рабепразол или омепразол по 20 мг, или лансопразол 30 мг, или эзомепразол 20 мг) + кларитромицин 7,5мг/кг( max – 500 мг) + амоксициллин 20-30 мг/кг (max 1000 мг) или метронидазол 40 мг/кг (max – 500 мг).
Все лекарственные средства принимают 2 раза в день, в течение 7 дней.
Сочетание кларитромицина с амоксициллином предпочтительнее, чем кларитромицина с метронидазолом, так как может способствовать достижению лучшего результата при назначении терапии второй линии.
В случае неэффективности препаратов первой линии, безуспешной эрадикации, назначается повторный курс комбинированной терапии (квадротерапия) с дополнительным включением коллоидного субцитрата висмута по 4 мг/кг (max – 120 мг) 3 раза в день за 30 минут до еды и 4-ый раз спустя 2 часа после еды, перед сном. Включение данного препарата потенцирует антихеликобактерное действие других антибиотиков.
Правила применения антихеликобактерной терапии:
1. Если использование схемы лечения не приводит к наступлению эрадикации, повторять ее не следует.
2. Если использованная схема не привела к эрадикации, это означает, что бактерия приобрела устойчивость к одному из компонентов схемы лечения (производным нитроимидазола, макролидам).
3. Если использование одной, а затем другой схемы лечения не приводит к эрадикации, то следует определять чувствительность штамма Н. pylori ко всему спектру используемых антибиотиков.
4. При появлении бактерии в организме больного через год после окончания лечения ситуацию следует расценивать как рецидив инфекции, а не как реинфекцию.
5. При рецидиве инфекции необходимо применение более эффективной схемы лечения.
После окончания комбинированной эрадикационной терапии необходимо продолжить лечение еще в течение 1 недели с использованием одного из антисекреторных препаратов. Предпочтение отдается ингибиторам протонного насоса (рабепразол, пантопразол, омепразол, эзомепразол), т.к. после отмены последних (в отличие от блокаторов Н2-рецепторов гистамина) не наблюдается так называемого синдрома секреторного “рикошета”.
С целью снижения тонуса и сократительной активности гладких мышц внутренних органов, уменьшения секреции экзокринных желез назначается гиосцин бутилбромид (бускопан) по 10 мг 2-3 раза в день. При необходимости – антациды (маалокс, алмагель, фосфалюгель), цитопротекторы (сукральфат, де-нол, вентрисол, бисмофальк), синтетические простогландины Е1 (мисопростол), протекторы слизистой оболочки (солкосерил, актовегин), вегетотропные препараты (микстура Павлова, настой корня валерианы). Продолжительность лечения – не менее 4 недель.
Для нормализации моторно-эвакуаторной функции верхнего отдела пищеварительного тракта, желчевыводящих путей показано использование прокинетиков: домперидон по 0,25-1,0 мг/кг 3-4 раза в день за 20-30 минут до еды, в течение не менее 14 дней.
При экскреторной недостаточности поджелудочной железы назначается панкреатин по 10 000 ЕД по липазе х 3 раза во время еды, в течение 2 недель.
При наличии дуодено-гастрального рефлюкса включаются адсорбенты: смекта, холестирамин, билигнин в возрастной дозировке 3 раза в день за 40 -60 минут до приема пищи и на ночь, не смешивая с другими препаратами и едой. Курс составляет 10-14 дней.
Перечень основных медикаментов:
1. *Рабепразол 20 мг, 40 мг табл.
2. *Омепразол 20 мг табл.
3. *Кларитромицин 250 мг, 500 мг табл.
4. *Амоксициллин 250 мг, 500 мг, 1000 мг табл.; 500 мг капсула
5. *Домперидон 10 мг табл.
6. *Фамотидин 40 мг табл.; 20 мг раствор для инъекций
7. *Смектит порошок для приготовления суспензии для приема внутрь
8. *Висмута трикалия дицитрат 120 мг табл.
Перечень дополнительных медикаментов:
1. Гиосцин бутилбромид 10 мг драже; 1 мл амп., 10 мг свечи
2. *Метронидазол 250 мг табл.; 0,5 во флаконе 100 мл раствор для инфузий
3. *Панкреатин 4500 ЕД, капс.
4. Павлова микстура 200 мл
Критерии перевода на следующий этап лечения: уменьшение активности воспаления, купирование болевого и диспептического синдромов, эрадикация H.pylori (контроль проводится через 1 месяц после завершения терапии).
* – препараты, входящие в список основных (жизненно важных) лекарственных средств
diseases.medelement.com
причины, симптомы, диагностика, лечение, профилактика
Воспалительное поражение слизистой желудка с вовлечением в патологический процесс его антрального отдела и двенадцатиперстной кишки.
Причины
Основной причиной развития у детей гастродуоденита считается персистирование в слизистой желудка бактерии Helicobacterpylori. Хеликобактериоз может сочетаться у детей с заражением другой патогенной флорой: энтеровирусами, вирусом герпеса, а также вирусом Эпштейна-Барр. В большинстве случаев развитие дуоденита у ребенка происходит на фоне гастрита, который является следствием хеликобактерной инфекцией.
Чаще все остальные эндо- и экзогенные факторы являются только предрасполагающими, но при этом иногда они могут является первичным фактором в развитии патологии. Установлено, что иногда возникновение гастродуоденита у ребенка возникает в результате наследственной предрасположенности или на фоне снижения компенсаторно-адаптационных свойств его организма, обусловленных перенесенной инфекцией или соматическими заболеваниями.
Группу риска по развитию гастродуоденита составляют дети, рожденные в результате патологического течения беременности и родов, рано переведенные на искусственное вскармливание, имеющие отягощенный аллергический анамнез (пищевая аллергия, отек Квинке, атопический дерматит).
Предрасполагающими факторами к развитию гастродуоденита являются заболевания других органов пищеварительного тракта, эндокринная дисфункция, хроническая очаговая инфекция, паразитарные инвазии. Иногда триггером заболевания является повышение кислотности желудочного секрета, уменьшения выделения защитной слизи, расстройство гормональной регуляции желудочного секрета.
Симптомы
Клиническая картина гастродуоденита у детей очень схожа с клиническим течением гастрита. К общим неспецифическим признакам заболевания относится повышенная слабость, расстройство сна, головные боли, повышенная утомляемость. У детей, страдающих гастродуоденитом довольно часто происходит выявление вегето-сосудистой дистонии.
Наиболее частым и характерным признаком недуга у детей является появление ноющих болей в области желудка или пилородуоденальной зоне. В периоды обострения боли приобретают схваткообразный характер и могут иррадиировать в подреберье и зону около пупка. Как правило, боли усиливаются через 1 либо 2 часа после приема пищи, натощак, в ночное время и купируются приемом антацидов или пищи.
Болевой синдром у детей может сопровождаться чувством распирания и тяжести в области желудка, горькой отрыжкой, изжогой, тошнотой и рвотой, гиперсаливацией, снижением аппетита и возникновением неустойчивого стула.
В редких случаях вегетативные кризы у ребенка могут протекать по типу демпинг-синдрома с появлением сонливости, слабости, тахикардии, потливости, повышенной перистальтики кишечника, которая возникает спустя 2 или 3 часа после еды. При длительных перерывах между приемами пищи, может возникать гипогликемии, проявляющаяся мышечной слабость, дрожью в теле и усиленным аппетитом.
Диагностика
При подозрении на гастродуоденит при осмотре ребенка обращает на себя внимание повышенная бледность кожных покровов, наличие темных кругов под глазами, прогрессирующее похудание, снижение эластичности кожи, в редких случаях определяется выпадение волос и ломкость ногтей.
Для постановки диагноза ребенку назначается анализ крови, проведение фиброгастродуоденоскопии, внутрижелудочная рН-метрия, дуоденальное зондирование с исследованием дуоденального содержимого, антродуоденальная манометрия, электрогастрография, ультразвуковое исследование желудка и органов брюшной полости.
Лечение
На начальной стадии заболевания ребенку назначается соблюдение диеты, основанной на дробном питании и отказе от приема грубой, кислой, горкой, жаренной и горячей пищи.
Медикаментозное лечение основано на приеме антацидных средств при повышенной кислотности, антисекреторных препаратов,антирефлюксных лекарственных средств, протективных препаратов и адсорбентов.
Антихеликобактерная терапия проводится препаратами висмута в сочетании с антибактериальными препаратами.
Профилактика
Профилактика гастродуоденита у детей базируется на соблюдении принципов возрастного питания, исключении эмоциональных перегрузок, рациональном чередовании двигательной активности и умственного труда, своевременной санации очагов хронической инфекции, правильном лечении и реабилитации детей с заболеваниями органов пищеварительного тракта.
www.obozrevatel.com
Гастродуоденит у детей – причины, симптомы и лечение
Гастродуоденит у детей — процесс воспалительного характера, который поражает желудок и 12-перстную кишку. Лечение только комплексное, радикальные методы терапии применяются крайне редко. Клиницисты отмечают, что это заболевание, чаще всего, диагностируется у детей возрастной группы 5–6 и 10–12 лет. В последнее время эта гастроэнтерологическая патология диагностируется намного чаще.
Клиницисты различают две группы этиологических факторов гастродуоденита у детей:
- экзогенная;
- эндогенная.
К эндогенным причинам развития воспалительного процесса у детей относят следующие факторы:
- наследственный фактор;
- недуги, которые сопровождаются гипоксией тканей и внутренних органов;
- токсическое отравление;
- местное нарушение кровотока.
К экзогенным факторам образования гастродуоденита у ребёнка можно отнести следующее:
- острые кишечные инфекции;
- неправильное питание – всухомятку, не по режиму;
- длительное соблюдение диеты, которая была прописана неправильно;
- пищевые отравления;
- неправильно составленный рацион.
Следует отметить, что недуг у детей возрастной группы 5–6 лет, чаще всего, возникает из-за неправильного введения в меню новых продуктов.
Также довольно часто развитие воспалительного процесса провоцирует бактерия Хеликобактер пилори. Нужно принять во внимание и то, что велика вероятность развития гастродуоденита у ребёнка в том случае, если у него ослаблена иммунная система после длительного лечения медикаментами.
По причинам развития выделяют такие формы гастродуоденита у детей:
- инфекционной этиологии;
- аллергический;
- аутоиммунный;
- без выясненной этиологии.
По морфологическим факторам выделяют такие формы недуга:
- эрозивный;
- гипертрофический;
- поверхностный;
- атрофический;
- смешанный.
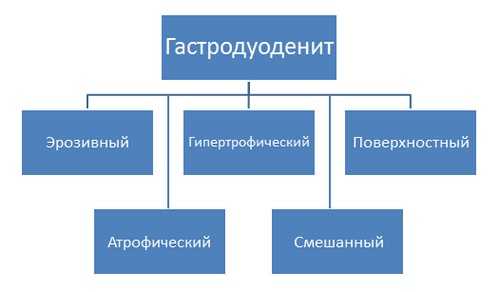
Формы гастродуоденита у детей
Согласно стадии развития патологического процесса различают такие формы гастродуоденита у детей:
- обострение;
- ремиссия;
- частичная ремиссия.
Следует отметить, что распределение гастродуоденита на стадии весьма условно, так как недуг часто диагностируется смешанной формы.
Кроме этого, клиницисты выделяют формы заболевания по характеру течения:
- латентная;
- монотонная;
- рецидивирующая.
Клиническая картина гастродуоденита у детей практически идентична симптомам этого недуга у взрослых.
На начальной стадии развития заболевание схоже по своим симптомам с простым пищевым отравлением. По мере развития воспалительного процесса клиническая картина может проявляться в виде таких симптомов:
Следует отметить, что специфическим симптомом гастродуоденита у детей является вегетососудистая дистония. В некоторых случаях приступы боли могут беспокоить ребёнка после 1–2 часов после приёма пищи.
Клиницисты отмечают, что симптомы обострения хронического гастродуоденита у детей, чаще всего, наблюдается в осенне-зимний период, что обусловлено недостачей витаминов.
Вышеописанная клиническая картина требует незамедлительного обращения за медицинской помощью. В противном случае при отсутствии своевременного лечения есть риск развития серьёзных осложнений.
При симптомах этого недуга следует обратиться за консультацией к врачу-гастроэнтерологу. После личного осмотра, с подробным физикальным осмотром и выяснением общего анамнеза, проводится лабораторно-инструментальная диагностика, которая включает в себя следующее:
- биохимическое и общее исследование крови;
- анализ кала на дисбактериоз;
- копрограмма;
- фиброгастродуоденоскопия;
- эндоскопическая биопсия;
- дыхательный тест;
- УЗИ-желудка и органов брюшной полости;
- ПЦР-диагностика.
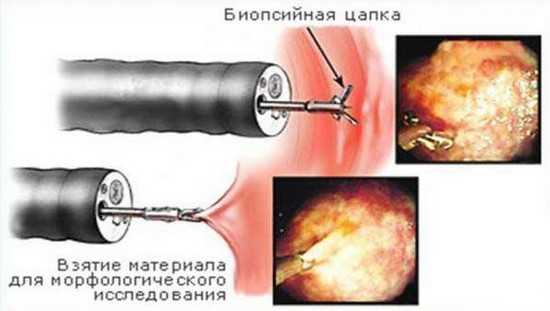
Эндоскопическая биопсия
Следует отметить, что при подозрении на гастродуоденит у детей требуется дополнительная консультация аллерголога-иммунолога.
Лечение гастродуоденита у детей комплексное, с обязательной диетотерапией.
Медикаментозная терапия включает в себя приём таких препаратов:
- антисекреторные;
- антациды;
- антирефлюксные вещества;
- адсорбенты;
- антибактериальные.
Дозировку, режим и длительность приёма медикаментов назначает исключительно лечащий врач. Лечить гастродуоденит самостоятельно, даже если все признаки указывают на этот недуг, настоятельно не рекомендуется, так как это может привести к серьёзным последствиям.
Диетотерапия обязательное требование при лечении этого воспалительного процесса у ребёнка. Рацион больного исключает следующее:
- холодная или горячая пища;
- жирное, солёное;
- консервация и маринованные продукты;
- сладкие газированные напитки;
- фаст-фуд;
- жирные молочные продукты.
Вместо этого, питание больного должно включать:
- нежирные сорта рыбы и мяса;
- молочные продукты с низкой жирностью;
- фруктовые и овощные пюре;
- супы на основе овощных бульонов;
- компоты, неконцентрированные соки.
- творожные запеканки.
Питание ребёнка должно осуществляется часто, но небольшими порциями. Пища должна быть отварной, приготовленной на пару, протёртой или пюреобразной консистенции. Перерыв между приёмами пищи должен быть не менее 3-х часов. Диета при гастродуодените у детей подразумевает полноценный рацион, который даёт организму все необходимые витамины и минералы.
Профилактика этого недуга у детей подразумевает применение на практике следующего:
- правильно составленный рацион;
- режим дня;
- постепенное введение в рацион малыша новых блюд;
- своевременное и полное лечение всех недугов, особенно, что касается ЖКТ;
- укрепление иммунной системы.
Применение на практике таких рекомендаций даёт возможность предотвратить не только гастродуоденит, но и другие недуги ЖКТ.
okgastro.ru
симптомы и лечение у детей, причины, диагностика
В последнее время количество маленьких пациентов с заболеваниями органов ЖКТ растет. При этом 85% случаев — это гастриты и гастродуодениты. Чаще эти патологии желудка и 12-перстной кишки развиваются у дошколят и подростков.
Опасность патологии заключается в постоянных рецидивах, что негативно сказывается на структуре органов. Их ткани сильно травмируются и теряют работоспособность. Вызывает тревогу морфогенез и особенность течения гастродуоденита у детей. Болезнь долго себя не проявляет, протекает по большей части без симптомов. Но при диагностировании отмечается сильная деструкция слизистой оболочки вплоть до образования язвенных дефектов.

Что называется гастродуоденитом у детей?
Детский гастродуоденит представляет собой воспалительный процесс, который развивается в антральном отделе желудка, то есть в месте перехода в 12-перстный отросток кишечника. Воспаление при детской патологии этого типа отличается неспецифичностью. Однако его последствием является полная структурная перестройка слизистого эпителия пораженного участка, сопровождающаяся секреторной и моторно-эвакуаторной дисфункцией, нарушениями эпителиальной регенеративной функции.
Возникновение гастродуоденита фиксируется у малышей дошкольного возраста, детей первых классов и у подростков. Максимальное количество случаев приходится на возрастные периоды 5—6 лет и 10—12 лет.
Если воздействуют специфичные причинные факторы, слизистая желудка и 12-песртного отростка кишечника сильно воспаляется, нарушается физиологическая способность тканей к регенерации с постепенным атрофированием защитной оболочки. При развитии хронического гастродуоденита происходит постоянная прогрессирующая деструкция тканей органов с накоплением активного кислорода, продуцируемого лейкоцитами.
Эти кровяные тельца с ядрами разной величины становятся патогенными по отношению к тканям и инфильтрируют (пропитывают) слизистую. Разбалансированная система антиоксидантой защиты не может противостоять избытку активного кислорода. В результате постоянных окислительных реакций происходит сильное повреждение слизистой. Все это ведет к чрезмерному повышению тонуса и моторики желудка с 12-перстной кишкой.
Вернуться к оглавлениюПричины появления
Гастродуоденит у детей появляется при воздействии внешних и внутренних факторов. Внешние или экзогенные провоцирующие параметры:
- нарушение правил и регулярности питания;
- длительное лечение сильными медикаментами;
- постоянные эмоциональные перегрузки и сильные стрессы.
К внутренним или эндогенным факторам относятся:
- Болезни пищеварительной системы, такие как холецистит, панкреатит, дисбактериоз, гепатит, гастрит.
- Очаговые инфекционные заболевания в хронической форме, например, гингивиты, тонзиллиты, зубной кариес.
- Дисфункция желудочной секреции, проявляющаяся как снижение образования полезной слизи, увеличение кислотности в желудочном соке.
- Генетическая предрасположенность, рождение малышей в результате сложной беременности и родовой деятельности.
- Прецеденты тяжелых форм аллергических реакций в семейном анамнезе.
- Ранее перенесенные инфекционные и/или соматические патологии (болезни внутренних органов, не связанные с функциональностью нервной системы).
 Несоблюдение режима питания может спровоцировать болезнь.
Несоблюдение режима питания может спровоцировать болезнь.Внешние или экзогенные факторы:
- Несоблюдение правильного режима питания.
- Некачественная грубая пища, отсутствие жидких блюд в рационе.
- Недоедание, еда в спешке, большие перерывы между едой.
- Сильные пищевые отравления.
- Интоксикация лекарственными средствами.
- Психоэмоциональные перегрузки.
- Стрессы, вызванные нарушениями в нервной системе.
- Бактериальное инфицирование слизистой переходящей в 12-перстную кишку части желудка (чаще — это Hhelicobacter pylori).
Особое влияние на пищеварительную функцию, что повышает риск развития гастродуоденита, оказывают нарушения питания в сочетании с психофизическими нагрузками или наследственной предрасположенности. Отрицательные психологические факторы вызывают вегето-сосудистую дистонию, которая влечет за собой снижение секреции пищеварительной функции и перистальтики органов ЖКТ, одновременно понижается способность к регенерации эпителия и замедляется синтез гастроинтестинальных гормонов, вырабатываемых эндокринными клетками и нейронами ЖКТ.
Особенно опасен бактериальный гастродуоденит, который влечет за собой неисправимые морфологические изменения в слизистой оболочке. На стенках дуоденального отдела развиваются эрозии из-за снижения защитных свойств, препятствующих агрессивному воздействию соляной кислоты из желудочного сока при нормальной работе желудка.
Вернуться к оглавлениюВиды гастродуоденита в зависимости от специфичных параметров
По провоцирующим факторам:
- инфекционный — хеликобактериальный, вирусный, грибковый;
- аллергический;
- аутоиммунный;
- вызванный химическим отравлением;
- специфичные формы, такие как гранулематозный, эозинофильный;
- неустановленный тип с неясным патогенезом.
По месту расположения очагов воспаления:
- антрум-гастрит с воспалением последнего отдела желудка и дна;
- пангастрит.
 Признаки заболевания – отрыжка, которая у подростка сопровождается изжогой.
Признаки заболевания – отрыжка, которая у подростка сопровождается изжогой.По типу структурных изменений различают две большие группы, классифицируемые согласно результатам примененного диагностического метода:
- по итогам эндоскопического обследования: приповерхностный, геморрагический, воспаление с начальной стадией деструкции, гипертрофический, эрозивный, смешанный тип;
- по гистологическим признакам: поверхностный, атрофический, воспаление без атрофии тканей или с начальной стадией деструкции.
По степени поражения секреторной функции желудка:
- с повышением секреции;
- с нормальным секреторным свойством;
- со сниженной функцией.
По форме течения:
- хронический гастродуоденит у детей;
- острая форма болезни.
По стадиям развития воспаления:
- обостренный;
- в стадии затишья;
- на этапе частичной ремиссии.
Последняя классификация является условной, так как у большинства детей встречаются смешанные формы патологии.
Вернуться к оглавлениюСимптомы
Симптоматика гастродуоденита и ее выраженность определяется степенью и формой течения болезни. Неспецифические признаки патологии похожи на классический гастрит, и проявляются в виде:
- сильной слабости;
- бессонницы или усиленной сонливости;
- быстрой переутомляемости;
- периодических мигреней.
Хронический и острый гастродуоденит имеет специфические признаки:
- приступообразные боли в области проекции желудка, чаще возникающие при сильном голоде, ночью, через несколько минут после еды;
- ощущение распирания с тяжестью;
- тошнота со рвотой;
- отрыжка, которая у подростка сопровождается изжогой;
- избыточное слюноотделение;
- непостоянство стула — диарея сменяется запором;
- потеря веса;
- синюшность кожи вокруг глаз;
- плотный белесый налет на языке.
Реже у ребенка выпадают волосы, быстро ломаются ногти.
Вернуться к оглавлениюДиагностика и лечение у детей
Дыхательный тест на хеликобактерную инфекцию.При обнаружении симптомов болезни и после первичного осмотра педиатра детки с подозрением на прогрессирование гастродуоденита направляются на консультацию к узкоспециализированным детским врачам, в частности, к гастроэнтерологу, который применяет несколько методов диагностики:
- Осмотр ребенка, оценка жалоб, изучение личного и семейного анамнеза.
- Сдача крови на общее исследование состава. Если есть патология, результат покажет умеренную анемию из-за кровоточивости воспаленных очагов.
- Сдача кала на исследования возможного присутствия паразитов в детском организме. Чаще массу проверяют на яйца лямблий с гельминтами.
- Сдача кала на копрограмму и дисбактериоз.
- Проведение фиброгастродуоденоскопии, позволяющей оценить стадию воспаления и дистрофического изменения органа. Одновременно проводится эндоскопическая биопсия с целью проведения микроскопического, послойного исследования взятого материала.
- Проведение проверки дыхания на обнаружение хеликобактериоза, ПЦР-диагностики, определение бактерий в каловых массах методом ИФА.
- Применение внутрижелудочной рН-метрии и дуоденального зондирования для измерения секреторной способности желудка и 12-перстного отдела.
- Проведение антродуоденальной манометрии, электрогастрографии, УЗИ для оценки состояния моторики органов ЖКТ.
- Применение рентгенографии с контрастом позволяет оценить эвакуаторную способность пораженных участков ЖКТ.
Для установления причинных факторов дополнительно производится консультация с узкими детскими специалистами — отоларингологом, аллергологом-иммунологом, стоматологом. Лечение гастродуоденита у детей основано на применении щадящей диеты с индивидуально подобранным режимом питания. Лечение преимущественно консервативное и комплексное. Для купирования болезни применяются:
- средства, купирующие воспаление;
- вегетокорригирующие препараты;
- трофостимулирующие медикаменты;
- средства корректировки желудочной секреции.
Прогнозы и профилактика
Дети с гастродуоденитом становятся на учет в диспансере у гастроэнтеролога. Хронический детский гастродуоденит плохо лечится, часто рецидивируют, поэтому раз в год нужно контрольное обследование ФГДС и УЗИ. Это позволит своевременно купировать обострение. При отсутствии должного внимания во взрослом возрасте болезнь — это причина развития усугубленных воспалений.
Профилактика заболевания основана на соблюдении правил питания в соответствии с возрастной категорией. Рекомендуется обеспечить дробное питание малыми порциями в течение дня. Желательно давать малышу теплое молоко, если он просыпается ночью.
Не менее важно:
- исключить психоэмоциональные нагрузки;
- рационально чередовать физическую активность и умственный труд;
- своевременно выявлять очаги инфекции;
- четко соблюдать правила лечения и реабилитации.
tvoyzheludok.ru
особенности протекания и способы лечения
Гастродуоденит у детей протекает с воспалением слизистой оболочки и вовлекает желудок и двенадцатиперстную кишку. В результате патологии наблюдаются изменения моторики, секреторной функции и структуры слизистой. По данным гастроэнтерологических отделений именно гастродуоденит является причиной обращения 80% детей. Особенно часто патология выявляется у школьников и подростков.

Гастродуоденит — одно из наиболее распространенных заболеваний ЖКТ у детей
Причины заболевания
Наиболее частой причиной патологии являются хеликобактерии. Практически в 2/3 случаев именно этот возбудитель выявляется в ходе обследований. Менее часто определяются энтеровирусы, вирус герпеса и так далее. При этом сначала развивается гастрит и уже при отсутствии лечения у ребенка формируется гастродуоденит. Помимо этого имеются как внутренние, так и внешние причины развития патологии. К первым относятся:
- Наличие заболеваний органов пищеварения, например, гастрита, холецистита, дисбактериоза.
- Патологии эндокринной системы, а именно нарушения функции надпочечников или сахарный диабет.
- Большое количество очагов инфекции, таких как кариес зубов, тонзиллит, фурункулез.
- Паразитарная инфекция.
- Повышенная секреторная функция.
- Недостаточное выделение слизи.
- Гормональные нарушения.

Основной причиной гастродуоденита являются хеликобактерии
Внешними причинами, вызывающими гастродуоденит у детей, являются нарушения питания, редкие приемы пищи, употребление раздражающих продуктов. Кроме того, спровоцировать воспаление у ребенка может длительный курс антибиотиков или глюкокортикоидов.
В группу риска входят дети со следующими отклонениями:
- наследственная предрасположенность;
- ранее перенесенные инфекционные патологии;
- рано переведенные на искусственное вскармливание;
- имеющие в анамнезе диатез и пищевую аллергию.
Учитывая тот факт, что наиболее часто патология возникает в школьный период, следует предположить, что провоцирующим фактором могут выступать стрессы и повышенная психоэмоциональная нагрузка.

Дети, которые были рано переведены на смесь, подвержены риску развития гастродуоденита
Классификация патологии
Симптомы патологии у ребенка напрямую зависят от формы. Исходя из причины гастродуоденита выделяется первичный и вторичный процесс. Кроме того, он может быть как острый, так и хронический. По характеру течения выделяется:
- латентный – протекает со стертой клиникой;
- монотонный – характеризуется равномерным течением без ярких обострений;
- рецидивирующий – периоды обострения сменяются ремиссиями.
В то же время, симптомы не позволяют точно определить форму патологии у ребенка. По этой причине назначается инструментальное обследование, в результате которого выясняется характер воспаления и глубина поражения.
Для латентного гастродуоденита характерно отсутствие выраженных симптомов
Особенности течения
В большинстве случаев гастродуоденит у детей протекает с клиникой гастрита. При этом присоединяются слабость, нарушение сна и быстрая утомляемость. Примечательно то, что при этом заболевании особенно часто появляются симптомы вегетососудистой дистонии. В результате этого правильная постановка диагноза существенно затруднена.
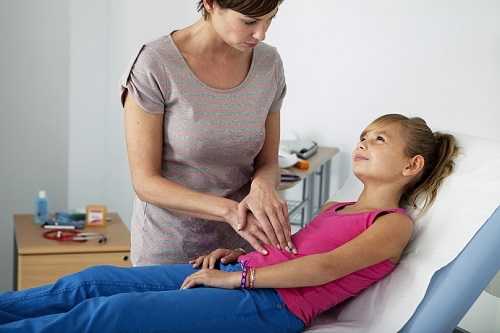
Вне острого периода могут отмечаться боли в животе ноющего характера. При обострении они становятся схваткообразными, иногда иррадиируют в область ключицы или пупка. Важно подчеркнуть, что боли становятся особенно выраженными через пару часов после еды либо натощак. Кроме того, боль проходит после приема антацидных средств либо любой пищи.
Достаточно часто болевой синдром у ребенка сопровождается тяжестью в животе, отрыжкой с горьким привкусом, изжогой, рвотой и повышенным выделением слюны. Стул может быть как жидкий, так и редкий плотной консистенции. Аппетит всегда нарушен.
Симптомом гастродуоденита является ноющая боль в животе
Допустимы и иные формы течения, как пример – демпинг-синдром. Проявляется он следующими признаками:
- слабость;
- сонливость;
- учащение сердцебиения;
- потливость;
- увеличение перистальтики кишечника.
В том случае, если приемы пищи выпадают через большие промежутки времени, повышается риск развития гипогликемии, что вызывает такие симптомы, как слабость, мышечная дрожь, повышение аппетита. Хронический процесс часто протекает длительно с периодическими обострениями. Как правило, выпадают они на весенне-осенний период. Также рецидив могут спровоцировать школьные нагрузки, погрешности в питании, инфекционная болезнь или частые стрессы. Если вовремя не начать лечение, появляются симптомы язвенной болезни, холецистита и панкреатита.
При несвоевременной терапии гастродуоденита появляется холецистит
Способы диагностики
Как правило, ребенка с болями в животе направляют к педиатру. После предварительного осмотра и опроса пациента удается предположить наличие гастродуоденита. Уже после этого выдается направление к гастроэнтерологу. При осмотре следует обращать внимание на такие симптомы, как выраженная бледность, синюшность под глазами, недостаток массы тела, снижение тургора кожи, плохое состояние волос и ногтей. При осмотре полости рта язык в большинстве случаев покрыт белым налетом, по боковой поверхности имеются отпечатки зубов.
При обследовании крови выявляются признаки анемии. Иных отклонений в лабораторном анализе нет. Особенно важно исключить глистную инвазию, в связи с чем назначается анализ кала. Если имеются диспепсические симптомы, рекомендуется провести обследование на выявление дисбактериоза.
Особое значение отводится инструментальному методу исследования. Благодаря фиброгастродуоденоскопии удается определить форму патологии, глубину поражения и место локализации очага. С целью оценки степени дистрофических явлений назначается биопсия, которая проводится одновременно с ФГС.

Первый этап диагностики гастродуоденита включает визуальный осмотр ребенка
Даже если гастродуоденит имеет хроническое течение, назначается инструментальное обследование для оценки глубины поражений слизистой. Но даже после всех перечисленных исследований не выставляется окончательный диагноз. Учитывая, что в большинстве случаев причиной воспаления являются бактерии, особенно важно провести анализ на хеликобактер. Кроме того, назначается ПЦР анализ и ИФА исследования. Если данные анализы отрицательные, проводится бактериальный посев. Только после этого можно будет подобрать эффективные препараты для лечения ребенка.
Важное значение имеет и оценка секреторной функции. Для этого назначается зондирование с получением желудочного сока. Также проводится манометрия, ультразвуковая диагностика. В некоторых случаях уместным будет рентгенографическое исследование с применением контрастного вещества.
Для того чтобы лечение дало выраженный эффект, следует дополнительно направить ребенка на консультацию к стоматологу, ЛОР специалисту, аллергологу. Это поможет определить источник инфекции и устранить его, снизив вероятность рецидива патологии.
Зондирование помогает изучить состав желудочного сока
Лечение заболевания
В первую очередь, подбирается диета при гастродуодените у детей. Для того чтобы устранить симптомы важно употреблять пищу 5-6 раз день. Пища должна быть щадящей, теплой и обязательно измельченной. Как пример можно использовать следующее меню:
- На завтрак протертая каша из риса, сваренная без молока; протертый творог; вчерашний хлеб. Пить можно слегка подслащенный чай.
- На второй завтрак можно приготовить овощи на пару либо фруктовую запеканку. Особенно уместны будут тыква и морковь.
- Обедать следует супом на нежирном бульоне, парными котлетами, кашами. Допускаются салаты из проваренных овощей.
- На полдник можно ягодные некислые муссы, запеканки.

Ребенок с гастродуоденитом должен употреблять нежирные паровые блюда
- Ужин должен быть легким, можно есть парные или тушеные овощи, котлеты из круп с добавлением мяса.
Обязательно нужно пить воду, отвары трав, компоты и кисели. Уже это поможет уменьшить симптомы патологии и улучшить состояние. В течение первых дней при остром периоде требуется соблюдение постельного режима. Если же имеется хронический процесс важно придерживаться подобной диеты постоянно.
Одновременно начинается лечение гастродуоденита у детей. В первую очередь, назначаются антацидные препараты. Для быстрого снятия боли подойдут Альмагель и Викалин. Уменьшить выработку кислоты помогут Омепразол и Ранитидин. Также важно снять спазм и улучшить отток секрета. Для этого назначаются Церукал и Мотилиум. Для улучшения процесса регенерации следует использовать такие средства, как Де-нол или Вентер.
Если наличие хеликобактерий установлено, врач подберет антибиотик для лечения
При выявлении хеликобактерий рекомендуется подобрать комплекс препаратов, включающий 1-2 сильных антибиотика, антацидное средство и обволакивающее. Особенно эффективными будут Метронидазол и Амоксициллин. Если имеется хронический процесс, лечение должно начинаться еще до того, как появятся симптомы заболевания. Так, после приема грубой пищи либо после перенесенного стресса рекомендуется заранее начинать прием антацидных и обволакивающих средств. Это поможет избежать рецидива патологии.
Также во время ремиссии подойдут минеральные воды, витаминотерапия, физиолечение. Поэтому вне обострения рекомендуется направлять ребенка на санаторно-курортное лечение. При соблюдении всех правил патология поддается лечению, но требует внимательного отношения к здоровью пациента на протяжении всей жизни. Любое нарушение режима или прием раздражающих продуктов может ухудшить состояние и спровоцировать рецидив.
Какие причины провоцируют возникновение заболеваний желудка, ознакомит видео:
Читайте также:
gipfelforyou.ru
