Местоположение поджелудочной железы: где находится и как болит, симптомы, фото
За что отвечает орган
С какой стороны поджелудочная находится в организме, мы выяснили. А за что она несет ответственность? Еще в древности люди понимали, насколько ценен этот орган, как важно следить за его бесперебойной работой.
Система пищеварения в организме отличается сложным строением. Она выполняет переваривание поступающих с пищей продуктов, состоящих из питательных веществ, сложных белков, углеводов, жиров, витаминов и микроэлементов.
Поджелудочная железа играет в этом процессе не последнюю роль:
- Помогает добиться полноценного переваривания продуктов питания. Нормализует энергетический обмен и процесс выработки гормонов. Именно с помощью специальных ферментов, находящихся в поджелудочной железе, происходит усвоение полезных веществ, поступающих в организм во время еды. Также орган выделяет панкреатический сок в объеме 0,5-1 литр в день. В его состав входят секрет соли, вода и амилаза – ферменты, отвечающие за расщепление углеводов.
- Вырабатывает гормоны, которые восстанавливают в крови норму глюкозы.
К основным гормонам, продуцируемым в процессе деятельности поджелудочной железы, относят:
- Глюкагон – увеличивает количество сахара.
- Бета-клетки вырабатывают инсулин, контролирующий углеводный и жировой обмен в организме и уменьшающий содержание глюкозы.
- Гормон грелин, который несет ответственность за повышение аппетита перед принятием пищи.
Где находится поджелудочная железа
С какой стороны расположена поджелудочная железа в организме? Этот орган относится к системе пищеварения и находится непосредственно под желудком, если человек лежит. В положении стоя железа смещается назад и примыкает к задней стенке брюшной полости. У взрослого человека длина железы — около 20 см, ширина — 3-4 см.
Она состоит из нескольких частей, образующих единый орган и расположенных параллельно желудку. В левом боку, рядом с селезенкой, находится хвост органа. Центральная часть (тело) помещается под желудком, с правого бока располагается головка. Рядом с головкой лежат двенадцатиперстная кишка и желчный пузырь.
Поскольку все органы пищеварения находятся в непосредственной близости друг к другу, при определении локализации боли важно точно знать, где находится поджелудочная железа у человека. Неосведомленные люди могут принять за воспаление поджелудочной симптомы холецистита (воспаления желчного пузыря), желчнокаменной болезни, гастрита. Без консультации врача может быть выбрано неправильное лечение.
Причины появления боли в поджелудочной железе разнообразны, как и симптомы:
- Одна из основных — неправильное, несбалансированное питание. Отсутствие режима в приеме пищи, избыток жареных, консервированных, жирных и соленых продуктов в рационе — прямой путь к нарушению функций поджелудочной железы.
- Постоянный психологический стресс, недосыпание, нервное напряжение отрицательно влияют на все процессы, протекающие в организме человека. Особенно страдает пищеварительная система, в том числе и поджелудочная железа.
- Вредные привычки — неумеренное употребление алкоголя и курение приводят к быстрому разрушению всех органов. Все чаще врачи ставят такой диагноз, как алкогольный панкреатит.
- Осложнения заболеваний желчного пузыря и желчных путей, желчнокаменной болезни.
- Прием гормональных препаратов, особенно если лечение проводится без контроля специалистов.
- Наследственные заболевания. Вероятность приобрести сахарный диабет человеку, который имеет родственников с аналогичным диагнозом, составляет 90%.
- Возрастные диффузные изменения в тканях поджелудочной железы постепенно приводят к нарушению в ее работе.
Как устранить ноющую боль
Итак, главный симптом панкреатита – боль. Чаще всего она бывает достаточно продолжительной. По характеру она будет ноющей или острой. Характер болевых ощущений напрямую будет зависеть от типа панкреатита, его запущенности. Если вы точно уверены, что причина боли именно поджелудочная, пора приступать к активным действиям.
Но как помочь себе в этой ситуации? Можно ли побороть боль? Именно она столь тягостна, что человек перестает получать радость от жизни. Все его мысли сосредоточены вокруг этой назойливой боли. Даже ноющая боль может доставлять настоящие страдания. Пусть она не так сильна, как острая боль, но при этом она будет достаточно продолжительной. При этом больной не может думать больше ни о чем, кроме своего мучительного состояния. Он надолго выпадает из своего привычного ритма жизни.
Такая боль называется абдоминальной. Подход к тому, как устранить боль, будет зависеть от того, она ноющая или острая. При этом действия будут разными. Если болевые ощущения носят практически постоянный характер, боль тупая, ноющая, приходит регулярно, то и бороться с ней нужно методично и регулярно.
Успех будет зависеть от того, насколько системными будут ваши действия. Прежде всего, нужно понять, почему она появляется. А причиной боли может быть банальная перегрузка поджелудочной. Иногда достаточно отказаться от жаренного, жирного и посидеть на строгой диете, чтобы боль прошла, а общее состояние улучшилось.
Гастроэнтерологи очень не любят по этой причине большие праздники, например, Пасху, Новый Год. Вся проблема в том, что они традиционно сопровождаются пышным застольем. Столы ломятся от жирного, жаренного, копченого и других крайне не полезных «вкусностей». К сожалению, именно после праздников количество больных в стационарах резко увеличивается.
Потому важно понимать, что праздники закончатся, а здоровье вам еще понадобится. Лучше отказаться от слишком жирного блюда, но при этом сохранить здоровыми печень, желудок и поджелудочную. Если же поджелудочная испытывает так называемую функциональную перегрузку, значит, в разы повышается вероятность развития ее патологического состояния.
Если у вас появилась регулярная ноющая боль, обязательно приложите все усилия, чтобы установить ее конкретную причину. Когда она установлена, следует отправиться за консультацией врача. Он должен будет назначить адекватное лечение. Задача такой терапии – снять болевой синдром и восстановить нормальное функционирование органа. Правильно подобранные медикаменты помогут быстро снизить боль и улучшить состояние.
Важно уменьшить нагрузку на поджелудочную, а для этой цели:
- Ограничьте до минимального количество жира в своем рационе.
- Обеспечьте себе дробное питание. Питайтесь 5-6 раз в день небольшими порциями.
- Категорически откажитесь от алкоголя.
- Если у вас есть лишний вес, его нужно будет сбросить. Конечно, не стоит для этого прибегать к голоданию или строгим диетам. Это крайне негативно может сказаться на здоровье.
- Если вы курите, бросайте эту вредную привычку.
- Во время приема пищи можно принимать панкреатин. Это фермент вырабатывается поджелудочной железой. Если организм будет получать его извне, то поджелудочная быстро разгрузится.
Есть также универсальные методы и средства, которые помогут справиться с болью в животе:
- Можно принимать по назначению врача нестероидные противовоспалительные препараты (НПВП). К таким, например, относится Парацетамол. Эти средства способны быстро побороть воспаления, устранить отечность, снять боль.
- Можно принимать спазмолитики. Это всем известная Но-шпа, менее известный Дротаверин. Их действие заключается в способности расслаблять гладкую мускулатуру всех протоков, которые ведут к поджелудочной. При этом панкреатический сок гораздо лучше начинает отделяться.
- Прокинетики. Например, Метоклопрамид. Они назначаются врачом тогда, когда установлено снижение способности кишечника к перистальтике. Такие лекарства улучшают процесс перистальтики. Это значит, что кишечник лучше опорожняется.
- Пеногасители. Это Эспумизан, Метеоспазмил, Симетикон. Они назначаются в тех случаях, когда у пациента установлен метеоризм, то есть повышенное выделение газов. Данные препараты способны поглощать и выводить газы из кишечника. Нередко к метеоризму приводит именно нарушение работы поджелудочной железы. Она хуже вырабатывает ферменты, из-за чего качество переваривания пищи резко снижается. Непереваренная пища, попадая в просвет кишечника, начинает там гнить и вызывать образование газов.
На какие заболевания указывает боль?
Появление болевого синдрома в области поджелудочной — это всегда признак нарушений, ведущих к развитию серьезных болезней. По мере снижения функциональности органа, возникают патологические процессы, сопровождающие такие заболевания:
- Панкреатит — воспаление тканей железы. Сопровождается накоплением и активизацией выделяемых железой ферментов, что ведет к ее разрушению (самоперевариванию). При этом выделяются вещества, которые, поступая в кровь, повреждают ткани других органов — сердца, печени, почек, легких и мозга;
- Абсцесс — одно из осложнений панкреатита, вызванного чрезмерным употреблением алкоголя. Характеризуется накоплением отмерших тканей железы и их последующим нагноением;
- Панкреанекроз — последствие острой формы панкреатита. Сопровождается некрозом клеток. Может стать причиной внутрибрюшного кровотечения;
- Хронический тромбоз селезеночной вены — результат развития панкреатита. Сопровождается рвотой с кровью и сильными болями. Приводит к увеличению размеров селезенки и снижению защитных сил организма;
- Холестаз — осложнение хронической формы панкреатита. Характеризуется нарушением желчевыводящих процессов и застоем желчи;
- Рак поджелудочной — развитие злокачественных образований на эпителиальных участках железистой ткани и протоков. Может появляться на фоне сахарного диабета, хронического панкреатита и аденомы поджелудочной железы;
- Сахарный диабет — развивается на фоне инсулиновой недостаточности, что приводит к нарушению переработки глюкозы и чрезмерному увеличению ее количества в крови (гипергликемии). Сопровождается поражением нервной, мышечной, дыхательной, иммунной, сердечно-сосудистой и половой систем.
Любые заболевания, вызванные дисфункцией поджелудочной, несут серьезную опасность не только для функциональности пищеварительной системы, но и для жизни человека.
Причины болей в поджелудочной железе
опоясывающий характер болей
Если болит поджелудочная железа, причины всегда будут известны? — Да, это так. Перечислим наиболее важные из них: это отек ее тканей, растяжение ее капсулы, некроз ее частей и вовлечение в процесс брюшины с развитием перитонита.
Все эти процессы реализуются через несколько заболеваний:
- Острый или хронический панкреатит. Характеризуется воспалением тканей поджелудочной железы, очень часто – вследствие употребления больших доз некачественного алкоголя, погрешностей в диете (жирная пища), желчнокаменная болезнь.
- Злокачественное новообразование поджелудочной железы – рак.
- Травмы забрюшинного пространства и брюшной полости. Наиболее частый механизм – удар верхней частью живота и грудной клеткой о рулевое колесо при резком торможении. Связана с возникновением забрюшинной гематомы, а также геморрагическим панкреонекрозом.
По какой бы причине не болела поджелудочная железа, опасен не болевой синдром, а его исход – омертвение тканей железы, происходящий вследствие травмы и острого панкреатита.
Панкреонекроз бывает геморрагическим и жировым. Проще можно объяснить это «самоперевариванием» тканей поджелудочной железы, и развивается такое состояние обычно после обильных праздничных ужинов с обилием жирной пищи, острых закусок и крепкого алкоголя.
Этот процесс, в случае тотального поражения железы и присоединения вторичной инфекции, почти всегда приводит к летальному исходу.
Развитие и возрастные особенности поджелудочной железы[править | править код]
Поджелудочная железа развивается из энтодермы и мезенхимы; её зачаток появляется на 3-й неделе эмбрионального развития в виде выпячивания стенки эмбриональной кишки, из которого формируются головка, тело и хвост. Дифференцировка зачатков на внешнесекреторную и внутрисекреторную части начинается с 3-го месяца эмбриогенеза.
У новорождённых поджелудочная железа имеет очень маленькие размеры. Её длина колеблется от 3 до 6 см; масса — 2,5—3 г; железа располагается несколько выше, чем у взрослых, однако слабо фиксирована к задней брюшной стенке и относительно подвижна. К 3 годам её масса достигает 20 грамм, к 10—12 годам — 30 г.
- Везалий А. О строении человеческого тела. — 1954 — Том 2. — с. 960
- Губергриц Н. Б. Панкреатология: от прошлого к будущему // Вестник клуба панкреатологов. — 2009. — № 2. — с. 13—23
- Лепорский Н. И. Болезни поджелудочной железы. — М., 1951.
Размеры поджелудочной железы
- По своим размерам поджелудочная железа занимает второе место после печени среди органов, вырабатывающих ферменты. Её формирование начинается уже на пятой неделе беременности. У новорожденного ребенка железа имеет длину до 5 см, у годовалого – 7 см, к 10-летнему возрасту её размеры составляют 15 см в длину. Окончательных размеров она достигает в подростковом возрасте, к 16 годам.
- Головка поджелудочной железы – это самая широкая её часть, её ширина составляет до 5 см и больше, толщина варьирует от 1,5 до 3 см. Тело железы – самая длинная часть, его ширина в среднем 1,75-2,5 см. Длина хвоста – до 3,5 см, ширина около 1,5 см.
- Из-за глубокого расположения диагностика патологий поджелудочной железы весьма затруднена. Поэтому важным моментом диагностики является УЗИ-исследование, которое позволяет определить форму и размеры железы, на основании чего можно делать соответствующие выводы об её состоянии.
- Все размеры органа, как и возможные причины их изменений, подробно фиксируются в протоколе УЗИ. В неизменном состоянии железа имеет однородную структуру. Небольшие отклонения от нормальных размеров головки, тела и хвоста допустимы только при хороших показателях биохимического анализа крови.
Расположение поджелудочной
Этот орган имеет вытянутую форму. Его длина варьируется от 15 до 25 см. У взрослого человека она находится на задней брюшной стенке.
На животе можно создать условную проекцию органа в эпигастральную область. Когда человек лежит, железа располагается под желудком. При принятии вертикального положения, она «уходит» за него.
Справа от 1 поясничного позвонка находится головка поджелудочной железы. Она и тельце вмещаются в изгиб 12-перстной кишки. Хвостом орган уходит влево вглубь к позвоночнику. Там железа достигает ворот селезенки. Поджелудочная прикрыта следующим образом:
- Сзади — позвоночником.
- С левой стороны — петелькой толстого кишечника, селезенкой.
- С правой стороны — 12-перстной кишкой, печенью.
- Впереди — мышечным прессом, желудком, брюшной полостью.
Тельце органа делится на переднюю, нижнюю, заднюю поверхности. К желудку с правой стороны примыкает передняя. К брюшной аорте слева идет задняя. Нижняя поверхность обращается вперед.
Поджелудочная железа — крупный орган пищеварительной системы человека. Находится позади желудка, что соответствует уровню нижних грудных позвонков (11 и 12) и верхних поясничных (1 и 2). Поджелудочная железа располагается на задней брюшной стенке, ее длинная ось лежит почти поперечно, впереди проходит позвоночный столб.
Длина этого органа у человека от 16 до 22 см.
Прощупать ее у здорового человека невозможно, в норме она не пальпируется. По передней брюшной стенке она проецируется в области на 5-10 см выше пупка (см. фото).
Далее описана анатомия железы и ее расположение относительно других органов.

Поджелудочную человека условно делят на 3 отдела, они расположены последовательно: головка, тело, хвост железы. Между телом и головкой есть небольшой суженный промежуток — шейка.
Расположение головки органа
Первый отдел — головка железы, находится по правую сторону от первых двух поясничных позвонков. Эта часть наиболее широкая. Она изгибается вниз, образуя крючковидный отросток.

Нижний край шейки имеет вырезку поджелудочной железы. Вырезка направляется по задней поверхности шейки вверх и вправо, напоминая формой косой желоб. В этом образовании проходит верхняя брыжеечная вена и артерия. Выше верхняя брыжеечная вена соединяется с селезеночной и уже носит название воротной вены.
Двенадцатиперстная кишка прилегает к головке поджелудочной, образуя изгиб в виде подковы.
Между нисходящим отделом двенадцатиперстной кишки и головкой органа расположена щель, в верхней части которой находится общий желчный проток.
К головке сзади примыкает правая почечная вена, почечная артерия, а также нижняя полая вена. Правая ножка диафрагмы и брюшная аорта примыкают к органу в области шейки.
Листок брюшины покрывает головку по передней поверхности. Корень или основание брыжейки поперечной ободочной кишки пересекает головку посередине. Это обуславливает выступ этой части железы в полость сальниковой сумки.
Нижняя часть головки покрыта брюшиной и находится ниже корня брыжейки поперечной ободочной кишки. В правом синусе этажа брюшной полости возле нее расположены петли тонкой кишки.
К шейке поджелудочной железы прилежит двенадцатиперстно- тощий изгиб, а из-под ее нижнего края выходят верхние брыжеечные кровеносные сосуды.
Расположение тела органа

Этот отдел находится на уровне 1 поясничного позвонка. Форма его напоминает призму.
Передний край тела соединен с брыжейкой поперечной ободочной кишки и листками большого сальника. Верхний листок большого сальника вверху переходит в пристеночную брюшину. Она, в свою очередь, выстилает переднюю поверхность поджелудочной и сальниковую сумку по задней ее стенке.
Правая часть тела поджелудочной находится впереди от 2 поясничного позвонка, немного выступая вперед и вверх. Это образование называется сальниковым бугром. Он расположен у малой кривизны желудка, соприкасается с сальниковым углом левой печеночной доли.
Сзади тела органа находится брюшная часть аорты, чревное сплетение, левая почечная вена. Чуть левее к телу прилежат левая надпочечная железа и левая почка.
На задней поверхности поджелудочной железы есть особые желобки, в них расположены селезеночная артерия и селезеночная вена.
Нижняя поверхность органа соприкасается с петлями тонкой кишки и участком поперечной ободочной кишки.
Расположение хвоста
Хвост как бы отходит от задней стенки брюшной полости и направляется верх и влево. Затем он проходит между листками желудочно-селезеночной связки. Эта часть достигает медиальной поверхности селезенки, примыкает ниже и позади ее ворот. Внизу хвоста находится селезеночный изгиб ободочной кишки.
Расположение протока
Проток проходит от хвоста до головки. Он погружен в толщу паренхимы поджелудочной железы, ближе к передней ее поверхности.
На всем протяжении протока в него впадают мелкие вторичные протоки. Проток доходит до правого края головки и на этом уровне открывается в полость двенадцатиперстной кишки, при этом он предварительно соединяется с общим желчным протоком. Вместе они открываются на верхушке ампулы двенадцатиперстной кишки, в большом сосочке.
Иногда на верхней части головки находится добавочный проток, он выходит отдельным устьем на малом сосочке двенадцатиперстной кишки, который находится выше, чем основной сосочек.

Расположение и анатомия железы у человека обуславливает специфику некоторых симптомов. Например, боль при заболеваниях поджелудочной железы будет проецироваться в левое подреберье и левой части живота, иногда иррадиировать в кардиальную область (см. фото).
При воспалении в головке поджелудочной железы будут выявлены положительные симптомы Захарьина (боль в правой надчревной области),боль в точке Дежердена ( точка,находящаяся посередине линии между правой реберной дугой и пупком).
При воспалении хвоста будут положительными симптомы Губергрица-Скульского (точка на середине линии между пупком и левой реберной дугой).
Немалое значение имеют симптомы Бальзера (жировой некроз клетчатки при некрозе железы), вынужденная поза больного (колено-локтевая), для снижения давления на солнечное сплетение. Другие диагностически значимые симптомы при заболеваниях поджелудочной: Фитца (острая, приступообразная боль в эпигастрии, иррадиирующая в спину, метеоризм в верхних отделах живота, тошнота, рвота, лихорадка), Гротта (атрофированная жировая клетчатка на уровне поджелудочной), Бартельхеймера (появление пигментации в месте проекции органа).
Похожие статьи:
Расположение поджелудочной железе на теле
Важнейший внутренний орган системы пищеварения человека – поджелудочная железа. Дисфункции в ее деятельности – явление довольно частое. Поэтому важно своевременно обратиться за медицинской помощью. Ведь эта железа – единственный орган, в котором посредством расщепления ферментов образуется инсулин. Но для этого человек сам должен знать, где находится и как болит поджелудочная железа, какими симптомами проявляется.
Как лечить – скажет врач. Самолечение здесь может только навредить. Боли в поджелудочной железе говорят о том, что в ней началось воспаление. Такое заболевание называется панкреатит. Для его начала должны быть весомые причины, чтобы в поджелудочной образовалось воспаление.
Анатомическое расположение поджелудочной железы
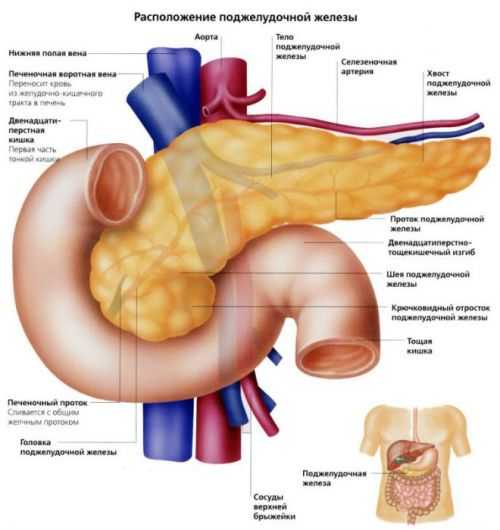
ПЖ располагается в брюшной полости, ближе к I–II позвонкам поясничного отдела позвоночника. Орган плотно крепится на задней стенке желудка, а 12-перстная кишка окружает ее, поддерживая в необходимом положении.
Параметры ПЖ взрослого человека в норме должны быть 20-25 см, вес – 70-80 граммов.
По анатомическому строению орган делится на 3 составных части: это головка, тело и хвост. Головкой ПЖ обращена к желчному протоку, тело находится за желудком, ближе к его нижней части. Рядом с телом в норме располагается поперечно-ободочная кишка. Хвостом ПЖ обращена к селезенке, и уходит к левому подреберью. По отношению к пупку, со стороны брюшной стенки, ПЖ расположена над ним, на 5-10 см выше.
Надо знать, где находится поджелудочная железа у человека, чтобы отличить боли от симптомов других патологий внутренних органов.
Как болит поджелудочная железа
Оттого, где находится поджелудочная железа, зависит и как она болит. Боли, возникающие при нарушении функций ПЖ, носят разный характер. Это могут быть тянущие тупые, или режущие острые. Боли кинжального типа говорят о том, что заболевание запущено и возможно начало перитонита, когда в воспаление вовлечены оболочки брюшины.
Панкреатит острой формы, сопровождающийся отеками прилегающих к ПЖ тканей, дает резкую внезапную боль опоясывающего типа. Она распространяется вверх живота, в левое подреберье, в поясницу.
Отечность добавляет распирающее ощущение на месте ПЖ, поддавливание изнутри ребер.
При таких состояниях спазмолитики и другие обезболивающие неэффективные. Боль несколько стихает, если человек садится и наклоняется вперед, вниз. При отсутствии болей или на их пике может случиться рвота, неоднократная и не приносящая болевого облегчения.
Панкреатит хронической формы дает меньше боли, чаще всего после погрешности в еде. Его опасность заключается в развитии опухоли самой ПЖ, отечности соседних тканей. В это время важно не пропустить рост злокачественных новообразований.
Симптомы при заболевании ПЖ
Когда снижается синтез ферментов ПЖ, проявляются типичные симптомы, связанные с нарушением пищеварения. Их интенсивность зависит от выраженности диспепсии.
Наиболее информативные для врача симптомы:
- боль локализуется вверху брюшной полости, отдает под левые ребра, в спину;
- тошнота с частыми рвотными позывами;
- повышается температура;
- человек начинает сильно потеть;
- пропадает аппетит;
- появляется сильная жажда;
- вздувается и урчит живот;
- расстраивается стул, чаще случается диарея;
- видны признаки общей интоксикации;
- появляется горечь во рту;
- увеличивается в размерах печень;
- сильные приступы приводят к шоковому состоянию.
Зачастую меняют оттенок кожные покровы, на них появляется желтушность, особенно на животе, над расположением ПЖ. С такими симптомами человеку следует лечь в постель и вызвать скорую помощь.
Снижение синтеза ферментов вызывает заболевания:
- острого панкреатита;
- отеков ПЖ;
- диабета;
- панкреонекроза;
- кисты;
- муковисцидоза.
При повторяющихся приступах острый панкреатит переходит в хроническую форму. Боли проявляются после еды, если же аппетита нет, и человек ничего не ест, то боли не появляются вовсе. Зачастую больной ощущает признаки токсикоза, отвращение к некоторым продуктам.
Когда воспаление начинается в одной из частей ПЖ, то это выражается особыми симптомами:
- воспаленная головка дает боли под правыми ребрами;
- воспаление в теле шлет сигнал боли в подложечную зону;
- воспаление, затрагивающее хвост органа, отдает болями под левые ребра;
- воспаление, охватывающее весь орган, дает боли опоясывающего типа, простреливает спину, основные боли локализуются под левой лопаткой.
Где находится часть железы, там и проявляются основные боли. Однако при общем воспалении боль стреляет в пах, копчик, начинают болеть бедра, промежность. Такое разнообразие болей существенно затрудняет диагностику.
Боли в животе при нарушении пищеварения возникают от разных патологий. Врачу важно провести дифференциальную диагностику, выяснить причины, чтобы начать направленное лечение болезни.
Причины воспаления ПЖ
Поджелудочная железа участвует в переваривании пищи с высоким содержанием жиров, белков, углеводов. Одна из ее функций – регулирование обмена углеводов, при котором образуются и проникают в кровь глюкагон и инсулин. Насчитывается множество факторов, негативно влияющих на состояние органа.
Причинами заболевания ПЖ являются:
- употребление алкогольных напитков;
- генетическая расположенность
Где расположена поджелудочная железа – DiabetSahar.ru
Поджелудочная железа – один из наиболее важных органов в пищеварении. Кроме того, она выполняет эндокринную функцию, то есть производит и выбрасывает в кровь гормоны, которые регулируют обмен углеводов, жиров и белковых веществ. Участие органа в пищеварении связано с экзокринной функцией – выработкой сока поджелудочной железы. В этой биологической жидкости содержатся ферменты, необходимые для переваривания пищи.
Для чего нужна поджелудочная железа
Разберем перечисленные выше функции органа.
Экзокринная функция
Поджелудочная железа, где находится большое количество секреторных клеток, каждый день производит от 500 мл до одного литра панкреатического сока. В его составе, кроме ферментов, имеется вода, соли неорганических веществ, которые создают благоприятные для пищеварения условия в полости кишечника.
Ферменты, которые вырабатываются поджелудочной в чистом виде неактивны. Правильно называть их проферментами, так как после попадания в двенадцатиперстную кишку они должны пройти ряд химических превращений. Для этого требуется наличие в полости кишечника других гормонов и биологических веществ.
Одним из наиболее сильных активаторов и стимуляторов выработки ферментов является соляная кислота, входящая в состав желудочного сока. Попадание ее в двенадцатиперстную кишку приводит к усилению выброса таких биологически активных веществ, как панкреозимин и секретин. Те, в свою очередь, заставляют поджелудочную железу вырабатывать ферменты:
- амилазу, необходимую для расщепления углеводов,
- трипсин, химотрипсин – способствующих перевариванию белковых компонентов пищи,
- липазу, расщепляющую жиры, перед этим эмульгированные (разделенные на мелкие капли) желчью.
Кроме перечисленных выше ферментов, в составе сока, вырабатываемого поджелудочной железой в организме человека, имеются микроэлементы. Они обладают щелочной реакцией, поэтому при попадании в полость двенадцатиперстной кишки они повышают в ней показатель кислотности. Это необходимо для ускорения всасывания продуктов расщепления углеводов и сахаров.
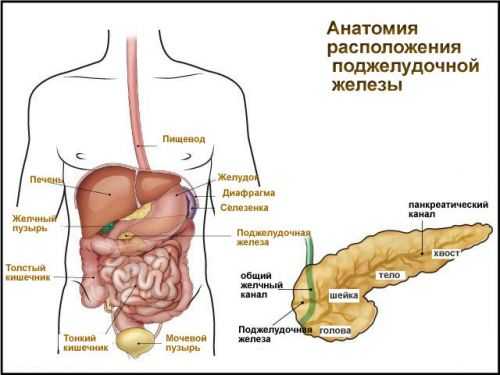
Схема расположения поджелудочной железы
Выработка панкреатического сока зависит от деятельности нервной системы, поэтому она всегда связана с приемом пищи. Количество его зависит как от объема съеденных продуктов, так и от их состава. Если необходимости в выбрасывании сока нет, он накапливается внутри железы в междольковых протоках. В двенадцатиперстную кишку он проникает через главный проток железы.
Эндокринная функция
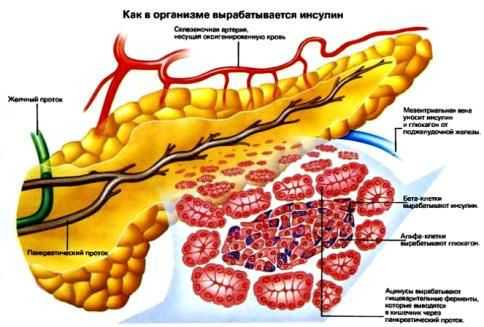
Данный вид деятельности органа заключается в продукцировании и выбрасывании в кровь инсулина и глюкагона – гормонов, отвечающих за регуляцию углеводно-жирового обмена. За эндокринную функцию отвечают другие клетки органа. Они находятся в пространстве между дольками и не имеют выводных протоков. Эндокринные структуры называются островками Лангерганса и включат в себя альфа- и бета-клетки. Их количество в норме у людей часто достигает одного-двух миллионов.
Разные виды клеток отвечают за выработку различных гормонов:
- бета-клетки составляют примерно 60% всей ткани островков Лангреганса. Они производят инсулин – гормон, который при попадании в кровь снижает в ней уровень глюкозы. Это происходит благодаря тому, что сахар из кровеносного русла переходит в ткани и усваивается клетками – при избытке он превращается в жировую ткань. Поэтому говорят, что инсулин участвует не только в углеводном, но и жировом обмене,
- альфа-клетки вырабатывают гормон, обладающий противоположным действием – глюкагон. При попадании в кровоток он выводит глюкозу из тканей в кровь, тем самым вызывая гипергликемию. Кроме производства глюкагона, альфа-клетки поджелудочной железы участвуют в выработке липокаина. Эта субстанция тормозит процессы жирового перерождения печени.
Вместе с альфа- и бета-клетками в островках Лангерганса имеется небольшое количество других структурных элементов. Например, около 5% составляют ПП-клетки, которые продуцируют панкреатический полипептид – вещество, снижающее объем секретируемого сока этого органа. Один процент составляют дельта-клетки, производящие биологическое вещество грелин. Оно необходимо для регуляции аппетита человека – повышение его уровня в крови способствует появлению у пациента желания принять пищу.
Различные заболевания или патологические состояния приводят к разрушению бета-клеток поджелудочной железы. В результате развивается сахарный диабет. У пациента увеличивается количество выделяемой мочи, его беспокоит жажда и кожный зуд. При выраженной недостаточности инсулина возможно развитие тяжелого состояния, которое угрожает жизни больного и требует неотложной помощи.
На данном рисунке изображена поджелудочная железа относительно других органов
Расположение поджелудочной железы в брюшной полости и особенности ее функционирования обуславливают тесную связь с другими элементами пищеварительной системы. Поэтому изменение какой-либо стороны ее деятельности приводит к нарушению работы всего процесса пищеварения.
Где находится поджелудочная
Многие пациенты при появлении у них боли в животе или в каком-либо боку пытаются определить источник симптома. Поэтому они хотят узнать, где находится поджелудочная железа у человека – справа или слева. На самом деле, в соответствии с названием, это орган располагается ближе к средней части брюшной полости за желудком. Поджелудочная железа примыкает также к двенадцатиперстной кишке, которая находится на уровне двух верхних поясничных позвонков. На брюшную стенку она проецируется примерно на 5–10 см вверх от пупка.
В поджелудочной железу выделяют несколько элементов:
- головка,
- тело,
- хвост.
Первая часть расположена с правой стороны в области изгиба двенадцатиперстной кишки, которая в этом отделе по форме напоминает подкову. Головка отделена от других частей поджелудочной железы небольшой бороздой, внутри которой располагается воротная вена, через которую происходит отток крови от органа. Снабжается кровью железа посредством артерий желудка и двенадцатиперстной кишки.
Тело органа анатомически разделяется на нижнюю, переднюю и заднюю стороны, или поверхности. Вместе с этим выделяются несколько краев железы – верхний, нижний и передний. Кпереди от передней стороны поджелудочной железы располагается задне-нижняя часть желудка. Другая сторона обращена к позвоночнику и брюшной части аорты. Здесь же находится местоположение основных кровеносных сосудов, питающих селезенку. Ниже поперечной ободочной кишки расположена нижняя часть железы. С левой стороны находится конусовидный хвост органа, который частично соприкасается с селезенкой.
По функциональным особенностям в поджелудочной железе выделяют два типа ткани. Одна из них выполняет эндокринную функцию, другая производит и выбрасывает ферменты в полость кишечника. Если посмотреть на разрез органа через микроскоп, то можно обнаружить, что он разделен на мелкие дольки, называемые ацинусами. Между ними располагается соединительная ткань, у каждой из долек имеется свой проток.
Каждая долька имеет собственную систем протоков, через которые выработанные вещества выводятся в двенадцатиперстную кишку. Сначала сок собирается в мелких трубочках, которые собираются в один выводной проток, проходящий внутри железы на всем ее протяжении. В области головки он открывается в полость кишки.
Строение поджелудочной железы
Среди соединительно-тканных волокон между дольками имеются описанные выше островки Лангерганса. Клетки, входящие в эти образования, не имеют выводных протоков, поэтому выработанные гормоны попадают в кровь посредством капиллярного обмена. Диаметр таких островков составляет примерно 100–300 микрон.
Какие размеры имеет поджелудочная железа
Среди всех органов пищеварительной системы, которые производят ферменты, поджелудочная железа по размерам занимает второе место. Самым большим органом является печень. Формирование поджелудочной происходит примерно на пятой неделе внутриутробного развития. У детей сразу после рождения ее длина составляет 5 см, в год она увеличивается на 2 см, а у десятилетних детей она достигает 15 см. Рост органа продолжается примерно до того, как ребенок достигнет возраста 16 лет.
В норме размеры поджелудочной железы у взрослых людей могут немного варьировать. Допускаются колебания в пределах 1–2 см для различных частей органа. Головка является самой широкой частью поджелудочной железы, ширина ее может достигать 5 см, толщина 2–3 см. Самая длинная часть, тело железы, имеет ширину в пределах 2,0–2,5 см. Длина хвоста достигает 3,5 см, при этом ширина относительно небольшая – примерно 1,5 см.
Общая длина железы в норме может быть в пределах 15–23 см. Масса органа – около 80 грамм, при небольших размерах может быть уменьшена. В тех случаях, когда толщина головки не превышает 3 см, можно исключить наличие заболеваний.
Так как поджелудочная железа находится в глубине брюшной полости, диагностика многих заболеваний затруднена. Часто определить патологию органа можно только при помощи ультразвукового исследования, которое дает возможность оценить размеры, целостность и структуру тканей железы. Этой информации достаточно для того, чтобы определить ее состояние.
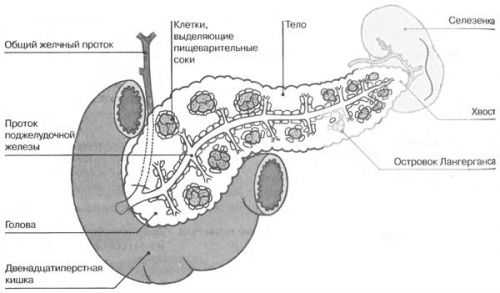
Схема строения поджелудочной железы
В протоколе исследования указываются все измеренные размеры, после чего врач сравнивает их с нормальными показателями. Допускаются незначительные отклонения от нормы – не исключены индивидуальные анатомические особенности строения органов. Чтобы достоверно исключить вероятность патологии проводят также биохимическое исследование крови с оценкой маркеров воспаления и нарушения функции поджелудочной железы.
Боль при заболеваниях поджелудочной железы
Чаще всего боль в животе, связанная с этим органом, возникает вследствие панкреатита. Это воспалительная патология, при которой возможно попадание ферментов железы из протоков в ее ткани, что приводит к их повреждению и воспалению. При несвоевременной медицинской помощи возможно развитие тяжелого осложнения – панкреонекроза.
Определить, что боль связана с поджелудочной, можно по следующим отличительным особенностям:
- локализация боли в середине живота или в левом подреберье,
- учащение сердцебиения,
- потливость, общая слабость, повышение температуры тела,
- тошнота, рвота, диарея, не проходящие после приема лекарств,
- желтушность кожного покрова и слизистых,
- в тяжелых случаях – признаки шока, угнетение сознания.
Поджелудочная железа – это часть пищеварительной системы, которая при неправильном питании и злоупотреблении спиртным, часто становится причиной болезни. При появлении боли в животе, чтобы уметь примерно определить причину симптомов, следует знать, с какой стороны располагается эта часть пищеварительной системы. Если боль имеет черты, перечисленные выше, следует немедленно обратиться к доктору. Это поможет избежать осложнений патологии.
Тест: на определение риска сахарного диабета 2 типа
В рамках нашей статьи мы будем говорить о таком распространенном заболевании поджелудочной железы как панкреатит. Что же собой представляет поджелудочная железа, где находится и как болит данный орган организма.
Можно сказать, что повезло тому человеку, который представления не имеет что такое поджелудочная железа, где она расположена и как болит. Ведь у данной категории людей, как правило, с этим органом организма все в порядке. Здоровая поджелудочная железа в состоянии нормально выполнять свою функцию не доставляя человеку никаких неудобств и лишь в случае воспалительных процессов вызывающих боль, орган дает о себе знать. В статье мы попробуем детальнее рассмотреть вопрос касательно того где находится железа поджелудочная, как и почему она болит и чем ее лечить.
Где находится поджелудочная железа, и какую роль она выполняет в организме?
 Поджелудочная железа, где находится и как болит
Поджелудочная железа, где находится и как болитК счастью или, к сожалению, мы не в состоянии изобретать нашу природу. Все что нужно она дает нам сама вместе с нашими легкими, печенью, поджелудочной железой и всеми остальными органами.
Многие из нас по тем или иным причинам рано или поздно могут начать задумываться, что такое поджелудочная железа, где она расположена и какой функциональной особенностью наделен данный орган в нашем организме, а также как она болит, какими способами диагностируют и лечат это заболевание?
Немного о поджелудочной железе
Термин «поджелудочная железа» происходит от греческого языка и означает «все-плоть». Поджелудочная железа является неотъемлемой частью пищеварительной системы. Она выполняет две основные функции:
- Железа способна вырабатывать особые соки – которые помогают организму легко расщеплять и усваивать жиры, белки и углеводы;
- Поджелудочная железа производит секрет инсулин – гормон, который позволяет человеческому организму использовать жиры и глюкозу.
Все эти функции поджелудочной железы были впервые выявлены Герофилом – греческим хирургом и анатомом, проживавшим еще до н. э. А некоторое время спустя, Ruphos, другой греческий анатом, дал поджелудочной железе ее имя которое мы используем и по сей день.
Где же находится поджелудочная железа?
Поджелудочная железа – это железистый орган, который находится в верхней половине живота. Он лежит поперек тела, где ребра соединяются в нижней части груди, позади желудка. Он представляет собой продолговатую, сплющенную железу, около 6 дюймов в длину и по форме напоминает головастика. В правой части поджелудочной железы находится так называемая «голова» (самая широкая часть органа) изгибом, уходящая в двенадцатиперстную кишку. Коническая левая часть поджелудочной железы простирается немного вверх (называется «головой»), и заканчивается возле селезенки (так называемый «хвост»).
Поджелудочная железа очень важный орган, выполняющий две основные функции:
- Первая функция это экскреторная (выработка ферментов) о них поговорим чуть ниже;
- Вторая функция инкреторная это выработка очень важных веществ, таких как инсулин и глюкагон которые участвуют в процессе обмена углеводами (эндокринология).
Основная функция, которая интересует гастроэнтерологов это эндокринная функция, потому что поджелудочная железа вырабатывает ферменты, которые расщепляют на более мелкие молекулы наши основные структурные элементы пищи, к которым относятся: белки, жиры и углеводы что в итоге позволяет им всасываться и более интенсивно растворятся в отделах пищеварительной системы.
Если посмотреть на саму поджелудочную железу то можно заметить что она представляет собой кисть винограда, а ягодами в этом винограде являются дольки, которые открываются протоками и как древо вливаются в один общий поток. Этот поток в свою очередь открывается в двенадцатиперстную кишку, где собственно происходит процесс переваривания пищи.
Таким образом, эта железа внутренней и внешней секреции в этом ее уникальность и без этого органа человек в принципе существовать не может. И что же происходит, когда поджелудочная железа заболевает, воспаляется и болит.
Что происходит при воспалении поджелудочной железы
В первую очередь следует обсудить те факторы, которые могут вызвать воспаление поджелудочной железы и в зависимости от этого можно говорить о том, что вызывает заболевание.
- В нашей стране, к сожалению, на первый план выходит хроническое употребление алкоголя в связи с этим статистические данные говорят о том, что больных панкреатитом за последние десятилетия достаточно много. Особенно ярко это выражено у мужчин и вообще мужчины в отличие от женщин в большей степени подвержены заболеванию поджелудочной железы, цифры находятся в районе 60%. Именно хроническое употребление алкоголя в большинстве случаев способствует появлению панкреатита. Речь не идет о социальных алкоголиках, а именно повседневное употребление алкогольных напитков даже в виде пива или вина с определенным систематизмом.
- Второй ведущий фактор это желудочно-каменная болезнь. Эта патология превалирует как у женщин, так и мужчин. До 50–60% заболеваний панкреатитом у женщин связано с желчнокаменной болезнью.
- Следующий очень важный фактор это метаболические нарушения, так как люди особенно женщины в возрасте после 50 лет имеют, как правило, избыточную массу тела и тот жир, который скапливается под кожно-жировой клетчаткой, как правило, если так можно выразиться «фарширует» печень и поджелудочную железу вызывая тем самым дисфункцию.
- Кроме того вирусные инфекции вполне могут явиться причиной хронического панкреатита. Сегодня в связи с высоким уровнем бесконтрольного приема лекарственных препаратов у пациентов наблюдается так называемый «лекарственный» панкреатит. Учитывая, что желудочно-кишечный тракт представляет собой большую и сложную систему любая дисфункция, например, со стороны двенадцатиперстной кишки, желудка тут же отражается и на соседнем органе коим является поджелудочная железа.
Вообще что такое хронический панкреатит? Это прогрессирующий, хронический воспалительный процесс, так как заболевание не останавливается на одной стадии, а постоянно разрастается и приводит к серьезным негативным последствиям. Сам процесс воспаления поджелудочного органа длится более 6 месяцев, постепенно переходя к атрофии, т. е. когда клетки теряют свою функцию. Конечная стадия заболевания ведет к фиброзированию образованию ненужной не функционирующей ткани.
Таким образом, можно, в общем, охарактеризовать хронический панкреатит. Факторам риска подвержены практически все без исключения.
Влияние наследственности на появление заболевания
На основе исследований было выявлено, что наследственный фактор достаточно сильно влияет на возможное появление у человека такого заболевания поджелудочной железы как панкреатит. Кроме того наследственный фактор может играть ведущую роль. Но, тем не менее, хотя наследственность и располагает организм к появлению панкреатита все же спровоцировать его она не в состоянии. Только сам человек, учитывая образ жизни, может привести свой организм к такому состоянию.
Симптомы заболевания поджелудочной железы
В зависимости от того насколько бурно начинается заболевание т. е. это острый панкреатит который перешел в хронический или медленный, вялотекущий. Здесь мы имеет две разные клиники. Если речь идет об остром состоянии то это, конечно же, сопровождается болью. Тот участок поджелудочной железы, который подвержен опухоли, безусловно, вызывает боль. Если это головка поджелудочной железы то это, как правило – находится в центре живота и правом подреберье, а если это тело то – центр и левое подреберье, уходящее в поясничную область. Боль, которая переходит в подреберье, пациенты называют опоясывающей т. е яркая характеристика дается самим пациентом. Боль достаточно интенсивная плохо котирующаяся спазмолитиками. Тошнота, рвота причем неукротимая не приносящая облегчения в зависимости от других патологий желудочно-кишечного тракта. Может возникнуть общая интоксикация организма, сопровождающаяся слабостью, головокружением и т. д.
Если речь идет о хроническом панкреатите то он, как правило, развивается постепенно и можно сказать, что пациенты привыкают к жалобам т. е. сначала жалобы на вздутие, тяжесть после приема пищи небольшие покалывания и т. п. Постепенно заболевание дает о себе знать. Одним из первых и очень важных симптомов заболевания поджелудочной железы можно выделить неоформленный стул из-за недостаточности ферментов выделяемых железой. В ряде случаев сухость во рту также может возникнуть, но это не является ярко выраженным симптомом панкреатита.
Почему нельзя оставлять панкреатит без внимания и обязательно заняться лечением
Любое обострение приводит к ухудшению качества жизни пациентов, не смотря на то, что они привыкают к этому, в любом случае ощущается некий дискомфорт. Например, съедая небольшую порцию еды через полчаса можно ощутить вздутие и тяжесть в области живота. Это, во-первых, а во-вторых одним из грозных осложнений хронического панкреатита является острый панкреатит, который может закончиться некрозом, а это уже совсем другая история. Это хирургическая патология со смертностью более 50%. При этом страдает не только поджелудочная железа, выделяемые ферменты могут попадать в кровь, вызывая сильнейшую интоксикацию и нарушение работы других органов и систем.
Образование кист и псевдо кист также возможно. Хронический панкреатит легко может переходить даже в рак поджелудочной железы. И у людей имеющих фоновое заболевание в виде панкреатита риски очень высоки. Все вышеперечисленное говорит о том, что последствия заболевания поджелудочной железы могут быть весьма и весьма серьезными.
Кто занимается лечением поджелудочной железы
Как правило, этой патологией занимаются терапевты и гастроэнтерологи. В первую очередь делается УЗИ органов брюшной полости, т. е. исследование с помощью ультразвука. Которое собственно позволяет устанавливать этот диагноз и исключать сопутствующую патологию и смотреть насколько далеко зашел процесс заболевания. Если что-то настораживает специалистов, то делается дополнительная компьютерная и магниторезонансная томография.
Какие еще виды диагностики существуют, и какие из них важны
В клиниках помимо вышеперечисленных способов выявления заболевания применяется метод фиброгастроскопии, который позволяет исключить патологию желудка и двенадцатиперстной кишки, так как именно туда открывается устье протока и, как правило, любые воспалительные и опухолевые процессы могут вызвать достаточно серьезные нарушения. Конечно же, имеют место биохимические анализы крови (расширенный спектр, так называемая гастроэнтерологическая панель), общий анализ кала который может достаточно четко показать, что переваривает пациент, а что нет, и достаточно ли его организм получает ферментов или же наблюдается некий дефицит. Это в принципе и есть весь объем возможных профессиональных высокоэффективных методов диагностики.
НА ЗАМЕТКУ: Современные методы диагностики и выявления позволяют достаточно быстро и что самое главное с высокой долей точности поставить диагноз и приступить уже непосредственно к лечению. Поэтому очень важно знать какие существуют методы диагностики, и какие из них наиболее эффективны на сегодня.
Для лечения любого органа ему нужно обеспечить физиологический покой, т. е. постараться его выключить от тех процессов, которым он подвержен. Для этой цели пациенту назначаются специальные ферментные препараты, имеющие первый номер в графе. Все дело в том что при попадании ферментов в организм с едой в виде таблеток определенные рецепторы дают сигнал поджелудочной железе для того чтобы она их не вырабатывала т. е. немного расслабилась. Самое большое заблуждение пациентов заключается в том, что им кажется, что эти препараты нельзя принимать длительно, потому что к ним можно привыкнуть и железа не будут их вырабатывать в адекватном объеме, но это на самом деле миф. Ферментным препаратам уже более ста лет и ни одно исследование не подтвердило, что ими можно каким-либо образом изменить функцию железы. Также применяют так называемые препараты секреталитики, которые способны понижать уровень кислотности желудочного сока. В некоторых случаях их назначают раньше, чем ферментные препараты, потому что основным фактором, который заставляет поджелудочную железу вырабатывать сок это кислота (агрессивная среда).
Хронический панкреатит относится к кислотозависимым патологиям и в 90% случаев при нем бывает повышенная кислотность. К тому же ферменты в кислой среде не могут работать, поэтому их эффективность увеличивается наряду с этими препаратами. Как правило, пациентам дают спазмолитики, так как увеличение давления в протоке поджелудочной железы, а именно это происходит во время воспаления, провоцирует достаточно сильные болевые ощущения, нередко сопровождаемые тяжестью, поэтому необходимо расслабление стенок и самого протока устья для получения положительного эффекта. Можно использовать минеральные воды из нелекарственных средств, но только в том случае если они имеют щелочной состав, например к таковым можно отнести «Боржоми» «Ессентуки» и т. д. Вот это и есть основной набор, который используется при лечении панкреатита.
Что можно есть при панкреатите поджелудочной железы вегетарианцам и мясоедам и кто в большей степени подвержен этому заболеванию
На самом деле это достаточно интересный и в тоже время глобальный вопрос. Медицина вообще неоднозначно относится к вегетарианству. Но если конкретно ответить на этот вопрос то здесь все зависит от того какое мясо есть, потому что существуют жирные сорта, а также более постные сорта мяса, менее вредные для организма. Тот тип людей, в рационе которых преобладает свинина или баранина, само собой, разумеется, имеет более высокие риски развития панкреатита. Но конкретных статистических данных о том насколько высоки риски развития панкреатита у той или иной категории людей пока нет.
Несколько слов о диетотерапии
Питание при панкреатите поджелудочной железы должно быть строго сбалансировано следует четко понимать, что можно, а что нельзя есть. Необходимо составить примерное меню диеты при панкреатите поджелудочной железы. В первую очередь больным следует исключить из рациона жирную пищу, содержащую в себе животные жиры. К основным животным продуктам относят мясомолочные продукты, к которым в свою очередь относится, сметана и творог по возможности рекомендуется исключить из рациона сливочное масло, а взамен него употреблять растительное. Кислые жаренные, копченные, маринованные это все те продукты, которые способны повысить кислотность желудочного сока и как следствие заставить поджелудочную железу активно вырабатывать ферменты.
Можно ли при панкреатите употреблять сырые овощи и фрукты
Здесь все зависит от стадии. Когда речь идет об обострении поджелудочной железы то народная истина, такая как холод, голод и покой это как раз то, что нужно пациенту. В некоторых случаях пациенту назначается полуголодная диета способная на определенное время практически полностью выключить поджелудочную железу.
НА ЗАМЕТКУ: Человек с расстройством поджелудочной железы просто обречен в хорошем смысле соблюдать строгую диету для того чтобы не вызвать обострений.
К сожалению, панкреатит это не язвенная болезнь, которую можно зарубцевать и после чего жить еще пару лет спокойно. Поджелудочная железа тревожный орган организма. И замечательная ремиссия, которую можно ввести за одним застольем вводит еще один цикл исследований, лечения и всего остального.
Подведем итоги:
Поджелудочная железа достаточно сложный и жизненно важный орган, без которого существование человека просто невозможно. Заболевание может возникнуть у любого человека и причин тому много. Категорически запрещено провоцировать данный орган, употребляя чрезмерное количество алкоголя и жирной канцерогенной пищи. Надеемся, прочитав нашу статью, вы узнали, что же такое поджелудочная железа, где она расположена и как болит, какими симптомами сопровождается, а также как ее диагностировать и лечить в случае воспаления.
Где находится и как болит поджелудочная железа: причины, симптомы, лечение, видео
Знание анатомии человеческого тела иногда может оказаться весьма полезным. Далеко не всем людям известно, где находится поджелудочная железа (панкреас) в организме, и при развитии сильных болей в области эпигастрия, они решают, что их беспокоит желудок.
Конечно, болевой синдром может быть вызван обострением гастрита. Но не исключено также и развитие острого панкреатита – тяжелого состояния, осложнением которого (при отсутствии адекватной медицинской помощи) становится панкреонекроз (полная гибель клеток органа). Лечить заболевание необходимо в условиях стационара.
Строение и местоположение железы
Где находится поджелудочная железа у человека? Место расположения органа – верхняя часть живота. Панкреас словно обернут забрюшинной жировой тканью. Орган отличается довольно сложным строением. Имеет головку, тело и хвост. Головка представляет собой самую большую по размеру часть. Она «обернута» 12-перстной кишкой и анатомически расположена слева, немного выше пупка.
Важно! В положении лежа панкреас занимает положение ниже желудка.
Тело железы размещено от центра живота вправо. Анатомически граничит с левой долей печени и находится позади желудка. Хвост располагается справа и соприкасается с селезенкой. Расположение поджелудочной железы может немного изменяться. Это зависит от конституции человека. При значительной худобе месторасположение органа слегка занижено. У людей с избыточным весом он располагается выше.
Поджелудочная железа выполняет две функции. Экзогенная заключается в доставке панкреатического сока в просвет 12-перстной кишки для дальнейшего переваривания пищи. И также панкреас производит глюкагон и инсулин (эндогенная функция) – вещества, необходимые для регуляции углеводного обмена.
Состав долей железы:
- Ацинусы – мелкие протоки, впадающие в общий проток панкреаса.
- Островки Лангерганса – производят гормоны, которые сразу попадают в кровь.
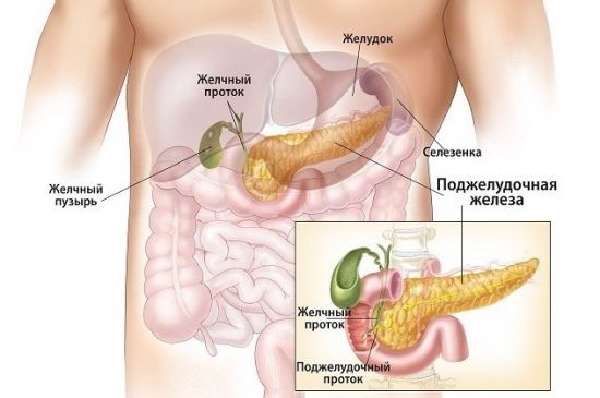
На фото расположение поджелудочной железы по отношению к близлежащим органам
Желчный пузырь, 12-перстная кишка и поджелудочная железа принимают участие в процессе расщепления жиров, белков и углеводов, поступивших вместе с пищей, до простых составляющих: сахаров, аминокислот и жирных кислот. Основной проток панкреаса соединяется с желчевыводящими путями, которые выходят в просвет 12-перстной кишки через Фатеров сосочек.
Если человека беспокоят боли опоясывающего характера, локализующиеся в верхней части живота, то необходимо проверить состояние панкреаса посредством УЗИ. Исследование показывает изменения в состоянии структуры органа. Не исключено, что произошло обострение хронической формы панкреатита.
Локализация боли при патологии органа
Как болит поджелудочная железа? Ощущения, возникающие при поражении органа, могут быть разными. Кто-то из больных описывает их как тупые, тянущие. Но чаще всего типичным признаком панкреатита становится сильный болевой синдром. При развитии перитонита больные описывают его, как кинжальную боль.
Для острой формы панкреатита, сопровождающегося отеком тканей железы, характерно появление внезапной резкой по характеру болезненности. С какой стороны чувствуется боль? Достаточно часто она ощущается как опоясывающая, что указывает на вовлечение в патологический процесс всех частей панкреаса.
Если говорить о том, в каком боку болит сильнее, то это левая часть живота. Не исключено распространение болей на область поясничного отдела позвоночника.
Развившаяся отечность железы вызывает чувство распирания области ее анатомического местоположения. В этом случае прием спазмолитиков результат практически не дает.
Чтобы облегчить симптоматику, рекомендуется сделать следующее: сесть, наклонившись торсом вперед и вниз. На самой высокой болевой точке у человека может открываться рвота, не приносящая облегчения. В составе кисло-горьких рвотных масс присутствуют непереваренные частички пищи либо желчь, если приступ развился на голодный желудок.
Важно! Схожей симптоматикой сопровождается обострение поясничного остеохондроза, опоясывающего лишая и проблемы с почками.
В первом случае и при почечных патологиях человек будет испытывать боли при поколачивании по спине/пояснице, для лишая типично появление характерных кожных высыпаний. При панкреатите такие признаки отсутствуют.

Чаще при патологии поджелудочной железы наблюдается боль опоясывающего характера
Обострение хронического панкреатита также сопровождается сильными болями. Провоцирующим фактором вступает нарушение диеты, т. е. погрешности в питании. Частые обострения могут становиться причиной развития опухолевых новообразований поджелудочной железы, в том числе и рака.
 Загрузка…
Загрузка…Расположение организме поджелудочной железы
Важным органом желудочного и кишечного тракта в организме считается железа поджелудочная, ответственная за вывод ферментов и регулировку обмена углеводов. Патологии железы имеют определенный ряд симптомов, проявляемые в месте расположения, течении болевого и прилегающих проявлений. При этом большинство больных не имеют представление о том, какая деятельность возложена на поджелудочную железу, где находится и как болит, а также не способны опознать тревожные проявления, и не идут к врачу.
боли в поджелудочной
Где находится поджелудочная у человека
Железа является органом, предоставляющего выработку желудочного сока и требуемые ферменты. Отделения, продуцируемые ею, содействуют обработке белков с жирами. Кроме этого эндокринные железы, размещенные в клетках островков, фигурируют в обобщении — инсулина и глюкагона, участвующих в обменной процедуре углеводов и регулируют в крови уровень глюкозы.
Внешне орган представлен длинным дольчатым элементом, величина которого составляет 16-23 см.
Поджелудочная оснащена 3-мя зонами – головкой, телом и хвостом.
Где находится поджелудочная железа у человека? Место локализации тела за желудком, вблизи 12-перстной кишки, совмещаясь с ней при помощи протоков. Этой кишкой охватывается железа, образуя форму подковы, и непосредственно сближена с желчным протоком. Тело примыкает к задней стороне поверхности желудка и поперечно ободочной кишке, а хвост, к своду желудка и воротам печени и селезенки.
Где расположена поджелудочная железа при принятии человеком позиции лежа? Она опускается под желудок, потому ее так и называют – поджелудочная.
расположение поджелудочной
С какой стороны размещен центральный участок поджелудочной? Если посмотреть на то, как устроен человек со стороны позвоночника, то орган размещен на уровне где берет начало отдел позвоночника. С какой стороны находится хвостовая часть поджелудочной железы? Относительно области живота, то железа располагается чуть выше пупочного участка, примерно на 5 см, с левого бока под ребрами, примыкая к селезенке.
Функциональность органа
Как известно, расположение поджелудочной в организме человека горизонтальное, орган касается задней стороны желудка. Важнейшей функцией является выполнение работы эндокринной и экзокринной структур.
Эндокринная часть предполагает регулировку обмена углеводов в организме. Паренхима органа имеет островки Лангерганса, размещенных в хвостовом участке. В них присутствуют образования клеток, которые секретируют в кровоток глюкозу с глюкагоном.
Данные гормоны наделены противоположным воздействием.
- Глюкагон – увеличивает показатель сахара в кровеносной системе.
- Инсулин – снижает этот коэффициент.
Помимо этого органом выполняется важная роль в пищеварении. Он способен вырабатывать сок, который имеет непростую структуру из ферментов. Этими веществами осуществляется распад углеводов, белков, жиров.
Ферменты, вырабатываемые органом сначала неактивного типа. Их возбудимость развивается в 12-перстной кишке, куда они проникают по протокам.
ферменты поджелудочной железы
Негативная обстановка неблагоприятно влияет на слизистую оболочку железы, потому для ее обеспечения органом вырабатываются специальные бикарбонаты, что является еще одной не менее важной деятельностью поджелудочной.
Питательные элементы способны расщепляться, только когда железа поджелудочная работает в нормальном режиме. Если по различным факторам в ней развивается воспаление или происходят иные изменения в работе, то ощущаются в поджелудочной боли неприятного течения и иные проявления болезни.
Как болит поджелудочная
Если больной ранее не встречался с патологиями органа, ему трудно будет распознать, что это именно боли в области поджелудочной железы. Специфика такого ощущения определяется локализацией повреждения железы, его типа и присутствия сопутствующих, либо первичных болезней, вызывающих развитие панкреатита.
Как определить, что болит поджелудочная? При патологии головки ощущается боль и дискомфорт посередине живота либо под правым ребром. Хотя железа расположена слева, местный процесс воспаления либо новообразование головки способно спровоцировать болевые ощущения справа. Когда поражается тело, то синдром боли отчетливо проявляется с левого бока от срединной границы, при патологии хвостовой области – боль охватывает левую сторону от пупка.
Патология в железе характеризуется расплеснутым опоясывающим болезненным дискомфортом в верхнем участке живота.
боль в поджелудочной железе
Какие боли при поджелудочной железе ощущает пациент.
- Ощущение приступов острой боли, внезапной, режущей или интенсивной ноющей, такая боль не имеет отношения к употреблению еды, проявляется, когда наблюдается острое течение воспаления.
- Ноющая болезненность, развивается, когда человек поест, стихает, если наклонится вперед. Такая боль характерна при хроническом воспалении, кистах, опухолевых образованиях.
- Нарастающая болезненность по окончании приема еды появляется, если закупорены протоки, повышено внутрипротоковое давление.
- Если нарушена работа желчного пузыря, болевой дискомфорт имеет острое течение, распространяющийся от верха на спину, под лопатку.
- Разрыв селезенки характеризуется чувствительностью и болью с левого бока вверху живота, синюшный цвет по кругу пупка.
- Любая из болей появляется среди ночи, когда поражена двенадцатиперстная кишка, осложнившиеся заболевание поджелудочной железы.
- Когда нарушена работа кишечника появятся боли, которые будут проявляться в любом участке брюшины, а также диарея, запор, выделения крови либо слизь в каловых массах.
- Болезненность в районе желудка возникает вверху с левого бока, она ноющая, препровождается тошнотой и рвотой.
- Панкреатические колики возникают, если у пациента камни в органе.
Когда атрофируется функциональная ткань поджелудочной и прогрессирует ферментативная неполноценность, выраженность болевого чувства уходит. Синдром боли ноющего тупого проявления сменивается коликами без точного расположения.
боли в области брюшины
Боли в районе железы способны отдавать во многие участки тела:
- половина грудиной клетки с левого боку;
- загрудинный и эпигастральный участок;
- левая верхняя конечность;
- лопатка;
- поясница;
- нижняя челюсть.
Иногда чувство боли развивается сразу по всей области брюшины.
Причины болезни поджелудочной кроются:
- в бесконтрольном распитии алкоголя;
- наследственности;
- при отравлении организма;
- при патологиях вирусного и инфекционного проявления;
- поражения паразитами и грибком.
Выявить фактор без посещения врача и отдельных исследований нереально, ведь патологии поджелудочной часто принимаются за хроническое состояние органов — сердца, спины, почек и не диагностировать своевременно.
Симптомы и признаки патологий
При изменении деятельности поджелудочной развивается множество признаков. Основные симптомы при болезни поджелудочной железы у мужчин и женщин следующие:
- чувство болезненности – чувствуется с правого бока либо имеет опоясывающее течение;
- изменяется прием еды;
- больного тошнит, он рвет;
- понижается масса тела;
- наблюдается вздутие, запор, диарея;
- непроходимость кишечника;
- изменяется цвет кожного покрова – он бледнеет, становится желтушным.
