Этапы открытой холецистэктомии – операция по удалению желчного пузыря, подготовка, ход, лечение
Открытая и лапароскопическая холецистэктомия – видео, показания, осложнения
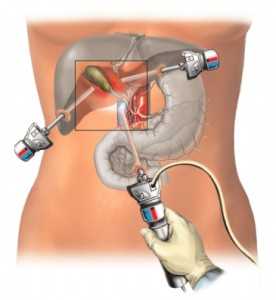 Хирургическое лечение патологически измененного желчного пузыря выполняется при помощи холецистэктомии – операции, в ходе которой больной орган полностью удаляется. Широкое развитие получили виды операций с открытым и лапароскопическим доступом. В проведении операций есть схожести и отличия, как и в восстановлении после них.
Хирургическое лечение патологически измененного желчного пузыря выполняется при помощи холецистэктомии – операции, в ходе которой больной орган полностью удаляется. Широкое развитие получили виды операций с открытым и лапароскопическим доступом. В проведении операций есть схожести и отличия, как и в восстановлении после них.
Содержание статьи:
Для чего выполняют холецистэктомию — нужно ли делать операцию, и зачем?
Как и все органы, желчный пузырь выполняет в человеческом организме особую, предназначенную именно для него, функцию. В здоровом состоянии он принимает важное участие в процессе пищеварения. Когда пища, двигаясь по пищеварительному тракту, попадает в 12-ти перстную кишку, желчный пузырь сокращается. Вырабатываемая им желчь поступает при этом в кишечник в количестве около 50 мл и помогает нормальному перевариванию пищи.
Если в желчном пузыре происходят патологические изменения, он начинает приносит организму человека проблемы вместо пользы!
Больной желчный пузырь вызывает:
- частые, порой постоянные боли;
- расстройство всех желчных функций организма; отрицательно влияет на нормальное функционирование поджелудочной железы;
- создает во внутренних органах хроническое вместилище инфекции.
В этом случае для излечения организма от образовавшейся патологии хирургическое вмешательство становится жизненно необходимым!
Статистика говорит о том, что из ста процентов больных, перенесших подобную операцию, у почти 95 процентов пациентов после удаления желчного пузыря исчезли все болезненные симптомы.
С тех пор, как в 1882 году Лангенбух сделал первую операцию по эктомии желчного пузыря, она неизменно является самым важным методом излечения людей от заболеваний этого органа.
Вот некоторые цифры и факты, свидетельствующие о постоянном росте в мире этого заболевания:
- в странах Европейского континента около 12 процентов людей имеют желчекаменную болезнь;
- в странах Азии этот процент равен четырем;
- в США 20 миллионов американцев страдают от образования в желчном пузыре камней;
- хирурги Америки выполняют каждый год удаление желчного пузыря более 600 тысячам пациентов.
Абсолютные и относительные показания: когда операция обязательна?
Как для любого оперативного вмешательства, для проведения операции по удалению желчного пузыря существуют как абсолютные, так и относительные показания.
Абсолютные показания:
- острый холецистит на фоне желчекаменной болезни;
- не поддающийся консервативному лечению хронический холецистит и его обострение;
- нефункционирующий желчный пузырь;
- симптомная или бессимптомная желчнокаменная болезнь, то есть — наличие камней в желчных протоках;
- развитие гангрены желчного пузыря;
- кишечная непроходимость, возникшая из-за наличия желчных камней.
Относительным показанием для удаления желчного пузыря признаётся установленный диагноз хронического калькулезного холецистита, если его симптоматика обусловлена камнеобразованием в желчном пузыре.
Важно при этом исключить заболевания, сопровождающиеся похожими симптомами!
К таким заболеваниям относятся:
- хронический панкреатит;
- синдром раздраженной толстой кишки;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- болезнь мочевыводящих путей.
Типы выполняемых операций при данной патологии бывают:
- открытый;
- лапароскопический.
Ход операции открытой холецистэктомии
Открытая операция делается под общим наркозом. Она применима к большинству больных, страдающих желчекаменной болезнью. Выполняется по жизненным показаниям.
Описать ход операции можно следующим образом:
- В ходе операции хирург делает разрез величиной от 15 до 30 сантиметров по средней линии живота от пупка до грудины либо под правой реберной дугой.
- Благодаря этому желчный пузырь становится доступен. Врач отделяет его от жировой ткани и спаек, перевязывает хирургической нитью.
- Параллельно металлическими клипсами пережимаются подходящие к нему желчные протоки и кровеносные сосуды.
- Желчный пузырь отделяется хирургом от печени и удаляется из организма пациента.
- Производится остановка кровотечения из печени при помощи кетгута, лазера, ультразвука.
- Операционная рана зашивается шовным материалом.
Все этапы операции по удалению желчного пузыря длятся от получаса до полутора часов.
После операции необходимо точно соблюдать все врачебные рекомендации!
Это поможет предотвратить возможные осложнения:
- кровотечение из троакарной раны;
- истечение крови из клипированной пузырной артерии;
- открывшийся кровоток из ложа печени;
- повреждение общего желчного протока;
- пересечение или повреждение печеночной артерии;
- истечение желчи из ложа печени;
- желчеистечение из желчных протоков.
Преимущества лапароскопической холецистэктомии – видео, техника операции, возможные осложнения
Для операции с лапароскопическим подходом нужны такие показания:
- острый холецистит;
- полипоз желчного пузыря;
- хронический калькулёзный холецистит;
- холестероз желчного пузыря.
Лапароскопия принципиально отличается от открытой операции тем, что не делается полостной разрез тканей. Проводится только под общим наркозом.
Пошаговая техника лапароскопической операции в данном случае следующая:
- В области пупка и выше над ним делаются 3 или 4 разной величины прокола. Их них два имеют величину диаметра 10 мм, два совсем небольшие, диаметром 5 мм. Проколы делаются с помощью троакаров.
- Через одну трубку троакара в полость брюшины помещается видеокамера, подсоединенная к лапароскопу. Это позволяет наблюдать за ходом операции на экране монитора.
- Через остальные троакары хирург вводит ножницы, зажимы, инструмент для наложения клипс.
- На сосуды и желчный проток, соединенный с пузырем, накладываются зажимы в виде титановых клипс.
- Желчный пузырь отсоединяется от печени и через один из троакаров извлекается из брюшной полости. Если диаметр пузыря оказывается больше диаметра троакарной трубки, из него вначале вынимаются камни. Уменьшившийся в объёме пузырь удаляют из организма больного.
- Кровотечение из печени предотвращается с помощью ультразвука, лазера или коагуляции.
- Большие, по 10 мм, троакарные раны хирург зашивает растворяющимися нитями. Такие швы не требуют дальнейшей обработки.
- Малые, по 5 мм, троакарные отверстия заклеивают лейкопластырем.
Когда проводится лапароскопия, ход операции отслеживается медиками на экране монитора. Снимается также видео, которое при необходимости можно всегда посмотреть позже. Для наглядности делается также фото операции с самыми важными моментами.
В пяти процентах случаев эндоскопическая операция при данной патологии является невозможной для выполнения.
В частности:
- при аномальном строение желчевыводящих путей;
- при остром воспалительном процессе;
- при наличии спаек.
Лапороскопия имеет ряд плюсов:
- послеоперационные боли крайне редки, чаще — их нет совсем;
- практически отсутствуют послеоперационные рубцы;
- операция мало травматичная для больного;
- значительно ниже риск инфекционных осложнений;
- у пациента очень малая кровопотеря в ходе операции, чем при операции открытого типа;
- короткий период нахождения человека в больнице.
Особенности восстановления
Больному после операции требуется время на восстановление. Реабилитация после операции открытого типа длится дольше, нежели при проведении лапароскопического хирургического вмешательства.
После традиционной операции швы снимают на шестой или восьмой день. Прооперированный выписывается из стационара, в зависимости от того, какое у него состояние через десять дней или две недели. Довольно долго в этом случае восстанавливается общая трудоспособность — от одного до двух месяцев.
После операции лапароскопическим путем швы снимать, как правило, не требуется. Из стационара пациента выписывают на второй или четвертый день. Нормальная трудовая жизнь восстанавливается через две или три недели.
После хирургического вмешательства необходимо:
- придерживаться рекомендованной врачами диеты;
- соблюдать общий комфортный для организма режим;
- проводить курсы массажа;
- применять безопасные желчегонные средства.
При отсутствии в организме желчного пузыря необходимо регулярно, четыре или пять раз в день, удалять из организма желчь! Этот процесс сопряжен с принятием пищи. Следовательно, питаться нужно не меньше, чем пять раз в день.
Тогда человеческий организм быстрее адаптируется к новому состоянию, и прооперированный сможет жить нормальной жизнью здорового человека.
www.operabelno.ru
показания к холецистэктомии, метод лапароскопии, полостное вмешательство, сколько длится, осложнения, реабилитация
Желчный пузырь – важнейший орган пищеварения. От его слаженной работы зависит качество усвоения питательных веществ в пищеварительном тракте. Вместе с желчью из организма выводится основное количество холестерина, вредные металлы, билирубин. Заболевания органа нередко требуют незамедлительного и радикального лечения. Операция по удалению желчного пузыря называется холецистэктомией.
В хирургической практике используются два вида холецистэктомии:
- лапароскопия желчного пузыря;
- полостная операция.
Оба метода являются эффективными. Выбор доступа определяется врачом в зависимости от заболевания и состояния пациента.
Внедрение в клиническую практику наименее травматичного радикального вмешательства – лапароскопической холецистэктомии – позволило улучшить результаты терапии многих патологий желчевыводящих путей. Однако в ряде случаев невозможно выполнить лапароскопическую операцию, приходится переходить на открытое вмешательство.
Показания к холецистэктомии
Холецистэктомия – основной метод лечения желчекаменной болезни, а также он используется при наличии следующих заболеваний:
Все эти патологии представляют опасность для жизни больного. Их своевременное хирургическое лечение ведет к полному выздоровлению и улучшению качества жизни пациентов, предотвращая развитие тяжелых осложнений.
Подготовка к операции
Перед плановой операцией по удалению желчного пузыря пациенту необходимо пройти обследование. После его результатов врач определяется с видом хирургического вмешательства, оценивает риск развития послеоперационных осложнений, выбирает препарат для наркоза.
Подготовка к операции включает:
- Сбор анамнеза. Хирург узнает о характере болей и их длительности, осматривает кожные покровы на наличие желтухи.
- УЗИ печени, внепеченочных желчных путей, желчного пузыря. Позволяет оценить общее состояние органов, определить наличие и локализацию конкрементов.
- РКТ или МРТ. Проводится при подозрении на полипоз или рак желчного пузыря.
- Электрокардиография. При наличии тяжелых сердечных патологий операцию могут отложить.
- ФГДС. После операции часто возникает обострение язвы желудка или 12-перстной кишки, что приводит к массивному кровотечению. При их наличии рекомендуется сначала пройти курс лечения.
- Рентгенография органов грудной клетки. Позволяет оценить общее состояние легких, исключить туберкулез.
- Исследование крови на ВИЧ, гепатиты, сифилис.
- Коагулограмма. Дает информацию о свертываемости крови.
- Анализ крови на групповую принадлежность.
- Биохимическое исследование крови. Дает важную информацию о количестве билирубина и щелочной фосфатазы в сыворотке крови.
- Консультация терапевта.
Пациенту перед вмешательством рекомендуется соблюдать диету, чтобы снизить нагрузку на пищеварительную систему. За 2 недели до процедуры исключаются алкогольные напитки, маринады, консервы, жирные сорта мяса, копченые продукты.
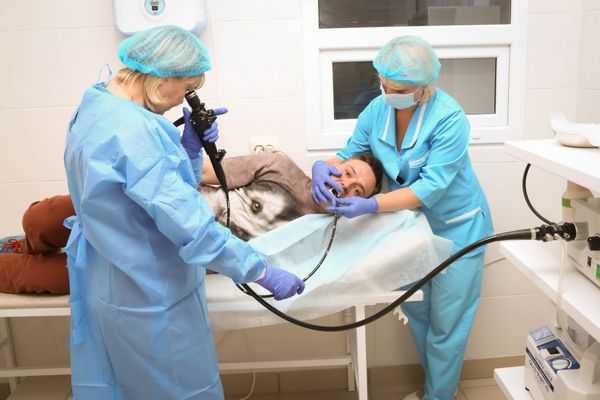
Эзофагогастродуоденоскопия диагностика
За сутки до манипуляции пациент кушает только легкоусвояемую пищу, ужин не позднее 19 часов. После 22 часов не разрешается употреблять жидкость, включая воду. Вечером и утром проводится очистительная клизма.
Лапароскопическая операция по удалению желчного пузыря имеет широкие показания и устраняет источник заболевания. Во многих лечебных учреждениях основное количество холецистэктомий выполняется при помощи лапароскопической техники. Такая распространенность и эффективность вмешательства заставляет людей все больше интересоваться: как проходит операция, сколько длится, как удаляют желчный пузырь лапароскопией. Ответы на все вопросы ниже
Сложное ли это вмешательство?
Любое хирургическое вмешательство представляет собой сложный процесс, требующий высокой квалификации и опыта врача. Удаление желчного пузыря путем лапароскопии проводится в полностью оснащенной операционной в стерильных условиях с применением общего обезболивания, реже под эпидуральной анестезией.
Операционная бригада обычно состоит из 4 человек: оперирующий хирург, 2 ассистента, операционная сестра. Каждый из них выполняет свои функции: оперирующий хирург находится с левой стороны стола и работает обеими руками, один ассистент осуществляет ретракцию (отделение) желчного пузыря, другой – манипулирует камерой. Операционная сестра подает необходимые инструменты.
Сколько длится?
Длительность операции зависит от многих факторов:
- веса пациента;
- опытности хирурга;
- наличия конкрементов в протоках;
- сопутствующих заболеваний;
- время воздействия наркоза.
В среднем операция по удалению желчного пузыря лапароскопически продолжается от 1 до 1, 5 часов с учетом введения наркоза.
Как проходит операция?
Рассмотрим, как делают операцию по удалению органа.
- Пациент находится на операционном столе, в его желудок вводится назогастральный зонд, в мочевой пузырь-катетер. Для профилактики тромбоза нижние конечности забинтовывают эластичным бинтом.
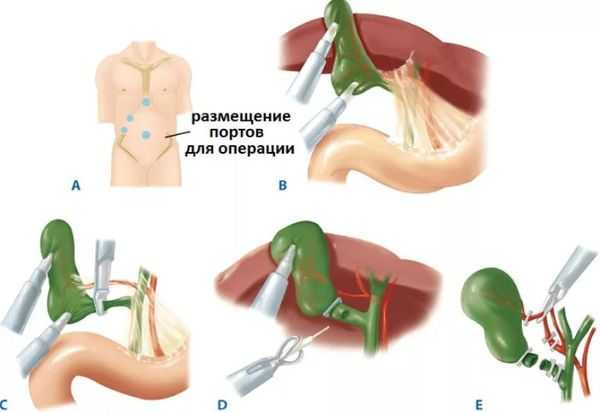
- Затем происходит наложение пневмоперитонеума. По кожной складке ниже пупка делается разрез размером 10 мм, через него в брюшную полость вводится специальная игла. С ее помощью в полость вдувается газ. Он освобождает место, что облегчает работу хирургов.
- Устанавливаются 3 или 4 троакара, которые вводятся под контролем лапароскопа.
- После визуализации желчного пузыря, первый ассистент оттягивает его кверху. В это время хирург препарирует ткани в месте соединения протоков. На проксимальный участок протока и артерию накладываются скобки.
- Пузырь отделяется от шейки и удаляется через пупочный разрез. Поврежденные ткани иссекают, сосуды коагулируют. Осуществляют промывку брюшной полости антисептическим раствором.
- Пневмоперитонеум и троакары удаляют, ушивают разрезы.
На кожный разрез накладываются скобки или внутрикожные швы.
Приведенный выше ход лапароскопической операции является стандартным и применяется во всех лечебных учреждениях.
Лапароскопическая холецистостомия
Как удаляют камни лапароскопическим методом?
При небольших отложениях конкрементов проводится эндоскопическое вмешательство без удаления органа.
Подготовка и начало операции ничем не отличается от холецистэктомии. Но после нагнетения газа и введения троакаров, хирург разрезает стенки пузыря и вводит в его полость специальный отсос, который выводит все камни наружу.
Затем стенки органа ушивают, обрабатывают полость антисептиками, убирают инструменты и зашивают проколы.
Камни из желчного пузыря лапароскопией удаляют не долго, как правило, манипуляция продолжается в среднем 40-60 минут. Через 3-4 дня пациента выписывают домой.
Полостная операция
В современной хирургической практике лапароскопия практически вытеснила открытую холецистэктомию. Но все же существуют случаи, при которых нельзя обойтись без полостного вмешательства.
Почему делают со вскрытием брюшной полости?
Полостная холецистэктомия выполняется как самостоятельная операция или является следствием неудавшейся лапароскопии.
Показания к операции:
- подозрение на малигнизацию полипа;
- перитонит;
- рак или инфильтрат желчного пузыря;
- заполнение органа конкрементами на 2/3 и более;
- гангренозный холецистит;
- абсцессы органа.
Иногда во время лапароскопии возникают некоторые осложнения, которые требуют перехода в полостную операцию, например:
- повреждения печеночного протока;
- кровотечение;
- внутренние свищи.
Повреждение внутренних органов во время установки троакаров также является показанием к лапаротомии.
Опасна ли эта манипуляция?
Любое вмешательство сопряжено с определенными рисками и имеет вероятность осложнений. На вопрос, опасна ли операция по удалению желчного пузыря, ответ положительный. Но не более опасна, чем другие хирургические манипуляции. Многое зависит от опытности хирурга, от сопутствующих заболеваний пациента и соблюдения им рекомендаций врача.
После открытой холецистэктомии пациенту предстоит более длительная реабилитация, чем после лапароскопического удаления органа. Существует риск возникновения спаечного процесса в брюшной плоти. А также остается косметический дефект в виде шрама.
Ход операции
Полостное удаление желчного пузыря проводится в стерильной операционной под общим наркозом.
Ход открытой операции:
- Брюшная полость вскрывается посредством верхнесрединной лапаротомии (доступ по средней линии живота).
- Ранорасширителем растягивают рану, что позволяет осмотреть желчный пузырь, протоки, близлежащие органы.
- Брюшная полость отгораживается марлевыми салфетками.
- Отсекают пузырный проток, артерию и перевязывают.
- Выделяют желчный пузырь и удаляют его.
- Кровотечение из ложа пузыря останавливают салфеткой, смоченной в физ. растворе.
- Ушивают ложе и устанавливают дренажную трубку, которую выводят через правое подреберье.
- Брюшную стенку послойно ушивают.
В некоторых случаях во время вмешательства требуется дополнительное обследование протоков на наличие камней, тогда выполняют холангиографию.
Операционные риски
Частота осложнений при применении лапароскопической техники составляет менее 1%. Редко, но случаются осложнения при наложении пневмоперитонеума, а также были случаи повреждения внутренних органов при введении троакаров. Ситуации возникали по причине аномально-расположенных органов.
Редко в ходе манипуляции при открытом доступе возникает кровотечение или повреждение желчного протока.
Возможные последствия в послеоперационном периоде
Осложнения холецистэктомии могут возникнуть как сразу после процедуры, так и через некоторое время. Технически грамотно и своевременно выполненное вмешательство сводит риск их возникновения к минимуму.
Осложнения
Наиболее частым последствием холецистэктомии является желчеистечение. При небольшом объеме оно прекращается спонтанно. Большое количество желчи свидетельствует о нераспознанном повреждении общего желчного протока или о потере клипсы с пузырного протока.
Возможно возникновение кровотечения из ложа органа, из пузырной артерии, реже из воротной вены. В этом случае требуется повторная операция, во время которой накладывают швы или клипсу на поврежденный сосуд.
При возникновении желтухи делают обструкцию или иссечение общего желчного протока. Послеоперационная пневмония лечится антибактериальными препаратами.
Послеоперационная грыжа
Послеоперационная грыжа возникает в основном после экстренных хирургических манипуляций. Из-за недостаточной предоперационной подготовки, создается повышенное внутрибрюшное давление, ослабление кишечной перистальтики, в результате формирование рубца осложняется.
Нередко патология возникает из-за нарушений больным предписанного режима:
- отказывается от послеоперационного бандажа;
- не соблюдает диету;
- не ограничивает физические нагрузки.
Основной симптом грыжи – несимметричное выпячивание в районе послеоперационного рубца. При ее прогрессировании появляется боль, диспепсические расстройства, что в конечном итоге без надлежащей терапии приводит к кишечной непроходимости. Лечение грыж проводится оперативным путем.
Реабилитация
Реабилитация после удаления желчного пузыря путем лапароскопии практически ничем не отличается от восстановления после операции традиционным методом. Единственная разница полный послеоперационный период после полостной операции заканчивается через 1,5 -2 месяца, а после минимально-инвазивной методики через 1 месяц.
Послеоперационный период восстановления делится на ранний и поздний. Ранний период длится 2 недели после манипуляции. Он включает следующие рекомендации:
- исключение физических нагрузок;
- постельный режим в течение 2 дней;
- соблюдение диеты;
- ограничение пищи и питья в первые 24 часа после вмешательства;
- регулярная перевязка швов.
Через 2 дня разрешается вставать с постели, ходить по палате, чтобы улучшить перистальтику кишечника. Через сутки можно кушать мясной бульон, блюда протертые в пюре, творог, кефир.
Поздний послеоперационный период после удаления желчного пузыря лапароскопией начинается после 2 недель после процедуры. В это время рекомендуется ношение бандажа, чтобы предотвратить расхождение швов, возникновение грыжи, строгое соблюдение диеты, прием гепатопротекторов и ферментных препаратов, что снижает нагрузку на пищеварительную систему.
Постхолецистэктомический синдром
Одним из последствий после операции по удалению желчного пузыря является постхолецистэктомический синдром. Он представляет собой комплекс симптомов, обусловленных потерей органа и утратой его функций. Основные его проявления: боли в животе, тошнота, метеоризм, отрыжка.
Диета после удаления желчного пузыря
Пациентам, перенесшим холецистэктомию, назначается лечебный стол, предполагающий:
- дробное питание 4-5 раз в день;
- ограничение жирных, копченых, маринованных продуктов;
- приготовление на пару, методом отваривания или запекания.
Заключение
Любая операция сопряжена с определенным риском. Тем не менее сегодня удаление желчного пузыря – рутинная процедура.
У лапароскопической холецистэктомии очень мало противопоказаний, для нее характерен минимальный хирургический травматизм и очень низкая частота таких осложнений, как боль и инфицирование ран.
Нельзя недооценивать и плюсы полостной операции, при которой практически не возникает таких опасных последствий, как повреждение общего желчного протока.
pechenka.online
Холецистэктомия — Википедия
Материал из Википедии — свободной энциклопедии
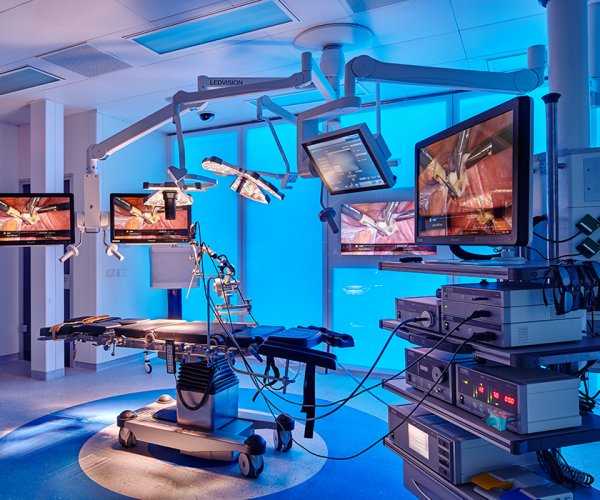
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 25 января 2014; проверки требуют 30 правок. Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 25 января 2014; проверки требуют 30 правок.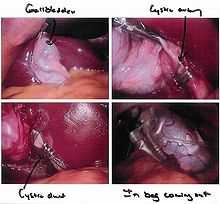 Лапароскопическая холецистэктомия (вид через лапароскоп)
Интраоперационная холангиография
Лапароскопическая холецистэктомия (вид через лапароскоп)
Интраоперационная холангиографияХолецистэктомия (от: сhole — желчь, cyst — пузырь, ectomy — удаление) — операция по удалению желчного пузыря. Несмотря на развитие нехирургических методов, остаётся главным средством лечения холецистита. Назначается в случае безуспешности диет и ультразвуковых методов (каждый год в Америке более 500 000 операций). Выделяют полостную операцию — лапаротомию, а также лапароскопические методы, в том числе методику однопортового удаления желчного пузыря (эндоскопическая холецистэктомия, SILS[en]).
Традиционно выполняют два вида холецистэктомии:
- Холецистэктомия от шейки (путём лигирования и иссечения пузырного протока и пузырной артерии).
- Холецистэктомия от дна: её проводят в тех случаях, когда нет возможности добраться к протоку.
Операция выполняется под наркозом. Лапароскопическая холецистэктомия производится через проколы брюшной стенки. Наиболее часто применяемая техника операции предусматривает выполнение четырёх проколов, два из которых имеют длину по 5 миллиметров, другие два — по 10 миллиметров. В брюшную полость вводятся хирургические инструменты, а также лапароскоп — специальный прибор, выводящий на монитор объемное изображение внутренних органов.
В большинстве случаев отрицательных последствий нет. Возрастает риск дислипопротеинемии. Примерно у 40 % больных, которым проводится холецистэктомия по причине камней желчного пузыря, после операции проявляется так называемый постхолецистэктомический синдром, выражающийся в проявлении тех же клинических симптомов, что были до операции холецистэктомии (фантомные боли и т. п.) и дисфункциях сфинктера Одди.[1] Одним из редких, но весьма трудных в терапии осложнений являются травмы (пересечения) общего желчного протока, которые наблюдаются у 0,05-2,7 % больных, которым производят удаление желчного пузыря по поводу желчнокаменной болезни.[2] Показанная в этом случае холедохоеюностомия с подшиванием культи холедоха к выключенной по Ру петле двенадцатиперстной кишки не всегда осуществима из-за малой длины культи.
- ↑ Калинин А. В. Дисфункции сфинктера Одди и их лечение. РМЖ, 30 августа 2004.
- ↑ Дюжева Т.Г., Люндуп А.В., Клабуков И.Д., Чвалун С.Н., Григорьев Т.Е., Шепелев А.Д., Тенчурин Т.Х., Крашенинников М.Е., Оганесян Р.В. Перспективы создания тканеинженерного желчного протока // Гены и клетки. — 2016. — Т. 11, № 1. — С. 43—47. — ISSN 2313-1829.
ru.wikipedia.org
Холецистэктомия: Причины Удаления Желчного Пузыря
Желчный пузырь играет немаловажную роль в процессе пищеварения. Он выступает в качестве хранилища желчи, которая в необходимом количестве поступает в двенадцатиперстную кишку. Но иногда, под влиянием различных патологий, желчный пузырь не справляется со своими функциями, а консервативное лечение не дает нужного эффекта.
В этих случаях будет назначена холецистэктомия. В статье рассматриваются причины удаления желчного пузыря, описываются варианты операции, рассказывается об образе жизни после хирургического вмешательства.
Удаление желчного пузыря называют холецистэктомией
Содержание статьи
Что такое холецистэктомия
Холецистэктомия — это операция по удалению желчного пузыря. В России делают около 500 операций ежегодно. Первая открытая операция была выполнена в 1882 году, а чуть более, чем через 100 лет, в 1987 году, английские медики успешно провели лапароскопическую холецистэктомию.
С тех пор малоинвазивный метод является приоритетным в проведении плановых хирургических вмешательств. Полостные операции чаще проводятся в экстренных ситуациях, когда нет времени на подготовку к лапароскопии.
Показания к проведению
Операция по удалению желчного пузыря требуется в тех ситуациях, когда он перестает выполнять свою функцию и становится источником патологического процесса.
Основными заболеваниями, при которых нужна холецистэктомия, являются:
- образование камней;
- острый холангит;
- множественные полипы в пузыре;
- злокачественная опухоль.
Если не удалить желчный пузырь при данных заболеваниях, высок риск летального исхода.
Желчекаменная болезнь
Желчекаменная болезнь — наиболее частая причина проведения холецистэктомии. Суть данной патологии в том, что в полости органа формируются камни, которые могут мигрировать в желчные протоки, закупоривая их, что вызывает весьма болезненные приступы желчной колики.
Часто заболевание протекает бессимптомно и его первые проявления появляются на поздних стадиях, когда конкременты начинают передвижение по желчным каналам.
Тогда появляются следующие симптомы:
- острая, приступообразная боль, длящаяся от 2 до 6 и более часов;
- тошнота и рвота желчью;
- лихорадка;
- повышенное потоотделение;
- озноб.
На поздних стадиях развития патологии возможны серьезные осложнения — эмпиема, перфорация желчного пузыря, острый холангит, острый панкреатит, образование свищей и рубцов, вторичный билиарный цирроз, холецистокардиальный синдром.

Образование камней в пузыре — показание к его удалению
Так как камни, образующиеся в желчном пузыре, обычно обнаруживаются уже на стадии выраженного воспалительного процесса, консервативное лечение холецистолитиаза будет малоэффективным, поэтому требуется хирургическое вмешательство.
Абсолютными показаниями к проведению операции являются:
- наличие большого количества камней в органе, их крупные размеры;
- частые колики;
- закупорка желчевыводящих путей конкрементами;
- билиарный панкреатит.
При наличии вышеназванных осложнений также требуется проведение хирургического вмешательства.
Полипы желчного пузыря
Под влиянием множества причин и факторов в желчном пузыре образуются полипы. Они бывают двух видов — истинные (разрастание эпителиальной ткани) и псевдополипы (холестериновые отложения).
Клиническая картина зависит от месторасположения образований. Наиболее опасной считается ситуация, когда полипы локализуются в области в шейке или протоке пузыря, затрудняя отток желчи.
Основные симптомы патологии:
- тупая боль под ребрами;
- желтуха;
- тошнота и рвота после приема жирной пищи;
- горький привкус во рту;
- колики.
Заболевание опасно своими осложнениями — цирроз печени, остеопороз, печеночно-почечная недостаточность. Почти в 35% случаев полипы трансформируются в злокачественные новообразования.
Операция — основной метод лечения патологии. Показаниями к хирургическому лечению являются — размеры полипа более 10 мм в диаметре, его интенсивный рост, множественные полипы, наличие камней в ЖП и других патологий, отягощенный семейный анамнез в плане онкологии.
Полипоз является предраковым состоянием
Рак желчного пузыря
Достаточно редко встречающаяся онкологическая патология. Отличается стремительным течением и тяжелой клинической картиной. Интенсивность симптомов зависит от стадии болезни.
- Ранний период, или гиперпластическая холецистопатия. Характеризуется появлением тупых болей в правом подреберье, вздутием живота, частыми приступами тошноты, повышением температуры до субфебрильных значений, расстройством стула. В этот период у человека отмечается отсутствие аппетита, резкое похудание.
- Прогрессирование болезни. Кожа и склеры приобретают желтый оттенок в результате попадания желчи в кровоток. Температура тела повышается до 38 градусов, происходит потемнение мочи, кал становится светлым. Боли приобретают постоянный характер. Присутствуют жалобы на кожный зуд, горечь во рту, слабость, вялость. Присутствуют признаки анорексии.
Часто патология выявляется после холецистэктомии по поводу камней в желчном пузыре. Опухоль ограничивается пределами органа и поэтому уже проведенной операции достаточно для положительного результата.
Холангит
Воспалительный процеесс, поражающий желчные протоки, называется холангитом. Если в процесс вовлекается желчный пузырь, говорят об остром или хроническом холецистохолангите. Заболевание характерно для женщин старше 50 лет. Причиной в большинстве случаев является проникновение инфекции. Холецистохолангит у детей бывает вызван лямблиями.
Острое воспаление характеризуется выраженной интоксикацией, болями в правом подреберье, тошнотой и рвотой. Вскоре появляется желтуха, развивается кожный зуд. Осложнением заболевания, требующим проведения холецистэктомии, является некроз пузыря.
Способы проведения холецистэктомии
В настоящее время существует 2 варианта проведения операции:
- открытая;
- лапароскопическая.
Каждый из методов имеет свои достоинства и недостатки. Открытая или полостная холецистэктомия показана при наличии выраженных патологических изменений. Благодаря разрезу скальпелем, хирург получает доступ к оперируемому органу и возможность проводить различные манипуляции.
Однако этот метод имеет немало недостатков, среди которых самыми существенными являются:
- обширная операционная травма средней тяжести, которая может привести к спаечным процессам, нарушениям функционирования и парезу кишечника, ограничению физической активности пациента;
- длительное восстановление;
- косметический дефект.
Тем не менее, бывают случаи, когда без данного варианта оперативного вмешательства не обойтись — ярко выраженное воспаление ЖП, большое количество камней в органе.
Лапароскопическая холецистэктомия — наиболее щадящая операция. Назначается в тех же случаях, что и полостная операция, но имеет ряд ограничений — противопоказана пациентам с нарушениями свертываемости крови, с выраженными сердечно-легочными патологиями, беременным на поздних сроках, людям. страдающим ожирением. Данный вид операции не применим к пациентам с симптомами механической желтухи. острого холецистита, панкреатита, рака желчного пузыря.
Плюсы метода — отсутствие выраженных болевых ощущений, короткий послеоперационный реабилитационный период, снижение риска образования спаек и грыж, быстрое восстановление работоспособности. А также немаловажным достоинством является то, что небольшие послеоперационные шрамы со временем становятся практически незаметными.
Подготовка
Подготовка к холецистэктомии начинается за несколько дней до операции. Перед вмешательством пациенту следует пройти комплексное обследование, что позволяет оценить состояние больного, подобрать оптимальный вариант операции и снизить риски развития осложнений.
Обследование включает в себя:
- УЗИ, КТ брюшной полости;
- лабораторные исследования крови и мочи;
- обследование сердца и легких;
- исследования на ВИЧ, сифилис, гепатиты;
- определение группы крови и резус-фактора.
За 2 недели до планируемой операции необходимо снизить функциональную нагрузку на печень и желчный пузырь с помощью диеты. За несколько дней прекращают прием препаратов, снижающих свертываемость крови. Накануне операции следует отказаться от приема пищи и жидкости. провести очистительную клизму и необходимые гигиенические процедуры.
Техника проведения
Открытая операция проводится путем совершения разреза по срединной линии живота, либо косого разреза под реберной дугой. Так открывается хороший обзор не только самого пузыря, но и прилежащих органов брюшной полости.
Операция включает следующие этапы:
- обработка операционного поля антисептиками;
- наркоз;
- совершение операционного доступа;
- осмотр брюшной полости;
- выделение и удаление желчного пузыря, при необходимости перевязка сосудов;
- повторный осмотр брюшной полости;
- постановка дренажа после холецистэктомии;
- ушивание раны;
- наложение повязки.
Удаление пузыря предпочтительнее проводить по Прибраму. Задняя стенка пузыря плотно прилежит к печени, поэтому при его удалении скальпелем высок риск кровотечения. Врач Прибрам предложил удалять скальпелем переднюю и боковые стенки органа, а заднюю выжигать электроножом.
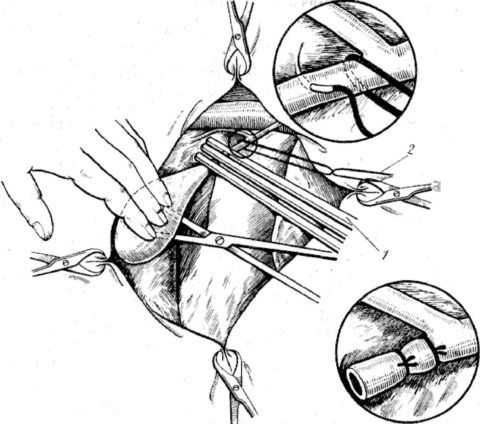
Открытое вмешательство
Пациент находится на стационарном наблюдении в течение 10-14 дней. Обычно на десятый день швы убирают, при удовлетворительном самочувствии пациента его выписывают домой.
Разновидностью открытой операции является минилапаротомия. Это та же холецистэктомия, только выполняется небольшой разрез — не более 5 см. Применяется при наличии противопоказаний к эндоскопическому вмешательству и умеренном поражении пузыря.
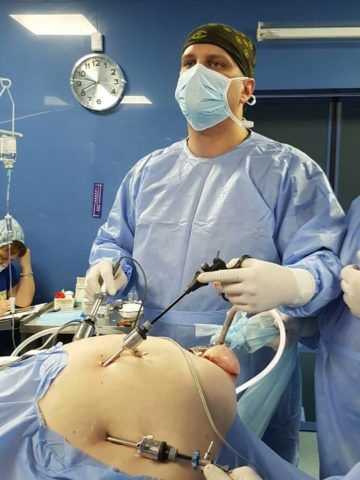
Лапароскопическая операция отличается быстротой выполнения — требуется сделать лишь три небольших прокола передней брюшной стенки.
Вмешательство состоит из следующих этапов:
- обработка операционного поля;
- возможна местная анестезия, но предпочтительнее наркоз;
- выполнение проколов брюшной стенки для введения инструментов;
- введение в полость углекислого газа — для улучшения обзора;
- выполнение самой операции;
- ушивание ран.
Пациент выписывается из стационара на 4-5 день после вмешательства.
Эндоскопическая операция
При тяжелых патологических процессах, или выраженной сопутствующей патологии, которые не дают возможности провести полноценную операцию, делают холецистостомию — что это такое? Это паллиативное вмешательство, в ходе которого осуществляют вывод желчного пузыря на переднюю брюшную стенку для обеспечения оттока желчи.
Осложнения
Сложно заранее предсказать последствия удаления желчного пузыря. Обычно операция протекает успешно, но даже после удачного вмешательства возможны осложнения, особенно у пациентов пожилого возраста, при наличии сопутствующих патологий, при тяжелых поражениях желчевыводящих путей. По статистике осложнения после холецистэктомии возникают у 10% прооперированных пациентов.
Они подразделяются на:
- ранние — абсцессы, желчный перитонит, пневмония, плеврит;
- поздние — механическая желтуха, нарушения функций кишечника, расширение холедоха после холецистэктомии, колиты;
- операционные — неправильная перевязка пузырного протока, повреждения желчных протоков, воротной вены или печеночной артерии.
Пациенты могут жаловаться на такие неприятные последствия операции, как диарея, метеоризм, частые отрыжки, горечь во рту, аллергические реакции, нагноение швов.
Образ жизни после холецистэктомии
Конечно же после холецистэктомии, как впрочем и после любой другой операции, человеку придется несколько изменить свой образ жизни. Ведь организму придется приспосабливаться к функционированию без желчного пузыря.
Без этого органа в организме произойдет ряд изменений:
- желчь станет более жидкой и болезнетворные организмы, ранее погибавшие под ее воздействием, начнут размножаться;
- после операции всасывание желчи затруднится и большая ее часть будет выводиться из организма;
- так как желчи негде скапливаться, она в полном объеме будет проходить через желчевыводящие пути, что значительно увеличит давление на их стенки.
Вследствие этих причин, очень важным будет неукоснительно соблюдать рекомендации специалистов, касающиеся питания и физической активности. Реабилитация в данном случае не менее важна для пациента, чем сама операция. Состояние после холецистэктомии по МКБ 10 имеет отдельное обозначение — К91.5.
Диета
Щадящее питание после операции — обязательное условие для скорейшего выздоровления. Специальная диета помогает наладить деятельность организма в новых для него условиях, то есть без желчного пузыря.
Так как любая операция сложно переносится организмом и человек после нее ослаблен, питание в первые дни после холецистэктомии исключается, пить можно через 12 часов после процедуры. Данные ограничения вызваны тем, что необходимо снизить нагрузку на печень и желчевыводящие пути.
На третий день постепенно можно вводить в рацион кефир, кисели, компоты. Объем порции не должен превышать 100 мл, принимать пищу рекомендовано каждые 3 часа.
Через 4 дня можно употреблять овощные протертые супы, жидкое картофельное пюре, отварную, тщательно измельченную рыбу. В последующие сутки постепенно вводятся подсушенный хлеб, протертые каши, нежирный творог, белковый омлет.
Независимо от того, какой вид операции был применен, пациенту в течение 2-3 месяцев необходимо соблюдать диету после холецистэктомии — стол №5 или ее разновидности, в зависимости от состояния здоровья:
- диета №5А — на 10 сутки после операции;
- №5В — при выраженном воспалительном процессе;
- №5Л — при панкреатите;
- №5Л/Ж — для стимуляции желчеотделения;
- №5Щ — при наличии гипермоторной дискинезии;
- №5 — применяется в стадии выздоровления.
Данная диета помогает нормализовать процесс желчевыделения и снизить уровень холестерина в крови, уменьшить горечь во рту после холецистэктомии. Соблюдение диеты не означает, что пациенту придется отказаться от вкусных блюд. Перечень разрешенных продуктов довольно обширен.
Таблица. Меню после холецистэктомии:
| Что нельзя есть | Что можно есть после холецистэктомии |
|
|
Молочные продукты:
|
|
|
|
Хлебобулочные изделия:
| Отрубной или цельнозерновой хлеб. |
Крупы и кашы:
| Гречка; |
Кондитерские изделия:
|
|
Напитки:
|
|
Следует отказаться от жирных, консервированных блюд, солений, копченостей, маринадов. Специалисты рекомендуют готовить блюда на пару, запекать или отваривать.
После удаления желчного пузыря выработка ферментов, расщепляющих пищу, значительно снижается. Поэтому рекомендовано отказаться от тяжелой, трудноусваиваемой пищи, причем есть лучше всего по часам, не менее 6 раз в сутки, но небольшими порциями. Дробное питание способствует снижению нагрузки на пищеварительную систему и выбросу желчи непосредственно в кишечник.

Питание может быть полноценным
После холецистэктомии нельзя пренебрежительно относиться к вопросу о питании. Диеты после операции нужно придерживаться всю жизнь. Конечно, спустя некоторое время после операции, часть ограничений снимается, но основные принципы правильного питания должны соблюдаться всегда.
Физическая активность
Любое хирургическое вмешательство — огромная нагрузка на организм. Холецистэктомия требует определенных ограничений в течение 3 месяцев после ее проведения.
И хотя после лапароскопии организм восстанавливается уже на четвертые сутки, рекомендации после холецистэктомии по ограничению нагрузки действительны не менее месяца — нельзя поднимать тяжести более 3 кг, активно заниматься спортом, особенно опасны упражнения для брюшного пресса. А вот ходьба не является противопоказанием для людей, перенесших операцию.
Если пациент чувствует себя хорошо, ему разрешены неспешные получасовые прогулки на свежем воздухе. Умеренная мышечная нагрузка предотвращает застой желчи и улучшает кровообращение. Через 1-2 месяца реабилитационного периода врач назначает ЛФК, массаж, дыхательную гимнастику.
Трудоспособность
Сроки восстановления трудоспособности после холецистэктомии зависят от вида операции, состояния здоровья пациента, наличия у него осложнений и сопутствующих патологий. В среднем, трудоспособность после открытой операции восстанавливается в течение 1-2 месяцев, а после лапароскопической — в течение 20 дней.
Операция по удалению желчного пузыря не является основанием для предоставления инвалидности. Но при наличии хронических воспалительных процессах, включении в процесс органов пищеварения, развитии серьезных осложнений может быть предоставлена инвалидность 1,2 или 3 группы. Подробнее о трудоспособности расскажет специалист в видео в этой статье.
Лечение осложнений
Оперативное вмешательство редко проходит абсолютно без последствий.
В послеоперационном периоде требуется прием лекарственных препаратов для лечения осложнений после холецистэктомии:
- при выраженной боли после холецистэктомии назначают анальгетики;
- сорбенты для лечения хологенной диареи после холецистэктомии;
После проведения такой операции, как холецистэктомия, у человека изменяется система регуляции тока желчи. Моторика двенадцатиперстной кишки нарушается, а желчь становится менее концентрированной. Для того, чтобы предотвратить сбои в переваривании пищи и развитие различных патологий, необходимо придерживаться назначенной диеты, выполнять рекомендуемые физические упражнения и принимать препараты, прописанные врачом.
И через несколько месяцев организм постепенно приспособится к новым условиям. В дальнейшем каждый год после холецистэктомии нужно делать УЗИ. Также требуется проводить фистулографию после холецистэктомии для оценки состояния послеоперационного рубца.
Вопросы к врачу
Через какое время после холецистэктомии можно планировать беременность?
Диана И. 32 года, г Уфа.
Здравствуйте, Диана. Все зависит от сложности операции и состояния женщины. Если была проведена лапароскопия, то уже через 3-4 месяца можно планировать беременность. После операции открытым способом, беременность стоит отложить на год. За это время сформируется рубец и окончательно восстановятся функции ЖКТ.
У меня недавно удалили желчный пузырь и хочется быстрее привести свое тело в форму. Можно ли сочетать голодание с диетой, назначенной врачом?
Марина О. 44 года. г. Новгород.
Здравствуйте, Марина. После холецистэктомии любое голодание противопоказано. Так как удален желчный пузырь, и желчи негде храниться, она постоянно поступает в кишечник. И во время голодания и отсутствия пищи, желчь начнет разъедать слизистую оболочку кишечника.
bolitpechen.ru
Холецистэктомия — операция по удалению желчного пузыря
Операция по отсечению желчного пузыря является наиболее частой. Её проводят при патологиях, когда соблюдение диеты и препараты уже не помогают. Действуют открытым методом, лапароскопическим способом, миниинвазивно.
Операция нужна
Желчный пузырь скапливает желчь, которая требуется для разложения пищи на составляющие. Периодически орган воспаляется, доставляя дискомфорт, рези и болезненные ощущения. Больной испытывает адские муки и готов убрать боль в подреберье любыми средствами.
Кроме индивидуальных признаков болезней (факультетская классификация факторов), нарушение работы органа провоцирует желтуху, перитонит, желчную колику, холангит. Такие осложнения ведут к хирургическому вмешательству.
Показания к операции
Вид вмешательства при удалении желчного пузыря не имеет значения, если у пациента:
- Острый холецистит, хроническое воспаление органа;
- Желчнокаменная болезнь;
- Полипоз;
- Холестероз;
- Функциональные нарушения.
Желчный пузырь у человека
Холецистит
Холецистит представляет собой воспалительный процесс. Стенка желчного пузыря подвергается патологическим процессам в острой или хронической форме. Временно может наступить улучшение, затем орган рецидивирует. Хронический холецистит даёт основание провести плановую операцию. Застой желчи проявляется приступами печёночных колик. Рвота и тошнота нередко сопровождают болезнь. При остром воспалении с наличием камней требуется срочное вмешательство хирурга. К рвоте добавляется сильнейшая боль в подреберье и температура до 38-39 градусов.
Хронической формой холецистита является калькулёзный тип с латентным (скрытым) течением болезни. Холелитиаз характеризуется наличием в протоках или пузыре конкрементов. Лечение заболевания включает литолитические терапевтические процедуры или холецистэктомию.
Желчнокаменная болезнь
Показанием к проведению холецистэктомии является желчнокаменная болезнь. Образования в пузыре провоцируют приступы невыносимой боли. Колики возникают у семидесяти процентов пациентов. Камни вызывают диспепсию, тяжесть в животе, правый бок болит, кожа приобретает желтоватый оттенок. Конкременты нередко приводят к перфорированию органа, способствуют развитию перитонита.
Желчнокаменная патология устраняется в хирургии планово для избегания осложнений. Операция сопровождается дренажом протоков, так как камни часто обнаруживаются именно в них. Эта болезнь носит название холедохолитиаз. Закупорка и воспаление желчных каналов приводит к развитию панкреатита и обтурационной желтухи.
Прочие заболевания
При холестерозе эпителиальная оболочка желчного пузыря покрывается холестерином. Выраженных симптомов заболевание не имеет и открывается случайно. Риск сбоя функций ЖП и вероятность поражения органа – показания к хирургическому вмешательству. Болезнь обособленная, протекает как стадия холелитиаза. В опасности люди старшего возраста с избыточным весом.
Полипоз чреват перерождением полипов в злокачественные новообразования. Поводом к операции становятся полипы свыше 1 см в диаметре на ножке в сочетании с желчнокаменной болезнью.
Холестероз желчного пузыря
Функциональные расстройства
Нарушения функционального характера при отхождении желчи имеют рекомендации к консервативному лечению. Билиарная система (желчные протоки и пузырь) страдает от нарушения моторной функции и тонуса. Изменения в органике отсутствуют, но желчь застаивается или отводится слишком быстро. Последствия неправильной эвакуации пищеварительного секрета провоцируются при:
- Неврозе;
- Приёме гормональных контрацептивов;
- Эндокринных заболеваниях;
- Табакокурении;
- Профессиональных нарушениях.
Неправильный отток желчи выражается чувством распирания, бок тянет, возникает запор. Усиленная эвакуация приводит к сильным приступам боли, вздутиям в кишечнике. Повышенная перистальтика провоцирует понос.
Хологенная диарея
Диарея хологенного типа – признак опасной патологии. Наблюдается у больных с нарушенным отделением желчи. Хологенная диарея связана с расстройствами функций желчного пузыря и протоков, воспалительными заболеваниями билиарной системы. При попадании в ободочную кишку желчных кислот, неправильном всасывании в тонком кишечнике появляются такие процессы:
- Повышение осмотического давления кишечника;
- Рост экссудации;
- Сбой перистальтики;
- Секреция кишечного сока в усиленном темпе.
Обильный водянистый стул может отделяться с примесями непереваренной пищи. Гнойный понос обнаруживается при болезни Крона, дизентерии, язвенном колите. Зеленоватый или жёлтый цвет стула говорит о нахождении в массе желчных кислот. Позывы диареи сопровождаются болью в животе.
Противопоказания для проведения холецистэктомии
Хирургическое вмешательство по удалению желчного пузыря не всегда возможно. Если польза от операции превышает возможный риск смерти больного человека, то врач без колебаний принимает решение оперировать. Противопоказания разделяются на:
- Общие.
- Местные.
К общим показаниям к отказу от проведения холецистэктомии являются тяжёлые сердечно-лёгочные патологии, перитонит, низкая свёртываемость крови, беременность на поздних сроках. Когда брюшная стенка подвержена воспалительным и инфекционным заболеваниям, лапароскопическая операция не проводится. Нарушения обменного свойства мешают удалению желчного пузыря, но хирург может взять на себя ответственность по отсечению органа, если это спасёт жизнь пациенту.
Ограничения местного значения характеризуются опытом врача, исправностью оборудования. Если хирург и больной готовы рисковать, то лапароскопию можно провести при холецистите, первом и втором триместре беременности, «фарфоровом» желчном пузыре (когда происходит кальцификация стенок), грыжах. Когда оперативное вмешательство при лапароскопии затруднено, доктор делает полостной разрез.
Особенности операции
Удаление желчного пузыря производится под общим наркозом. Каким способом будет отсечён орган, выбирает хирург, исходя из патологических процессов, степени тяжести состояния больного и оборудования больницы. Метод проведения бывает малоинвазивным (лапароскопия, микродоступ) и классическим.
Полостная операция
Оперативное вмешательство открытым способом включает проникновение по средней линии брюшной полости. Врач может сделать разрезы под рёбрами. Этот метод позволяет хирургу осмотреть билиарную систему, провести дополнительные измерения, зондирование. Течение классической операции идёт по схеме:
- Пациента укладывают на стол под углом на левый бок.
- Ревизия затронутых болезнью участков в месте иссечения живота.
- Купирование оттока желчи путём перевязывания протоков. Клипирование кровеносных сосудов.
- Удаление желчного пузыря, антисептическая обработка места прилегания органа.
- Ушивание разреза после того, как врач установит дренаж.
Лапароскопия
Холецистэктомия этим методом проводится чаще других. Операция позволяет осуществлять наблюдение за ходом манипуляций. Органы брюшной полости пальпируются инструментально, что увеличивает уровень безопасности. Восстановление пациента происходит быстрее, чем после классического удаления. Лапароскопическая холецистэктомия причиняет меньше болевых ощущений в адаптационный период, и пациент готов возобновить привычный уклад жизни через три дня после операции.
Стадии лапароскопии:
- Делается четыре прокола:
- В зоне чуть выше или ниже пупка;
- На 2-3 см ниже мечевидного отростка по средней линии;
- На 3-5 см ниже рёберной дуги по передней линии подмышки;
- По среднеключичной линии на 2-3 см ниже рёбер (правый бок).
- Обеспечение видимости путём нагнетания углекислого газа.
- Сжатие и удаление желчного канала, отсечение артерии.
- После удаления желчного пузыря убираются медицинские инструменты.
- Ушивание хирургических проколов.
Операция продолжается от одного до двух часов в зависимости от особенностей строения тела, доступности поражённого участка. Конкременты перед отсечением органа дробятся на мелкие части. В подреберье после холецистэктомии ставят дренаж для оттока жидкости.
Вмешательство с минидоступом
Хирургия лапароскопическим методом не всегда показана пациентам. Малоинвазивный способ стал спасением при невозможности использования других способов. Минидоступ – нечто среднее между лапароскопическим вмешательством и классической операцией. Эндоскопическая операция включает этапы:
- Прокол;
- Перевязка протока с артерией;
- Отсечение желчного пузыря;
- Ушивание раны.
Надрез составляет от 3 до 7 см под рёберной дугой справа. Минидоступ показан пациентам со спайками, инфильтрацией тканей воспалительного течения. Реабилитация после вмешательства проходит легче, чем в случае открытой холецистэктомии.
Предоперационный период – подготовка
Пациент проходит обследования, по результатам которых хирург оценит состояние больного и определится с выбором операции. Назначается:
- Анализ крови (общий и биохимический), кровь на RW, гепатиты В и С;
- Анализ мочи;
- УЗИ брюшной полости;
- Компьютерная томография;
- Исследование ферментов поджелудочной железы и печени;
- ЭКГ, флюорография.
За несколько дней отменяются лекарства, которые влияют на свёртываемость крови, рекомендуются к приёму слабительные. Лёгкий ужин накануне и голодание за 7 часов до операции. Очистительная клизма перед холецистэктомией. Срочное вмешательство ограничивает срок для проведения обследования, два часа – время для принятия решений.
После операции
Пребывание в стационаре зависит от способа удаления желчного пузыря. Швы при открытом вмешательстве снимают через 7 дней. Пациент находится в больнице две недели. Ему разрешено вставать и передвигаться по хирургии с осторожностью через 4 часа после прохождения наркоза. Послеоперационный период после лапароскопии составляет около трёх дней. К работе больной приступит через месяц-два или три недели соответственно.
Для восстановления организма человеку выписывается лечебная диета. Исключается алкоголь, жирная, жареная, острая пища. Кушать понемногу и часто, не увлекаться физической нагрузкой. Занятия ЛФК помогут укрепить мышцы (упражнение «велосипед»). Препараты для поддержания функций ЖКТ подбираются индивидуально. Чтобы приспособиться к жизни без желчного пузыря, организму требуется год.
Период адаптации – сложный процесс. Пациенту будет прочитана лекция по питанию, образу жизни без удалённого органа и возможным осложнениям.
gastrotract.ru
Техника лапароскопической холецистэктомии
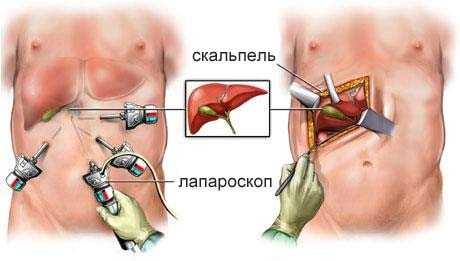
Лапароскопическая холецистэктомия, как и другие аналогичные операции (аппендэктомия, ваготомия, грыжесечение и др.), выполняется под наркозом бригадой хирургов, и все интраабдоминальные манипуляции осуществляются по цветному изображению на мониторе, передаваемому с лапароскопа с помощью небольшой видеокамеры.
При лапароскопической холецистэктомии производят четыре небольших разреза кожи передней брюшной стенки для троакаров, через которые вводятся лапароскоп и другие необходимые инструменты.
Вначале выполняют разрез выше или ниже около пупка, через него вводят иглу для наложения пневмоперитонеума, а затем и троакар для лапароскопа.
При обзорном лапароскопическом осмотре органов брюшной полости и малого таза обращают внимание на состояние печени, селезенки, желудка, сальника, петель тонкой и толстой кишок, матки и придатков. После окончания обзорного осмотра, еще до введения трех инструментальных троакаров, положение операционного стола меняют, приподнимая на 20 – 25° головной конец и наклоняя стол влево. В таком положении петли кишечника и большой сальник несколько отходят вниз, а желудок смещается влево, и желчный пузырь, если он не спаян с окружающими органами, становится более доступным осмотру.
Если на стадии обзорного осмотра органов брюшной полости не были выявлены противопоказания к лапароскопической холецистэктомии, в брюшную полость вводят еще три троакара для инструментов.
Если при осмотре обнаруживается, что желчный пузырь чрезмерно напряжен (водянка или эмпиема пузыря) и его стенку трудно захватить зажимом, то вначале частично эвакуируют содержимое. Для этого желчный пузырь в области дна пунктируют иглой, а содержимое аспирируют шприцем или с помощью отсоса.
Можно выделить несколько основных этапов лапароскопической холецистэктомии:
1) выделение желчного пузыря из спаек с окружающими органами;
2) выделение, клипирование и пересечение пузырного протока и одноименной артерии;
3) отделение желчного пузыря от печени;
4) извлечение желчного пузыря из брюшной полости.
Каждый из этих этапов лапароскопического вмешательства может быть достаточно сложным, что зависит от выраженности патологических изменений в желчном пузыре и окружающих его органах.
Нередко между желчным пузырем и окружающими его органами имеются сращения. Чаще всего к желчному пузырю бывают припаяны пряди сальника, реже – желудок, двенадцатиперстная и толстая кишки.
Для выделения желчного пузыря его захватывают зажимом в области дна и приподнимают вместе с печенью кверху. Затем, если сращения между пузырем и сальником достаточно “нежные”, пряди сальника механически снимают с желчного пузыря, используя “мягкий” зажим. Для разделения более плотных сращений можно использовать ножницы или электрохирургический крючок. При выполнении этих манипуляций важно, чтобы механическое или высокочастотное пересечение спаек производилось непосредственно у самой стенки желчного пузыря. По мере разделения спаек желчный пузырь вместе с печенью все более “запрокидывают” под диафрагму, пока не доходят до области шейки пузыря.
После выделения желчного пузыря из спаек с окружающими органами на область гартмановского кармана накладывают “жесткий” зажим, которым шейка пузыря подтягивается вверх и вправо, после чего становится доступной обзору и манипуляциям область пузырного протока и пузырной артерии.
В билиарной хирургии большое значение имеет знание нормальной анатомии слияния пузырного протока и гепатикохоледоха, а также возможных аномальных вариантов. Для выделения пузырного протока и одноименной артерии вначале рассекают листок брюшины в области шейки желчного пузыря, что может быть произведено с помощью ножниц или электрохирургического крючка. Последовательность выделения пузырного протока и одноименной артерии может быть различной, это во многом зависит от их взаимного расположения и выраженности жировой клетчатки в треугольнике Кало. В подавляющем большинстве случаев пузырная артерия располагается позади протока и поэтому выделение ее в первую очередь оправдано только у больных, у которых жировая прослойка этой зоны не выражена.
После рассечения листка брюшины в области шейки обнажение пузырного протока осуществляется с помощью препаровочного тупфера, диссектора и электрохирургического крючка. Если вокруг пузырного протока имеется рыхлая соединительнотканная прослойка, то ее сдвигают тупфером книзу, в сторону гепатикохоледоха. Плотные тяжи и мелкие сосуды в этой зоне захватываются и пересекаются электрокрючком. Для выполнения последующих манипуляций на пузырном протоке (наложения клипс и пересечения) его желательно освободить на протяжении 1 – 1,5 см. На выделенный пузырный проток с помощью аппликатора накладывают клипсы и затем его пересекают.
Чаще всего выделение пузырной артерии, особенно у больных с выраженной жировой клетчаткой в области печеночно-двенадцатиперстной связки, удобнее осуществлять после пересечения пузырного протока. Выделение пузырной артерии целесообразно производить с помощью электрохирургического крючка и диссектора. Диссектором обходят пузырную артерию, выделяя ее на протяжении 1 см, и накладывают клипсы.
Пересечение артерии между наложенными клипсами можно выполнить ножницами или электрохирургическим крючком, если между клипсами имеется достаточный промежуток. Вполне допустимо клипировать только проксимальную часть артерии, а ее дистальную часть или ее ветви пережигать вплотную у стенки пузыря, используя электрохирургический крючок.
Необходимость в интраоперационной холангиографии при выполнении лапароскопической холецистэктомии возникает реже, если проведено полноценное дооперационное обследование желчных путей. Основным показанием к выполнению холангиографии являются трудности в идентификации топографоанатомических взаимоотношений пузырного протока и гепатикохоледоха.
Технические детали выделения желчного пузыря из ложа печени в определенной степени зависят от особенностей анатомических взаиморасположений между этими двумя органами.
Желчный пузырь расположен в углублении на нижней поверхности печени, называемом ложем желчного пузыря. Глубина залегания пузыря в печени достаточно вариабельна. Редко он расположен глубоко в паренхиме, так, что на поверхности определяется только 1/2 или 1/3 части его нижней полуокружности; чаще всего он лежит неглубоко, а в некоторых случаях имеет даже подобие брыжейки. Между стенкой желчного пузыря и тканью печени имеется прослойка рыхлой соединительной ткани, которая, однако, в целом ряде случаев может уплотняться и истончаться в результате воспалительных процессов. В соединительнотканной прослойке ложа желчного пузыря и в брюшине, переходящей с поверхности печени на боковые стенки желчного пузыря; расположено много артериальных и венозных сосудов, из которых возможны довольно значительные кровотечения, если рассечение или тупая препаровка производятся без предварительной коагуляции.
В процессе отделения пузыря от печени его шейка и тело постепенно все более закидываются кверху, чтобы переходная зона между задней стенкой пузыря и ложем печени все время была доступна визуальному наблюдению.
При выделении желчного пузыря из ткани печени, несмотря на применение электрокоагуляции, могут возникать различной интенсивности кровотечения из области ложа, остановку которых обычно осуществляют дополнительной коагуляцией.
Извлечение желчного пузыря из брюшной полости может осуществляться через пупок или эпигастральный троакар.
ivanovv.ru
Лапароскопическая холецистэктомия – что это такое, описание операции
Ни одна операция не была так хорошо изучена в плане лапароскопии как холецистэктомия. Стоит отметить тот факт, что именно данная процедура позволила зарекомендовать малоинвазивную лапароскопию с положительной стороны. Лапароскопическая холецистэктомия быстро стала предпочтительной операцией для простого удаления желчного пузыря.
Лапароскопическая холецистэктомия уменьшает послеоперационную боль, уменьшает потребность в послеоперационном обезболивании, сокращает время пребывания в стационаре от 1 недели до 2х дней, а в некоторых странах (США, Канада, Германия, Польша и тд.) до 24 часов, и возвращает пациента к полноценной активности в течение 1 недели (после открытой холецистэктомии не менее 1го месяца). Открытая холецистэктомия выполняется через разрез 10-15см, а лапароскопическая через проколы 5-10мм, говорить о косметическом результате я думаю, не стоит. (на фото вид операционного поля после выполненной операции).

Показание к оперативному лечению
Разделим показания на два больших раздела:
1. Когда нужно оперировать, если камни в желчном пузыре не беспокоят?
- если конкремент 3см. и более,
- деформированный, склерозированный желчный пузырь в следствии наличия хронического воспалительного процесса вызванного камнем,
- нефункционирующий желчный пузырь,
- кальцификация желчного пузыря,
- образование слизистой (паренхиматозный полип) желчного пузыря более 10 мм,
- повреждение стенки пузыря конкрементом,
- пациентам, страдающим ожирением с наличием в анамнезе хронического холецистита (без камней) которым планируется выполнение
- бариотрической операции показано удаление пузыря во время данной манипуляции.
2. Если камни желчного пузыря доставляют дискомфорт
Наиболее распространённым показанием к лапароскопической холецистэктомии является желчная колика вызванная камнями, подтвержденная на УЗИ (обострение холецистита, приступ желчной колики) Если диагноз острого холецистита поставлен в течении 72 часов, то он должен быть прооперирован лапароскопически. После данного промежутка времени воспалительные изменения распространяются на близлежащие ткани и шанс того, что лапароскопическая операция перейдёт в открытую возрастает до 25%, а для хирургии это очень высокий процент.
Что стоит отнести к тяжелым случаям?
Холедохолитиаз – наличие камней в основном желчном протоке (холедох). Самостоятельное образование камней в основном желчном протоке (холедохе) или внутрипеченочных желчных протоках встречаются крайне редко, а камни попадают в него из желчного пузыря. Разумно будет предположить, что вовремя оперированный желчный пузырь поможет Вам избежать данной патологии. Если в желчном пузыре много мелких камней, то есть вероятность, что во время операции они могут попасть в основной желчный проток и привести к желтухе, поэтому после операции мы рекомендуем выполнить УЗИ контроль.
Есть несколько вариантов:
- Предоперационное ЭРХПГ с сфинктеротомией,
- Послеоперационный ЭРХПГ с сфинктеротомией (под операцией подразумевается лапароскопическая холецистэктомия).
Синдром, описанный аргентинским хирургом Мириззи
Это случаи сдавление основного желчного протока конкрементом, находящимся в желчном пузыре, что приводит к формированию хода между пузырём и холедохом. При наличии данной ситуации выполняется конверсия из лапароскопии в открытую операцию. Диагностировать эту патологию на до госпитальном этапе получается крайне редко. Данный синдром встречается не часто, но требует выполнения сложной реконструктивной операции на желчновыводящих протоках.
Гангрена желчного пузыря – это крайняя степень запущенного воспаления с некротизированием стенок пузыря, выполнить лапароскопию в данном случаи сложно.
Рак желчного пузыря требует индивидуального подхода, и объём операции зависит от размера образования, вовлечение в процесс окружающих тканей, гистологического заключения.
После операции все удаленные желчные пузыри направляются на гистологическое исследование. Рак пузыря может стать случайной находкой. Частота заболевания широко варьирует и попадает в диапазон от 0,3% до 5,0%. После подтверждения диагноза пациенту необходима консультация врача онколога для определения дальнейшей тактики лечения.
Холецистэктомия у беременных
Желчная колика или неосложненный холецистит у беременной пациентки ведется предпочтительно консервативными методами (антибиотикотерапия, противовоспалительная, противорвотная, спазмолитическая терапия). При отсутствии положительной динамики или при частых обострениях холецистита пациентки показано оперативное лечение. Операция выбора в данной ситуации лапароскопическая холецистэктомия. Второй триместр считается самым безопасным для данного оперативного вмешательства.
Противопоказания
Абсолютные противопоказания к лапароскопической холецистэктомии:
- Непереносимость общей анестезии,
- Неконтролируемые коагулопатии (патология свертывающей системы кровообращения),
- Больным с тяжелой обструктивной болезнью легких или застойной сердечной недостаточности (например, сердечная фракция выброса менее 20%),
- Рак желчного пузыря следует рассматривать как противопоказание для лапароскопической холецистэктомии. Если рак желчного пузыря диагностируется во время операции, то должна быть выполнена конверсия в открытую операцию.
До недавнешнего времени противопоказаний к лапароскопии было гораздо больше, но многочисленные мастер классы и исследования позволили ограничиться лишь вышеперечисленными.
Подготовка к операции
До недавнешнего времени противопоказаний к лапароскопии было гораздо больше, но многочисленные мастер классы и исследования позволили ограничиться лишь вышеперечисленными.
- УЗИ ОБП для подтверждения диагноза.
- ЭКГ для исключения нарушений ритма, ишемий миокарда.
- ЭГДС для исключения патологии со стороны верхних отделов пищеварительного тракта.
- Осмотр пациента терапевтом, сбор подробного анамнеза у пациента (какие принимает препараты, наличие аллергии, чем болел, какие были оперативные вмешательства на органах брюшной полости и тд.)
- Обще клинические анализы ОАК, ОАМ, БАК, коагулограмма.
- Осмотр врача анестезиолога.
- Для снижения риска тромбооброзования пациент должен приобрести средства для эластической компрессии голеней во время операции и в раннем послеоперационном периоде (компрессионный трикотаж 2кл компрессии, эластические бинты).
- Приём пищи запрещен за 6 часов до операции, воды за 2 часа до операции.
- Вечером на кануне операции с целью тромбопрофилактики вводят препараты низкомолекулярных гепаринов.
- За 1 час до операции вводит антибиотик широкого спектра действия, седативные препараты.
Ход операции
Отметим основные этапы:
- Установка троакаров (разрезы 10-5мм) количество может быть от 1го до 4х. Все зависит от клиники, в которой выполняется операция, ее техническое оснащение и уровень квалификации оперирующего хирурга.
- Далее идет создание карбоксиперитонеума (нагнетание СО2 для создания объёма необходимого для работы в брюшной полости).
- Осмотр брюшной полости.
- Визуализация и мобилизация желчного пузыря.
- После обработки шейки желчного пузыря идёт дифференцировка пузырного протока и его артерии с последующим клипированием.
- Далее пузырь выделяется из ложа от шейки.
- После выполняется осмотр места операции, дополнительная коагуляция подозрительных участков.
- Пузырь удаляется из брюшной полости через разрез над пупком.
- Убирают газ из брюшной полости, удаляют троакары, зашивают послеоперационные раны.
Лапароскопическая холецистэктомия остается одной из самых безопасных операций, со смертностью 0.22-0.4%. Процент послеоперационных осложнений 5%.
К послеоперационным осложнениям относятся:
- Нагноение послеоперационных ран.
- Послеоперационная грыжа (чаще всего над пупком).
- Тромбозы, тромбофлебиты.
- Ятрогенные повреждения.
- Панкреатиты, гепатиты (смешанного генеза)
- Лигатурные свищи.
В публикациях зарубежных коллег (США, Нидерланды, Германия и тд.) можно встретить более высокий процент осложнений, это объясняется тем, что они включают в этот список любые отклонения от нормы. В отечественной медицине это будет расценено как вариант нормы.

Послеоперационный период
- После операции пациент первые часы находится в условиях реанимационного отделения с постоянным аппаратным мониторингом сердечной деятельности и спонтанного дыхания, данное мероприятие характерно для всех лапароскопических операций.
- Через 2-3 часа прооперированный пациент переводится в хирургический стационар в общую палату.
- Через 6 часов пациенту разрешается вставать (под контролем медицинского персонала).
- При удовлетворительном состоянии, при отсутствии тошноты и рвоты пациенту разрешено пить воду маленькими глотками не более 200мл до конца дня.
- Компрессионный трикотаж рекомендовано снимать на следующие сутки, после активизации пациента.
Как жить без желчного пузыря?
Международная статистика утверждает, что 95% пациентов после холецистэктомии чувствуют себя, так же как и до операции, за одним исключением – приступов болей в правом подреберьи больше нет.
Больше информации по послеоперационному периоду Вы сможете посмотреть тут.
[media=//www.youtube.com/watch?v=N_YcxLfIm_c]
lapadoc.ru
