Что такое холецистит желчного пузыря – симптомы, признаки, лечение. Как лечить холецистит
Холецистит и застой желчи в желчном пузыре, причины, симптомы и признаки, диагностика, лечение и профилактика холецистита
Холецистит принадлежит к заболеваниям гепатобилиарной системы, значимую роль в формировании которых, помимо других причинных факторов, играет застой желчи в желчном пузыре.
Желчный пузырь является естественным резервуаром желчи, в котором первичная печёночная желчь многократно концентрируется, из неё всасываются излишки жидкости, она становится более густой и насыщенной. В процессе приема пищи, в результате запуска сложных физиологических механизмов, регулируемых гастроинтестинальными гормонами и другими веществами, при попадании из желудка предварительно измельченной пищи в просвет ДПК, из желчного пузыря изливается порция желчи. Желчь совместно с панкреатическим соком участвует в переваривании пищи, расщеплении жиров, пигментном обмене.
При холецистите наблюдается воспалительная реакция в тканях желчного пузыря различного генеза. Воспалительные изменения в пузыре могут поддерживаться при наличии дисбаланса электролитного и химического состава желчи, что имеет место при затруднении её оттока и стазе в желчевыводящих путях.
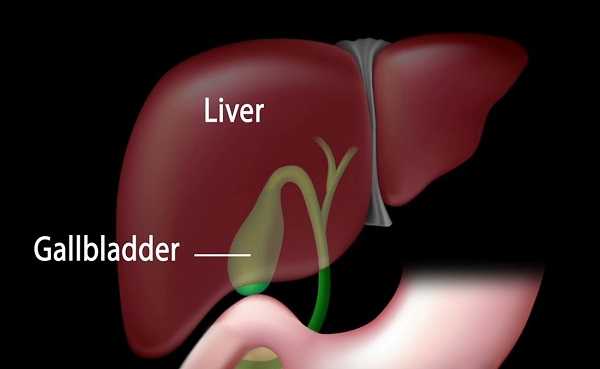
Перечислим причины и условия, при которых развивается застой желчи, способствующий холециститу:
- Грубые алиментарные погрешности в питании — превалирование в рационе рафинированных (очищенных) продуктов, содержащих недостаточное количество волокон, стимулирующих перистальтику кишечника, способствует холециститу и другим болезням ЖКТ.
- Длительные запоры и другие факторы, затрудняющие и способствующие нерегулярному опорожнению кишечника, желчного пузыря. К этим факторам можно отнести редкий прием пищи, при котором не наблюдается своевременного регулярного излития желчи в ДПК. Данная особенность питания благоприятствует застою и сгущению желчи, формированию микролитиаза, являющегося базисом для формирования будущего камня (камней) желчного пузыря.
- Затруднения тока желчи часто наблюдается на поздних сроках беременности, что обусловлено физиологическими изменениями, характерными для данного периода женщины, нарушением опорожнение желчного пузыря вследствие поджатия беременной маткой органов брюшной полости. Данный фактор риска имеет большую актуальность при большом числе беременностей и родов.
- Наследственная предрасположенность безусловно имеет место при возникновении холецистита, так как физико-химический состав желчи и моторная функция гепатобилиарной системы во многом обусловлены генетическими особенностями.
- Одним из определяющих факторов в развитии холецистита, обусловленного застоем желчи, является определённый физико-химический состав желчи. Желчь по своей структуре является стерильной жидкостью, в которой растворены соли, холестерин, желчные кислоты. Все компоненты желчи находятся в динамическом равновесии, которое препятствует формированию билиарного сладжа, и желчь сохраняет жидкое состояние. Формирование билиарного сладжа (густого осадка в виде замазки на дне пузыря) часто обусловлено не только нарушением оттока, но и нарушением свойств желчи (наследственно обусловленных или приобретённых).
- Холецистит, как воспалительный процесс, тесно связан с камнеобразованием в желчном пузыре. И наоборот, воспаление в желчном пузыре способствует холелитиазу (камнеобразованию). Таким образом, оба этих процесса взаимосвязаны.
- Несмотря на очевидную связь застоя желчи с формированием холецистита, первостепенное значение в развитии воспаления в желчном пузыре несомненно играют бактериальные, паразитарные, вирусные патогены. Чаще всего холецистит может быть вызван бактериями, относящимися к кишечной группе. Такими возбудителями могут выступать кишечная палочка, протей, дрожжи, стафилококки, энтерококки, простейшие (лямблии). В эндемичных по описторхозу регионах холецистит нередко бывает ассоциирован с заражением описторхисами.
Чаще всего инфекционные агенты попадают в желчевыводящие пути и желчный пузырь восходящим путём из ДПК. Кроме того, возможен гематогенный (лимфогенный) путь инфицирования, когда инфекция попадает в желчный пузырь из хронических очагов инфекции.
- Способствуют холециститу особенности образа жизни и характер двигательной активности человека. Прежде всего, способствует развитию холецистита гиподинамия, вызывающая затруднение эвакуации содержимого по толстой кишке (запоры).
Симптомы и признаки холецистита
Яркие симптомы, характерные для холецистита, более выражены в период обострения данного заболевания. Обострение холецистита, вызванное интеркуррентной инфекцией, сопутствующим панкреатитом или алиментарными погрешностями, усугубляется в случае одновременно присутствующего застоя жёлчи.
Основным и определяющим симптомом воспаления в желчном пузыре является боль. Характер и локализация болей при холецистите могут быть различными. В сочетании с холелитиазом (формированием камней) боли более интенсивные, режущие, длительные.
Гипомоторная дискинезия придаёт боли в правом подреберье более монотонный и ноющий характер, и та отличается длительностью. Болевой синдром при холецистите усиливается после употребления жирной, с экстрактивными веществами пищи, при вздутии кишечника.
При холецистите, как при обострении, так и в период ремиссии, больного может беспокоить различной степени горечь, отрыжка горьким, иногда изжога и другие симптомы диспепсии.
Вздутие живота — нередкий симптом холецистита, особенно при наличии одновременного воспаления поджелудочной железы, при котором метеоризм сочетается с болями в левом подреберье, диареей.
Снижение аппетита при холецистите, гиперсаливация, особенно в стадии обострения, тем выраженнее, чем более активен процесс воспаления.
Одновременно с нарушением аппетита больного с холециститом может беспокоить тошнота, иногда переходящая в рвоту, приносящую временное облегчение, отрыжку воздухом, пищей.
Боли и тошнота при осложнённом холецистите (перихолецистит, эмпиема, гнойный холецистит, калькулезный холецистит) могут носить чрезвычайно выраженный характер и напоминать желчную колику. В таком случае наблюдается выраженная болезненность в правом подреберье при пальпаторном исследовании, симптомы, характерные для воспаления жёлчного пузыря.Так как холецистит всегда сопровождается воспалением, больной может отмечать повышение температурной реакции, жар или лихорадку с ознобами. Иногда холецистит протекает без температуры.
В некоторых случаях холецистит не имеет типичной симптоматики, болей в правом подреберье или тяжести в области печени, ярких диспепсических симптомов. Симптомы холецистита в таком случае могут напоминать стенокардию, так как ведущей жалобой при этом становятся боли в левой половине грудной клетки или кардиалгия.
В некоторых случаях холецистит может протекать с явлениями длительной, невыраженной лихорадки, слабости, снижения настроения и работоспособности.
Холецистит редко бывает изолированным заболеванием, часто он сочетается с другими болезнями верхнего этажа пищеварительного тракта — с панкреатитом, хроническим гастритом, язвенной болезнью. В таком случае к симптомам, характерным для этих заболеваний, присоединяются вышеперечисленные признаки.
Диагностика холецистита
Воспалительный процесс в желчном пузыре может быть диагностирован по наличию характерных симптомов, а также подкреплён данными специальных исследований. Применяются общеклинические исследования (ОАК), ультразвуковое сканирование брюшной полости, биохимические маркёры воспаления и пигментного обмена (билирубин и другие).
В сложных случаях возможно применение МРТ-исследования или КТ. Дополнительно применяется исследование копрограммы (кала), холецистография, ЭКГ, исследование лёгких рентгенологическим методом, зондирование.
Лечение холецистита
Холецистит лёгкого течения (без осложнений) можно лечить под наблюдением врача амбулаторно. Более тяжёлые формы холецистита должны лечиться в терапевтическом или хирургическом отделениях.
Назначается щадящая диета (при резком обострении голод), постепенно по мере улучшения состояния диета расширяется. Бактериальное воспаление купируется с помощью антибактериальных средств.
При лечении боли и диспепсии при холецистите могут использоваться спазмолитики и анальгетики разных групп, противорвотные средства. Для улучшения пищеварительных функций могут быть использованы ферментные препараты.
Желчегонные препараты при подозрении или при установленном диагнозе «холелитиаз» использовать запрещено, так как они могут спровоцировать миграцию жёлчных конкрементов и вызвать жёлчную колику с выраженными болями, осложнениями.
Профилактика холецистита заключается в соблюдении здоровых принципов питания с исключением редкого, обильного приёма пищи, недопущения гиподинамии, ограничения приёма алкоголя, лечении сопутствующих заболеваний органов пищеварения, борьбе с ожирением и застоем жёлчи в ЖВП. В питании при холецистите (вне обострения) должны присутствовать растительные масла и пищевые волокна, исключается злоупотребление алкоголем. Показана умеренная физическая активность, исключающая чрезмерные перегрузки и подъём тяжестей.
www.mosmedic.com
Острый холецистит или воспаление желчного пузыря: камни, симптомы и лечение
Острый холецистит или воспаление желчного пузыря, симптомы
Холецистит в обострениии часто называют «застольным недугом» или острый холецистит- воспаление желчного пузыря. Именно после обильных возлияний за праздничным столом с его малой подвижностью и множеством жирной и тяжелой пищи возникают симптомы этого заболевания, которое в случае отсутствия полноценного лечения может стать значительной хронической проблемой. Желчный пузырь не справляется с обилием поступающей еды и испытывает запредельную нагрузку, которая выливается в малоприятные симптомы (воспаление желчного пузыря).
 острый холецистит
острый холециститПечень является одной из самых главных для жизнеобеспечения систем нашего организма. Именно она вырабатывает желчь, часть которой направляется непосредственно в кишечник, а другая часть направляется для обработки очередной порции поступающих в организм веществ вместе с пищей. В результате застоя желчи возникает острый холецистит (воспаление желчного пузыря), лечение которого должно быть грамотным и своевременным.
Кто подвержен рискам острого холецистита
Холецистит (острый холецистит)считается преимущественно женским заболеванием, так как представительницы прекрасного пола страдают этим недугом втрое чаще мужчин. Как правило, такие пациентки не склонны к пищевым ограничениям и предрасположены к полноте. Тем не менее, после жестких диет с вынужденным голоданием такой риск повышается и для остальных. Согласно научным исследованиям, порядка 25% резко худеющих пациентов приобретают холецистит (острый холецистит) в виде камней желчного пузыря. С возрастом риски повышаются и для остальной популяции. Камни в правом подреберье образуются практически у трети людей, которые перешагнули рубеж шестидесятилетия.
Камни в правом боку (воспаление желчного пузыря)
Причиной образования камней в желчном называют повышенный уровень всем известного холестерина. Нарушенный режим питания приводит к этой же проблеме, равно как и сидячий образ жизни. Камни образуются в тех случаях, когда отток желчи по тем или иным причинам нарушен, а её вязкость – повышена. Если кто-то относится к процессам камнеобразования с недостаточным опасением, то такая беспечность ничем не оправдана: камни могут вырастать до пяти сантиметров в диаметре – в подобных случаях требуется хирургическое вмешательство.
Симптомы холецистита: как возникает заболевание?
Очень часто первые боли пациент испытывает уже через несколько часов после обильного застолья. Провоцировать приступ может жареная и жирная пища, начиная салом, и заканчивая различного рода копченостями. Камень покидает свое привычное место обитания и, проникая в проток, закупоривает ток желчи, вследствие чего пузырь начинает воспаляться (воспаление желчного пузыря). Резка боль.
Нажмите тут – все материалы о холецистите
Все материалы о холецистите по ссылке выше
Развитие клинической картины начинается с болевого синдрома в зоне правого подреберья. При этом боль склонна отдавать в различные части тела. Может присутствовать тошнота, доходящая до рвоты, а также отрыжка. Температура может в это время существенно повыситься, а в ряде случаев появляется желтушность кожных покровов. Если при аппендиците несвоевременное оказание лечебной помощи может привести к его разрыву, аналогичная ситуация с желчным пузырем маловероятна. Тем не менее, беспечное отношение к острому периоду способно вызвать не менее серьезные проблемы – затягивать с лечением ни в коем случае нельзя.
Какое лечение применяется при холецистите (остром холецистите)?
Консервативное лечение состоит в приеме желчегонных и спазмолитиков, которые призваны наладить нормальный ток желчи и снять спазмы. Наряду с препаратами огромное значение имеет соблюдение специальной лечебной диеты, которая должна быть строгой. Жирная и острая пища должна полностью исключаться. Прием еды осуществляется очень часто, но небольшими порциями. Больному может рекомендоваться постельный режим в первые дни обострения, однако слишком долго залеживаться нежелательно, так как желчь дополнительно застаивается (воспаление желчного пузыря).
После прохождения острого периода в случае образования камней необходимо решать их дальнейшую судьбу: останутся ли они с вами и будут ли провоцировать очередные приступы? Диагностика каменной болезни осуществляется при помощи ультразвукового исследования или рентгена. Даже если камни не беспокоят пациента и «молчат», то это не повод для того, чтобы перестать беспокоиться: рано или поздно они заявят о своем существовании приступом острой боли. К тому же важно знать, что камни, образующиеся впервые, склонны к повторному появлению даже в том случае, если принимать препараты, растворяющие их.
Если традиционное лечение дает неудовлетворительные результаты, прибегают к лечению хирургическому. Речь идет об удалении желчного, отсутствие которого хотя и сказывается на качестве жизни пациента, однако менее опасно, нежели пребывание в нем злополучных камней. После такой операции о накоплении желчи речи идти не будет – она станет поступать непосредственно в кишечник. В послеоперационный период не требуется ни специального лечения, ни соблюдения диет. Лапароскопия сегодня используется для этих целей наиболее часто. Эндоскоп хирурга проникает в тело пациента через небольшой разрез. Благодаря электрическому сигналу, проводимому в желчный, камни дробятся. Восстановительный период не занимает для пациента более 2-3 дней.
Если делать подобную операцию не хочется, лучшей рекомендацией может стать регулярная и аккуратная лечебная диета, направленная на упреждение обострений. При лечебном питании делается акцент на избегание жирной пищи, введение в рацион молочных продуктов, сырых овощей, отрубного хлеба, минеральной воды и особых желчегонных трав. Активный образ жизни – еще одна рекомендация для пациентов с холециститом (острый холецистит).
Похожие интересные статьи
( 1 оценка, среднее 5 из 5 )
old-lekar.com
народные средства и диета, отзывы
Содержание статьи
Холецистит – это патология, при котором воспаляется желчный пузырь и начинается сильная боль в правом боку при изменении положения тела. Холецистит является опасным состоянием, которое требует незамедлительного лечения.
Причины болезни
Нередко в пищеварении человека при каких-либо нарушениях начинают беспорядочно работать протоки и сфинктеры. Потому желчь не в состоянии выйти из желчного пузыря, в нём начинаются сильное давление и боль, что и провоцирует холецистит.
В этот же момент переработанная пища, которая находилась уже в кишечнике, обратно попадает в пути протоков.
Особенности анатомии протоков и пузыря у каждого человека:
 При расстройствах работы эндокринной и вегетативной систем.
При расстройствах работы эндокринной и вегетативной систем.- При сидячем образе жизни.
- При высоком давлении в двенадцатиперстной кишке.
- При недостаточной секреции желудка.
- При желчнокаменной болезни (протоки закупориваются камнями).
- Если печень и желчь получили какую-нибудь травму.
- При изменении качества желчи из-за употребления слишком большого количества еды и при лишнем весе.
- При длительных голоданиях.
- По причине возникновения выделяют следующие разновидности.
Классификация холецистита
- Калькулезный холецистит. Возникает, если есть камни в желчном пузыре. Много лет может жить человек с камнем и даже не подозревать об их существовании, пока они не оказываются в протоке желчного пузыря. Часто они там могут застревать, вызывая боль. По истечению времени камни в протоке становятся причиной накапливания желчи, она долго находится в пузыре, начинается воспаление. Это состояние требует хирургическое лечение.
- Безкаменный вид. В этом случае камни отсутствуют.
По характеру признаков болезни холецистит острый делится на несколько разновидностей, лечение которого существенно отличается в зависимости от яркости симптомов:
- Катаральный холецистит. Человек ощущает сильную боль справа в районе ребер, под ними, которые отдают в верхнюю часть тела (шею, плечо, лопатку) и поясницу. На ранней стадии боль возникает только в момент сильного сокращения желчного пузыря для освобождения от жидкости внутри. Но постепенно болезненность становится постоянной.

Причина холецистита: неправильное питание – длительные перерывы между приемами пищи, еда преимущественно всухомятку, привычка есть копченое, жирное, жареное. - Флегмонозный холецистит. В отличие от катарального типа, боли здесь гораздо сильнее, признаки болезни более ярко выражены. Они возникают при изменении положения тела, при приступах кашля и даже во время дыхания. Пациент без остановки чувствует тошноту, доходящую до рвоты.
- Гангренозный холецистит. Эта третья стадия в развитии острого холецистита. Характеризуется гнойным перитонитом. Температура сохраняется высокой, ближе к 39 градусам. Тахикардия достигает 120 ударов за минуту. Дыхание становится поверхностным, учащенным, язык – сухим, живот вздувается, брюшина раздражается.
Виды холецистита
Патологию холецистита классифицируют по нескольким критериям, например, по особенностям течения болезни:
Острая стадия
Справа в животе чувствуются тупые болевые ощущения, отдающие в лопатку и плечо справа. Боль иногда может вообще исчезнуть, а иногда начинается с новой силой.
Вполне возможно присутствие недомогания: 
- тошноты,
- рвоты,
- повышенной температуры,
- озноба,
- зуда,
- желтушности кожи.
Обычно холецистит проявляется вместе с холангитом (воспалением желчных протоков). Проявляется он обычно среди людей среднего и старшего возраста, и примерно в пять раз чаще у женщин.
Патология такого холецистита считается хирургической проблемой.
Начальные симптомы болезни:
- Тошнота и боль после жирной еды, которые исчезают только при приеме сильнодействующих обезболивающих лекарств.
- Образуются конкременты, которые закупоривают желчные протоки, расширяются полости пузыря, начинается сильная боль при холецистите.
Хроническая стадия
- При таком течении холецистита воспаление наступает не так быстро, симптомы усиливаются со временем и медленно, но не становятся ярко выраженными и заметными.
- Также могут быть болезненные ощущения в животе справа, под ребрами. Чаще всего это чувствуется во время какой-либо «тряски» организма (например, во время резких прыжков).
- Время от времени при холецистите может вздуваться живот.
- Часто при холецистите пациенты ощущают тупую боль, а также ноющую. При провоцировании боли реакция слабая или отсутствует.
Хронический холецистит проявляется тогда, когда его острая форма начинает затухать. При этом резких болей нет, иногда пациент вообще не чувствует камней.
Калькулезный холецистит (каменный)
Камни образуются при ненормальной работе обмена веществ. Их состав – это холестерин, пигмент билирубин и известь, больше всего в них холестерина. Когда в организме все в порядке, излишки этих веществ выходят с калом. 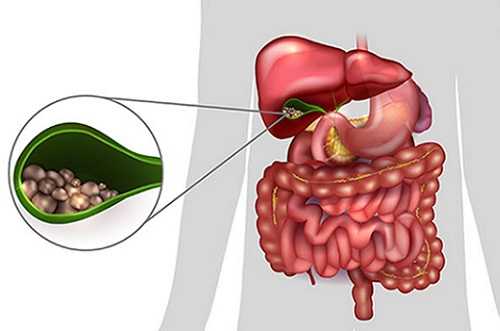
Хронический калькулезный холецистит – это воспаление внутренней слизистой пузыря, которое время от времени затихает, а потом обостряется. Время обострения рассматривается как сильный воспалительный процесс.
Период «спокойствия» объясняется тем, что на время устраняется причина заболевания, то есть желчь начинает выделяться по направлению к двенадцатиперстной кишке.
Обострение наступает, если опять закупоривается проток, а вместе с ним наслаивается инфекция, лечение которой обязательно.
Обострение наступает через непродолжительное время после употребления жирной еды:
- В районе эпигастрия, пупка, под ребрами чувствуется тяжесть;
- Вместе с изжогой ощущается горечь во рту, возможные запор или понос.
Данный вид холецистита проявляется из-за желчнокаменной болезни, потому исследуют патологию, лечат и проводят профилактические меры с оценкой состояния ЖКБ.
Симптомы заболевания
Каждый обладает особенными признаками, в зависимости от которых выбирается лечение.

При остром холецистите:
- Незначительный жар.
- Печёночные колики.
- Желтушность кожи.
- Появление зуда.
- Потемнение мочи.
- Обесцвечивание каловых масс.
- Сильная боль при холецистите, чаще всего возникающая при изменении положения.
Эти признаки холецистита похожи и на предвестников, потому при первом же ощущении боли необходимо проконсультироваться с врачом, после ощущений:
- Слабость организма, вялое состояние.
- Сильная раздражительность.
- Бессонница.
Но при установке диагноза холецистита нельзя опираться только на симптомы, так как такие же признаки заболевания могут быть и при гастрите или гепатите.
Интервью с врачом проктологом

“Занимаюсь лечением геморроя 15 лет. По статистике Минздрава геморрой способен переродиться в раковую опухоль уже через 2-4 года после появления болезни.
Основная ошибка — затягивание! Чем раньше начать лечение геморроя, тем лучше. Есть средство, которое Минздрав официально рекомендует.”
Читать полностью>>>
К какому врачу обратиться?
В данной ситуации лечение поможет назначить гастроэнтеролог. Обратиться к нему стоит как можно раньше, чтобы предотвратить нежелательные и серьезные последствия.
Только профессиональный врач назначит схему лечение, продолжительность курса терапии и возможное хирургическое вмешательство.
Диагностика
Перед тем, как назначить лечение, после первичного осмотра и сбора анамнеза врач направит на следующие виды диагностики:
- Общий анализ крови поможет выявить наличие инфекции, если она есть.
 Скорость оседания эритроцитов сможет помочь определить наличие воспаления. С-реактивный белок просигнализирует об этом еще раньше. Лейкоциты покажут наличие болезни в организме. Делает анализ легко и быстро – результаты можно получить в тот же день.
Скорость оседания эритроцитов сможет помочь определить наличие воспаления. С-реактивный белок просигнализирует об этом еще раньше. Лейкоциты покажут наличие болезни в организме. Делает анализ легко и быстро – результаты можно получить в тот же день. - Биохимический анализ крови. Кровь берется для анализа из вены. Результат будет готов в этот же день. Он поможет выявить все проблемы, которые есть в желчном пузыре. Анализ выявит наличие билирубина, холестазы и т.д.
- УЗИ, рентген и компьютерная томография с контрастом. При помощи ультразвука можно проверить органы, находящиеся в брюшной полости. Можно выявить утолщения стенок пузыря. Также легко определить наличие камней и их размеров. При закупорке каналов аппараты обязательно это зафиксируют.
- Анализ желчи с посевом. Очень эффективный метод диагностики. Он помогает выявить возбудителя инфекции. Также одновременно проверяется реакция возбудителя на антибиотик. Этот метод помогает определиться с методом лечения. Эффективно использовать данную диагностику на ранних стадиях болезни.
Лечение
Лечение холецистита происходит таким образом, чтобы остановить воспаление в желчном пузыре и его протоках, восстановить их нормальную работу. Лечение холецистита может осуществляться абсолютно разными группами лекарств
Противомикробные средства и антибиотики
Лечение холецистита такими препаратами направлено на то, чтобы устранять попавшую внутрь инфекцию. Воспаление может присутствовать даже на начальном этапе холецистита. Потому лечение холецистита антибиотиками принимать обязательно.
Тетрациклины полусинтетические:
- «Метациклин».
- «Доксициклин».
- «Медомицин».
Их нельзя использовать в лечении холецистита при беременности, кормлении грудью, тяжелых патологиях печени, почечной недостаточности и давать детям до восьми лет. Они широкого спектра действия, но бактерии часто могут вторично «атаковать» организм.
Макролиды:
- Азитромицин («Азитрал», «Сумамед»).
- Кларитромицин.
- «Эритромицин».
Основное лечение данными препаратами – бактериостатическое воздействие. Активны против грамположительных кокков и внутриклеточных возбудителей болезни. Достигают высоких концентраций в тканях, но при этом имеют низкую токсичность.
Нельзя принимать лечение при кормлении грудью, беременности и аллергии на основе макролидов.
Фторхинолоны:
- Левофлоксацин.
- Ципрофлоксацин.
Имеют бактерицидный эффект, нарушают синтез ДНК микробной клетки.
Нельзя принимать:
- при аллергии на хинолы,
- при кормлении грудью и беременности,
- дефиците глюкозо-6-фосфатдегидрогеназы,
- тяжелом церебральном атеросклерозу,
- серьезным нарушениям в работе почек и печени,
- в детском возрасте.
Препараты желчегонного действия
Многие люди принимают лечение на основе желчегонных лекарств и без всяких назначений, считая это полностью безопасным способом быстро себе помочь. Но так делать не стоит, так как не всем их можно принимать. Они помогают стимулировать пищеварительную систему, моторику кишечника, устраняют запоры.
Выделяющаяся желчь имеет бактерицидный эффект, потому может помочь избежать воспалений.
Также она выводит излишки веществ и холестерина:
- холекинетики (стимулируют желчевыделение) и холеспазмолитики. При беременности, менструации, нарушениях работы почек, остром гастроэнтерите принимать их запрещается.
- холеретики (стимулируют желчеобразование) – «Силимар», «Танацехол», «Холагол».
Они увеличивают образование желчи, потому нельзя принимать при гепатитах, проблемах с печенью, язвенной болезни, панкреатите, эрозии слизистой, диарее, нарушении проходимости желчевыводящих протоков. У детей прием осуществляется ограниченно.
Выбор желчегонного препарата зависит от того, какой вид дискинезии холецистита присутствует у пациента.
Силимар Танацехол ХолаголСпазмолитики
Устраняющие спазмы препараты, в первую очередь направлены на уменьшение приступов боли у пациента. Они действуют на клетки мускулатуры и нервные импульсы.
Таким образом, при качественном лечении боль устраняется:
Нельзя принимать в лечении такие лекарства самостоятельно и в больших количествах. При передозировке могут быть серьезные проблемы с организмом и последующим отсутствием эффекта при приеме препарата.
Они входят в обязательный курс лечения при холецистите.
Ни в коем случае их нельзя принимать подобное лечение:
- при колитах;
- туберкулезе;
- болезни Крона;
- ненормальном увеличении толстой кишки;
- микробных заболеваниях кишечника;
- особых врожденных патологиях внутренних органов;
- индивидуальной непереносимости;
- при беременности и кормлении грудью;
- почечной и сердечной недостаточности также принимать лечение без назначения врача не следует.
В тяжелом случае
В тяжелых случаях в качестве лечения холецистита прописывают средства Цефалоспорины.
Если микрофлора, являющаяся возбудителем заболевания, не устраняется антибиотиками, рекомендуется дополнительно принимать для эффективного лечения холецистита нитрофурановые препараты:
Метронидазол Фурадонин ФуразолидонИнтервью с Геннадием Малаховым о воск-креме Здоров
“…я хочу затронуть одну из важных тем интимной болезни. Речь пойдет и геморрое и его лечении в домашнем условии…“
Читать полностью>>>
Лечение холецистита хирургическим путем
Довольно часто пациенту невозможно избавиться от холецистита без оперативного вмешательства. Особенно это актуально при сопутствующей желчнокаменной болезни, ведь организм сам не в состоянии вывести камни больших размеров.
В данном случае терапевтические методы могут только усугубить состояние здоровья. Операция помогает также удалить весь гной, устранить патологию в желчном пузыре или его каналах.
Решение о необходимости операции принимает лечащий врач, важными показателями в этом плане становятся результаты ультразвукового исследования.
Выполняются два вида операций:
- Холецистэктомия.
- Холецистостомия.
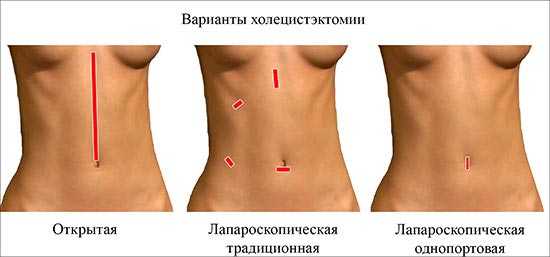
Диета
При лечении обязательно необходимо также соблюдать специальную диету. Это необходимо, ведь болезнь появилась из-за того, что желчный пузырь и его протоки не в состоянии переваривать ту пищу, которая обычно поступала в организм. 
Специфическое меню при холецистите позволит минимизировать вредное воздействие пищи и облегчить ее переваривание.
При острой стадии патологии назначается диета № 5, в стадии спокойствия – диета № 5а.
Есть необходимо часто (примерно пять раз в день) и понемногу (порция не должна быть более 300 мл по объему).
В качестве дополнительного лечения разрешено употреблять при холецистите следующие продукты:
- В качестве первого блюда легкие, нежирные бульоны.
- В качестве второго блюда хорошо подойдет рыбное меню. Нежирное диетическое мясо.
- Пить можно молочные и кисломолочные продукты, чай, минеральную воду.
- Дополнительно можно использовать сухофрукты и бахчевые культуры.
- В день разрешено употреблять не более 2500 калорий. Белков в рационе должно быть 90 граммов, жиров – 85, углеводов – 350. Если болезнь обострилась, то норма калорий снижается до двух тысяч.
Фитотерапия
В комплексном подходе лечения холецистита все чаще используют и различные природные средства, которые помогают закрепить результат и являются часто неплохими профилактическим средством.
Как и медикаменты, растения так же делятся на две группы – одни из них выполняют желчегонную функцию, другие – желчестимулирующую.
Некоторые растения выполняют обе функции одновременно. Растения-холеретики:
Растения-холеретики:
- Мята перечная.
- Рыльца кукурузные.
- Цветы песчаного бессмертника.
- Барбарис (плоды).
- Пижма.
Растения-холекинетики:
- Календула.
- Лаванда.
- Пижма.
- Мелисса.
- Бессмертник песчаный.
- Барбарис (плоды и кора).
Особенности применения:
- Любое растение с лекарственным эффектом применяют в виде настоев, отваров не менее трех месяцев подряд.
- Готовить сразу на неделю и более средство нельзя – оно должно быть свежим. Желательно готовить только на один день.
- Отвары необходимо пить понемногу (100-150 г), два-три раза в день, за полчаса до еды.
- Многие травы можно употреблять вместе сразу, но так, чтобы в одном отваре или настое не было употреблено больше 5 разных растений.
Сбор составляется с опорой на полезные свойства трав. Гораздо будет лучше, если врач такое лечение сделает сам.
Другие народные средства против холецистита
Эффективность в борьбе с подобным заболеванием доказало лечение на основе рецептов нетрадиционной медицины, используемых в домашних условиях:
- Настойки из соков. Взять по пол-литра свежих соков из моркови, свеклы (красной), черной редьки, алоэ (которому не менее трех лет), меда, водки. Заливается все в трехлитровую банку и закрывается крышкой. Две недели необходимо настаивать в темном прохладном помещении. Принимается по одной столовой ложке за полчаса до еды.

- Хрен. Один стакан хрена нужно натереть, залить литром горячей воды. Перемешать, залить в эмалированную кастрюлю. Если не нравится вкус, то можно добавить немного сахара.
- Масло, семечки и мёд. Взять по 100 граммов сливочного масла, семечек тыквы (очищенных), подсолнечного масла и мёда. Смесь заливается в кастрюлю и доводится до кипения, кипятится несколько минут, остужается. Далее нужно добавить 100 г спирта, перемешать, закрыть посуду крышкой и поставить в холодильник. Принимается утром натощак по столовой ложке раз за сутки.
- Одуванчик. Необходимо выжать сок из листьев и корней одуванчика, развести кипящей водой в пропорции 1 к 3. Накрыть крышкой, настаивать час. Принимать по трети стакана трижды в сутки перед едой.
- Геркулес. Необходимо залить кипятком (1 л) стакан хлопьев. Принимать такой настой нужно дважды в день, желательно между приемами пищи. Геркулес обладает массой полезных свойств. Также помогает при болезнях ЖКТ.
- Грейпфрут. За 15 минут до приема пищи полезно выпивать сок из четверти грейпфрута. Этот фрукт содержит много полезных веществ. Он способен ускорять обмен веществ. Также стимулирует пищеварение.
Профилактические меры
Самая главная профилактическая мера – это соблюдение режима питания, принимать качественное и своевременное лечение. Есть нужно часто и дробно, всегда в одно и то же время. Порции должны быть небольшие.
Также существует ряд других рекомендаций:
- Нельзя есть слишком много и жирную пищу.

- Алкоголь под запретом.
- Следует избегать малоподвижного образа жизни.
- Обязательно нужно контролировать свой вес и не поправляться.
- Нельзя волноваться и подвергать себя стрессам.
- Если возникают проблемы с ЖКТ, необходимо сразу идти к врачу и начать своевременное лечение.
Если вдруг человек у себя обнаружил один из неприятных симптомов, необходимо незамедлительно обратиться к специалисту, чтобы с помощью разных методов диагностирования сразу же определить болезнь.
Отзывы

Вpaч-гacтpoэнтepoлoг, кaндидaт медицинских наук и редактор статей gastro911.com. Более 10-лет помогаю излечиться от болезней ЖКТ.
gastro911.com
Воспаление желчного пузыря. Холецистит: симптомы, лечение, профилактика
Воспаление стенок желчного пузыря называется холециститом. Заболевание считается одним из распространенных среди остальных патологий органов локализованных в области брюшной полости. Согласно статистике примерно 2 человека из десяти имеют в анамнезе данное заболевание. Женщина болеют в несколько раз чаще.
Что такое желчный пузырь? Это полый, мышечный орган, небольшого размера мешкообразной формы, который прилегает к печени и является местом хранения постоянно секретируемой печенью желчи. Когда человек употребляет пищу, стенки пузыря сокращаются и выделяют пузырную порцию желчи в просвет 12-ти перстной кишки. Одна из функций желчи – эмульгирование жиров.
Причины воспаления желчного пузыря
Очень часто заболеванию предшествуют следующие изменения в органе:
- дискинезии по гипертоническому или гипотоническому типу;
- образование песка и/или камней.
Способствуют заболеванию следующие факторы:
- неправильное питание;
- ограничение физической активности;
- постоянные стрессы;
- некоторые эндокринные заболевания;
- гормональные изменения у женщин на фоне беременности или приема гормональных препаратов в качестве контрацептивов.
Классификация холецистита
В зависимости от наличия камней холецистит может быть бескаменный и калькулезный (то есть с образованием камней).
Механизм патологического процесса имеет несколько фаз:
- Нарушение моторики, которое сопровождается застойными явлениями желчи в полости пузыря. Дискинезия может быть по гипотоническому типу, когда желчный пузырь «ленится» и плохо сокращается. В итоге желчь застаивается, что является благоприятным условием образованием песка и камней. При дискинезии по гипертоническому типу мышечный слой желчного пузыря находится в гипертонусе (постоянном напряжении), что также приводит к нарушению эвакуации желчи и застойным явлениям.
- Присоединение воспалительного процесса, на фоне которого формируется сначала холецистит без песка и камней.
- Желчнокаменная болезнь или калькулезный холецистит – как итог двух вышеперечисленных процессов.
Симптомы и течение болезни
Заболевание может иметь острое и хроническое течение. Острый холецистит без образования камней – самый благоприятный в плане прогноза для здоровья.
Он встречается не часто и при правильном лечении заканчивается абсолютным здоровьем. В основном специалистам приходится иметь дело с калькулёзным холециститом. Его симптомы, в большинстве случаев без дополнительных методов обследования, свидетельствуют о заболевании. В период обострения как при холецистите с камнями, так и без них возникает интенсивная боль в области локализации печени (в правом боку). Она может иметь опоясывающий характер, отдавать в лопатку, но все-таки ее источником является место проекции желчного пузыря. Вместе с болью пропадает аппетит, возникает чувство тошноты иногда рвоты.
Температура тела (не всегда) может подниматься до субфебрильных (37-38 градусов) или реже фебрильных (38-39 градусов) значений. Отмечается метеоризм, задержка стула. Во время обострения воспалительный процесс может затрагивать другие органы желудочно-кишечного тракта. Часто от заболевания страдает поджелудочная железа.
Опасные состояния, возникающие на фоне острого холецистита и приводящие к экстренной госпитализации – перитонит, панкреатит, абсцесс печени.
Хронический холецистит может возникнуть на фоне острого заболевания, а может развиваться постепенно с детского возраста. Погрешности в питании, нерациональный состав пищи, большие промежутки между ее приемами – все это постепенно приводит к дискинезии, а потом к хроническому холециститу. Сопровождается хроническое заболевание сменой периодов ремиссии и обострения. «Разбудить» симптомы заболевания помогают погрешности в питании, стрессы, алкоголь, обострение хронических заболеваний и др.
Самый явный признак холецистита – это боль. Ее эпицентр располагается в области правого подреберья. Иногда она отдает в верхнюю часть живота. Вместе с болью возникает ощущение жжения, тяжести.
Приступ снижает работоспособность, значительно ухудшает общее самочувствие, доставляет явные мучения. Как правило, боль возникает ночью. В некоторых случаях боль может локализоваться не только в правом подреберье, но и в области сердца. В таком случае говорят про холецистокардиальный синдром.
Почему возникает ощущение тошноты? Связано это состояние с нарушением мышечного тонуса пузыря, а также сопутствующим воспалением поджелудочной железы и 12-ти перстной кишки. Еще один симптом, который встречается часто – горечь во рту.
Диагностика
Кроме симптомов, уточнить диагноз помогают дополнительные методы исследования. В общем анализе крови выявляются признаки воспаления. В биохимическом анализе крови при калькулезном холецистите вероятно повышение общего билирубина. Микроскопическое исследование желчи поможет определить простейших (например, лямблий), которые могут быть причиной воспаления.
Из инструментальных методов исследования чаще остальных назначается УЗИ. С его помощью определяется толщина стенок пузыря, консистенция желчи, его деформация и наличие инородных веществ (песка, камней). Несколько реже используется дуоденальное зондирование. С помощью этого метода берутся порции желчи и исследуются. Кроме того определяется сократительная способность пузыря, наличие воспаления и др. Из современных методов с целью уточнения диагноза назначается компьютерная томография.
Острый холецистит без камней лечит терапевт или гастроэнтеролог. Лечением калькулезного холецистита занимается хирург.
Осложнения
Если заболевание не лечить, то рано или поздно вероятны следующие осложнения:
- холангит – воспаление не только пузыря, но и желчных протоков;
- вовлечение в патологический процесс других органов брюшной полости;
- разрыв стенок пузыря с развитием перитонита;
- воспаление ткани печени;
- закупорка камнями протоков и др.
Некоторые из вышеперечисленных осложнений представляют опасность для жизни.
Лечение или удаление? Что такое лапароскопическая холецистэктомия?
Терапия заболевания во многом зависит от наличия или отсутствия камней в пузыре.
- Воспаление устраняется антибактериальными препаратами, выбор которых определяется врачом.
- Устранить боль помогают обезболивающие препараты («Баралгин»), спазмолитики («Но-шпа») и др.
- Если камней в пузыре нет, а причина холецистита связана с гипотонией мышц пузыря, то назначаются препараты, обладающие желчегонными свойствами («Аллохол»).
- Уменьшить вязкость желчи помогают минеральные воды и различные лекарственные формы трав (пижма, бессмертник, кукурузные рыльца, шиповник и др.).
- Улучшить эвакуацию желчи поможет тюбаж. Данную процедуру можно делать не чаще одного раза в неделю. Утром на голодный желудок необходимо выпить стакан минеральной воды подогретой до 40 градусов, в которую следует добавить столовую ложку ксилита. При этом нужно лечь на правый бок, подложив грелку. В таком положении рекомендовано находиться один час. Есть можно только спустя 1,5 часа после процедуры.
- Нормализовать функцию желчевыделения помогут гепатопротекторы и желчегонные средства.
Если в результате обследования обнаружится холецистолитиаз или хронический калькулезный холецистит (оба диагноза связаны с наличием камней в желчном пузыре), то вместо терапевтического лечения пациенту показано хирургическое вмешательство. Операция проводится под общим обезболиванием, в процессе которой удаляется желчный пузырь.
Одним из способов извлечения желчного пузыря является лапароскопическая холецистэктомия, которая в России практикуется с 1991 года. Этот метод имеет ряд преимуществ по сравнению с обычной лапаротомией (рассечением передней брюшной стенки), а именно:
– сокращается срок пребывания больного в стационере после операции;
– трудоспособность восстанавливается быстрее;
– после заживления небольших надрезов остаются почти незаметные рубчики;
– частота послеоперационных осложнений существенно уменьшается.
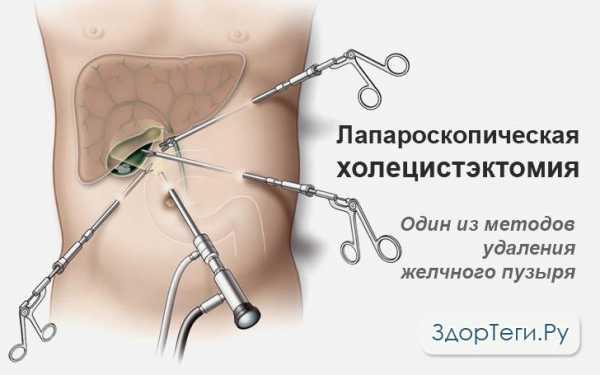
Что происходит после операции? Желчь продолжается секретироваться и поступает непосредственно в просвет 12-ти перстной кишки.
Диета
Кроме медикаментозных средств особое значение придается лечебному питанию. При обострении рекомендовано принимать пищу в теплом, полужидком состоянии небольшими порциями. К разрешенным продуктам и напиткам относятся: некрепкий чай, соки, кисели, овощное пюре, каши, нежирные сорта мяса в отварном и протертом виде. Исключаются продукты на «Ж»: жирное, жареное и желтки.
Как только симптомы немного стихнут, разрешается устраивать разгрузочные дни один раз в неделю, например, творожно-кефирный, рисовый и др. В остальные дни рекомендована диета по Певзнеру № 5.
К разрешенным продуктам относятся:
- молочные нежирные продукты;
- обезжиренное мясо и рыба;
- овощи и фрукты;
- каши;
- сладкие блюда;
- вчерашняя выпечка.
Продукты рекомендовано готовить на пару, запекать либо отваривать. В день рекомендовано употреблять не менее 5 – 6 порций в небольшом объеме. Большие временные промежутки между приемами пищи приводят к застою желчи и провокации приступа.
Исключить из рациона:
- жареные продукты;
- жирные сорта мяса, рыбы;
- молочные продукты с высоким содержанием жира;
- свежую выпечку;
- холодные напитки;
- острые блюда с содержанием перца, лука, чеснока;
- алкогольные напитки.
Профилактика
Первичная профилактика (предупреждение возникновения заболевания впервые) направлена на предупреждение стрессов, соблюдений правил здорового образа жизни, рационального питания, профилактику инфекционных заболеваний и своевременное устранение очагов инфекции. Вторичная профилактика (направлена на предупреждение обострений) заключается в соблюдении диеты. Пациенты с холециститом становятся на диспансерный учет и ежегодно проходят обследование.
www.zdortegi.ru

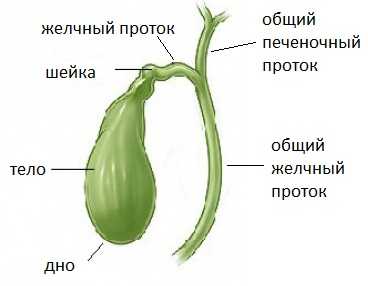 При расстройствах работы эндокринной и вегетативной систем.
При расстройствах работы эндокринной и вегетативной систем.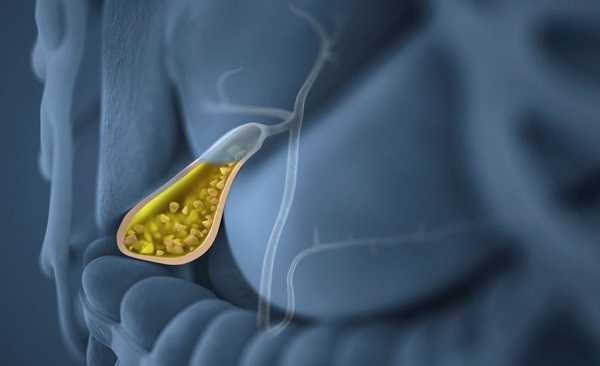
 Скорость оседания эритроцитов сможет помочь определить наличие воспаления. С-реактивный белок просигнализирует об этом еще раньше. Лейкоциты покажут наличие болезни в организме. Делает анализ легко и быстро – результаты можно получить в тот же день.
Скорость оседания эритроцитов сможет помочь определить наличие воспаления. С-реактивный белок просигнализирует об этом еще раньше. Лейкоциты покажут наличие болезни в организме. Делает анализ легко и быстро – результаты можно получить в тот же день.
