Причины хронического панкреатита – Хронический панкреатит – причины, симптомы, диагностика и лечение
от чего возникает, почему воспаляется поджелудочная железа у взрослых
Панкреатит – это воспаление поджелудочной железы, может появиться как у взрослых, так и у детей. Зная, от чего возникает заболевание, можно обезопасить себя и своих близких. Некоторые причины панкреатита не связаны с образом жизни человека, их развитие никак нельзя предотвратить. Но в большинстве случаев сделать это можно.
Что происходит в организме
Поджелудочная железа – это важный орган пищеварительной системы, располагающийся за желудком, примыкающий к двенадцатиперстной кишке. Принцип работы поджелудочной заключается в вырабатывании панкреатического сока с ферментами, которые принимают участие в пищеварительных процессах.
Поджелудочная железа отвечает за выработку таких ферментов:
- амилаза – отвечает за переработку крахмала в сахар;
- липаза – расщепляет жиры;
- трипсин – расщепляет белки;
- инсулин, глюкагон и другие.
Причины возникновения панкреатита связаны с нарушениями в процессе оттока панкреатического сока из поджелудочной в двенадцатиперстную кишку. Если выделенные ферменты задержались в поджелудочной железе, активизировались раньше времени, когда перерабатывать им еще ничего, то они начинают перерабатывать ткани органа.
В результате тканевая оболочка поджелудочной железы разрушается, что приводит к началу воспалительного процесса. Если вовремя не начато лечение, начинают страдать ткани рядом расположенных органов, сосуды. Пораженная воспалением область постоянно увеличивается. Результатом воспаления поджелудочной железы бывают некрозы, в особенно тяжелых случаях – летальный исход.
Почему происходит задерживание панкреатического сока? Его могут провоцировать различные причины, некоторые из них связаны с питанием, вредными привычками, другими факторами, происходящими по вине человека. Другие связаны с патологическими процессами, протекающими в организме.
Внутренние причины
Существует ряд причин, которые провоцируют развитие холецистита из-за неподвластных контролю людей факторов. Ими являются:
- осложнение после операций, проведенных на желудке, желчном пузыре – чаще по вине врача или из-за несоблюдения показаний для периода реабилитации;
- травмы в области живота – от обычного ушиба до серьезного ранения;
- врожденные аномалии строения поджелудочной и/или двенадцатиперстной кишки, близлежащих органов;
- развитие опухоли, увеличение объема которой уменьшается просвет протоков;
- гормональные сбои – чаще встречаются у женщин, например, при климаксе, неправильном приеме оральных контрацептивов;
- заболевания сосудов, печени, других внутренних органов.
Важную роль также играет генетическая предрасположенность. Хотя сама по себе она не является причиной появления панкреатита, может послужить предрасполагающим к воспалению фактором.
Внешние причины
Чаще всего панкреатит появляется из-за внешних причин, связанных с образом жизни человека. Многими взрослыми людьми сознательно пренебрегаются правила правильного питания, отказ от вредных привычек.
Основные внешние причины, по которым воспаляется поджелудочная железа, это:
- Частое употребление алкоголя. Эта причина считается самой главной. По статистике более чем в 40% случаев развития панкреатита у мужчин, связаны с частым употреблением спиртного. Когда алкоголь попадает в организм, он способствует увеличению концентрации ферментов в панкреатическом соке. В результате он начинает переваривать «самого себя», не успевая попасть в двенадцатиперстную кишку.
- Неправильное питание. Привычка кушать жирное, жареное, копчености, другую вредную пищу провоцирует воспаление поджелудочной железы. Играет роль не только выбор продуктов, но также режим приема пищи. Вредными привычками являются: кушать всухомятку, в разное время, поздно ночью, переедать, недоедать.
- Длительный прием лекарственных средств. Если человек назначает сам себе прием сильнодействующих препаратов, например, обезболивающих, он не может контролировать их действие на внутренние органы. Особенно это касается гормональных препаратов, в приеме которых важно соблюдать не только дозировку, но и схему применения.
По статистике, чаще панкреатит встречается у мужчин в возрасте 35–45 лет, однако подвержены заболеванию и женщины. Число больных увеличивается ежегодно.
Врачи выделяют еще один предрасполагающий фактор к развитию панкреатита – психологические причины. К ним относятся сильные стрессы, нервные потрясения, затяжная депрессия, другие проблемы. На фоне нестабильного психического здоровья многие заболевания пищеварительной системы развиваются более интенсивно.
У детей
Панкреатит у детей требует срочного внимания со стороны родителей и врачей. Диагностикой и изучением заболевания занимается детский гастроэнтеролог. Практически все причины, способные провоцировать воспаление поджелудочной у взрослых, встречаются также у детей, некоторые из них замечены особенно часто. К ним относятся:
- перенесенные травмы, в том числе внутриутробные;
- перенесенная операция, связанная с врожденной патологией органов ЖКТ;
- наследственность;
- аллергия на пищевые продукты;
- врожденные хронические заболевания (в качестве осложнения).

Панкреатит у детей – редкое явление, первые симптомы сложно распознать. Они проявляются в капризном поведении, нарушении сна, распознать в них воспаление поджелудочной сможет только специалист после диагностики.
Нарушения функций пищеварения у детей требуют особенно внимательного отношения. Органы ЖКТ полностью формируются в подростковом возрасте, поэтому у малышей уязвимы больше, чем у взрослых. Хотя иногда установить причину детского панкреатита невозможно, важно вовремя обратиться к врачу за подбором лечения.
Симптомы острой и хронической формы, лечение
Острый или реактивный панкреатит характеризуется ярко выраженными симптомами, ухудшающимся общим самочувствием. Признаки схожи с выраженной интоксикацией. Основные симптомы реактивного панкреатита – это:
- сильный болевой синдром, очаг которого появляется в подреберьях;
- приступы боли появляются после приема пищи, затем все чаще, со временем носят постоянный характер;
- тошнота, рвота – в рвотных массах заметно наличие желчи;
- отсутствие аппетита;
- увеличение температуры тела до 37–38 градусов, упадок сил;
- проблемы со стулом – чаще понос, реже запоры;
- изжога, отрыжка, ощущение сухости во рту;
- скачки артериального давления, повышенный пульс;
- повышенная потливость.
Усугубление симптомов происходит стремительно, поэтому важно обратиться в больницу как можно раньше.
Хронический панкреатит имеет менее выраженные симптомы, чем острый. Если больной следит за питанием, соблюдает другие рекомендации лечащего врача, обострения удается избегать на протяжении длительного времени. Возникает оно обычно после приема алкоголя, употребления жирной пищи.
Симптомы обострения хронической формы заболевания схожи с симптомам острой. Наиболее ярко выраженными из них являются:
- резкое снижение массы тела;
- постоянная боль в верхней части живота, обостряющая после еды;
- вздутие живота;
- метеоризм;
- постоянная изжога, икота, отрыжка;
- нарушения стула, в том числе хроническая диарея;
- быстрая утомляемость, упадок сил (как следствие обмена белков, жиров, углеводов).
Обострение хронической формы может развиваться внезапно. Больным таким видом панкреатита желательно иметь дома запас медикаментов первой помощи, назначенных лечащим врачом.
Метод лечения панкреатита выбирается в зависимости от симптоматики, выраженности заболевания. При остром воспалении требуется обязательная госпитализация пациента. При тяжелом течении воспаления, запущенной форме заболевания, назначается хирургическое вмешательство.

При особо острых приступах боли врач может назначить препараты наркотической группы, однако исключительно в стационаре, под его постоянным наблюдением.
Читайте также:
Медикаментозная терапия включает в себя применение препаратов нескольких групп:
- цитостатики – для уменьшения воспалительного процесса;
- антисекреторные – блокируют выработку ферментов поджелудочной железы;
- обезболивающие и спазмолитики – для устранения болевого синдрома;
- антибиотики;
- препараты для снижения интоксикации, обычно вводятся внутривенно.
Диетотерапия – важная часть лечения панкреатита, она помогает быстрее нормализовать работу поджелудочной железы, ускорить прохождение воспалительного процесса. Назначается она не сразу, а спустя 1–5 суток с момента диагностирования заболевания. До этого момента требуется абсолютное голодание. На стадии ремиссии при хроническом панкреатите, правила диеты немного изменяются, она становится не такой строгой.
Таким образом, причинами панкреатита у взрослых и детей могут быть разные факторы. Некоторые из них относятся ко внешним – происходят по вине человека, другие – ко внутренним, связанные с патологическими процессами в организме. Важно вовремя распознать симптомы воспаления поджелудочной железы, чтобы сразу подобрать подходящее лечение.
vrbiz.ruКлинические рекомендации при хроническом панкреатите и лечение
Хронический панкреатит – это воспаление тканей поджелудочной железы, которое сопровождается нарушением внутренней структуры органа, болью в животе и проблемами с пищеварением. Среди всех заболеваний органов ЖКТ частота хронического панкреатита составляет от 5,1 до 9%, а в последние несколько десятилетий статистика заболеваемости панкреатитом в нашей стране выросла в два раза1.
Хронический панкреатит – коварная болезнь, во многом из-за своего рецидивирующего характера. Пациентов часто беспокоят периоды обострения, сопровождающиеся сильной болью, тошнотой, рвотой.
Откуда берется хронический панкреатит? Что вызывает болезнь и можно ли с ним бороться? Давайте попробуем разобраться.
Симптомы хронического панкреатита
Симптомы хронического панкреатита могут различаться в зависимости от стадии (ремиссия или обострение), формы течения и физического состояния пациента. Основные признаки болезни следующие:
- острая боль без четкой локализации. Болевой синдром может ощущаться в правом подреберье, верхней или средней части живота и распространяться на спину. У многих пациентов боль возникает сразу после приема пищи, особенно, если в рационе содержались жирные, копченые или острые блюда;
- учащенный жидкий стул – один из главных признаков расстройства пищеварения. Проблемы с пищеварением при хроническом панкреатите вызваны нехваткой ферментов;
- тяжесть в животе, тошнота, которые также указывают на недостаток пищеварительных ферментов;
- нарастающее чувство голода, мышечная дрожь, слабость, холодный пот;
- интоксикация, проявляющая себя в лихорадке, хронической усталости, чувстве общего недомогания2.
Причины хронического панкреатита
Одна из самых распространенных причин хронического панкреатита – неправильное питание и нездоровый образ жизни. Постоянные переедания, злоупотребление жирной пищей и алкоголем вызывают закупорку выводных протоков поджелудочной железы. Суженные выводные протоки провоцируют скопление и преждевременную активацию пищеварительных ферментов. В результате поджелудочная начинает фактически переваривать сама себя, формируется воспаление 3.
Кроме того, к хроническому панкреатиту могут привести следующие факторы:

- язва двенадцатиперстной кишки, желудка и энтерит. Хроническое воспаление слизистой оболочки желудочно-кишечного тракта затрудняет выделение поджелудочного сока, что часто служит причиной хронического панкреатита;
- желчнокаменная болезнь. Камень после выхода из желчного пузыря вызывает закупорку общего протока и развивается воспаление поджелудочной железы;
- генетическая предрасположенность;
- токсическое воздействие лекарственных препаратов4.
Диагностика хронического панкреатита
Выявить хронический панкреатит бывает непросто из-за неспецифичной клинической картины. Тошнота, боль в животе, проблемы с пищеварением – эти симптомы присущи многим заболеваниям, например, язве желудка или хроническому холециститу. Поэтому для выявления болезни может потребоваться целый комплекс исследований. Диагностика хронического панкреатита может включать:
- внешний смотр больного. О хроническом панкреатите могут свидетельствовать посиневшие участки кожного покрова на передней и боковой стенке живота. У некоторых пациентов становятся заметными ярко-красные пятна кожных покровов на груди и спине. Прощупывание может выявить болезненность в левом подреберье и верхней трети живота;
- общий и развернутый анализ крови, который показывает наличие воспалительного процесса, исходя из увеличения концентрации лейкоцитов;
- лабораторный анализ крови на предмет выявления панкреатических ферментов;
- ультразвуковое исследование. В некоторых случаях УЗИ может выполняться через стенки желудка и двенадцатиперстной кишки, что существенно увеличивает точность обследования. Подобный метод носит название эндоУЗИ и сочетает в себе возможность эндоскопической и ультразвуковой диагностики ЖКТ;
- компьютерная томография: применяется для определения осложнений панкреатита, связанных с уплотнением поджелудочных тканей5.
Обострение хронического панкреатита
Хронический панкреатит может почти не проявлять себя буквально до периода обострения. Рецидив болезни, как правило, связан с двумя основными причинами:
- употребление алкоголя. Даже небольшое количество употребленного спиртного может спровоцировать переход болезни в острую фазу;
- нарушение режима питания, переедание, большое количество жирных, жареных, острых блюд в меню.
Спровоцировать обострение хронического панкреатита у взрослых могут и другие факторы, например, хронический стресс, физическое переутомление, отравление или токсическое воздействие некоторых медицинских препаратов
Обострение болезни проявляется такими симптомами:
- приступ острой или тупой боли в области подреберья. Болезненные ощущения распространяются на подлопаточную область или всю спину;
- прогрессирующая диарея. В таком случае кал имеет характерный жирноватый блеск. В каловых массах часто наблюдаются непереваренные остатки пищи;
- возникновение специфической горечи в полости рта, тошноты и снижение аппетита;
- белесоватый налет на поверхности языка;
- потеря массы тела7.
Обострение хронического панкреатита у взрослых может затянуться на одну-две недели. Самостоятельно бороться с болезнью в этот период нельзя: лучшим решением является госпитализация и постоянное наблюдение специалистов.
Лечение хронического панкреатита
Ответ на вопрос “как вылечить хронический панкреатит” даже для современных врачей остается открытым. Схема лечения определяется врачом для каждого отдельного случая. Главное – терапия должна быть комплексной, воздействующей на главную причину болезни.
Лечение хронического панкреатита включает:
- немедленный отказ от вредных привычек. Курение и злоупотребление крепкими алкогольными напитками обостряют течение воспалительного процесса и способствует последующему развитию заболевания;
- строгое соблюдение диеты. Повседневный рацион должен быть лишен жирных и острых блюд, соли и сахара в чистом виде. Принимать пищу следует часто, небольшими порциями. При обострении хронического панкреатита назначается лечебное голодание, которое поможет остановить секрецию поджелудочной железы и ослабить боль. После 1-3 “голодных” дней пациента переводят на специальную диету;
- прием ферментных препаратов, которые облегчают процесс пищеварения при экзокринной недостаточности поджелудочной железы. Примером ферментного препарата, назначаемого при хроническом панкреатите, является Креон®;
- прием противовоспалительных и болеутоляющих средств, облегающих самочувствие пациента;
- фитотерапия, которая может назначаться в период ремиссии только по назначению врача8.
Что делать, если обострение панкреатита застигло внезапно, а Скорая помощь еще не прибыла? До приезда врачей нужно лечь, постараться максимально расслабить мышцы живота и приложить к больному месту грелку с холодной водой. Не стоит принимать обезболивающие препараты и любые другие медикаменты – это помешает правильной диагностике. И, конечно же, под строгим запретом любая еда и напитки, даже простая вода, ведь любая пища или жидкость могут спровоцировать усиление боли9.
Препарат Креон® 10000 и Креон® 25000 при хроническом панкреатите
Воспаление поджелудочной железы неминуемо вызывает дефицит пищеварительных ферментов, что выражается в виде боли в животе, жидкого стула, тяжести в животе. При хроническом панкреатите препарат Креон® 10000 и Креон® 25000 помогает восполнить недостаток этих веществ, нормализуя расщепление и усвоение пищи.
Креон® 10000 и Креон® 25000 отличается от остальных ферментных средств уникальной формой выпуска . Активное вещество препарата – натуральный панкреатин – содержится в большом количестве минимикросфер, заключенных в желатиновую оболочку. Быстро растворяясь в желудке, оболочка высвобождает сотни минимикросфер, которые тщательно перемешиваются с пищей и одновременно с ней поступают из желудка в кишечник, в кишечнике минимикросферы активируются помогая расщеплению и лучшему усвоению питательных веществ10.
Ферментотерапия помогает снять некоторые неприятные симптомы хронического панкреатита, предотвратить дефицит витаминов в организме и улучшить общее самочувствие. Креон® 10000 и Креон® 25000 отличается широким спектром действия и может применяться не только при панкреатите, но и при других состояниях, сопровождающихся экзокринной недостаточностью поджелудочной железы, например, после операции на поджелудочной железе, хроническом гастродуодените, язвенной болезни двенадцатиперстной кишки, нарушении моторики органов пищеварения (СРК), онкологических заболеваниях.
Материал разработан при поддержке компании Эбботт в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу
1. Хронический панкреатит . И.В. Маев. Учебное пособие, Моска, ВУМНЦ, 2003.
2. Ивашкин В.Т. Краткое руководство по гастроэнтерологии. / Под редакцией В.Т.Ивашкина, Ф.И.Комарова, С.И. Рапопорта. М.: ООО «Изд. дом» М-Вести, 2001.
3. Ивашкин В.Т. и соавт. О классификации хронического панкреатита // Клиническая медицина. 1990. – № 10.
4. Маев И.В., Казюлин А.Н., Кучерявый Ю.А. Хронический панкреатит. — М.: ОАО Издательство «Медицина», 2005.
5. Дегтярёва И.И. Панкреатит. Киев: Здоров’я, 1992.
6. Комаров Ф.И., Гребне А.Л. Хронический панкреатит. //Руководство по гастроэнтерологии. 1996. – Т.З.
7. Коротько Г.Ф. Регуляция секреции поджелудочной железы. //Рос. журн. гастроэнтерол., гепатол. и колопроктол., 1999.
8. Минушкин О.Н., Хронический панкреатит: некоторые аспекты патогенеза, диагностики и лечения. //Consilium medicum. Приложение. Вып. №1. 2002.
9. Окороков А.Н. Хронический панкреатит. Диагностика болезней внутренних органов. 2002. – Т.1.
10. Инструкция по медицинскому применению препарата КРЕОН® 10000 от 11.05.2018.
kreon.ru
причины, симптомы, лечение и профилактика
Панкреатит считается сложным заболеванием поджелудочной железы. Она воспаляется и теряет часть своих функций, что приводит к отсутствию выработки инсулина и, как следствие, диабету или недостаточном чрезмерном выделении пищеварительного фермента. Болезнь часто сопровождается сильным ухудшением самочувствия и быстро прогрессирует, вплоть до летальных случаев.
Содержание статьи
Особенности болезни
Хронический панкреатит — это воспалительный процесс, который протекает в поджелудочной железе. Даже после устранения причины заболевания воспаление остается и проявляется в хронической форме. Таким образом орган долгое время не способен выполнять свои функции в полной мере.
Болезнь невероятно актуальна для современного общества, так как за последние 30 лет наблюдается увеличение больных в 2 раза. А в России и вовсе за 10 лет в 3 раза увеличилось количество хронического панкреатита. Ранее средний возраст больных составлял 50 лет, сегодня этот показатель снизился до 39 лет. Весомую роль сыграло распространение алкоголя, вероятно поддельного, так долевой процент алкогольного панкреатита составляет 75%, а ранее было 40%.
Хронический панкреатит имеет длительный характер протекания, поэтому и осложнения проявляются не сразу. К поздним осложнениям могут относиться:
- Желтуха, проявляется из-за изменения размера головки поджелудочной железы;
- Дуоденальный стеноз — железа развивается и, за счет этого, давит на двенадцатиперстную кишку;
- Воспаление в различных сальниках или протоке желчного пузыря. Возникает из-за поражения пищеварительными ферментами, они расщепляют не только пищу, но и органы;
- Панкреатогенный абсцесс — это процесс проявляющийся, как следствие гнойного протекания воспалительных реакций, расщепления железы или прилегающих органов;
- Киста может появиться в железе из-за ее воспаления и некроз паренхимы органа;
- Кровотечение в ЖКТ, обычно причиной выступает киста в железе или варикозное расширение;
- Свищи в железе, они появляются нечасто и имеют вид каналов, который объединяют органы.
Отсутствие своевременного лечения и несоблюдение диеты способствует обострению хронической формы и распространению заболевания. Не придерживаясь рекомендаций, болезнь быстро прогрессирует и приводит к серьезным осложнениям.
Причины
Существуют множественные факторы развития заболевания:
- Алкоголь.
- Желчекаменная болезнь.
- Неправильное питание только усугубляет положение дел и медленно развивающееся воспаление склонно прогрессировать гораздо быстрее.
- Механические травмы.
- Отравления токсичными парами или препаратами.
- Болезнетворные бактерии, вирусы.
- Эндоскопические процедуры или операции.
- Другими распространенными проблемами являются воспаление мочевого пузыря, болезни печени (цирроз, гепатиты).
- Неблаготворно на здоровье тела сказываются и психогенные воздействия. К ним относятся стрессы, травмы психического характера, нервное напряжение. Сосуды переходят в спастическое состояние, также и мышцы подвергаются стрессовому напряжению.
Многие исследования показывают, что курение увеличивает риск возникновения хронического панкреатита на 75%. Если совместить с употреблением алкоголя, то риск заболевания увеличивается многократно.
Виды
В целом хроническая форма панкреатита может иметь множественные очаги возникновения. Так в зависимости от этиологии различают такие типы болезни:
- Идиопатический — это заболевание, когда ткани железы заменяются жировыми. Таким образом снижается эффективность работы органа, что и провоцирует панкреатит.
- Токсико-метаболический — это тяжелая форма болезни, наступает при отравлении ядовитыми веществами, которые сильно воздействуют на желудок или кишечник и в частности на железу.
- Наследственный — вызывается патологическими изменениями в строении самой поджелудочной или двенадцатиперстной кишки. Также может развиться из-за морфологических изменений в строении желчного пузыря или печени.
- Аутоиммунный — это повышенная активность иммунной системы организма. Таким образом клетки, которые должны бороться с вирусами и вредными бактериями, атакуют собственные органы, в частности поджелудочную. При этой форме часто поражаются и другие органы.
- Рецидивирующий — это тот, который вызывается с периодичностью. Проявляется, когда не удалось полностью устранить острый панкреатит.
- Обструктивный — это заболевание, которое длиться более 6-и месяцев и характеризуется закупориванием панкреатического протока. Так фермент из железы не поступает в двенадцатиперстную кишку и разрушает орган.
Также панкреатит разделяют по начальному источнику заболевания. Если изначально проявилась болезнь в самой железе, то это первичная форма. Вторичной называют ту, что возникла из-за других болезней в прилегающих органах.
Симптомы
Большинство пациентов имеет приблизительно одинаковые жалобы на состояние самочувствия, но некоторые, из перечисленных ниже симптомов, могут и не быть, так как они проявляются при обострении или острой форме. Так панкреатит характеризуется:
- Болями в области живота, могут отражаться в различные его стороны или иметь опоясывающий характер;
- Изменением давления;
- Повышением температуры;
- Цвет кожи несколько изменяется в сторону синеватого оттенка или желтушного цвета;
- Различные расстройства желудка, запор или жидкий стул, рвотный рефлекс;
- Живот несколько вздувается;
- Ухудшается работоспособность;
- Потеря веса.

Не обязательно, чтобы все перечисленные симптомы наблюдались в конкретном случае. Также они проявляются непостоянно, только во времена обострений, их частота сильно колеблется.
Диагностика
Большинство гастроэнтерологов и терапевтов производят приблизительно одинаковые методы определения заболевания. В данном случае диагностика происходит в 3 этапа:
- Опрос. Необходимо определить имеются ли предпосылки для развития заболевания (курение, алкоголь, питание). Также определяется наличие симптоматики и частоты их проявлений;
- Осмотр. Необходимо определить качество кожных покровов, цвет, локализацию болевых ощущений, проверяется язык;
- Диагностика. В качестве лабораторных исследований, которые помогут определить характер и степень болезни выступают: пульсовая диагностика, ультразвуковое исследование, рентгенография, эндоскопическая ультрасонография и другие.
По необходимости врач может назначить и другие исследования, если существуют сомнения по поводу причины патологического состояния. Лечение определяется на основании характера и формы болезни, обычно используется правильное питание и народные средства. При хронической форме могут приписывать и медикаментозное лечение, но оно все равно сопровождается диетами и другими рекомендациями по образу жизни.
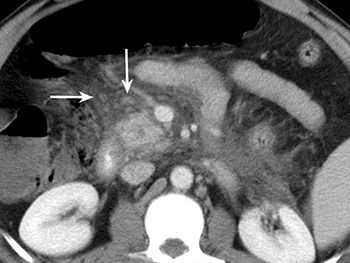
Традиционное лечение
В большинстве случаев назначают традиционное лечение, может также дополняться определенными медикаментами. В более тяжелых стадиях, в основном острой формы панкреатита, может потребоваться хирургическое вмешательство. При данной болезни следует иметь в виду:
- Лечение необходимо основывать на облегчении работы поджелудочной железе, так, чтобы она вырабатывала меньше желудочного фермента, с этим поможет справиться диета или голодание, зависит от формы болезни.
- Другая ситуация, когда панкреатит развился из-за других заболевания внутренних органов, их необходимо изначально локализировать и тогда переходить к устранению болезни.
- Дополнительно используются компрессы или грелки с холодной водой для снятия отечности и удаления воспалительной реакции. Физическую нагрузку следует минимизировать, дабы избежать механического повреждения железы и не нарушить целостность оболочки (по крайней мере вначале).
- Отдельно могут выполняться и физиотерапевтические процедуры. Отлично помогает снизить болезненные ощущения иглоукалывание, точечный массах, компрессы, в том числе масляные. В некоторых случаях используется моксотерапия или гирудотерапия.
- Также необходимо употреблять достаточное количество воды, обычно рекомендуется принимать около 5-6 стаканов на протяжении суток, для этого подходит минеральная вода, отвары из шиповника и подобное.
Народное лечение
Народные средства достаточны эффективно снимают отечность железы, убирают болезненные ощущения позволяют снизить кислотность в двенадцатиперстной кишке. Народное лечение может использоваться, как основная терапия болезни или в дополнение к медикаментозному лечению:
Для приготовления необходимо сушенные ягоды шиповника. Для быстрого приобретения водой качеств плодов необходимо их раздавить, волоски лучше извлечь. Измельчить ягоды можно закутав их в ткань и несколько подробив из с помощью тяжелого предмета.
На каждые 100 г шиповника необходимо использовать 1 л воды. Положить ягоды в эмалированную посуду и кипятить в закрытой таре порядка 5 минут. Затем отставить полученный навар на 2,5 часа, чтобы он настоялся. Затем необходимо отцедить отвар и можно употреблять по 1 стакану за 1 раз.

Приблизительно подобного результата можно добиться и для свежих плодов шиповника только несколько отличается пропорция и их следует предварительно очистить от волокон и кожуры. Так необходимо 2 ч. л. плодов добавлять в 2 стакана воды.
Для приготовления отвара следует взять 1 ст. л. кожуры с барбариса и залить кипятком в размере 1 стакан. Полученную смесь следует отложить на 30 минут, затем охладить. Принимать нужно по 1 ст. л. перед пищей.
Кисель из семена льна:
- Следует использовать 3 ст. л. семян и залить их 1 л кипятка, поместив смесь в термос;
- Оставить полученную жидкость на ночь;
- Затем взболтать и избавиться от кусочков семян при помощи сита или марли;
- Употреблять по 100 мл за пол часа до еды трижды в день.
Профилактика
Профилактикой хронического панкреатита выступает:
- Отказ от вредных воздействий веществ и организации здорового образа жизни. Так следует минимизировать влияние от курения и алкоголя, так как это основные предвестники заболевания.
- Также ключевой профилактикой выступает диета. Соблюдение постановлений позволит многократно снизить риск воспаления поджелудочной железы.
- Рекомендуется избегать жирных продуктов, тех, что обладают резкими воздействиями на слизистую оболочку (к примеру приправы), пряностей, копченостей. Такие процедуры позволяют снизить частоту рецидивов воспалений.
Что такое хронический панкреатит, а также его традиционное лечение и ряд народных рецептов от этой болезни вы можете узнать из этого видео.
bolitpechen.ru
острый и хронический, причины и симптомы панкреатита, диагностика
Формы панкреатита (острый и хронический)
В медицинской литературе описывают две формы панкреатита: острую и хроническую. В случае острого панкреатита выделяют интерстициальный (отёк), острый геморрагический некроз, острый жировой и острый гангренозный (гнойный). Заболевание протекает бурно, может привести к отмиранию тканей поджелудочной железы. При тяжёлом течении требуется хирургическое вмешательство. Вероятность летального исхода увеличивается с возрастом и наличием сопутствующих заболеваний.
В отличие от острой формы, хронический панкреатит протекает вяло, чередуя периоды ремиссии и декомпенсации. После устранения спровоцировавшего приступ фактора, патология сохраняется и продолжает развиваться. Паренхима железы, вырабатывающая ферменты и гормоны, замещается рубцовой тканью, неспособной к нормальному функционированию.
При острой форме, несмотря на тяжесть заболевания, в ряде случаев возможен относительный возврат к норме, при хронической форме — функция со временем постоянно понижается.
Причины панкреатита
1.Обструкция панкреатического протока.
2.Метаболичекие нарушения.
3.Интоксикация алкоголем.
4.Побочные воздействия лекарственных препаратов.
5.Желчнокаменная болезнь.
6. Инфекционные и паразитарные заболевания.
7.Сосудистые нарушения.
8.Отравления недоброкачественными продуктами.
Всё вышеперечисленное может вызвать и острую, и хроническую форму.
Симптомы панкреатита
Острый панкреатит:
1. Очень сильная, отдающая в спину, опоясывающая боль в животе.
2. Высокая температура
3. Тошнота и частая рвота, после которой не наступает облегчения.
4.Тахикардия, гипотония.
5. Дыхательная недостаточность.
6. Бледность кожных покровов, желтушность.
7. Кашицеобразный стул с кусочками непереваренной пищи.
8. В редких случаях отсутствует болевой синдром, что является плохим признаком.
Хронический панкреатит:
1.Боль в животе после острой, жирной, сладкой пищи, алкоголя, переедания. Следует отметить, что болевой синдром при этой форме заболевания не главное.
2.Быстрое снижение веса.
3.Дефицит витаминов и минералов (на основе лабораторных исследований).
4.Нарушения пищеварения – диарея, вздутие кишечника.
old-lekar.com
воспаление поджелудочной железы.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Содержание
- Жалобы
- Диагностика
- Лечение
- Cтоимость приема
- Для взрослых
- Для детей
- Врачи занимающиеся лечением
- Записаться на прием
Поджелудочная железа имеет два главные функции — эндокринную (в ней, в частности, образуется инсулин) и экзокринную (в ней образуются ряд ферментов, необходимых для пищеварения). Самая частая причина недостаточности экзокринной функции поджелудочной железы у взрослых — алкоголизм, а у детей — муковисцидоз (тяжелое наследственное заболевание, сопровождающееся также тяжелыми легочными инфекциями). Муковисцидоз следует подозревать у всех больных младше 40 лет с необъяснимой недостаточностью экзокринной функции поджелудочной железы.
Жалобы
Хронический панкреатит проявляется постоянной или приступообразной болью в животе, нередко в сочетании с сахарным диабетом (что проявляется повышенным уровнем глюкозы в анализах крови).
При хроническом панкреатите обострения могут сменяться периодами улучшения, либо болезнь сопровождается постоянной болью и нарушениями всасывания пищи из кишечника.
При легком и умеренном повреждении поджелудочной железы поводом для обращения к врачу служит постоянная боль. Нередко на этой стадии заболевания отклонения лабораторных показателей выявляются только при специальных исследованиях (например, при пробе с секретином). При обширном повреждении поджелудочной железы появляются понос, стеаторея (выделение избыточного количества жира с каловыми массами) и похудание.
В типичных случаях боль локализуется в середине живота («под ложечкой») и отдает в спину, но может быть более выраженной в правом или левом подреберье, в спине или иметь разлитой характер. Иногда боль локализуется за грудиной или в боку. Обычно она сильная, продолжительная, глубокая и не проходит после еды и приема антацидных средств. Часто она усиливается при употреблении алкоголя или после обильной еды, особенно жирной. Нередко боль настолько сильна, что приходится использовать наркотические анальгетики. Тошнота, рвота и метеоризм (обильное отхождение газов) отмечаются реже; обычно они обусловлены реакцией на боль или применением лекарственных препаратов (особенно наркотических анальгетиков), угнетающих деятельность желудка и кишечника.
Диагностика
При длительной боли в животе всем больным необходимы ультразвуковое исследование (УЗИ) или компьютерная томография (КТ) для исключения ложной кисты поджелудочной железы. Часто при хроническом панкреатите обнаруживают изменения протоков; взаимосвязи между силой боли и наличием сужений протоков и их расширений не выявлено, однако иногда после установки стента (металлической конструкции, не дающей протоку спадаться) боль уменьшается.
Надежный метод диагностики нарушений пищеварения — определение в кале капель нейтрального жира и кристаллов жирных кислот, а также непереваренных мышечных волокон. Большое число мышечных волокон (более пяти) в мазке кала говорит о нарушении переваривания белков.
При рентгенографии живота можно выявить кальцификаты поджелудочной железы, подтверждающие хронический панкреатит. При УЗИ можно обнаружить кальцификаты (даже те, которые еще не видны на рентгенограммах), увеличение размеров поджелудочной железы и неровность ее контуров. Для диагностики хронического панкреатита используют также КТ живота; при хроническом панкреатите помимо кальцификатов в поджелудочной железе обнаруживают расширение протока поджелудочной железы и желчных протоков, неравномерное увеличение железы, скопление жидкости, изменения в окружающих тканях. Эндоскопическая ретроградная холангиопанкреатография при хроническом панкреатите выявляет расширение протоков, а также участки их стеноза.
Лечение
Отказ от алкоголя уменьшает боль примерно у 50% больных. Также применяют ферментные препараты, например панкреатин. Ферментные препараты лучше всего помогают женщинам с неалкогольным хроническим панкреатитом. У мужчин эффективность такого лечения составляет 20—25%, у мужчин, злоупотребляющих алкоголем, — 12—15%, а при тяжелом панкреатите у больных обоего пола — 25%. Во всех случаях при постоянной боли необходимо исключить ложную кисту, поскольку дренирование кисты часто приводит к улучшению. У всех больных хроническим панкреатитом с постоянной болью довольно высок риск наркотической зависимости, поэтому следует применять только ненаркотические анальгетики. Необходимо предостеречь больных, злоупотреблявших алкоголем, от употребления даже малых доз алкоголя на фоне приема парацетамола в дозе 3 г в сутки и более.
www.alfazdrav.ru
