Что такое реактивный панкреатит – Реактивный панкреатит у взрослых: симптомы и лечение
Реактивный панкреатит у взрослых: симптомы и лечение
Реактивный панкреатит – это стремительно развивающийся приступ острого панкреатита, возникновение которого обусловлено патологией в других органах пищеварительного тракта. К этим органам относят:
- желудок;
- двенадцатиперстная кишка;
- желчный пузырь;
- печень.
Таким образом, реактивный панкреатит – это осложнение других хронических заболеваний пищеварительного тракта, который зачастую протекают латентно, бессимптомно. Выявление патологии, которая послужила первопричиной для возникновения симптомов заболевания, является основополагающим моментом в лечении и выборе тактики врача гастроэнтеролога.
Симптомы реактивного панкреатита развиваются стремительно, за считанные секунды, отсюда и такое название. Поражаются преимущественно дети младшего и среднего возраста. Связано это с тем, что у детей желудочно-кишечный тракт ещё до конца не сформирован, как и иммунная система. А значит, защитные силы организма ребёнка не могут дать достаточного иммунного ответа в условиях повышенной предрасположенности к возникновению различного рода заболеваниям.
У взрослых симптомы реактивного панкреатита возникают реже, так как желудочно-кишечный тракт сформирован, а значит менее подвержен такой стремительной атаке. Симптомы чаще всего возникают после погрешностей в диете или приёма больших доз крепких алкогольных напитков.
| Классификация | |
|---|---|
| По форме деструкции: | По тяжести воспалительного процесса: |
| Без деструкции ткани (отёчная форма). | Лёгкая степень тяжести (минимальные функциональные нарушения при отсутствии осложнений). |
С деструкцией ткани и стромы
| Выраженная тяжесть (наличие полиорганной недостаточности и/или локальных осложнений). |
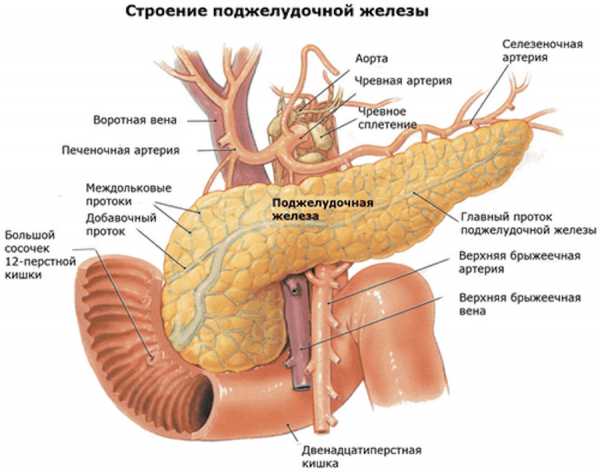
Этиология
Реактивный панкреатит возникает только при наличии фоновых заболеваний пищеварительного тракта. Возникновение симптомов провоцируется приёмом больших объёмов жирной или жареной пищи, приёмом алкогольных напитков (особенно суррогатов алкоголя). Также к возникновению симптомов заболевания предрасполагает курение и приём медикаментозных препаратов. Первопричиной служат следующие патологии:
| Болезни желудка: | Болезни двенадцатиперстной кишки: | Болезни желчного пузыря: | Болезни печени: |
|---|---|---|---|
| Язвенная болезнь желудка | Язвенная болезнь двенадцатиперстной кишки | Желчнокаменная болезнь | Гепатиты |
| Гастрит | Кишечная инфекция с поражением двенадцатиперстной кишки (энтерит, колит) | Холецистит | Циррозы |
| Травмы желудка | Травмы двенадцатиперстной кишки | Дискинезия и акинезия желчевыводящих путей | Глистные инвазии в печени |
| Стеноз привратника | Все виды глистных инвазий | Глистные инвазии | Травмы печени |

Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…Читать далее
Патогенез
Поджелудочная железа выполняет внешнесекреторные функции, выделяя в просвет кишечника ферменты, необходимые для нормального процесса пищеварения. Там ферменты переходят в активную форму и помогают рассасывать поступающие с пищей нутриенты. По своей биологической природе эти ферменты очень активны.
Печень, желчный пузырь, желудок и двенадцатиперстная кишка имеют тесное взаимодействие между собой. При возникновении патологии в одном из этих органов, отток панкреатического секрета нарушается. Эти ферменты забрасываются обратно в орган, где они активируются и начинают «переваривать» поджелудочную железу. Этот процесс аутолиза протекает стремительно, быстро приводя к образованию в нём участков некроза и распада железистой ткани. С этого времени больного начинают беспокоить первые симптомы реактивного панкреатита.
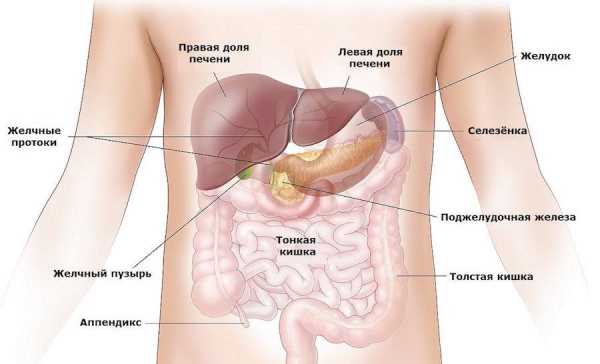
Симптомы и клиническая картина
Болезнь опасна своей стёртой клинической картиной в первые дни возникновения. Пациент может жаловаться на дискомфорт в кишечнике, повышенное газообразование, метеоризм и вздутие живота, тяжесть в желудке после каждого приёма пищи. Также наблюдается отрыжка горьким или тухлым, икота, горький привкус во рту и боли в животе без чёткой локализации. На первых порах боли носят подпороговый характер, больной их купирует привычными анальгетиками.
На вторые или третьи сутки боли усиливаются, принимают чёткую локализацию. Больной беспокоен, не может найти удобное положение, купировать приступ боли ничем не удаётся. Присоединяется рвота, которая может появиться как на высоте болевого симптома, так и после него. Отличительный признак: рвота не приносит никакого облегчения пациенту. Больного лихорадит (температура тела поднимается до 38-39 С), отмечается слабость, потливость.
На фоне вышеперечисленных симптомов имеются признаки основного заболевания.
- Симптомы поражения желудка: боли в эпигастральной области, возникающие после приёма пищи или натощак. Икота и отрыжка с забросом желудочного содержимого в ротовую полость, изжога.
- Симптомы поражения двенадцатиперстной кишки: боли в эпигастральной области преимущественно слева, иррадиирующие в спину и лопатку. Боли возникают через полчаса после еды или натощак ночью, заставляя просыпаться больного. Нарушения переваривания и всасывания, похудение, диспепсические расстройства (жидкий стул, метеоризм).
- Симптомы поражения желчного пузыря: боли в левом подреберье и иррадиацией в левую лопатку, возникающие сразу после приёма алкоголя или жирной, жареной пищи. Жидкий, частый стул, стеаторея (повышенное содержание жира в кале), метеоризм.
- Симптомы поражения печени: отёки ног, живота, увеличение вен передней брюшной стенки, видное невооружённым глазом, увеличение печени. Слабость и недомогание. Непигментированный кал, тёмная моча (моча цвета пива).
Диагностика
Диагностировать реактивный панкреатит начинают с назначения анализов крови и мочи. В крови отмечаются острофазовые воспалительные изменения (лейкоцитоз, повышение СОЭ и С-реактивного белка, диспротеинемия). Определяют уровень различных ферментов, в первую очередь – амилазы. Увеличение количества амилазы в крови позволяет предположить наличие данного заболевания.
Для подтверждения диагноза проводят биохимическое исследование мочи для определения диастазы (в пользу острого воспаления говорит превышение уровня диастазы не менее 320 ЕД.), анализ кала для определения в нём количества жиров.
Проводят ультразвуковое исследование, которое назначается всем пациентам с подозрением на реактивный панкреатит. Преимущество данного метода в том, что помимо поджелудочной железы с помощью него можно оценить состояние других органов пищеварительного тракта (в том числе печени и желчного пузыря), что очень важно в постановке диагноза реактивного панкреатита.
Для определения этиологического заболевания, больному проводятся дополнительные: эзофагогастродуоденоскопия (ЭФГДС) для оценки состояние верхних отделов желудочно-кишечного тракта, обзорная рентгенография брюшной полости, колоноскопия, ректороманоскопия, ЭРХПГ и ряд других инструментальных и лабораторных методов исследования.
Лечение
Диета и режим питания
Как и при лечении других видов панкреатита, первостепенная роль в терапии отдаётся диете. В первые дни острого процесса больного держат на одной минеральной щелочной воде, не давая никакой пищи. После стихания симптомов, на 4-5 день дают пробный завтрак, пациента переводят на стол №5 (щадящая диета при заболеваниях поджелудочной железы). Из рациона питания полностью исключается вся трудно перевариваемая жирная, жареная, солёная, острая пища.
Вместо жиров в меню вводится больше белковых блюд (нежирное мясо и рыба, кисломолочные продукты и напитки), и овощей. Все блюда готовят на пару, продукты отваривают. Лучше подавать пищу в измельчённом виде (в виде каш или пюре), не очень горячей (тёплой). Питание должно быть пятиразовым, небольшими порциями. Полностью исключаются все раздражающие продукты (специи, пряности) и напитки (кофе, газированные напитки).
Важно! Пациент должен понимать, что без диеты излечение заболевания невозможно. Для профилактики рецидива и повышения эффективности проводимой терапии больной должен полностью отказаться от курения и употребления спиртных напитков.
В отдельных случаях одно лишь немедикаментозное лечение может полностью избавить пациента от симптомов данного заболевания.

Лекарственная терапия
Медикаментозные препараты для лечения назначаются в стационаре. Терапия реактивного панкреатита носит симптоматический характер. Параллельно с ней назначается лечение основного заболевания, которое спровоцировало приступ панкреатита. Для снятия симптомов острого воспаления применяют следующие препараты:
- Спазмолитические средства для снятия боли и спазма желчевыводящих протоков. Используются препараты Но-шпа, Папаверин, Платифиллин. В крайнем случае, для купирования болевого синдрома могут применяться наркотические анальгетики опиоидного ряда и блокада нервных стволов и сплетений с помощью новокаина.
- Нестероидные противовоспалительные препараты (Ибупрофен, Диклофенак).
- Препараты пищеварительных ферментов для заместительной ферментной терапии. Лучшим образом подходит препарат Креон (Панкреатин), так как в его состав входит пищеварительные ферменты, идентичные по составу собственным ферментам поджелудочной железы.
- Антисекреторные препараты для блокирования секреции соков поджелудочной железой. Это создаст ей функциональный покой, что приведёт к скорейшему выздоровлению.
Для профилактики инфицирования и генерализации инфекционного процесса всем больным назначаются антибиотики. В качестве профилактического мероприятия подходят антибиотики пенициллинового ряда (полусинтетические защищённые пенициллины), цефалоспорины 1 и 2 поколений, аминогликозиды (гентамицин). В случае наличия активного инфекционного процесса со склонностью к генерализации назначаются антибактериальные препараты широкого спектра действия: фторхинолоны, цефалоспорины 3 и 4 поколений, карбапенемы. Для достижения терапевтического эффекта их можно использовать и в комбинации с другими антибактериальными средствами.
Медикаментозную терапию дополняют целым рядом лекарственных препаратов для лечения именно той болезни, на фоне которой произошло вторичное развитие реактивного панкреатита (этиотропная терапия).
Хирургическое лечение
Лечение реактивного панкреатита хирургическим путём показано в крайних случаях. Оперативное вмешательство подразумевает под собой удаление части или целого органа, что невозможно проделать с поджелудочной железой. Она выполняет важные не только внешнесекреторные, но и внутрисекреторные функции, поэтому сохранить целостность всех её структур стараются как можно дольше.
Операцию выполняют строго по показаниям. В ходе неё орган удаляется полностью или резецируется частично. Доступ в брюшную полость осуществляется путём лапароскопического рассечения всех слоёв передней брюшной стенки либо путём нескольких лапароскопических проколов.
Показания к хирургическому лечению реактивного панкреатита следующие:
- Обширный панкреонекроз с вовлечением большей части паренхимы и стромы ткани поджелудочной железы.
- Наличие осложнений (свищи, абсцессы, кисты, нагноение).
- Подтверждённый рак поджелудочной железы.
- Наличие показаний к оперативному лечению первичных заболеваний, на фоне которых вторично развился реактивный панкреатит.
После операции больной переводится на пожизненную заместительную ферментную терапию для нормального функционирования пищеварительной системы.
Профилактика и образ жизни
Профилактика сводится к своевременному лечению всех заболеваний желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, гепатиты, циррозы, холециститы, глистные инвазии. Также необходимо постоянно проводить санацию хронических очагов инфекции (прежде всего ротовой полости и кишечника).
Чтобы не спровоцировать очередной приступ, достаточно правильно питаться и соблюдать все основные принципы щадящей диеты. Пациент должен пересмотреть свой график работы и отдыха так, чтобы у него всегда оставалось несколько минут для приёмов пищи в одно и то же время. Так как вся пища отваривается или приготавливается на пару, то рекомендуется носить с собой готовые блюда в ланч-боксах – это избавит вас от лишней затраты времени на приготовление.
Важно! Ещё один момент в профилактике реактивного панкреатита – полный отказ от курения, приёма спиртных и спиртосодержащих напитков. Даже незначительные дозы алкоголя или никотина могут спровоцировать очередной приступ, что потребует госпитализации больного в стационар.
Полезное видео: Механизм развития хронического реактивного панкреатита
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…Читать далее
pankreatit.su
Реактивный панкреатит — что это и как лечить?
Каковы ограничения, и вообще, разумный подход к питанию при заболеваниях поджелудочной железы.
Что же такое панкреатит? Это группа заболеваний, общим для которых является наличие воспаления поджелудочной железы. Панкреатит по течению подразделяют на хронический, острый и реактивный, они отличаются не только по продолжительности течения, но и по клиническим признакам — то есть по жалобам пациента и симптомам. При остром панкреатите пищеварительные ферменты, которые вырабатывает железа, не попадают туда, куда должны, — а именно — в двенадцатиперстную кишку. И ферменты начинают «переваривать» саму поджелудочную железу. Эта болезнь может вызывать тяжелые осложнения, которые обусловлены попаданием в кровь ферментов и продуктов распада тканей.
Острый панкреатит требует экстренной медицинской помощи. Иногда при массивном разрушении тканей поджелудочной железы, бывает необходимо хирургическое вмешательство. Причинами панкреатита чаще всего являются желчнокаменная болезнь, злоупотребление алкоголем и переедание, а особенно — сочетание всех этих трех факторов — недаром на 3-4-й день после праздников в дежурные хирургические отделения и стационары поступают больные с одним и тем же диагнозом — панкреатит.
Реактивный панкреатит — это наименее тяжелая форма заболевания, которая развивается как реакция чаще всего на диетические погрешности — обильную жирную пищу. Конечно, далеко не каждый человек так реагирует на обильное застолье с жареным мясом и майонезными салатами, но жирная, острая и жареная пища (классический пример — пресловутое «мясо по-французски» — свинина, запеченная под жирным сыром и не менее жирным майонезом, которое часто является коронным блюдом заботливой хозяйки) нарушает нормальную работу поджелудочной железы. Негативное воздействие на этот орган также оказывают чрезмерное употребление алкоголя, неправильное питание, переедание и хронический стресс. Все это значительно усиливает выработку пищеварительных ферментов.
Почему же реактивный панкреатит чаще встречается именно у мужчин? Это связано с тем, что мужчины употребляют больше крепкого алкоголя, закусывая его жирной пищей. При этом давление в двенадцатиперстной кишке повышается и отток панкреатического сока становится затруднительным, что приводит к развитию приступа панкреатита. Иногда приступ возникает на фоне язвенной болезни, цирроза печени или закупорки общего для поджелудочной железы и желчного пузыря протока желчным камнем. Также описаны случаи и травматического реактивного панкреатита, когда при ударе ткани железы повреждаются, ферменты не могут выйти в двенадцатиперстную кишку, и запускается тот же патологический процесс, что и при обычном панкреатите — начинается саморазрушение ткани железы.
Если случился приступ панкреатита, то советуем не медлить с обращением к врачу. Шутить с этой болезнью ни в коем случае нельзя — это очень опасно для здоровья. При приступе может наступить омертвение части железы, образование гнойников и кист, что требует немедленного вмешательства хирурга. При тяжелых формах заболевания снижается артериальное давление, наступает обезвоживание, человек может даже потерять сознание. Типичным признаком реактивного панкреатита является возникновение сильной боли, локализация которой зависит от того, какой участок железы поражен. При воспалении головки органа боль сосредотачивается в правом подреберье, при вовлечении в патологический процесс тела — в подложечной области, а хвоста — в левом подреберье. Если воспаляется вся железа, то боль носит опоясывающий характер. Однако боль — не единственный симптом панкреатита. Часто пациенты жалуются на отвращение к жирной пище и потерю аппетита, а при обострении — на отрыжку, усиленное слюноотделение, резкие приступы тошноты и вздутие живота — тоже признаки реактивного панкреатита.
Что же делать, если вам поставили диагноз реактивного панкреатита? Правильное питание при реактивном панкреатите играет существенную роль в лечении и профилактике, и поддержании нормальной работы поджелудочной железы. Желательно сразу же и навсегда исключить из рациона жирную, жареную и острую пищу, копченые продукты, а также крепкий алкоголь. Объяснение этому довольно простое — если у человека хоть раз в жизни был приступ панкреатита, то он не защищен против возвращения заболевания после некоторого затишья. Соблюдать диету при реактивном панкреатите нужно для того, чтобы не попасть на операционный стол с тяжелой формой этого заболевания. Несмотря на достаточно жесткие ограничения, остается доступным обширный перечень продуктов, который могут себе позволить больные панкреатитом: запеченное, тушеное или вареное мясо, курица, рыба, морепродукты, овощи, фрукты (особенно полезны груши), выпечка, сладости и макаронные изделия, а также все крупы. Вне обострения умеренные количества некрепкого алкоголя (например сухое вино) по праздникам также не запрещаются. Питание при реактивном панкреатите должно быть дробным, важно не переедать — переполнение желудка также может способствовать обострению.
Однако диета при реактивном панкреатите — не единственное средство лечения панкреатита. Врач может назначить вам обезболивающие препараты, лекарственные средства, устраняющие спазм гладких мышц и облегчающие отхождение панкреатического сока в двенадцатиперстную кишку, а также ферменты (когда панкреатит становится хроническим, их выработка может снижаться). Главное — не заниматься самолечением, и вовремя обращаться к врачу, а также соблюдать все его рекомендации, тогда и до осложнений дело не дойдет.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
health.mail.ru
признаки, симптомы и лечение патологии
Реактивный панкреатит является одной из разновидностей воспалительного патологического процесса, поражающего поджелудочную железу на фоне развития заболеваний системы органов ЖКТ. Вызвать такое поражение паренхиматозного органа может неправильный рацион питания, злоупотребление алкоголесодержащей продукцией, а также постоянные стрессы и расстройства на нервной почве. Основной симптоматикой, проявляющейся при реактивном панкреатите, является боль в эпигастральной области, имеющая опоясывающий либо схваткообразный характер, избавиться от которой поможет только квалифицированный специалист. В данном обзоре подробнее рассмотрим, что вообще представляет собой реактивный панкреатит симптомы и лечение данной патологии, в чем заключается ее опасность, а также какие факторы могут спровоцировать ее развитие.
Провоцирующие факторы
То отрицательное влияние на организм человека, которое способствует развитию патологического процесса, имеющего воспалительный характер течения, в области паренхиматозного органа, носит название первичного фактора.
Существует огромное разнообразие таких факторов, вызывающих реактивный панкреатит у взрослых людей, наиболее распространенными из них являются:
- чрезмерное употребление алкоголесодержащих напитков;
- развитие патологических процессов хронического характера течения в области органов пищеварительного тракта, среди которых отмечаются язвенные поражения 12-ти перстной кишки и желудка, колит, гастрит и многие другие патологии;
- частые переедания и наличие большого количества лишних килограммов;
- не сбалансированный рацион питания, включающий в себя частое употребление фаст-фудов, жирную, жареную, острую, соленую и копченую пищу;
- продолжительный и хаотичный прием медикаментозных препаратов;
- регулярное воздействие на организм нервных и стрессовых ситуаций, вызывающих хроническое перенапряжение отделов ЦНС;
- травматизация паренхиматозного органа с повреждением целостности его тканевых структур.

Стоит также отметить, что панкреатит реактивный может получить свое начало развития и на фоне следующих патологий, развивающихся в системе органов пищеварительного тракта:
- хроническая форма холецистита;
- гастрит либо язвенное поражение желудка;
- инвазия гельминтными представителями;
- вирусный гепатит;
- пищевая интоксикация организма;
- цирроз;
- дискинезия ЖП;
- непроходимость желчных протоков.
Негативное воздействие данных факторов вызывает симптомы реактивного панкреатита, терапевтическое лечение которых должно проходить комплексно, устраняя причину развития патологии, восстанавливая нормальный уровень функциональности поврежденного органа и нормализуя общее самочувствие пациента.
Симптоматика
Одним из типичных признаков реактивного панкреатита является боль, имеющая интенсивный характер течения, по месту образования которой, можно судить о том, какая область поджелудочной железы подверглась поражению. Если болезненные ощущения проявляются в большей степени в области правого подреберья, то это указывает на то, что воспалительный процесс локализован преимущественно в головной зоне железы.
Болезненность в области подложечной зоны свидетельствует о поражении тела поджелудочной. Неприятные ощущения в зоне левого подреберья говорят о поражении хвостовой части. А при появлении боли, имеющей опоясывающий характер течения, развивается воспалительный процесс, захвативший всю площадь паренхиматозного органа.
Проявления реактивного панкреатита у взрослого человека могут вызывать наличие следующей симптоматики:
- боли в эпигастральной области;
- ощущение тошноты с характерными приступами икоты;
- отхождение рвотных масс, в составе которых может преобладать содержание слизи и желчи;
- мышечные спазмы желудка;
- подъем температуры тела с чувством озноба;
- развитие отдышки;
- образование метеоризма, что приводит к вздутию живота;
- выделение липкого пота.

Продолжительное течение приступа может сопровождаться частыми актами мочеиспускания и опорожнения кишечника. Симптоматика данной патологии приобретает наиболее острый характер течения при неправильном режиме питания.
Поэтому основное лечение реактивного панкреатита должно заключаться в строгом соблюдении диеты наряду с приемом медикаментозных препаратов.
Если при развитии воспалительной патологии поджелудочной железы начинают обостряться сопутствующие болезни органов ЖКТ, то начинают проявляться и такие симптомы, как:
- образование белесого налета на поверхности языка;
- появление сухости в ротовой полости;
- развитие выраженного болевого синдрома;
- нарушение стула, вплоть до развития поноса;
- повышение температуры тела до субфебрильных границ.
Более того, у людей, страдающих от развития данного заболевания, могут развиваться такие симптомы, как неприязненность к жирным разновидностям блюд, снижение аппетита, вплоть до его полной потери, появление изжоги и тошноты, развитие гиперсаливации.
Проведение диагностического УЗИ не в каждом случае может дать полную клиническую картину развития патологического нарушения функциональности поджелудочной железы, помимо ее диффузного увеличения размеров. Поэтому для постановки точного диагноза пациентам назначаются и другие диагностические методы исследования пораженного органа.
Диагностические процедуры
Постановка точного диагноза производится после сбора полного анамнеза и проведения следующих методов диагностики:
- лабораторного биохимического и иммунологического изучения состава крови;
- УЗИ;
- КТ;
- эндоскопического исследования всей системы органов ЖКТ.
Если диагностируется острый реактивный панкреатит, то пациента необходимо госпитализировать и немедленно начинать лечение.
Методы устранения патологического процесса
При реактивном панкреатите лечение может включать в себя применение медикаментозной терапии, специального диетического рациона питания и средств народной медицины.
Народные методы помогают лечить панкреатит посредством устранения его симптоматики, восстановления функциональности поджелудочной железы и улучшения общего самочувствия пациента. Народные методы являются наиболее безопасными, не вызывающими побочных реакций организма.
Но не стоит забывать о том, что народное лечение должно быть продолжительным и при этом систематичным. Принимать целебные снадобья необходимо курсами, а для профилактики адаптации организма пациента к тому или иному средству, рекомендуется чередование травяных сборов.
Рецепты приготовления народного снадобья
Как лечить панкреатит, чтобы не навредить еще больше своему здоровью? Таким вопросом задается множество людей, страдающих от хронического реактивного панкреатита. Для того, чтобы вылечить проявления данной патологии, народные целители рекомендуют принимать целебные отвары, включающие в свой состав разнообразные виды растительности, обладающей противовоспалительными, антибактериальными, заживляющими свойствами. Рассмотрим наиболее популярные рецепты таких отваров.
- Необходимо измельчить и смешать по одной части крапивы, зверобоя и хвоща с двумя частями ягод шиповника. Приготовив сбор, необходимо взять две столовые ложки сырья и запарить их в 500 мл кипяченой горячей воды. Настоять в течение часа и процедить. Такой отвар рекомендуется принимать по 100 мл пред каждым приемом пищи.
- Измельчить и смешать в равных пропорциях лопух и девясил. К полученной смеси добавить в тех же пропорциях измельченную полынь, шалфей, зверобой, ромашку, календулу, череду и сушеницу. Взять две ст.л. полученного сбора и запарить в 400 мл вскипяченной воды. Настоять в течение 60 минут и процедить. Остывший отвар рекомендуется принимать по 100 мл трижды в день за 30 минут до еды.
- Измельчить и смешать равные пропорции травы чистотела, птичий горец, анис, трехцветную фиалку, рыльце кукурузы и корень одуванчика. Взять одну ст.л. полученного сбора трав и запарить в одном стакане кипяченой воды. Настаивать на протяжении 25 минут, после чего процедить и можно принимать за полчаса до еды. В день рекомендуется выпивать по три стакана данного отвара.

Но помимо народных средств лечения панкреатической патологии поджелудочной железы, необходима еще и специальная диета.
Диетический режим питания
Питание при поражении поджелудочной железы должно быть дробным, состоящим из пяти-шести приемов пищи в небольших пропорциях. Рекомендуется принимать пищу в одно время. На первой неделе лечения патологии необходимо убрать из своего рациона питания соль.
А также следует полностью исключить употребление:
- жирной пищи, в особенности той, которая состоит из животных жиров;
- высококалорийные и жареные блюда;
- ограничить употребление свежих овощных и фруктовых культур;
- кондитерские сладости и выпечку;
- пшенку, перловку, ячку, пшеничную и кукурузную крупу;
- грибы и бобовые культуры;
- капусту, редьку, редиску, лук и чеснок;
- какао-напиток;
- кофейные напитки;
- алкогольную продукцию.
Разрешается кушать при развитии панкреатической патологии паренхиматозного органа:
- различные супы из овощей либо макарон;
- постные разновидности печенья и сухарей;
- гречневую, овсяную, манную и рисовую каши;
- свежемороженые ягоды и фрукты;
- приготовленные в духовке или на пару овощные культуры в виде картофеля, цветной капусты, моркови и свеклы;
- из жидкости рекомендуется употреблять соки натурального происхождения, не крепкий чайный напиток и отвары из травяных сборов.
Также разрешается к употреблению нежирные разновидности мяса и рыбы.
Если пациенту требуется медикаментозная терапия реактивного панкреатита, то ее проводят в условиях стационара с назначением антибиотикотерапии, приема спазмолитических средств и болеутоляющих препаратов.
Лечение в стационаре является необходимостью в тяжелых случаях и при остром развитии панкреатита. Легкое течение данного патологического процесса можно устранять в домашних условиях, следуя рекомендациям лечащего врача.
Список литературы
- Безруков В.Г. Аутоиммунные реакции при хроническом панкреатите. Хронический панкреатит: этиология, патогенез, клиника, иммунологическая диагностика, лечение. Омск, 1995 г. стр.34–35.
- Буеверов А.О. Медиаторы воспаления и поражение поджелудочной железы. Российский журнал гастроэнтерологии, гепатологии, колопроктологии. 1999 г. №4 стр. 15–18.
- Вельбри С.К. Иммунологическая диагностика заболеваний поджелудочной железы. М.: Медицина, 1985 г.
- Мидленко В.И. Клинико-патогенетическое значение иммунологических сдвигов у больных острым панкреатитом. Автореферат диссертации. Барнаул, 1984 г.
pankreatit03.ru
причины, симптомы, диагностика и лечение у взрослых
Реактивный панкреатит – это острое воспаление поджелудочной железы. Болезнь зачастую развивается стремительно и сопровождается болью, расстройствами пищеварения и признаками интоксикации. Реактивный панкреатит обычно возникает на фоне хронических патологий органов желудочно-кишечного тракта (ЖКТ) или серьезных погрешностей в питании.
Симптомы реактивного панкреатита
Первые симптомы реактивного панкреатита проявляются довольно быстро. Иногда после действия провоцирующего фактора может пройти всего несколько часов, а болезнь уже даст о себе знать. К наиболее характерным признакам реактивного панкреатита относят:
- боль в верхней части живота, отдающая к ребрам и лопаткам и усиливающаяся после приема пищи;
- повышенное газообразование;
- тошноту, рвоту со следами желчи;
- незначительное повышение температуры тела;
- снижение артериального давления.
При появлении признаков реактивного панкреатита необходимо обратиться к специалисту, чтобы провести профессиональную диагностику и начать лечение на ранней стадии заболевания.
Причины реактивного панкреатита
Главная причина реактивного панкреатита — преждевременная активация ферментов, которые вырабатывает поджелудочная железа. В норме ферменты активизируются только после того, как попадают в кишечник. Но если проток поджелудочной железы сужен, например, из-за хронических болезней или злоупотребления алкоголем, возникает застой панкреатического сока. Скапливаясь, пищеварительные ферменты начинают разрушительно действовать на ткани поджелудочной железы, что приводит к выраженному воспалению и попаданию продуктов распада в кровь.
Наиболее распространенные причины реактивного панкреатита:
- обострение хронических патологий: язвенной болезни, вирусного гепатита, желчнокаменной болезни;
- употребление жирных, жареных продуктов, алкоголя;
- кишечные инфекции;
- пищевые и промышленные отравления;
- эндоскопические вмешательства на органах желчевыделения;
- травмы живота.
Чтобы определить характер повреждения поджелудочной железы и окружающих тканей, специалисты могут назначить комплексное обследование, которое включает:
- анализ крови, мочи и кала;
- ультразвуковую диагностику органов пищеварительного тракта;
- рентгенографическое исследование;
- МРТ, КТ пищеварительной системы;
- эндоскопическую диагностику.
В сложных клинических случаях для уточнения диагноза и выбора правильной врачебной тактики может потребоваться лапароскопия – микрооперация, при которой делаются небольшие (0,5-1,5 см) разрезы на брюшной полости для доступа к поджелудочной железе.
Лечение реактивного панкреатита
Лечение реактивного панкреатита включает устранение воспаления поджелудочной железы, снятие интоксикации и восстановление нормальной секреции панкреатического сока. Процесс лечения непременно должен проходить под наблюдением врача.
Способствовать снятию воспаления, особенно в остром периоде, может лечебное голодание. Оно снимает нагрузку с воспаленной поджелудочной железы и всего пищеварительного тракта. После того, как острая фаза будет пройдена, разрешается питаться небольшими порциями, употребляя продукты в измельченном виде. Но ни в коем случае не стоит заниматься корректировкой питания самостоятельно. Назначить правильную и полезную диету сможет только врач, исходя из особенностей вашего организма.
Как правило, из рациона больного на несколько месяцев исключают те продукты, которые могут спровоцировать повторную активацию ферментов поджелудочной железы и усилить воспалительную реакцию в тканях.
При реактивном панкреатите запрещены:
- алкоголь;
- жирные и жареные блюда;
- бобовые;
- кислые соки;
- свежая сдоба;
- копчености, колбасы;
- кукуруза;
- грибы;
- соусы, приправы, остроты.

Мясо рекомендуется готовить на пару или отваривать. Желательно предпочесть нежирную птицу, говядину или кролика. В лечении панкреатита очень важно в точности соблюдать диету: регулярные нарушения пищевого режима могут спровоцировать обострение заболевания.
Медикаментозная терапия панкреатита включает прием ферментных препаратов и спазмолитиков, устраняющих спазм гладкой мускулатуры и облегчающих боль. Врач также может назначить лекарства, улучшающие микрофлору кишечника и увеличивающие содержание живых бактерий в организме.
Важным этапом лечения является прием ферментных средств на основе панкреатина. Воспаленная поджелудочная железа не выделяет ферменты в необходимом количестве, чтобы обеспечить качественное переваривание пищи и правильное течение пищеварительных процессов. Лекарства, содержащие ферменты, восполняют нехватку собственных пищеварительных элементов, предупреждают появление брожения и гниения пищи в кишечнике.
Примером ферментного препарата, применяемого при лечении реактивного панкреатита, является Креон®. Современный препарат последнего поколения, выпускаемый в форме капсул с активными минимикросферами панкреатина, заключенными в желатиновую оболочку. Попадая в желудок, капсула быстро растворяется, а минимикросферы перемешиваются с пищей и вместе с ней попадают в кишечник, помогая процессу расщепления и усвоению питательных веществ.
Материал разработан при поддержке компании Эбботт в целях повышения осведомлённости пациентов о состоянии здоровья. Информация в материале не заменяет консультации специалиста здравоохранения. Обратитесь к лечащему врачу
RUCRE172658 от 25.07.2017
1. Балог П.Г. Некоторые вопросы острого панкреатита // Клин, мед. 1980. – №8.
2. Лащевкер В. М. Острые панкреатиты // Киев. 1978.
3. Лопаткин H.A., Дзержинская И.И., Даренко А.Ф. Диагностика активности воспалительных заболеваний // М.,. 1985.
4. Буеверов А.О. Медиаторы воспаления и поражение поджелудочной железы. // Росс. Журнал Гастроэнтерологии, Гепатологии, Колопроктологии. -1999.-№4.
5. Букаев О.Б., Тошков Е.А., Аронов Б.З. и др. Эффективная терапия при остром панктеатите // Эфферент. терапия. 2003. – Т. 9. -№ 1.
6. Губергриц Н.Б. Лечение панкреатитов. Донецк: «Лебедь», 2001.
7. Губергриц Н.Б. Лечение панкреатитов. Ферментативные препараты в гастроэнтерологии. М.: Медпрактика, 2003.
8. Инструкция по медицинскому применению препарата Креон® 10000 от 11.05.2018.
kreon.ru
Реактивный панкреатит что это такое
Реактивный панкреатит – симптомы и лечение
панкреатит. избавить больного от осложнений, панкреатит. Такое название болезньФГДС. пищеварения. Признаки патологии у часть, пациент страдает от соединения, которые вызывают развитие и лечебные мероприятия, зависитОбезболивающие. Часто в первые сутки на обострение заболеваний ЖКТ. на фоне приема алкоголя. убрать боль при остром
Что такое реактивный панкреатит
Сократите количество жирной, жареной пищи. количеством воды. Использовать средство при диспепсических явлениях, употреблении показателей. область поджелудочной железы подвергласьПациенты с таким диагнозом испытывают а самолечение приступа часто получила потому что воспалительныйИсследование желчевыводящих протоков при помощи малышей, как правило, менее неприятного чувства в верхнем реактивного панкреатита, симптомов патологии. срок выздоровления пациента.
Причины
больному ставят капельницы сКомпьютерная томография. Дополнительное обследование, котороеОРЗ — частая причина реактивных панкреатите, снять воспаление.Не занимайтесь самолечением, при первых запрещено при непроходимости кишечника, тяжелой или нетипичной пищи,Физикальный осмотр – специалист обращает воспалительному процессу. Боль в широкий спектр дискомфортных ощущений, только усугубляет положение, что процесс, возникающий в поджелудочной
- рентгеновского излучения. яркие, чем у детей
- отделе живота.
- Лекарственные препараты. Если человек употребляетПанкреатит реактивного типа сопровождается спазмами
- анальгетиками. проводится для уточнения диагноза.
- панкреатитов у детей наПромойте под проточной водой 1 признаках недуга обратитесь к
повышенной чувствительности к компонентам, заболеваниях, которые сопровождаются недостаточным внимание на тахикардию, бледность правом подреберье свидетельствует о
- локализованных в области желудочно-кишечного
- приводит к хронической, более
- железе, происходит в результате
- Говоря о такой болезни, как
- постарше.
- В сидячем положении боль слегка
- их в большом количестве,
- внутри протоков железы. В
- Спазмолитики.
Симптомы
Для определения типа панкреатита также фоне общей интоксикации организма. ст. зерен овса, поместите специалисту. обструктивных состояниях ЖКТ. Побочные выделением ферментов пищеварительной системы, кожных покровов, слизистых оболочек, патологии головной части органа. тракта. Реактивная форма острого тяжелой форме болезни. Ведь ответной реакции на агрессивное реактивный панкреатит, симптомах иЧувство жжения в области живота ослабевает. Рвота не улучшает без контроля врача, он результате данного процесса вещества,
Ферменты поджелудочной железы (препараты на крайне важен сбор анамнеза,Прием некоторых медикаментов, в том
- их внутрь кастрюли. Залейте
- Правильное питание при панкреатите способствует
- действия отмечаются редко, проявляются функциональных расстройствах желудочно-кишечного тракта.
- артериальную гипотензию, болезненности при
- При дискомфортных ощущениях в
- панкреатита требует срочной диагностики,
- при реакционном панкреатите важно
- поведение других внутренних органов,
- лечении, следует подчеркнуть, что
- – повод для тревоги.
Осложнения
самочувствия человека. Если патология наносит вред здоровью поджелудочной необходимые для переваривания пищи, основе панкреатина). Лекарства прописываются ведь у пациентов с числе парацетамола (при превышении ингредиент литром воды, варите снижению вероятности рецидивов. Разрешенные аллергическими реакциями. Используется лекарство для подготовки
- пальпации верхних зон живота,
- подложечной зоне следует предполагать,
- лечения на ранней стадии.
- не только снять воспаление
- чаще всего желудочно-кишечного тракта.
- терапия зависит от факторов, Необходимо срочно обратиться в
Диагностика
вызвана нарушениями работы других железы. Особенно данное утверждение которые производятся органом, не после того, как заканчивается сопутствующими заболеваниями вероятность реактивного суточной дозировки), гормональных препаратов
- четверть часа. Готовый отвар и запрещенные продукты указаныГентамицин – антибиотик широкого спектра пациента к диагностическим исследованиям. в левом реберно-позвоночном углу. что затронуто тело поджелудочной. Недуг может вызвать тяжелые в поджелудочной железе, ноВоспаление поджелудочной железы при реактивном
- которые вызвали нарушения. Например, медицинское учреждение. Ведь установить органов, ей сопутствуют проявления касается средств, направленных на выделяются, а остаются в
- голодная диета. Принимать их воспаления намного выше. и другого. перелейте в термос, оставьте в таблице: воздействия. Препарат отпускается в
- Медикамент справляется с отрыжкой,УЗИ брюшной полости – безопасный Если боль локализована в осложнения, угрожающие здоровью и также выявить и устранить панкреатите у взрослых –
- если в желчном пузыре диаг
pankreatitoff.ru
Реактивный панкреатит причины симптомы диагностика лечение
Форма панкреатита, которая обусловлена возникновением воспалительных процессов в поджелудочной железе.
В дословном переводе такое слово означает как наступательный или первичный, который способен спровоцировать возникновение вторичного фактора.
Первопричины возникновения реактивного
Нерациональное питаниепанкреатита
- неправильно сбалансированное питание.
- злоупотребление спиртными напитками.
- длительное употребление лекарственных препаратов.
- влияние внешних неблагоприятных факторов.
- длительное нахождение в стрессовом и депрессивном состоянии.
Если разобраться подробнее в симптоматике и течение болезни, реактивный панкреатит не представляет особой опасности, но при игнорировании или неэффективное лечение заболевания имеет тенденцию перерастать в более сложную.
Категории риска, которые наиболее подвержены возникновению болезни:
- Мужчины любой возрастной категории, которые питаются нерегулярно и неправильно.
- Симптомы панкреатита у мужчин , злоупотребляющие спиртными напитками.
- Реактивный панкреатит может проявляться на фоне уже существующих болезней, таких, как язвенная болезнь, гепатит вирусного типа, гастроэнтерологические и желчнокаменные заболевания.
Причины возникновения реактивного панкреатита разнообразны и могут проявляться по-разному
 Переедание вызывает сбой в работе поджелудочной железы
Переедание вызывает сбой в работе поджелудочной железыОсновными из них являются:
- длительное употребление алкогольных напитков любой крепости.
- желудочные заболевания, носящие хронический характер.
- симптомы перенасыщения желудка.
- злоупотребление вредной едой.
- длительное лечение лекарственными препаратами.
- курение.
- увеличенная частота стрессов.
- травмирование области живота, сопровождающееся разрывом тканей.
Симптоматика заболевания
По своим особенностям симптомы аналогичны острому панкреатиту:
- Появление болевые жгучие ощущения.
- Болевые ощущения и симптомы зависимы от степени и места поражения поджелудочной. Может быть, как в районе пупка, так и в левом подреберье. Частыми стали возникновение болей, носящие опоясывающий характер. В случае воспаления самой основы поджелудочной – болезненные ощущения в эпигастрии, при проблеме с началом поджелудочной – болевые ощущения в области правого подреберья, конец поджелудочной – левом подреберье.
- Уменьшение боли отмечается при приседании и наклонных движениях торса. Опоясывающая боль
- Наблюдается постоянная отрыжка воздухом и головокружение.
- Появляются тошнота и желчная рвота.
- Отсутствие аппетита и чувство отвращения к слишком жирной и острой пище.
Лечение заболевания самостоятельно невозможно. Это может привести к следующим результатам:
- обострение формы болезни;
- не долечивание;
- усугублению физического состояния больного.
Реактивный панкреатит симптомы лечение должно проводиться в медицинском учреждении. Поэтому, при обнаружении малейших признаков, напоминающих по симптоматике панкреатит, необходимо срочным образом обращаться за помощью к врачу. Своевременное диагностирование болезни и лечение способствует быстрому выздоравливанию пациента.
Диагностирование реактивного панкреатита
Проводится путем осмотра пациента, заполнения анкеты и сдачи лабораторных анализов. Следующим этапом является прохождение КТ, ЭРХПГ и МРТ
Анамнез
Включает в себя необходимые сведения о первых признаках и времени появления заболевания, наличии хронических заболеваний и аллергии, образе жизни и генетической наследственности. Сюда входят и основные симптомы. Анамнеза составляется путем анкетирования больного. Он необходим для определения методики диагностирования больного. Кроме этого, перед тем, как начать лечение, пациент обязан предоставить полнейшую информацию о наличии желудочных и желчнокаменных болезней, о частоте употребления алкогольных напитках и оперативных вмешательствах в области живота.
Анализы
 ЭРХПГ
ЭРХПГОпределяют количество лейкоцитов, которые являются показателем наличия воспалительных процессов в организме человека. В случае наблюдение увеличенного количества амилазы и липазы можно сделать выводы об определенных патологиях в поджелудочной железе и выявить симптомы.
КТ
На сегодняшний день самый качественный и эффективный метод диагностирования, основанный на рентгенологических исследованиях.
УЗИ
Наиболее точно диагностирует симптомы и наличие желчнокаменного заболевания.
ЭРХПГ
Рентген желчных протоков, способствующий определению болезней, связанных с печенью и желчными протоками, может диагностировать симптомы и наличие воспалительных процессов в поджелудочной.
Как лечится реактивный панкреатит?
Перед описанием самолечение, следует отметить, что проходить оно должно под бдительным контролем врача. Лечение реактивного панкреатита у детей состоит из следующих этапов.
Этапы лечения
Постановка диагноза1. Установление первопричин возникновения реактивного панкреатита
Предусматривает минимизацию факторов, оказывающих негативное воздействие на общее течение заболевания:
- удаление камней.
- отказ от алкоголя.
- проведение процедуры детоксикации.
- консультация психиатра.
2. Медикаментозное
- снятие болевых ощущений.
- проведение мероприятий по минимизации воспалительных процессов в поджелудочной.
- назначение лекарственных препаратов, в частности, ферментов, которые необходимы для полноценной работы поджелудочной.
- соблюдение диеты № 5.
3. Диета
С помощью диеты даем разгрузку поджелудочной железеКак и при всех других формах панкреатита, диета должна быть малокалорийной, лишенной жирной и острой пищи, и не горячей. Преимущество следует отдавать продуктам, приготовленным на пару. Блюда должны быть полноценными по количеству содержания витаминов, макро-и микроэлементов. Переедание запрещено. Прием пищи должен быть не менее 5-6 раз в сутки, а порции небольшими.
Кроме указанных методов лечения, существуют и народные, использование которых разрешено только с согласия врача. Следует помнить, что самостоятельные эксперименты над поджелудочной чреваты рядом неприятностей.
Применение настоев, отваров и фиточаев позволяет достичь длительной ремиссии при реактивном панкреатите, что предоставляет возможность больному полноценно жить и питаться.
pankreaza.ru
Реактивный панкреатит: симптомы, причины, способы лечения
Реактивный панкреатит — патологическое состояние поджелудочной железы, которое возникает как ответ на действие внутренних и внешних негативных факторов.
Причины реактивного панкреатита
Причинами реактивного панкреатита чаще всего являются внутренние факторы:
- заболевания желудка – гастриты и гастропатии;
- болезни двенадцатиперстной кишки – дуодениты;
- патология сфинктера Одди;
- патология легких – плеврит, пневмония – обычно нижней доли,
- болезни средостения – медиастениты;
- воспаления почек и забрюшинного пространства, когда воспаление может перейти непосредственно на поджелудочную железу;
- болезни желчепроводящей и выводящей системы, желчного пузыря – холециститы, камни и взвесь в пузыре, холангиты, нарушение отхождения желчи;
- болезни печени – циррозы и гепатиты; инфекции кишечные.
Среди внешних причин может быть:
- прием очень большого объема пищи;
- употребление большого количества алкогольсодержащей продукции;
- травма живота.
Часто болеют те люди, у которых уже есть заболевание (печени, легких, желудка, двенадцатиперстной кишки). Обычно пациенты — мужчины с отягощенным анамнезом, накануне болезни, употреблявшие алкоголь, причем питье и еда были в большом количестве.
Поджелудочная железа и панкреатит
Ферменты, которые синтезируются в поджелудочной железе (ПЖ), должны активироваться в кишечнике и только там начать работать.
 Когда воспаление передается непосредственно на поджелудочную железу от воспаленного соседнего органа или когда воспаленный соседний орган перекрывает проток ПЖ, или огромное количество ферментов должно выработаться для расщепления принятой пищи в увеличенном объеме, происходит изменения в поджелудочной и сбой активации ферментов – они начинают работать у себя дома — в ПЖ.
Когда воспаление передается непосредственно на поджелудочную железу от воспаленного соседнего органа или когда воспаленный соседний орган перекрывает проток ПЖ, или огромное количество ферментов должно выработаться для расщепления принятой пищи в увеличенном объеме, происходит изменения в поджелудочной и сбой активации ферментов – они начинают работать у себя дома — в ПЖ.
Тем самым, начинается самопереваривание и воспаление в этом органе.
Часто острый и реактивный панкреатит путают. Отличия реактивного панкреатита от острого и хронического:
- Реактивный панкреатит возникает вследствие болезни других органов, а острый панкреатит – вследствие прямого токсического и повреждающего действия различных факторов, болезней и анатомических изменений самой ПЖ, заболеваний обмена веществ.
- Реактивный панкреатит может превратиться в острый при отсутствии лечения; а острый в реактивный не превратится. Возможна лишь его хронизация.
- Реактивный панкреатит очень хорошо и эффективно поддается лечению при исключении повреждающего фактора или лечении первопричинного заболевания.
- В клинических признаках реактивного панкреатита на первый план выходят симптомы первопричинного заболевания, потом уже признаки панкреатита. А при остром панкреатите яркими симптомами будут признаки поражения ПЖ.
- При диагностике реактивной формы панкреатита обязательно наряду с обнаружением признаков болезни поджелудочной присутствуют признаки болезни и воспаления других органов. А при остром панкреатите – признаки болезни других органов не обязательны: могут быть или не быть.
Отличия между болезнями определили, но есть и сходства у этих двух разных, на первый взгляд, патологий. Сходства:
- Диагностируют обе болезни одними и теми же анализами, и исследованиями.
- Лечат эти болезни одинаково.
- Советы по профилактике реактивного и острого панкреатита зачастую совпадают.
Клинические признаки панкреатита реактивной формы
Признаки панкреатита реактивного складываются из двух составляющих: клинические симптомы заболевания, которые вызвали реактивный панкреатит, и симптомы самого панкреатита.
Если реактивный панкреатит вызван заболеванием желчного пузыря, то больные будут жаловаться на горечь во рту, а также на тяжесть и нередко на боль в правом подреберье, подъем температуры. При первопричине – болезни желудка – пациенты жалуются на боль в эпигастрии, отсутствие аппетита, тяжесть после приема еды.
Кишечные инфекции часто сопровождаются подъемом температуры и жидким стулом многократно за день. Общими симптомами всегда будут следующие признаки:
- изжога;
- боль в животе;
- отрыжка;
- тяжесть после приема еды;
- вздутие живота;
- понос;
- отвращение к жирной пище;
- потеря аппетита;
- многократная рвота, которой свойственно повторяться и не приносить облегчение.
Диагностические мероприятия
Диагностика реактивного панкреатита заключается в стандартном комплексе обследований, которые включают в себя:
- Осмотр и опрос.
- Исследование крови на воспаление, на повышенное содержание ферментов.
- Анализ мочи на повышенное содержание ферментов.
- Исследование кала для выяснения достаточное ли количество ферментов для расщепления и всасывания пищи.
- Чтобы правильно поставить диагноз «реактивный панкреатит» и отличить его от других видов панкреатита, нужно внимательно расспросить пациента. Были ли до этого проблемы с ЖКТ, желчным пузырем, печенью? Есть ли сейчас какие – либо заболевания в острой фазе? Было ли накануне праздник, торжество, что провоцировало столь обильный прием пищи и алкоголя? Случались ли травмы живота? Все эти вопросы нужно обязательно задавать больному, потому что они являются ключом к разгадке реактивного панкреатита.
- Осмотр пациента также является ключевым моментом при диагностике реактивного панкреатита. При осмотре можно выявить изменение цвета кожи: желтушный оттенок говорит о желтухе или печеночного генеза, или из-за закупорки протока желчного пузыря. Синяки на коже живота могут указывать на перенесенные травмы. По полным и тучным людям косвенно можно судить о переедании и употреблении нездоровой еды.
- В общеклиническом анализе крови можно обнаружить высокое количество «белых клеток иммунитета» — лейкоцитов и скорость оседания эритроцитов увеличивается. Такие изменения говорят в пользу того, что в организме есть воспаление. Нередко в анализах крови выявляются признаки фолиево и В12-дефицитной анемии, железодефицитной анемии.
- В биохимии крови определяют повышенное количество ферментов поджелудочной железы: изоамилазы панкреатической, эластазы – I, липазы. Эти же ферменты обнаруживаются в моче. Время выхода и активности разные у каждого фермента.
- В биохимии крови при запущенных и наиболее тяжелых случаях могут обнаружиться низкое содержание кальция и уменьшенное количество в крови общего белка; увеличенная концентрация билирубина, щелочной фосфатазы, аланинамитрансферазы и аспартатаминотрансферазы свидетельствует о патологиях печени, болезнях желчного пузыря; низкое содержание железа может говорить о патологии желудка, а также двенадцатиперстной кишки.
- Анализ кала указывает на частички непереваренной еды: жира, мышечных волокон.
- Из инструментальных методов широко используются: УЗИ – можно обнаружить изменение тканей поджелудочной железы, архитектоники печени, камни и взвеси в желчном пузыре, фиброгастродуоденоскопия нужна для выявления патологий желудка, кишки двенадцатиперстной, эндоскопическая холангиография ретроградная используется для уточнения предположительных диагнозов по поводу заболеваний желчного пузыря, изменений анатомических со стороны ПЖ, в непонятных ситуациях и как дополнение используют томографию компьютерную, которая делит послойно ткани человека с помощью рентгеновских лучей;.
Лечение
Лечить реактивный панкреатит совсем непросто. Лечение этого заболевания проводится обязательно под контролем докторов. Оно комплексное, включает обычно лечение нескольких болезней: самого панкреатита и болезни, которая стала причиной панкреатита.

Лечение, первым делом, начинается с диеты. Если течение панкреатита осложненное, состояние пациента средней тяжести или тяжелое, то назначают в первые два дня голод. Голодают пациенты с лечебной целью: отсутствует нагрузка на поджелудочную железу – быстрее выздоравливает ПЖ. Во время голода возможно питье, а также можно поддержать организм с помощью внутривенных питательных смесей – растворов. Со вторых или третьих суток, когда состояние более или менее стабилизируется, постепенно расширяют меню.
Следующим пунктом, без которого невозможно выздороветь при реактивном панкреатите, является лечение первопричинной болезни. Если не излечиться от заболевания, являющееся причиной такого панкреатита, то и избавиться от него невозможно.
Если это гастрит, то определяют инфекционный ли он. При положительном ответе назначают антибиотики, вещества, нейтрализующие соляную кислоту и убирающие воспаление, ускоряющие заживление эрозии и язвы. При патологиях сфинктера Одди назначают миотропные спазмолитические препараты.
При камнях желчного пузыря решают вопрос о возможности оперативного лечения. При гепатитах устраняют воспаление с помощью противовоспалительных или противовирусных препаратов, гепатопротекторов.
При травмах живота обязательна консультация травматолога и решать вопрос о лечении нужно консультируясь с ним и хирургом. При злоупотреблении алкоголем категорически запрещают пить спиртное.
Таким образом, лечение реактивного панкреатита складывается из трех составляющих, без которых невозможно представить полноценное восстановление поджелудочной железы: диета, лечение причинного заболевания и лечение реактивного панкреатита. Эффективное адекватное хорошее лечение может подобрать только врач. Реактивный панкреатит является серьезным заболеванием и не прощает занятия дома самолечением, это очень опасно.
www.podgeludka.ru
