Что можно кушать при панкреатите обострение – Что можно кушать при обострении панкреатита? Узнайте из нашей статьи!
Питание при панкреатите в период обострения: особенности диеты
Считается, что при лечении панкреатита, особенно в момент обострения заболевания, важным является соблюдение диетического режима. Ключевая задача этого мероприятия — снижение активности работы поджелудочной железы. Для достижения этого эффекта создан специфический комплекс питания, именуемый диета 5п (по Певзнеру): стандартная диета или вариант, когда вся еда перерабатывается в пюре (протертую кашицу).
Протертая диета назначается в момент обострения заболевания, в самый тяжелый период заболевания. Все предписанные блюда подаются больному в сильно измельченном виде, до состояния пюре.
Требования диеты 5п
- Количество потребляемых калорий составляет 1800 единиц в сутки;
- Для жиров предусмотрена суточная норма не более 60 г, белков – 80 г, углеводов – 200 г, не более 10 г соли, полтора литра жидкости;
- Суточная норма микроэлементов: магний – 500 мг, калий – 4 г, кальций – 1 г, железо – 30 мг, фосфор – 2 г, натрий – не более 4 г;
- Витаминный состав пищи должен включать: витамин В1 – 1,8-2,5 мг, витамин А – 1,5 мг, его можно заменить бета-каротином в той же дозировке, витамин С – 100-150 мг, витамин РР – 19 мг.
Пища должна легко усваиваться, поэтому диета при обострении панкреатита предполагает уменьшение поступления углеводов, отказ от жиров и употребление белков только животного происхождения. В первую неделю обострения следует убрать из рациона соль.
Для точного распределения рациона на день, следует обратиться к таблицам рекомендованных и запрещенных продуктов при панкреатите. А также иметь информацию о составе разрешенных продуктов.

Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…Читать далее
Что можно кушать и пить во время обострения
- Не крепкий чай, разбавленный молоком или с добавлением лимона; не концентрированные соки, компоты на основе сухофруктов или свежих фруктов, можно разводить концентраты водой; молоко; кисель; щелочная, минеральная вода. Напитки не должны содержать сахар. Можно применять заменитель сахара.
- Творог низкой жирности, пудинг, кисломолочная продукция с 0-1% жирности.
- Крупы, которые имеют высокую вязкость: овсянка, рисовая, ячневая и пшеничная (ограниченно).
- Первые блюда на основе овощных бульонов, с крахмалистыми овощами — морковь, картофель, тыква, кабачок. Можно добавлять макароны, каши.
- Максимум 2 яйца в день и только белковую часть, допускается лишь половина одного желтка.
- Не жирное мясо животных и птиц, рыба нежирных сортов.
- Вермишель и макароны любых видов и сортов.
- Все овощи с высоким содержанием крахмала.
- Хлеб не свежий, сухари, только из пшеничной муки, затяжное, галетное печенье.
- Сливочное масло ограничено 30 г, растительное – 15 г в день.
- Дозревшие ягоды, фрукты.

Что нельзя кушать во время обострения
- Концентрированные соки, компоты, напитки из винограда, кофе, крепкий чай, газировка.
- Свежий хлеб из любого сорта муки, сдобное и слоеное тесто.
- Продукты на основе молока с жирностью выше 2%, йогурты с консервантами, творог массового производства.
- Любые первые блюда на мясном бульоне, молоке или рыбе.
- Жареные, отварные яйца.
- Копченые, острые и жирные сорта мяса, рыбы, а также консервы, колбасы.
- Любые бобовые, перловая каша, пшено, все рассыпчатые виды круп.
- Грибы в любом виде, овощи — редька, редис, лук, чеснок, капуста.
- Сладости, джемы, варенье, шоколад.
- Любые консерванты, красители, специи.
- Противопоказано употребление алкоголя.
Важно знать! Наличие списка разрешенных продуктов — это еще не вся диета. Очень важно правильно термически и механически обрабатывать эти продукты, а также принимать пищу согласно режиму.
Диета 5п в момент обострения предполагает употребление отваренной, запеченной еды, или приготовленной на пару. Жареная и тушеная, маринованная еда — категорически запрещена. Некоторые овощи и фрукты лучше употреблять сырыми, но только в виде пюре.
Важная информация! Вся приготовленная еда должна быть теплой, овощи и фрукты – комнатной температуры, нельзя употреблять сильно горячую или холодную пищу.
Для приготовления еды лучше всего использовать тефлоновую посуду или формы из термостойкого стекла, которые не требуют смазывания поверхности жиром.
Еще один важный аспект в соблюдении данной диеты – это режим питания. Здесь речь пойдет о количестве и временных рамках приема пищи. Всю суточную норму необходимо разделить на 5 или 6 приемов, интервал при этом будет составлять в среднем 2 часа между приемами.
Обострение панкреатита весьма неприятный и болезненный физиологический процесс, который сопровождается множеством побочных симптомов. Поэтому первые два дня больному предписано голодание. Полное исключение пищи, разрешено только употребление щелочной не газированной воды до 1,5 литра в сутки. С третьего дня начинается прием протертой, щадящей пищи, малыми порциями.

Составление меню при обострениях
При составлении диетического меню для больного в период обострения панкреатита под рукой должны быть такие данные: список продуктов разрешенных и полезных, таблица калорийности, таблица содержания микроэлементов и витаминов в продуктах. Это достаточно обширная информация, но на просторах интернета эти данные имеются в свободном доступе — они помогут четко соблюдать предписания диеты.
Чем руководствоваться при составлении диетического меню:
- Каждый прием пищи должен завершать напиток.
- Первый завтрак – легкий. Хлебобулочное изделие с небольшой порцией белковой еды будет идеальным сочетанием для начала дня.
- Второй завтрак должен быть более питательным, он может включать рыбное или мясное блюдо, овощи и фрукты.
- Обеденная порция начинается с первого блюда с хлебом, дополняется любыми белковыми блюдами, фруктами, в конце – питье.
- Полдник представляет собой легкий перекус. Можно употреблять фрукты, пудинги, творог, запеканку.
- На ужин лучше всего подать сочетание мясного с гарниром, немного хлеба или сухарей. В завершении могут быть овощи, фрукты и обязательно напиток.
Во время приема пищи больному необходимо прислушиваться к своим ощущениям, регулировать порции и содержание рациона опираясь на свое состояние. Не нужно насильно доедать порцию или заставлять себя есть конкретный продукт. Для облегчения физического состояния важен и эмоциональный покой больного. Обострение панкреатита – это причина расслабиться, а не насиловать свой организм.
Уже на третий день приема протертой пищи больной чувствует себя лучше. Диета в сочетании с приемом медикаментов, прописанных специалистом, помогают болям стихнуть, начинается регенерация клеток поджелудочной железы. Через неделю можно перейти к стандартному меню диеты 5п. В рацион вводят мелко и средне нарезанные продукты, постепенно убирают пюре и протертые блюда.

Важные продукты для ускоренной реабилитации
В период обострения панкреатита важно помочь организму восстановить обменные процессы, наладить функционирование поджелудочной железы.
Важно знать! Панкреатит может легко спровоцировать сахарный диабет при отсутствии должного лечения и несоблюдении диеты.
Свёкла помогает справиться с обострением панкреатита. Этот продукт содержит вещества, в частности йод, которые важны для процесса регенерации железы. Диетологи рекомендуют первую неделю в период обострения панкреатита употреблять пюре из отварной свеклы за 1 час до завтрака, по 200 г.
Имбирь давно применяется как полезный продукт во многих отраслях здоровья. Когда панкреатит обостряется, рекомендуется употреблять имбирь сухой или свежий в виде кашицы. Натощак по одной столовой ложке до завтрака.
Клубника, содержащая витамин С, который способен накапливаться в организме, полезна при панкреатите. Умеренное количество в сезон созревания ягоды будет и профилактикой, и помощью уже больному организму. Среди фруктов и ягод можно еще выделить гранат, яблоки сладких сортов, вишню. Умеренное количество этих продуктов доставит в организм полезные элементы, которые помогают восстановлению больного органа.
Полезное видео: Диетическое питание при панкреатите
Заключение
Диета играет важную роль в лечении панкреатита, в период обострения или ремиссии. Строгое соблюдение правил диетического предписания поможет скорее восстановить нормальное функционирование поджелудочной железы и избавит от побочных неприятностей.
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…Читать далее
pankreatit.su
Панкреатит. Диета при остром панкреатите. Диета №5п
 Диета при остром панкреатите имеет свои особенности, отличающие ее от других диет. О том, что характерно для диеты при остром панкреатите, об особенностях питания при заболеваниях поджелудочной железы расскажет этот пост.
Диета при остром панкреатите имеет свои особенности, отличающие ее от других диет. О том, что характерно для диеты при остром панкреатите, об особенностях питания при заболеваниях поджелудочной железы расскажет этот пост.
Острый панкреатит – воспаление поджелудочной железы, протекающее в острой форме, вызванное активацией пищеварительных ферментов.
Причин возникновения острого панкреатита много, но чаще всего острый панкреатит возникает у лиц злоупотребляющих алкоголем и лиц с заболеваниями желчевыводящей системы – хронический холецистит, желчнокаменная болезнь.
Приступ острого панкреатита возникает, как правило, внезапно и проявляется нестерпимыми болями и другими характерными для данного заболевания симптомами.
Лечение острого панкреатита консервативно:
• производят очищение крови от ферментов поджелудочной железы (Контрикал, Трасилол и др – разрушают ферменты, попавшие в кровь)
• в течение нескольких дней назначается голод,
• затем строгая диета – диета № 5п — первый вариант,
• затем постепенный переход на второй вариант диеты №5п.
• Обезболивание (наркотическое или ненаркотическое)
Если улучшения состояния больного не наступает, то происходит оперативное вмешательство с целью удаления некротических участков железы.
Голод в течение 2 дней (голод может назначаться до 4 дней в зависимости от тяжести заболевания.
Голодание более двух дней проводят в условиях стационара). В течение этого периода больному разрешается только пить отвар шиповника, слабозаваренный чай и минеральную воду, из которой удалены газы – «Боржоми», «Ессентуки №4», «Ессентуки №20», «Смирновская» или «Славяновская» по одному стакану 4-5 раз в день. С целью устранения интоксикации организма, питания и недопущения обезвоживания применяют парентеральное питание (т.е. капельницы – натрий хлорид с 5% глюкозой).
Поскольку питание в пищевод не поступает, следовательно не вырабатываются желудочный и панкреатический соки, ферментативная активность снижается, что способствует регенерации поджелудочной железы.
Диета при остром панкреатите, начиная с 3 дня.
Больного переводят на диету №5 п первый вариант — щадящая диета, с механическим и химическим щажением.
Диета 5п-1 вариант разрабатывается на основании норм лечебного питания, утвержденных Приказом Минздрава России от 21.07.2013 № 395н «Об утверждении норм лечебного питания».
Показания к диете №5п первый вариант — острый панкреатит, обострение хронического панкреатита.
Больному разрешается есть, но пища значительно снижена по калорийности.
• Запрещено: соль, жиры, продукты, которые могут вызвать секреторную активность желудка и поджелудочной железы.
• Разрешается: пища жидкая, приготовленная без соли, богатая углеводами. Сахар, мед, фруктовые соки, клюквенный морс, отвары шиповника и черной смородины. до 2,5 л в день.
Таблица. Перечень разрешенных и запрещенных продуктов и блюд. Диета № 5п — 1 вариант.
Диета при остром панкреатите и обострении хронического.
| Продукт | Разрешаются | Запрещаются |
| Хлеб | Пшеничные сухари не более 50 г | Ржаной и свежий хлеб, изделия из сдобного или слоеного теста |
| Супы | Слизистые из различных круп на воде или некрепком овощном отваре, суп-крем из вываренного мяса | Мясные, рыбные бульоны, грибные отвары, молочные супы, гороховый, фасолевый, с пшеном, окрошка, свекольник |
| Мясо, птица | Нежирная говядина, курица, индейка, кролик, освобожденные от сухожилий, жира, кожи | Жирные и жилистые сорта мяса и птицы (утки, гуси), субпродукты, жареные блюда |
| Рыба | Нежирные сорта (треска, судак, сазан, окунь и др.) в виде кнелей, суфле | Жирная рыба, соленая, копченая, жареная, консервы |
| Яйца | Всмятку, омлеты паровые, белковые (не более 1 желтка в день) | Яйца вкрутую, жареные |
| Молоко, молочные продукты | Творог свежеприготовленный некислый в виде пасты, парового пудинга. Молоко только в блюдах (в суп до 100 г на порцию). Сливки в блюда | Молоко цельное, молочные продукты с высокой кислотностью, повышенной жирности и включением сахара, сметана, сыры |
| Овощи | Картофель, морковь, кабачки, цветная капуста в виде пюре, паровых пудингов. Тыква, свекла ограничиваются | Белокочанная капуста, чеснок, репа, брюква, редька, щавель, шпинат, лук, редис, огурцы, сладкий перец, сырые, квашеные и маринованные овощи, грибы, консервы |
| Крупы | Рис, гречневая, геркулес, несладкие протертые вязкие каши, пудинги, запеканки из риса, продельной крупы, геркулеса. Ограничиваются манная крупа, лапша, вермишель | Пшено, крупы перловая, ячневая, кукурузная, бобовые, макароны в цельном виде |
| Фрукты и ягоды | Яблоки печеные | Другие фрукты и ягоды, сырые яблоки. |
| Сладкие блюда | Кисели, желе, мусс на ксилите, сорбите. Фруктовые пюре — детское питание | Другие кондитерские изделия |
| Напитки | Чай некрепкий, минеральная вода, отвар шиповника, отвары из сухих и свежих фруктов полусладкие | – |
| Жиры | Несоленое сливочное масло в блюда не более 5 г на 1 порцию | Все другие жиры |
| Специализированные продукты питания | Смеси белковые композитные сухие. Например, СБКС «Дисо®» «Нутринор», произведенная в соответствии с требованиями ГОСТ Р 53861-2010 «Продукты диетического (лечебного и профилактического) питания. Смеси белковые композитные сухие. Общие технические условия», и имеющая следующую пищевую ценность: 40 г белков, 20 г жиров, 30 г углеводов | Смеси белковые композитные сухие, произведенные не в соответствии с требованиями ГОСТ Р 53861-2010 |
Смотрите также: Диета при остром панкреатите — Образец меню диеты №5п первый вариант (протертый)
5 день. Калорийность увеличивается до 600-800 кал
Жиры исключаются. Белки – 15г. Углеводы – до 200 г.
6-9 день. Калорийность увеличивается до 1000 кал
Жиры – 10г. Белки – 50г. Углеводы – до 250 г.
• Завтрак. Каша манная безмолочная (или рисовая), яблоко (или апельсин), чай с сахаром.
• Второй завтрак. Пюре картофельное (или морковное), 50г. Нежирного куриного мяса (или нежирной рыбы), отвар шиповника с сахаром.
• Обед. Бульон овощной, вегетарианский — 100-150г., рыба отварная (или говядина) — 30- 40г. с пюре картофельным, яблоко протертое.
• Полдник. Творог обезжиренный с сахаром – 50-60г. Чай с сахаром или вареньем
• На ночь. Стакан кипяченой воды, мед – 1столовая ложка (или стакан простокваши)
10-15 день. Калорийность превышает 1000 кал
Белки — до 60 г., жиры -20 г., углеводов — 300г.
Через две недели после приступа — диета при остром панкреатите:
Больному рекомендована на диета №5 п второй вариант.
После перенесенного приступа острого панкреатита строжайшая диета № 5п должна соблюдаться в течение 6-12 месяцев. Калорийность постепенно увеличивается.
Белки – до 100г., жиры – до 40 г., углеводы – до 450 г, увеличивается содержание водорастворимых витаминов.
Пища по-прежнему протертая, без соли.
Таблица. Перечень разрешенных и запрещенных продуктов и блюд. Диета № 5п — 2 вариант.
| Продукт | Разрешаются | Запрещаются | Ограничено употребление |
| Хлеб | Пшеничный подсушенный или вчерашний 200–300 г в день или в виде сухарей; несдобное печенье | Ржаной и свежий хлеб; изделия из сдобного и слоеного теста | Не сдобное сухое печенье |
| Супы | Вегетарианские протертые с разрешенными овощами; крупяные (кроме пшена) протертые, с вермишелью, ½ порции (250 мл) с добавлением сливочного масла (5 г) или сметаны (10 г) | Мясные, рыбные супы и бульоны, отвары грибов, молочные супы, с пшеном, щи, борщи, окрошки, свекольник | В период ремиссии супы на некрепком мясном или рыбном бульоне 1–2 раза в неделю (при переносимости) |
| Мясо, птица | Нежирных сортов (говядина, телятина, кролик, индейка, курица) рубленые. В период ремиссии возможно куском | Жирные жилистые сорта мяса, кожа птиц и рыб; субпродукты. Колбасные изделия, консервы, копчености, жареное | Нежесткое мясо, курица, кролик, индейка разрешаются в отварном виде куском |
| Рыба | Нежирная треска, окунь, судак, ледяная и др. в отварном виде куском и рубленая (тефтели, кнели, суфле, котлеты) | Жирные виды (сом, карп, севрюга, осетрина и пр.), жареная, копченая, тушеная, соленая, консервы, икра кетовая | Рыба заливная |
| Яйца | Белковые омлеты из 2 яиц | Блюда из цельных яиц, особенно вкрутую и жареные. Сырые яйца | Желтки яиц в блюда до 1 в день |
| Молоко, молочные продукты | Все продукты пониженной жирности. Творог свежий некислый, кальцинированный или из кефира — натуральный и в виде пудингов. Кисломолочные напитки однодневные | Молочные продукты повышенной жирности и с включением сахара | Молоко при переносимости. Сметана и сливки в блюда. Сыр нежирный и неострый (голландский, российский) |
| Овощи | Картофель, морковь, цветная капуста, свекла, кабачки, тыква, зеленый горошек, молодая фасоль, в виде пюре и паровых пудингов | Белокочанная капуста, баклажаны, редька, редис, репа, лук, чеснок, щавель, шпинат, перец сладкий, грибы. Сырые непротертые овощи | Помидоры без кожуры, свежие огурцы без кожуры — протертые, салат зеленый |
| Крупы | Каши из различных круп (манная, гречневая, овсяная, перловая, рисовая), на воде или пополам с молоком. Крупяные суфле, пудинги с творогом. Макаронные изделия, домашняя лапша, вермишель | Крупы: пшено, бобовые, рассыпчатые каши | – |
| Фрукты и ягоды | Фрукты только сладких сортов, яблоки некислые, печеные или протертые без кожуры | Сырые непротертые фрукты и ягоды, виноград, финики, инжир, клубника, бананы, клюква | Абрикосы, персики — без кожуры, фруктово-ягодные соки без сахара, разбавленные водой |
| Сладкие блюда | Кисели, желе, муссы на ксилите или сорбите, без сахара | Кондитерские изделия, шоколад, мороженое, варенье | Сахар до 30 г в день или мед 20 г в день |
| Напитки | Слабый чай с лимоном полусладкий или с ксилитом. Отвар шиповника, черной смородины, компота | Кофе, какао; газированные и холодные напитки, виноградный сок | – |
| Соусы | Молочный, фруктово-ягодные, на некрепком овощном отваре. Муку не пассеруют | Соусы на бульонах, грибном отваре, томатный. Все пряности, закуски | – |
| Жиры | Сливочное масло до 30 г в день, рафинированные растительные масла (10–15 г в день) — в блюда | Мясные и кулинарные жиры | Масло сливочное и растительное в блюда по 5 г на 1 порцию |
| Специализированные продукты питания | Смеси белковые композитные сухие. Например, СБКС «Дисо®» «Нутринор», произведенная в соответствии с требованиями ГОСТ Р 53861-2010 «Продукты диетического (лечебного и профилактического) питания. Смеси белковые композитные сухие. Общие технические условия», и имеющая следующую пищевую ценность: 40 г белков, 20 г жиров, 30 г углеводов | Смеси белковые композитные сухие, произведенные не в соответствии с требованиями ГОСТ Р 53861-2010 | – |
Диета при остром панкреатит —
Рецепты, разрешенных блюд
Диета при остром панкреатите и обострении хронического — № 5п (2 вариант):
- омлет паровой белковый,
- мясное суфле,
- мясные кнели и рыбные кнели ,
- суп овсяный и рисовый протертые,
- пюре овощные,
- каши протертые из круп: геркулес, рис, гречка,
- мусс и желе из яблок,
- напитки и морсы из шиповника, смородины черной, клюквы.
- чай с молоком и свекольный сок.
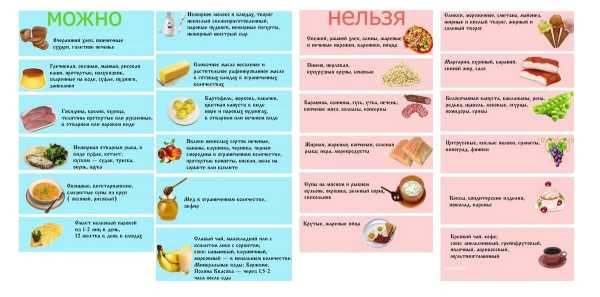
МОЖНО: супы вегетарианские, мясо нежирное и нежилистое, блюда из мяса, отварная рыба, творог домашний и блюда из творога, блюда из круп и овощей (каши, пудинги) фрукты и ягодные соки, сахар, варенье, мед.
Читайте также: О лечении минеральной водой и показаниях к применению
На ночь – кефир, простокваша, кипяченая вода с ложкой меда, изюм, чернослив. Этот прием пищи ориентирован на то, чтобы в кишечнике не было запоров, т.е. кишечник вовремя освобождался.
КАТЕГОРИЧЕСКИ НЕЛЬЗЯ: жирная пища, жареное мясо и рыба, сдобное тесто, солености, копчености, чеснок, лук, редька, редис, маринады, копчености, консервы мясные и рыбные, наваристые бульоны, пельмени, сало, алкоголь
ЗАКЛЮЧЕНИЕ: Диета при остром панкреатите — является обязательным условием снятия воспаления в поджелудочной железе. Без соблюдения диетического питания, выполняющего лечебную роль, выздоровление невозможно.
pancr.ru
Что можно есть при обострении поджелудочной железы?
Воспаление поджелудочной железы или панкреатит – заболевание, которое может возникнуть в любом возрасте и проявлять себя яркими симптомами при обострении. Диета при панкреатите поджелудочной железы при обострении является основным условием эффективного лечения этого сложного заболевания.
Панкреатит, процессы в организме
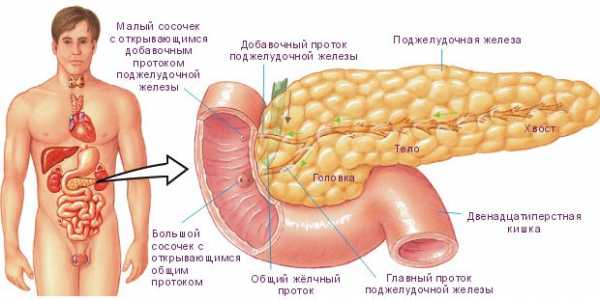
Поджелудочная железа – важный орган в пищеварительной системе человека. Именно она расщепляет поступающую в организм пищу. При ее работе выделяются ферменты, которые помогают расщепить пищу и усвоиться ей в организме.
Но когда возникает воспалительный процесс, то ферменты железы преобразуются во вредоносный секрет, который начинает расщеплять саму поджелудочную железу. Панкреатит возникает, когда в железе происходит переизбыток выделяемых ферментов, который может возникнуть в связи с перекрытием протока, соединяющего железу и 12-перстную кишку.
Тогда ферменты начинают перерождаться во вредоносный секрет и разрушать стенки самой поджелудочной железы, также соседние ткани и органы. Также попадают в кровь и лимфатическую систему, что приводит к общей интоксикации организма.
Так развивается панкреатит, который без должного лечения и диеты из острой формы быстро переходит в хроническую. Тогда могут начаться необратимые процессы, которые связаны с некрозом тканей, гнойными отслоениями, что приводит к абсцессу, перитониту и другим заболеваниям, опасным для жизни человека.
к содержанию ↑Нейтролизовать все негативныпе процессы поможет диета при панкреатите.
Питание при появлении первых признаков
Диета при панкреатите поджелудочной железы при обострении является главным условием успешного лечения. Если ее не соблюдать, то все методы лечебного комплекса просто потеряют смысл, так как железа будет постоянно в раздраженном состоянии из-за тех вредных продуктов, которые будет употреблять пациент во время лечебного курса.
к содержанию ↑Поэтому при первых же признаках панкреатита необходимо начать правильно питаться. А самыми первыми признаками являются: изжога, вздутие живота, повышенное газообразование, икота, сухость и горечь во рту. Именно с этой симптоматикой и стоит обратиться к гастроэнтерологу. Ведь, как известно, любую болезнь, в том числе и панкреатит, проще вылечить на начальной стадии возникновения.
Хроническая форма панкреатита, признаки
Панкреатит начинается с острой формы, когда у человека ярко выражены все симптомы:
- Боль в левом подреберье, которая может отдаваться в любые части тела, вплоть до лицевого нерва и челюсти;
- Тошнота и рвота;
- Диарея или запор;
- Высыпания на коже;
- Повышенная потливость;
- Повышение температуры.
Острый панкреатит быстро переходит в хроническую форму. Тогда симптоматика может быть выражена слабо, или вообще болезнь развивается без симптомов.
Это очень опасное состояние пациента, когда нет симптомов, а поджелудочная железа продолжает разрушаться. Хронический бессимптомный панкреатит чреват полной потерей поджелудочной железы – важного органа пищеварительного процесса.

Но хроническая форма также может ярко заявлять о себе периодическими обострениями. Тогда симптоматика похожа на симптомы острой формы панкреатита.
к содержанию ↑Своевременное обращение к врачу или профилактические осмотры при панкреатите у гастроэнтеролога помогут вовремя диагностировать болезнь и вылечить ее. Хроническая форма лечится намного дольше и труднее, часто показаны операции по удалению части или всей поджелудочной железы.
Тогда пациент обречен лечиться и поддерживать свой пищеварительный тракт медикаментозно всю жизнь. Диета также станет постоянным спутником пациента.
Что можно есть при панкреатите?
При появлении дискомфорта в животе, в области желудка нужно сразу отказаться от тех продуктов, которые противопоказаны при панкреатите – это все жирные продукты, кислые, соленые, острые, газированные напитки и консервы. В диете таких продуктов просто нет.
Пища диеты при панкреатите должна быть разнообразной и содержать все полезные вещества:
- Белок – до 90 грамм ежедневно;
- Углеводы – до 75 грамм;
- Жиры – до 40 грамм, желательно растительного происхождения.
В рацион питания при панкреатите должны входить все полезные микроэлементы: калий, кальций, фосфор, магний, железо, весь впектр витаминов и пр. Диете должна помогать организму повышать иммунитет и бороться с патологиями внутри железы.
к содержанию ↑Рацион при панкреатите должен быть полноценным, но все продукты готовятся только путем варки, тушением, на пару, запеканием. Никакой жареной пищи в питании и диете быть не должно.
Поджелудочная железа у взрослых
Причин возникновения воспаления поджелудочной железы у взрослых – огромное множество. Основными являются:
- Неправильное питание;
- Переедание;
- Употребление алкоголя;
- Наличие иных заболеваний желудочно-кишечного тракта;
- Инфекционные болезни;
- Малоподвижный образ жизни;
- Пониженный иммунитет;
- Сбои в работе гормональной и эндокринной систем и пр.
В соответствии с основной причиной возникновения панкреатита медики различают виды болезни:
- Алкогольный – основная причина алкоголь;
- Лекарственный – хаотичный или длительный прием лекарств;
- Билиарный – возникает как следствие желчекаменной болезни;
- Кальцинированный – избыток соли в организме и пр.
к содержанию ↑Все заболевания поджелудочной железы объединены в общую группу – панкреопатию. При любом виде панкреопатии назначают диету при помощи тестов и другим методов дифференциальной диагностики – лабораторной (анализы) и инструментальной (УЗИ, рентген, лапароскопия, эндоскопия и пр.). Особенно диета становится строгой при обострении болезни.
Что кушать, когда обострение?
В период обострения заболевания врач назначает голод на 2-3 суток. эта диета называется стол № 0. В это время пациент может пить только щелочную негазированную воду – до 2 литров в день.
Если стадия панкреатита тяжелая, то проводится экстренная операция по удалению части или всей железы, камней из желчных путей и пр. До и после операции пациент также не должен ничего есть и придерживать диеты стола № 0. Все полезные микроэлементы, необходимые организму пациента, врач назначает путем внутривенных капельниц или инъекций.
к содержанию ↑Если даже оперативное вмешательство не показано, все равно голод – это тот период, когда доктор купирует боль и дает железе отдохнуть от пищеварительных процессов. Поэтому при хронической форме панкреатита, при обострениях, так или иначе, придется поглодать.
Меню
Затем после купирования боли и голода при панкреатите пациенту разрешают пить отвары шиповника, ромашки и других трав, имеющий противовоспалительное, антисептической, антимикробное действие. Спустя 2-3 дня рацион диеты расширяется вегетарианскими бульонами, чуть позже в диете появляются пюре, мясные или рыбные нежирные бульоны.

При положительной динамике выздоровления рацион расширяется и пациенту назначается диета – стол № 5, которая состоит из каш, овощных пюре, нежирных бульонов, приготовленной на пару рыбе или диетическом мясе, фруктов и овощей.
Условия приема пищи при диете должны соответствовать критериям:
- Пища должна быть размельченной;
- Подаваться при температуре 37 градусов;
- За один раз пациент может употребить не более 200 грамм продуктов;
- В течение дня можно есть 5-6 раз без перекусов и запиваний.
Даже размельченную пищу при панкреатите пациент должен тщательно прожевывать. Соблюдая все правила диетического питания при панкреатите, пациент максимально поможет своей поджелудочной железе восстановиться и начать нормально функционировать.
Конечно, при самой тяжелой некрозной стадии, когда единственным эффективным методом лечения является операция по удалению железы, пациент садится на строгую диету пожизненно.
Во время лечебного процесса диета – основное условие эффективного лечения. Без соблюдения диеты никакие медикаменты не помогут восстановиться этому важному органу.
к содержанию ↑Как питаться после прохождения основного курса лечения панкреатита, вам расскажет ваш лечащий врач. Но, как правило, схема и рацион питания при диете остаются неизменными, даже когда панкреатит отступает.
Ведь спровоцировать новый приступ и обострение панкреатита легко – достаточно один раз позволить себе, к примеру, жареную или жирную пищу. Тогда диета становится неэффективной, и панкреатит возвращается новым приступом и обострением.
Лечение панкреатита
Таблица основных методов лечения панкреатита
| Операция | Традиционное оперативное вмешательство при помощи скальпеля; лапароскопия – путем двух проколов и ввода лапороскопа. |
|---|---|
| Медикаментозное лечение | Обезболивающие: но-шпа, папаверин, бусколан, пенталгин, баралгин, триган-Д; естероидные противовоспалительные медикаменты; панкреатические ферменты высокой дозировки – для снятия боли и нормализации флоры железы; спазмолитики, снимающие спазм и уменьшающие боль; антибиотики; холинолитики; Н2-блокаторы; антациды и пр. |
| Физиолечение | Ультразвуком, лазерным излучением, электрофорез и пр. |
| Диетотерапия | стол № 5: нежирная размельченная пища маленькими порциями в пюреобразном состоянии. |
| Народная медицина | Фитотерапия: настои, отвары на равах: ромашка. зверобой, шиповник и пр. |
Параллельно с диетой в зависимости от стадии и формы панкреатита врач назначает лечение.
Для каждого пациента разрабатывается индивидуальная программа комплексного лечения, в которой учитываются:
- Форма и вид панкреатита;
- Стадия панкреатита;
- Основная причина возникновения болезни;
- Физиология пациента;
- Наличие у него иных хронических заболеваний;
- Личная непереносимость тех или иных компонентов;
- Возраст пациента и пр.
По этому же принципу разрабатывается меню и диета для больных панкреатитом.
к содержанию ↑Еда, продукты при панкреатите
Главное правило диеты – наличие всего спектра полезных микроэлементов.

Питание должно содержать углеводы, белки, в небольшом количестве жиры. Только такой сбалансированное питание диеты при панкреатите сможет помочь восстановить функции поджелудочной железы. Поэтому в рацион обязательно должны входить:
- Любые каши – это углеводы. Они необходимы организму для качественного функционирования органов и систем, в том числе и поджелудочной железы. Рекомендуется их употребление с небольшим кусочком подсолнечного качественного масла. Добавлять в крупы можно мед, изюм, фрукты.
- Если ваш завтрак в основном состоит из углеводов, то обед должен быть белковым: мясо, рыба, яйцо и пр.
- Приготовить себе настои или отвары на травах надо после консультации с врачом. Такой напиток должен содержать все полезные микроэлементы, оказывать профилактическое воздействие на организм, поднимать иммунитет, сбалансировать обмен веществ и помогать организму бороться с любыми воспалениями и инфекциями. К самым полезным относят отвар из шиповника. Многие заваривают ромашку, зверобой, золотой корень, делают отвары прополиса и пчелиного подмора.
- Основным критерием отбора молочной продукции является показатель жирности. Все, что входит в диету при этой болезни, должно быть обезжиренным или с минимальным процентом жирности – 1%. Чтобы не повышать общую кислотность в организме, следует отказаться от кисломолочной продукции.
- Куриная печень содержатся те ферменты, которые необходимы для поддержки клеток и тканей поджелудочной железы. Готовить ее надо на пару, варкой либо тушением.
- Ягоды, фрукты, сухофрукты должны быть некислыми, чтобы не повысить кислотность в желудке и вновь активизировать ферменты железы, вызвав обострение. Голубика, черника, ежевика, арония – это те ягоды, которые насыщены витаминами и полезными микроэлементами и не будут раздражать стенки поджелудочной железы.
к содержанию ↑Абсолютно противопоказана при панкреатите столь любимая многими редиска, которая повышает выработку сока поджелудочной железой. В редиске много ферментов, которые собьют и без того нарушенный баланс микрофлоры железы. Поэтому в диете этот продукт исключается.
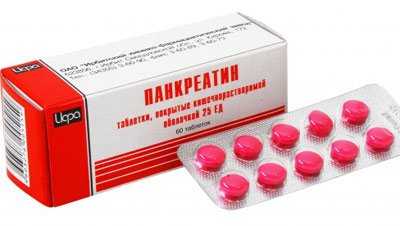
Панкреатин – к диете
При восстановлении функций поджелудочной железы используется ферментный препарат – Панкреатин, который содержит все необходимые для полноценной работы железы ферменты: амилазу, липазу и протеазы и др.
Этот ферментный препарат помогает восстановить баланс и нормальную микрофлору в теле железы при панкреатите, что будет способствовать ее быстрому восстановлению и нормальной работе по перевариванию пищи. поэтому часто врачи к диете выписывают и этот препарат.
к содержанию ↑Поляна Квасова – что это?
Минеральная вода Поляна Квасова насыщена натрием, гидрокарбонатом, что способствует насыщению организма пациента при ее употреблении бором и фтором. Это – так называемая щелочная вода, которая показана при всех видах болезней желудочно-кишечного тракта.
Но в любом случае консультация вашего врача перед ее употреблением необходима.

Когда панкреатит в обостренном состоянии вовремя голода врачи рекомендуют пить именно эту воду – для ускорения снятия основной симптоматики и восстановления баланса микрофлоры железы. при дальнейшей диете данное щелочное питание также помогает быстрому восстановлению функций железы при панкреатите.
к содержанию ↑Подойдет ли для похудения?
Диета при панкреатите никак не подойдет для похудения. Наоборот. При определенной стадии развития болезни человек начинает худеть. Потеря веса может быть значительной. И задача врача при лечении такого пациента – нормализовать его вес.
Поэтому программа питания разрабатывается таким образом, чтобы пациент не только укрепил работу железы, но и получал необходимые элементы для восстановления своего веса. Поэтому диета при панкреатите никак не сможет заставить вас похудеть, есть огромное количество иных диет, которые должнеы проходиться под контролем профессионального диетолога.
В противном случае при неправильном применении диет может возникнуть панкреатит.
к содержанию ↑Панкреатит + гастрит — рецепты
Часто панкреатит сопровождается сопутствующими заболеваниями желудка, печени, желчного пузыря, желчных путей и пр. Наиболее часто встречается сочетание гастрита и панкреатита. Тогда диета разрабатывается уже с учетом этих двух сложных болезней.
Основное условие при таком питании – не навредить работе желудка и поджелудочной железы. Принципы приема пищи и рацион диеты остаются примерно такими, как стол № 5 – полноценное питанию, размельченные продукты, исключение всего вредного и пр. Плюс – добавляется регламент по содержанию соли и сахара в пище.
Так, если у вас панкреатит не эндокринной природы возникновения (когда сахар и так повышен в крови), то в день можно употреблять до 10 г сахара и до 10 г соли. Большее количество соли может вызвать кальцинированный панкреатит – с отложениями солей в организме.
Питание при панкреатите и гастрите не должно раздражать органы пищеварения, но в то же время должно быть вкусным и сбалансированным.
Так, подойдут для ввода в рацион следующие блюда:
- Рыбный паштет. Берем рыбу и очищаем от костей, варим в воде вместе с зеленой петрушкой. Добавляем минимум соли. Вареную рыбу измельчаем и употребляем в пищу. Можно в перемолотую рыбу добавить 1 ч. Ложку оливкового масла.
- Паровые фрикадельки. Делаем фарш из качественного куска нежирной говядины (крольчатины, курятины, телятины). Добавляем яйцо и чуть соли, перемешиваем, делаем небольшие фрикадельки. В кипящую укропную воду кладем фрикадельки и варим. Можно употреблять.
- Тыквенные котлеты. Мякоть тыквы перемешиваем с яйцом и готовим на пару. Блюда очень ценно своими микроэлементами и адаптировано к заболеваниям желудочно-кишечного тракта. Его можно подавать на гарнир к тушеной рыбе или вареному куску мяса.
- Тушеный кабачок. Режем ломтиками кабачок, предварительно освободив его от кожуры. Тушим на сковороде — на воде. В кипящую воду можно добавить петрушку, укроп, сельдерей.
Если вы любите мучное, то при панкреатите стоит перейти на чуть почерствевший хлеб или готовые хлебцы. От всей свежей выпечки в диете придется отказаться.
При употреблении молочной продукции смотрите на ее жирность. Употреблять лучше молоко, кефир, йогурты с жирностью не более 2,5%.
к содержанию ↑Диета при панкреатите – один из основных методов лечения. Если ее не соблюдать, то нужного эффекта от медикаментов и других процедур не будет.
Видео — диета при панкреатите поджелудочной железы
к содержанию ↑Прогноз при панкреатите
При правильном питании и медикаментозном лечении воспаленные стенки железы при острой и хронической формах быстро приходят в нормальное состояние. Благодаря препаратам и тем микроэлементам, которые поступают с пищей, нормализуется выработка ферментов и их баланс в железе.
При любом нарушении диеты и сбое в принятии лекарств воспаление может вернуться с удвоенной силой.
При хронических формах лечение диета длятся продолжительное время. Часто диета назначается практически всю жизнь. Чтобы не провоцировать воспалительные процессы в железе, надо навсегда отказаться от вредной пищи и стараться вести активный, здоровый образ жизни.
netgastritu.com
меню, продукты и правила питания
Хронический панкреатит – часто встречающее аномальное явление, которое может появиться у каждого человека. Для его лечения врачи рекомендуют не только лекарства и витаминные комплексы. Для более эффективного закрепления действия медикаментов, нужно соблюдать особый диетический стол.
В чем же заключается диета при обострении хронического панкреатита, и что необходимо о ней знать?
Факторы появления и симптомы панкреатита
Патологию характеризуют воспалительные рецидивы в поджелудочной железе, вследствие чего нарушается корректная работа ее гормонов и ферментов. Чем сильнее прогрессирует недуг, тем большее разрушающее влияние панкреатические ферменты оказывают на ткани поджелудочной железы.
Воспалительные явления могут быть следствием острой степени панкреатита. Однако патология может быть и самостоятельно образующим проявлением, если пациент переболел атеросклерозом, циррозом печени, желтухой или злоупотребляет жирной едой и алкоголем.
Симптоматическая картина:
- Тяжесть в желудке после еды.
- Изжога, жжение, как результат повышения кислотности в тонком кишечнике.
- Вздутие живота.
- Сильная боль с правой стороны пупка.
- Сладковатый привкус и неприятный запах в ротовой полости.
- Отрыжка, тошнота.
- Накопление токсичных веществ в организме, что чревато самоотравлением.
- Частый стул (жидкого и маслянистого характера).
- Нарушение производства инсулина.
- Ощущение голода.
- Отек и опускание верхних век.
- Покраснение кожи.
- Сухость губ.
Щадящее питание при обострении хронического панкреатита – это всего лишь преходящая необходимость, которой нужно придерживаться, пока система поджелудочной железы не окрепнет и не вернется к своим естественным рабочим обязанностям.
Продолжительность соблюдения лечебного меню — не меньше 12 месяцев.
Особенности диетического рациона во время приступа

Диета при хроническом панкреатите во время обострения подразумевает приготовление блюд, богатых на белок. Продукты, со значительным присутствием жиров и углеводов на время лечения нужно убрать из рациона либо свести их прием к минимуму, так как они неблагоприятно влияют на желчный пузырь и поджелудочную железу. В некоторых случаях допускается очень малая доза растительного масла.
- Белок способствует быстрому возрождению травмированных участков поджелудочной железы.
- В отношении углеводов не имеется особых запретов, но если у пациента имеется предрасположенность к сахарному диабету, лучше убрать из питания все продукты с присутствием сахара.
Диета при хроническом панкреатите поджелудочной железы при обострении подразумевает резкое снижение присутствия соли в еде. Употребление абсолютно несоленой пищи позволяет за 2-3 недели существенно уменьшить отек воспаленной железы.
Если отмечается обострение хронического панкреатита, то диета должна полностью состоять из жиденьких и протертых блюд, которые кушают теплыми, но никак не холодными или горячими.
Вся еда готовится без соли и тем более без каких-либо специй и приправ. Разрешается пресный кефир, пюреобразные супчики, реденькие кашки, приготовленные на воде из рисовой, овсяной, манной или манной крупы. Очень полезны овощные пюре, творог с малым процентом жирности, некрепкий и без сахара чай.
Далее в питание при обострении хронического панкреатита постепенно вводятся новые продукты: белки яиц, постные мясо и рыба, желе, белый хлеб (слегка подсушенный или в виде сухариков).
Порции соответственно должны быть небольшими, но кушать нужно как можно чаще. Подобная схема питания помогает предупредить случайное переедание, которое в этом случае совсем нежелательно. Шестиразовая еда на протяжении дня считается оптимальным вариантом.
Особенности меню после осложнения
Как только самочувствие больного улучшится, а признаки усугубления болезни снизятся, ни в коей мере нельзя прерывать диету. Система поджелудочной железы еще очень слабая и не сможет справиться с дополнительными нагрузками. Диетическое питание поможет предупредить повторный рецидив болезни.
Диета после обострения хронического панкреатита допускает присутствие тушеных, вареных, запеченных, либо паровых блюд, которые потом протирают. Готовую еду нужно кушать исключительно в теплом виде, и сравнительно небольшими порциями, но часто 4-6 раз за день.
Вариант дневного меню:
1 прием пищи: жидкая манная каша на молоке и воде, слабозаваренный чай;
2 прием пищи: творожная запеканка либо протертый творог, кисель;
3 прием пищи: суп-пюре из овощей, паровые тефтели из куриного мяса с гречей, ягодное суфле, вода или не крепкий чай;
4 прием пищи: рыбное суфле с тушеными овощами, отвар шиповника;
5 прием пищи: йогурт или стакан нежирного кефира.
Основные нюансы питания
Гибкая диета при заболевании: «хронический панкреатит в стадии обострения» обладает рядом особенностей.
Постные мясо и рыба, используемые в диетическом меню предупреждают нежелательные жировые преобразования печени у пациента. Аналогичной способностью обладает некислый обезжиренный творог домашнего приготовления. Из магазина для этих целей совершенно не годится.
Белок присутствует в рисе, сухариках, подсушенном хлебе, гречке, манке, овсянке и макаронах.
Жиры предпочтительней использовать животного происхождения. Сливочное масло рекомендуется добавлять в готовую еду непосредственно перед самим ее употреблением. В отношении растительного масла можно сказать, что оно позволительно только в тех ситуациях, если оно хорошо переносится пациентом.
Углеводы имеются в сахаре, джеме, меде, различных сиропах, сухарях и так далее.
Перечень продуктов, которые разрешено употреблять

Диетологи рекомендуют использовать в диетических блюдах такие продукты питания, как:
- Телятина, говядина, постная свинина, кроличье, куриное и индюшиное мясо.
- Нежирная рыба, особенно минтай, щука, треска, камбала.
- Крупы: рис, овсянка, манка. Ячневые и кукурузные каши также можно использовать в меню, но не очень часто.
- Макаронные изделия.
- Молоко (только для приготовления молочных супов, каш и киселей). Намного полезней свежая кисломолочная продукция.
при стабильном улучшении самочувствия можно неострые сорта сыра. - Яйца (для приготовления паровых омлетов).
- Яблоки некислых сортов (запекают, готовят пюре, компоты).
- Картофель, патиссоны, свёкла, кабачки, морковка содержать в себе углеводы.
Все овощные блюда готовятся на паровой бане или отвариваются в воде. Отварные овощи лучше перетирать в пюре, добавив в него немного крупяного отвара.
Продукты, которые не рекомендуются при болезни

Специалистами разработан список продуктов, которые не следует употреблять при развитии обострения болезни:
- Избегать в питании утиного, гусиного мяса, а также баранины, сала.
- Нельзя есть жареное мясо и такие же котлеты.
- Откажитесь от шашлыка и всей колбасной продукции, тоже самое можно сказать и о всех мясных деликатесах.
- Запрещены все виды мясных и рыбных консервов, в их числе и тушенка.
- Не следует употреблять наваристые мясные бульоны и холодец.
- Уберите из своего меню все виды жирной рыбы: скумбрия, осетр, лосось, угорь, сом, сельдь.
- Соленая и копченая рыба также категорически не рекомендуется в фазе обострения болезни.
- Жирный творог, кислую сметану также нужно убрать из своего рациона.
- Под запретом все виды копченного и острого сыра.
- Не употреблять яичницу и приготовленные вкрутую яйца.
- Многие овощи, с высокой остротой и кислотностью: редиска, свежий лук, щавель, помидоры, хрен, шпинат и все виды бобовых.
- Стоит избегать все кислые или сильно сладкие фрукты: апельсины, клюква, виноград, инжир, финики.
- Уберите из своего меню всю сдобную выпечку, торты.
- Избегать употребление шоколадных конфет и мороженого.
- Нельзя употреблять квас, а также популярные напитки: какао, кофе, крепкий чай.
- Абсолютно нельзя никакую алкогольную продукцию.
- Категорически запрещены острые специи и различные приправы.
- Не рекомендуется использовать для приготовления еды маргарин, свиной и говяжий жир.
Прежде чем приступать к диете, в случае появления обострения хронического панкреатита, непременно посоветуйтесь с лечащим врачом.
Грамотно подобранная диетическая карта поможет в короткий срок не только побороть рецидивное проявление недуга, а также предупредить его повторное возвращение в будущем. Диета должна соблюдаться на всем протяжении терапии болезни, в том числе и в реабилитационный период. К слову, такие диеты не состоят из дорогостоящих продуктов, а приготовление блюд из них, не занимает много времени.
Загрузка…opankreatite.ru
меню по дням, рецепты и разрешенные продукты
Такое тяжелое заболевание, как панкреатит, встречается довольно часто. Причиной проявления болезни может стать неправильный рацион питания, чрезмерный аппетит, увлечение алкогольными напитками. Однако панкреатическая недостаточность наблюдается и у вполне здоровых людей, например, из-за нарушений в работе печени, после перенесенного инфекционного заболевания.
Течение болезни может иметь как обостренный характер, так и проявляться моментами ремиссии. В любом случае, чтобы излечиться от недуга, помимо лечения лекарственными препаратами необходимо придерживаться правильного питания.
Диета при панкреатите поджелудочной железы при обострении направлена на то, чтобы помочь ЖКТ справится с проявлениями патологии, доставляющие человеку болезненный дискомфорт.
Лечебный диетический стол при обострении заболевания
Прием различных лекарственных препаратов, использование рецептов народной медицины, не смогут в полной мере помочь избавиться от такого неприятного явления, как усугубление панкреатита. Специальная диета при обостренном панкреатите — одна из составляющих комплексной терапии при этом недуге.
Щадящее питание, как правило, назначается сроком на 12 месяцев. Этого времени вполне достаточно для того, чтобы ЖКТ смог восстановить свои функции и начать полноценную работу.
Итак, по какой же схеме выстраивается диета при обострении панкреатита поджелудочной железы, о каких ее особенностях следовало бы знать? Необходимо подчеркнуть, диетический стол при рецидивных проявлениях хронического панкреатита имеет много общего с тем, которое назначается при рецидиве острой формы болезни.
Осложнению недуга могут способствовать:
- Сильно острая и жирная пища.
- Несоблюдение диетических предписаний.
- Продолжительный промежуток между приемами еды.
- Патологии ЖКТ, печени и желудка разнообразного характера.
Главная задача диеты – максимальное спокойствие поджелудочной железе, которое достигается понижением секреции ферментов пищеварения, являющиеся причиной воспалительных явлений поджелудочной.
Особенности перехода на диетическое питание при обострении воспалительного процесса

На обострение хронического панкреатита указывают следующие признаки:
- Сильная режущая и неожиданная боль в правом и левом подреберье.
- Боль усиливается после каждого приема пищи.
- Рвота.
- Кал имеет грязно-серый цвет.
- Понос.
- Тошнота.
- Высокая температура тела.
- Отсутствие аппетита.
В первое время обострения хронического панкреатита рекомендована диета №5п. Однако в некоторых случаях допускаются индивидуальные отклонения, но блюда в меню должны всегда иметь предписанную диетологами суточную калорийность, рекомендуемое количество белков, углеводов, жиров и полезных микроэлементов. Дефицит этих веществ может спровоцировать ухудшение состояния пациента.
Диета при панкреатите в стадии обострения подразумевает присутствие блюд, которые приготовлены варкой или на пару. Вся еда должна быть жидкой или полужидкой консистенции и съедаться исключительно в теплом состоянии.
Прием пищи должен быть регулярным и небольшими порциями, а промежуток между ее употреблением не более 3-4 часов. Оптимальное число приема еды в день – 6-7 раз. Соль в блюдах должна отсутствовать полностью либо присутствовать в очень малых дозах. Нельзя есть горячую или холодную пищу.
Исключаются все продукты, которые тем или другим способом могут раздражать слизистую поджелудочной. Кроме этого, недопустимо присутствие продуктов, обладающих повышенной сокогонной способностью.
В случае госпитализации из-за обострения панкреатита, питание пациенту назначается по такой схеме.
Первый — третий день
Разрешается только минеральная вода (без присутствия газа) и напиток из шиповника. Жидкости следует пить не спеша, маленькими глоточками. Максимальное количество – 1 литр/сутки.
Четвертый – шестой день
С этого времени пациенту дают чай без сахара с сухариком. Если в состоянии пациента отмечаются улучшения, в его меню вводятся слизистые супы-пюре с абсолютным отсутствием соли.
На второе подаются белковый омлет, приготовленный на пару, протертые молочные каши из рисовой или гречневой крупы (молоко для приготовления таких каш предварительно разводят водой в равных пропорциях).
Шестой день
В меню включают творог, сливочное масло (10-15 г/сутки), подсушенный белый хлеб, пюреообразные или протертые супы. Для их приготовления используют морковку, картофель, свеклу.
Седьмой – восьмой день
С этого времени рацион больного расширяется мясными и рыбными блюдами, которые готовятся исключительно паровым способом.
Например, можно подать паровое суфле, приготовленное из предварительно отваренного мяса или рыбы. Обратите внимание, рыба и мясо для диетического питания берутся только нежирных сортов.
Девятый – десятый день
С этого времени в меню вводят паровые кнели, котлетки и фрикадельки.
Диета при обострении панкреатита поджелудочной железы строится на приоритетном преобладании легкоусвояемых белков животного генезиса. Присутствие углеводов должно быть понижено, а употребление жиров следует свести к минимальному показателю.
Наличие достаточного количества кальция в блюдах способствует укреплению стенок сосудов.
Что можно и нельзя при проявлении обострения панкреатита?

В диетическом меню должны присутствовать:
- Слизеподобные первые блюда (супы).
- Жидкие пюреобразные каши, которые предварительно протираются.
- Белковые омлеты.
- Подсушенный белый хлеб.
- Котлеты из индюшатины, курицы, нежирной рыбы и говядины, которые готовятся в пароварке.
- Кисели.
- Отвар из шиповника.
- Овощные и фруктовые пюре.
Такой подход к питанию, сводить к минимуму нежелательные раздражения желудка, способствует устранению болевого дискомфорта и спазмов.
Питание при панкреатите во время обострения подразумевает полный отказ от следующих продуктов питания:
- Блюд на основе крепкого отвара (рыбные, мясные, овощные).
- Соленой и острой еды.
- Жирных и жареных блюд.
- Копченостей.
- Колбас.
- Еды с разными пищевыми добавками.
- Дрожжевой выпечки и различных сладостей.
- Мороженое, газированной воды.
- Алкоголя, сигарет.
- Кофе (натурального), крепкого чай.
- Различных соусов, майонеза.
- Ломтики черного хлеба.
Приблизительное меню на один день при рецидиве болезни

Диета при панкреатите в период обострения хоть и является целебной, но это не значит, что рацион человека сведен к минимальному числу блюд. Диетическая кухня обладает достаточным количеством разнообразных рецептов не только на каждый день, но и на неделю. Благодаря этому, очень легко составить меню с таким расчетом, чтобы на столе присутствовали не только полезные, но и новые варианты кушаний.
Как пример, меню на 1 день:
- Завтрак. Омлет из белков (приготовленный в пароварке), чай из лекарственной ромашки или отвар шиповника.
- Ланч. Запеченное яблоко без кожи с медом в духовке.
- Обед. Жиденький супчик из перловки, ломтик сушеного белого хлеба, разбавленный фруктовый компот.
- Полдник. Желе из некислых ягод.
- Ужин. Манная каша, чай или отвар.
Помимо того, диетологи рекомендуют каждый вечер выпивать немного натурального йогурта либо нежирного кефира, примерно 100-150 мл.
Рецепты простых диетических блюд
Суп картофельный
Ингредиенты:
- 1 литр не жирного бульона (куриного или рыбного).
- 1 шт. картофеля.
- 1 луковица.
- 1 средняя морковка.
- Немного сливочного масла (для пассировки лука).
- Соль.
Лук мелко порезать, обдать кипятком и припустить на сливочном масле. Затем добавить морковку и тушить 5-7 минут.
Картофель нарезать кубиками и положить в кипящий бульон (овощной/мясной). Добавить лук с морковкой. Варить до готовности.
Перед окончанием варки добавить лавровый лист и немного соли.
Отварные колбаски по-домашнему
Ингредиенты:
- 700 г филе курицы (индейки).
- 3 белка
- 300 г сметаны.
- немного соли и свежей зелени.
Мясо птицы порезать кубиками, пропустить через блендер. Затем положить яичные белки, соль, зелень (по желанию) и сметану. Все смешать. На подготовленную пищевую пленку выложить 1/3 часть массы, сформировать колбасу, концы пленки закрепить ниткой. Аналогичным образом делаем еще две колбаски.
В посуду налить воду и довести до кипения, убавить огонь, чтобы вода не кипела, но температура была близка к этому. Колбасы положить в воду и накрыть их тарелочкой, чтобы они не всплывали. Варить до готовности примерно 1 час. Вытянуть, охладить, и только потом убрать пленку.
Яблочный мусс с манной крупой
Ингредиенты:
- 70 г свежих яблок.
- 1 ст. л. манки.
- 2 ч. л. сахара.
- 0,3 г лимонной кислоты.
Яблоки очистить от кожуры, порезать кусочками и отварить. Жидкость процедить, яблоки пропустить через дуршлаг и соединить с отваром. Прибавить сахар, лимонку и довести до закипания.
Медленно всыпать манку, при непрерывном размешивании. Варить на слабом огне 15 минут. Затем массу остудить до 40 градусов, взбить до устойчивой пышной пены. Разложить по формам и охладить.
Диета при панкреатите во время обострения должна соблюдаться как можно тщательней. От этого зависит общее состояние пациента и приближает момент выздоровления. При значительном улучшении самочувствия, и если это разрешить лечащий врач, можно будет, постепенно вводит в рацион новые продукты.
Загрузка…opankreatite.ru
диета при обострении панкреатита
Соблюдение диеты при обострении панкреатита – один из главных факторов успешного лечения заболевания. Ведь именно от употребляемых продуктов зависит, насколько быстро будет восстанавливаться поджелудочная железа, не будет ли дана ей дополнительная нагрузка. Нужно также понимать, что при неправильном питании пища просто не будет перевариваться, поскольку воспаленная поджелудочная не сможет выделять необходимые ферменты.
Режим питания и способ готовки
При панкреатите очень важно помнить не только о перечне разрешенных продуктов, но и о самом режиме лечебного питания. Несколько простых правил помогут быстрее справиться с болезнью, а при хроническом течении избежать обострений недуга.
- Запрещается жареная пища, продукты готовятся в пароварке, отвариваются, запекаются.
- Диета при обострении панкреатита полностью исключает свежие овощи и фрукты, все разрешенные должны запекаться или отвариваться.
- Дробное питание – есть нужно небольшими порциями, 5-6 раз в день.
- Блюда должны быть теплыми.
- Жидкая или перетертая консистенция блюд. Желательно перетирать даже каши, например, гречневую.
Эти правила помогут поджелудочной проще справляться с расщеплением различных пищевых компонентов, а значит, постепенно приходить к нормальному функционированию.
Первые дни после острого приступа панкреатита
В острой стадии панкреатита человек чувствует сильную боль, часто мучается от рвоты и диареи. Поэтому на этом этапе пациенту может быть рекомендована так называемая голодная диета – полный отказ от пищи на несколько дней. Такая норма не распространяется на питье, оно, напротив, должно быть обильным. Подойдут такие напитки:
- Минеральная вода без газа.
- Отвар ромашки, календулы, мяты, тысячелистника.
- Отвар шиповника.
Также следует отметить, что подобная диета назначается исключительно врачом, чаще при лечении в стационаре. Самостоятельное назначение себе голодовки может, наоборот, спровоцировать ухудшение состояния, перевести панкреатит в более тяжелую форму.
Диета при обострении хронического панкреатита
При хронической форме болезни нужно постоянно придерживаться лечебного питания, которое исключает жирную пищу, газировку, алкоголь, а вот диета при обострении панкреатита будет более жесткой.
Полностью исключаются такие продукты:
- Жирные сорта рыбы и мяса.
- Острые и соленые блюда.
- Полуфабрикаты.
- Сдобное тесто.
- Мороженое, варенье, масляный крем.
- Бобовые, грибы.
- Большинство фруктов: бананы, финики, инжир, виноград, груши, персики, сливы, цитрусовые, алыча.
- Какао, кофе, шоколад.
Рацион нужно формировать из таких продуктов и блюд:
- Отварные овощи.
- Кефир, творог.
- Каши.
- Супы-пюре овощные и крупяные.
- Нежирные сорта мяса в виде суфле, паровых котлет.
- Треска, лещ, щука.
- Паровые омлеты, яйца пашот.
- Сухарики из пшеничного хлеба.
- Печеные сладкие яблоки.
- Некислые компоты, жидкие кисели.
medaboutme.ru
при обострении, что можно есть, питание, меню
Диета при панкреатите поджелудочной железы при обострении входит в комплекс основных лечебных мероприятий. Наряду с медикаментозным лечением, правильно подобранный рацион способен предотвратить прогрессирование болезни и наладить работу пищеварительной системы. В дальнейшем соблюдение диеты помогает больному избежать рецидивов и осложнений.

Роль поджелудочной железы
Благодаря работе поджелудочной железы осуществляется обмен веществ в организме, а также происходит синтез необходимых гормонов. При обострении поджелудочной железы ферменты начинают накапливаться и переваривать сам орган. Через какое-то время воспаление поражает островки Лангерганса — группы клеток поджелудочной железы, которые вырабатывают жизненно важные гормоны — инсулин и глюкагон.
При прогрессирующей дисфункции органа возникает диабет.
Различают реактивную и хроническую формы болезни. Реактивный панкреатит развивается на фоне патологий других органов. Симптомы его очень стремительны и возникают за считаные минуты. Для хронического панкреатита характерно прогрессирующее воспалительное поражение поджелудочной железы. Каждый из видов заболевания имеет свою симптоматику. При этом выделяют признаки, характерные для обеих форм болезни:
- боль в животе;
- тошнота;
- вздутие живота;
- повышение температуры тела.
Чтобы узнать, как питаться при обострении панкреатита, следует сначала определить первопричины возникшего недуга. Среди причин заболевания указывают болезнь желчного пузыря, почек и печени, а также длительное употребление лекарств и различные инфекционные заболевания. Нередко причиной воспалительных процессов в железе выступают чрезмерные физические нагрузки и эмоциональный стресс. Чаще всего причиной недуга является чрезмерное употребление спиртных напитков. Алкоголь повреждает слизистую ткань ЖКТ и провоцирует выработку панкреатического сока. Именно поэтому пациентам, страдающим воспалением поджелудочной железы, запрещается употреблять спиртные напитки, в том числе пиво. Помимо запрета на спиртосодержащие и энергетические напитки, существует особая диета при обострении и после снятия острых проявлений недуга.
Диета при остром течении болезни
В период обострения недуга врачи настаивают на полном голодании пациента в течение 2-3 дней. В этот период рекомендовано принимать простую чистую воду или щелочную минеральную (Смирновская, Боржоми, Ессентуки и пр.) для более скорого вывода продуктов интоксикации из организма и подавления секреции панкреатического сока.
На четвертый день диеты допускается введение овощных бульонов.
Только после того как было соблюдено лечебное голодание и самочувствие больного улучшилось, ему разрешены каши, сваренные на воде, негустое картофельное пюре. По истечении недели меню пополняется пшеничными сухариками, овощными протертыми супами, рисом и постным мясом птицы или кролика. Вся еда должна быть теплой. Больному не следует принимать слишком горячую пищу, которая оказывает раздражающее действие на стенки кишечника.
Питание при обострении панкреатита должно быть частым, до 5-6 раз в день и чаще. Если заболевший планирует долгие переезды или иные дела, в процессе которых он не сможет принять пищу, врачи рекомендуют заранее разложить приготовленную еду в контейнеры. Длительный перерыв между приемами пищи может усугубить здоровье пациента. Есть при обострении недуга необходимо маленькими порциями, избегая переедания.
При обострении панкреатита диета способствует уменьшению выработки ферментного сока, компоненты которого оказывают негативное влияние на стенки железы. Поэтому меню пациента должны составлять:
- продукты с пониженным содержанием жира;
- низкокалорийные продукты;
- низкоуглеводная пища;
- продукты с минимальным содержанием сахара.
Исключено использование в приготовлении еды специй и приправ, которые способны раздражать стенки желудка и поджелудочной железы. Диета при обострении панкреатита полностью исключает употребление алкоголя. Из рациона временно выводятся бобовые, некоторые овощи, содержащие грубую клетчатку, ягоды и кислые фрукты. Запрещены также грибы, жирные сорта мяса, копчености, шоколад, мороженое, мед и кондитерские изделия. Питание при обострении исключает острое, кислое, соленое.
Не рекомендованы к употреблению крепкий чай и кофе.
При тяжелой форме панкреатита поджелудочной железы, когда поражаются панкреатические островки органа, происходит нарушение выработки гормонов. Эти гормоны играют важную роль в регуляции белкового, жирового и углеводного обмена в организме человека. В стадии обострения их баланс нарушается. Дисбаланс инсулина приводит к повышенному содержанию глюкозы в крови, а нехватка или избыток гормона глюкагона — к злокачественной опухоли поджелудочной железы. Зная такие последствия, пациенту необходимо придерживаться диетического сбалансированного рациона не только в период обострения, но и в течение всей жизни.
При всей своей строгости диета при панкреатите достаточно разнообразная и вкусная. Рацион больного ограничивает потребление жиров и легкоусвояемых углеводов, но очень богат белковой пищей. Расщепление белков требует меньшей нагрузки на железу, чем для переработки углеводов и жиров. Что можно есть при острой стадии течения болезни:
- мясо и рыбу нежирных сортов;
- кисломолочные обезжиренные продукты;
- молоко с процентом жирности на выше 1,5%;
- злаки: гречка, манная крупа, рис;
- овощи (кроме белокачанной капусты), приготовленные на пару, вареные или запеченные;
- минеральная щелочная вода;
- кисель, отвар шиповника.
Во избежание рецидивов строгий режим питания соблюдается в течение 2-3 недель. За это время признаки острого воспаления, как правило, проходят.
Диета после обострения болезни
Диета после обострения панкреатита допускает некоторые послабления. Постепенно в рацион больного вводятся орехи, семечки, макароны, сливочное масло и другие продукты. Следует так же, как и в острый период болезни, соблюдать частоту приема пищи и небольшой размер порций. Есть необходимо каждые 3 часа, избегая смешивания за один прием пищи различных видов жиров, белков и углеводов.
После снятия острых симптомов панкреатита и соблюдения строгой диеты пациенту рекомендуют придерживаться диетического стола №5п. При панкреатите, в результате которого начались дисфункции эндокринной системы, любые сладкие блюда запрещены, в том числе и мед.
Что можно кушать при панкреатите, после того как пройдут признаки острого проявления болезни:
- макаронные изделия;
- хлеб подсушенный;
- овсянка, перловка;
- растительные масла;
- отваренные или запеченные фрукты и овощи;
- кисель и компоты;
- нежирные сорта мяса и рыбы;
- свежая кисломолочная продукция;
- яйца;
- сливочное масло.
Такие диетические продукты не должны употребляться хаотично. Сливочное масло необходимо употреблять в малых количествах, добавляя в каши, овощное рагу и т.п. Выбирая в качестве еды яйца, стоит отдать предпочтение белку. Из макаронных изделий лучше всего подойдет вермишель. На ее основе готовятся супы, запеканки. Кисломолочные продукты оказывают благотворное влияние на работу ЖКТ. Как и в случае с тяжелой формой болезни, при ремиссии недуга творог, кефир и другая кисломолочная продукция должна быть свежей и обезжиренной. Можно пить слабые чаи, отвары трав, цикорий.
Чтобы недуг вновь не обострился, под запретом остаются:
- сдоба и кондитерские лакомства;
- маринованная, острая, жирная, копченая продукция;
- бобовые;
- алкоголь;
- жирные сорта сыра, колбасы;
- сметана, сливки;
- лук, чеснок, редис, щавель, ревень;
- финики, инжир;
- виноград, кислые яблоки, цитрусовые;
- все соусы и специи;
- газированные напитки.
Сбалансированное питание при панкреатите налаживает работу пищеварительной системы человека, в том числе и поджелудочной железы. Благодаря этому органы постепенно будут восстанавливаться.
medicalok.ru
