Лечение хронического панкреатита в стадии обострения препараты – какие лекарства принимают при панкреатите и как они действуют?
спазмолитики, антибиотики, антациды, гормональные и для профилактики, отзывы
Прием лекарств при обострении панкреатита является обязательной частью терапии пищеварительной патологии. Чтобы быстро и эффективно справиться с рецидивом заболевания, важно правильно подобрать и принимать медикаментозные препараты.

Чтобы быстро и эффективно справиться с рецидивом заболевания, важно правильно подобрать и принимать медикаментозные препараты.
Какие принимать
При лечении обострения панкреатита медикаментами требуется комплексный подход, предполагающий применение разных групп препаратов. Чтобы определить наиболее подходящую схему терапии при обострении панкреатита, нужно обязательно обратиться к специалисту. Самостоятельно принимать решение об использовании того или иного медикаментозного средства опасно: неправильное лечение может привести к усилению воспаления и ухудшению самочувствия.
Спазмолитики
Обострение панкреатита сопровождается спастическими болями в брюшной области. Чтобы избавиться от неприятных ощущений, используют спазмолитические средства в форме таблеток: Но-шпу, Дротаверин, Папаверин.

Обострение панкреатита сопровождается спастическими болями в брюшной области.
Антибиотики
Антибиотики при панкреатите применяются редко, т. к. заболевание имеет неинфекционную природу. Лекарственные средства этой группы назначаются только при тяжелом течении патологии и развитии бактериальных осложнений. В период обострения заболевания используют такие антибиотики, как Амоксиклав, Сумамед, Ципролет, Цефтриаксон, Доксициклин. Антибактериальные препараты применяются как в таблетированной форме, так и в виде инъекций.
Антациды
Антациды позволяют мягко нейтрализовать раздражающее действие пищеварительных соков на воспаленную железу и тем самым уменьшают неприятные ощущения, связанные с обострением панкреатита.
К таким лекарственным средствам относят:
- Маалокс;
- Фосфалюгель;
- Алмагель;
- Гевискон.
Для снижения кислотности желудка используются препарат Альмагель.
При рецидиве панкреатита антациды обязательно используются в комплексе с препаратами-блокаторами желудочной секреции, в противном случае эффект от применения антацидных средств будет минимальным.
Панкреатит: симптомы и лечение у женщин.
Какие рекомендации по острому панкреатиту есть? Читайте тут.
Симптомы и лечение панкреонекроза.
Анальгетики
Обезболивающие препараты при обострении панкреатита принимать не рекомендуется, т. к. большинство средств этой группы раздражающе действуют на воспаленный пищеварительный орган. Наиболее приемлемым медикаментом из разряда анальгетиков в такой ситуации является Парацетамол.
Наиболее приемлемым медикаментом из разряда анальгетиков в такой ситуации является Парацетамол.
Н2-блокаторы
Блокаторы h3-гистаминовых рецепторов подавляют избыточную секрецию желудочного сока и уменьшают болевые ощущения, характерные для обострения пищеварительной патологии. Наиболее часто используются препараты Ранитидин, Фамотидин, Циметидин.
Ингибиторы протонной помпы
Ингибиторы протонной помпы обладают тем же действием, что и h3-блокаторы, но отличаются большей эффективностью.
При обострении панкреатита применяются препараты на основе пантопразола, омепразола, рабепразола.
Гормональные
Гормональные средства позволяют нормализовать внешнюю секрецию пищеварительной железы, благодаря чему уменьшается негативное воздействие панкреатического сока на ЖКТ, снижается болевой синдром, приостанавливается развитие обострения. Наиболее эффективным медикаментом данной группы признан Октреотид, предназначенный для внутривенного, подкожного или внутримышечного введения. Средство применяется только по назначению врача и под его строгим контролем.
Антиферментные препараты
Антиферментные медикаменты призваны подавлять чрезмерную активность панкреатических ферментов, которые могут вызывать отмирание клеток железы при обострении воспалительного процесса. При рецидиве панкреатита используются такие средства, как Гордокс, Трасилол, Ингитрил, Контривен.
Какие ферментные препараты назначаются
После снятия острых симптомов в лечебную схему постепенно вводят ферменты, которые поддерживают железу и улучшают переваривание пищи. К списку ферментных препаратов относят Панзинорм, Панкреатин, Фестал, Креон.
Для профилактики
Чтобы избежать обострения хронического воспаления поджелудочной железы, необходимо регулярно принимать ферментные средства, нормализующие процесс пищеварения и разгружающие орган.
Для достижения максимального терапевтического эффекта употреблять их следует во время еды.
При возникновении дискомфорта в брюшной области и диспепсических явлений показано использовать холинолитики (Дюспаталин) и антациды. Некоторым больным назначаются желчегонные средства (Аллохол), предназначенные для нормализации оттока желчи и уменьшения секреторной нагрузки на поджелудочную железу.
Бесконтрольно употреблять лекарственные средства нельзя не только при обострении панкреатита, но и в период стойкой ремиссии. Чтобы предотвратить повторное развитие заболевания, важно строго соблюдать рекомендации лечащего врача.
Что пить при панкреатите: таблетки при обострениях
Отзывы о лекарствах при обострении панкреатита
Вероника, 31 год, Оренбург
Уже несколько лет страдаю хроническим панкреатитом, при обострениях по назначению врача пью Дюспаталин. Боли полностью проходят примерно через 2 недели после начала приема этого препарата. Хорошо переносится организмом, побочных эффектов не заметила. Из минусов — высокая цена.
Антон, 35 лет, Москва
При рецидивах панкреатита обязательно придерживаюсь диеты и предписанной врачом схемы лечения, тогда терапия проходит наиболее эффективно. Боли снимаю при помощи Но-шпы и Нольпазы, после устранения острых симптомов начинаю принимать Креон. Уже через 2-3 недели после начала приема медикаментов чувствую себя хорошо.
pankreatit.guru
схемы, лекарства, операции и диета
На сегодняшний день гастроэнтерологи отмечают рост такого тяжелого заболевание, как хронический панкреатит. Обусловлено это многими факторами, которые не лучшим образом влияют на состояние поджелудочной железы.
Современная медицина использует целый ряд лечебных методов, помогающих снизить активность дальнейшего развития патологического процесса. Итак, как лечить хронический панкреатит, по какой схеме выполняются медицинские мероприятия, и какие при этом используются методы?
Немного об этиологии хронической формы панкреатита
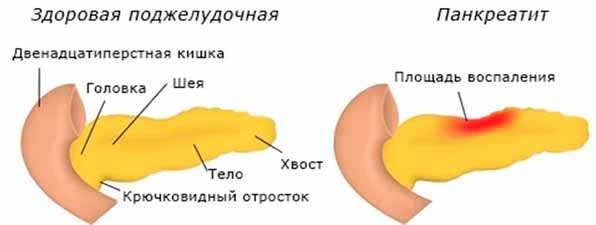
Под хроническим панкреатитом подразумевается воспалительное явление, локализующееся в поджелудочной железе. Для этой формы болезни характерно медленное развитие, при котором отмечаются патологические трансформации в структуре органа, при их наличии нормальные ткани железы замещаются жировыми. Понижается производство ферментов, гормонов, начинают образовываться кистеобразные опухоли, в протоках появляются жировые и белковые пробки.
Как правило, заболевание развивается в следствии:
- Желчнокаменной патологии.
- Чрезмерного употребления алкоголя.
Кроме этого, спровоцировать панкреатит могут:
- Гепатит B, C.
- Гастрит.
- Колит.
- Цирроз.
- Хронический энтерит.
- Холецистит.
- Курение.
- Травма железы.
- Язва.
- Болезни почек.
- Патологии 12-ти перстной кишки.
- Присутствие камней.
- Паротит.
- Повышенное присутствие жиров в крови.
- Некоторые лекарства.
- Наследственность.
Воспаление ПЖ хронической формы чаще всего диагностируется у людей среднего, либо пенсионного возраста, однако в последнее время этот недуг значительно «помолодел».
Хронический панкреатит может быть:
- Первичным.
- Вторичным.
В результате негативного воздействия вышеуказанных факторов на железу, запускается воспалительный механизм. При этом его присутствие имеет постоянный характер, а само течение болезни обладает крайним непостоянством: периоды ремиссий сменяются обострениями. Основной негативный смысл этого процесса в том, что он затрагивает здоровые ткани поджелудочной железы, которые подвергаясь этому агрессивному влиянию, рано или поздно понемногу отмирают. Вместо них формируется соединительная субстанция, которая несет вред человеческому организму.
Через некоторое время, в зависимости от того, насколько уменьшилось число нормальной ткани железы, существенно ослабевает и рабочая активность органа, а при тяжелом течении недуга они могут исчезнуть полностью.
На вопрос пациентов, восстанавливается ли поджелудочная железа при хроническом панкреатите, врачи отвечают однозначно — с каждым последующим обострением болезни возникает осложнение, а сам патологический процесс является необратимым.
Какие симптомы характерны для болезни?
Самый первый и основной симптом панкреатита, вне зависимости от его формы (острый, хронический), это – боль. Место ее локализации во многом зависит от того, в какой части поджелудочной железы происходит воспаление. Поэтому болезненность может чувствоваться как в правом, так и левом подреберье, либо под ребрами посередине (под ложечкой).
Болезненная симптоматика чаще всего дает о себе знать приблизительно через час после употребления жирной либо острой пищи. При попытке лечь в постель, дискомфорт усиливается, при этом может отдавать вниз живота, плечо или в область сердца. Уменьшить болезненное проявление помогает сидящая поза с легким наклоном туловища вперед, при этом ноги поджимаются к грудной клетке.
Ввиду того, что при панкреатите нарушается работа железы, соответственно уменьшается производство ферментов, необходимых для нормального пищеварительного процесса. Вследствие этого наблюдается цепная реакция – отмечается сбой в функционировании всех органов ЖКТ, поэтому при рецидиве болезни проявляется следующая клиника:
- Рвота.
- Тошнота.
- Изжога.
- Отрыжка.
- Снижение аппетита.
Врачи подчеркивают, что боль при хроническом воспалении может и отсутствовать. Как правило, она бывает у тех больных, которые постоянно плотно кушают. Переедание провоцирует отечность тканей больной железы.
Также стоит учитывать и такой фактор, как наличие других патологий, к примеру, гастрит, язва. Их характерные симптомы также могут наблюдаться и при обострении хронического воспаления.
Современные методы и схемы лечения хронического панкреатита
Следует сказать, схема лечения этой патологии имеет индивидуальный подход для каждого конкретного случая, исходя из особенностей ее протекания и состояния самого пациента. Только после обстоятельного обследования, гастроэнтеролог и, возможно, хирург предопределят возможные эффективные способы лечебного вмешательства.
Цель всех лечебных методов и схем направлена:
- На снижение симптоматических проявлений болезни.
- На предупреждение возникновения осложнений.
- На поддержание функций железы ферментативными препаратами.
- На укрепление организма при помощи витаминотерапии.
- На стабилизацию эндокринной функции.
- На профилактику последующих обострений.
Основные методы лечения панкреатита хронической формы:
- Медикаментозная терапия.
- Диета с малым присутствием жиров.
- Оперативное вмешательство (по показаниям).
- Рецепты нетрадиционной медицины.
Лечение патологии осуществляется в условиях стационара в отделении терапии либо хирургии.
Лекарственный метод
Консервативное лечение хронического воспаления железы во многом зависит от самочувствия больного. Медицинская помощь при рецидиве хронического панкреатита немного отличается от той, которая предоставляется врачами при присутствии острого панкреатита, хотя обе патологические формы имеют одинаковую этиологию, однако их дальнейшее развитие отличается. Исходя из этого, лечебная методика выполняется по различным схемам.
Медикаментозное лечение хронической формы панкреатита целесообразно, если у человека отсутствуют осложнения, при которых показана хирургическая операция. К таковым относят:
- Уменьшение протока железы.
- Наличие кисты.
- Присутствие камней в протоке органа.
Если у больного присутствует вторичный панкреатит, важным моментом является грамотно подобранная комплексная терапия, которая поможет убрать провоцирующий фактор, приведший к заболеванию, например, холецистит, язва, гастрит и так далее.
Для снятия мускулатурного спазма ЖКТ назначаются средства спазмолитического воздействия:
- Спазмалгон.
- Но-шпа.
- Кетанов.
Для купирования боли рекомендованы анальгетики:
- Трамадол.
- Седалгин-нео.
- Буторфанол.
- Фортал.
Для снижения воспаления прописываются противовоспалительные препараты, и принимаются меры по воздействию на иннервацию:
- Диклофенак.
- Амитриптилин.
- Анальгин.
- Доксепин.
- Пироксикам.
Если это необходимо, осуществляется блокировка солнечного сплетения, кроме этого допустимо назначение антиоксидантов, действие которых направлено на подавление секреторной функции железы и устраняющие обструкцию желчного протока. Очень хорошо зарекомендовал себя препарат Сандостатин, который эффективно задерживает секрецию ПЖ, уменьшает количество выбрасываемого секретина и холецистокинина.
В первое время приступа болезни показано полное голодание. Для поддержания организма назначается энтеральное питание (при помощи капельниц внутривенно вводят глюкозу и физиологический раствор, которые помогают устранить интоксикационный синдром).
Для понижения вероятности развития различных инфекций рекомендуется прием антибиотиков, однако перед их употреблением в обязательном порядке выполняется тестирование организма на их восприимчивость.
Медицинские шаблоны подразумевают применение заместительного лечения, помогающее снять излишнюю нагрузку на железу. Препараты этого типа должны:
- Содержать повышенное количество липазы.
- Иметь достаточно крепкую оболочку.
- Быть небольшого размера.
- Не содержать в себе желчных кислот.
В том случае, когда ферментозаместительная терапия не дает ожидаемого эффекта, то для устранения болезненности назначаются:
- Парацетамол.
- Мелоксикам.
- Ибупрофен.
- Напроксен.
- Целекоксиб
В случае наличия сахарного диабета, больному показаны инсулиновые инъекции, а также лекарства, понижающие присутствие сахара в кровяной жидкости.
Лечение оперативным путем
Операции при хроническом панкреатите назначаются, если недуг сопровождается серьезнейшими осложнениями. В данном случае оперативный метод используется:
- Если у больного диагностированы кистеобразные опухоли, выполняется оперативная манипуляция по их раскрытию и удалению их содержимого.
- Если необходимо провести отсечение некоторой части железы, которая была поражена воспалением.
- Если требуется дренирование кисты при помощи лапароскопической фенестрации.
- Если расширен проток ПЖ и присутствуют камни. Оперативный метод позволяет убрать камни, тем самым обеспечивая корректный отток сока в кишечник.
В случае развития панкреатита в головке ПЖ хирургическое вмешательство направлено на стабилизацию вывода желчи в кишечник. По терапевтическим стандартам показана лапароскопия, исключающая традиционное рассечение брюшной полости. Вместе этого производят несколько маленьких проколов, их размер не больше 1 см, через которые вводится камера и при помощи специальных инструментов выполняется операция.
В послеоперационный период пациент находится под врачебным присмотром. Если у него наличествует сахарный диабет, то понадобится контроль со стороны эндокринолога, который будет наблюдать за присутствием сахара в крови.
Метод диеты и народных рецептов
Важную роль в лечении хронического воспаления играет соблюдение строжайшей диеты, полный отказ от жареных, острых и жирных блюд. Прием пищи должен быть частым и маленькими порциями до 5-6 раз в сутки.
В период обострения некоторое время рекомендуется придерживаться лечебного голодания и принципов диеты №5П.
Блюда готовят с небольшим количеством соли, исключая острые и пряные специи, соусы и маринады. Для приготовления супов за основу берут овощной отвар или диетический бульон из куриного филе. На второе подают тушеные, отварные или приготовленные на пару блюда, исключая добавление запрещенных продуктов: жирные сорта рыбы и мяса, бобовые культуры, кислые ягоды и фрукты в свежем виде, соленья и консервы, свежую выпечку, сладости и пр.
Наиболее полезны блюда из картофеля, цветной капусты, свеклы, сладких яблок, кабачков и тыквы, не жирные кисломолочные продукты, а так же кисели из овса или не кислых ягод.
Хорошо себя зарекомендовали свежевыжатые соки некоторых овощей:
- Капусты.
- Картофеля.
- Моркови.
Курение и алкоголь абсолютно противопоказаны.
В отношении вопроса, можно ли вылечить хронический панкреатит с помощью народных средств, врачи делают акцент на том, что все настойки, отвары и тому подобное призваны укреплять эффект медикаментозных средств и диеты. Навсегда исцелиться от хронической патологии невозможно, но убрать, снизить частоту ее обострений вполне под силу, как медицине, так и самому пациенту.
Среди трав следует отметить одуванчик, фиалка трехцветная, чистотел, ромашка, горец птичий, но лучше всего действуют комплексные сборы на основе разных растений. Так, хорошо зарекомендовал себя монастырский сбор с уникальным составом.
- В течение трех недель перед приемом пищи выпивают по ½ стакана настоя из смеси 1 ст.л. бессмертника и цветков ромашки на 200-250 мл. кипятка. Травы нужно настоять в течение 30 минут, после чего процедить.
- В течение четырех недель ежедневно принимайте по стакану настоя из бессмертника. Для его приготовления 5-7 грамм сухоцветов заливают 500 мл. крутого кипятка и настаивают всю ночь.
- В течение двух месяцев принимайте натощак по 0,5 чайной ложки порошка семян расторопши, но не более трех раз в сутки. Курс повторяют два раза в год.
- В течение месяца натощак принимают по 50 мл. теплого настоя из листьев золотого уса. На 2,5-3 стакана кипятка берут три листа растения, проваривают 10 минут и оставляют настаиваться на всю ночь.
Однако в моменты обострения болезни любой формы необходимо приостановить прием всех этих растительных лекарств. Дело в том, что некоторые из них способны раздражать воспаленный орган, тем самым усугубляя самочувствие человека и течение рецидива. Варианты нетрадиционной медицины следует использовать только после устранения обострения и только с разрешения врача.
Вероятность положительного прогноза
При тщательном соблюдении всех предписаний специалистов по профилактике хронического панкреатита, болезнь протекает в более легкой форме, тем самым создавая предпосылки для благоприятного исхода.
Если пациент легкомысленно относится к рекомендациям врачей, не придерживается ограничений в питании, употребляет спиртные напитки, не принимает назначенные лекарства, то риск развития осложнений и осложнений возрастает в несколько раз, в некоторых случаях способны привести не только на операционный стол, а и к летальному исходу.
Как уже упоминалось выше, развитию панкреатита хронической формы способствует ряд заболеваний ЖКТ, печени, почек и кишечника, поэтому при их наличии не следует запускать их течение, а своевременно лечить.
Заключение
При первых же симптомах, указывающих на воспаление ПЖ, следует немедленно обращаться за консультацией к гастроэнтерологу или другим специалистам.
Только своевременное диагностирование при помощи лабораторных и аппаратных способов могут помочь обстоятельно изучить течение болезни, на основании которого и будет назначено максимально эффективное лечение, подразумевающие применение медикаментозных, хирургических и других методов.
Загрузка…opankreatite.ru
препараты, лечение в домашних условиях
Разберемся, чем снять обострение панкреатита, как долго оно длится и что делать, чтобы его избежать? Ответы на эти вопросы важны для пациентов с хронической формой заболевания.
Сколько длится обострение?
Острая фаза может продолжаться от нескольких часов до семи дней, иногда дольше. Сколько длится обострение панкреатита, зависит от стажа болезни и агрессивности провоцирующего фактора. Простое нарушение диеты вызывает кратковременное ухудшение самочувствия, а прием большого количества алкоголя, длительный курс антибиотиков, цитостатиков или обострение желчнокаменной болезни ведут к длительно сохраняющейся симптоматике.
Если стаж заболевания небольшой, обострение процесса с выраженным болевым синдромом может длиться неделю или больше. У пациентов с большим стажем болезни уменьшаются интенсивность и продолжительность болевого компонента обострения, остальные симптомы сохраняются длительно, но проявляются не так ярко.
Длительность обострения также зависит от возраста пациента, наличия у него сопутствующих болезней. Обычно лечение продолжается в течение месяца, а поддерживающая терапия длится не менее 6 месяцев.
Признаки обострения панкреатита
На ранних стадиях признаки обострения панкреатита напоминают клинику острой формы болезни, протекающей с выраженным болевым синдромом. Как правило, боли уменьшаются при наклонах вперед, приседаниях.
Кроме болей в животе, пациент предъявляет следующие жалобы:
- отрыжка воздухом или съеденной пищей, изжога;
- урчание в животе, повышенное газообразование;
- неустойчивый стул со склонностью к поносу;
- наличие непереваренных частиц пищи, примесей слизи, крови в каловых массах;
- тошнота, рвота с примесью желчи, не приносящая облегчения;
- лихорадка, мышечные боли, озноб;
- утомляемость, отсутствие аппетита, раздражительность.
Если процесс длительный, болевой синдром уже не является ведущим. У взрослых пациентов на первый план выходят жалобы на желтушность кожи и склер. Может появиться светлый кал и темная моча.
Симптомы
Симптомы обострения панкреатита у пациентов с непродолжительным стажем заболевания очень похожи на острый приступ. Основным признаком в клинической картине являются выраженные и длительные боли. Подробнее о симптомах и лечении острого панкреатита →
Различают несколько видов болевого синдрома, в зависимости от его характера и локализации:
- Язвенноподобные боли. Характерны ночные и голодные боли в области эпигастрия, что требует дифференциальной диагностики с язвой желудка.
- Боли, напоминающие левостороннюю почечную колику. Локализуются в левом боку и поясничной области слева.
- Боли, симулирующие обострение холецистита или острый аппендицит. Они локализуются в правом подреберье и у каждого 2-3 пациента сопровождаются появлением желтушности кожи и склер. При появлении желтухи необходимо исключение опухолевого процесса.
- Боли, сопровождающиеся нарушением моторики кишечника (отрыжка, тошнота и рвота после еды делают их похожими на проявления дискинезии кишечника).
- Интенсивные боли без определенной локализации, как при картине острого живота с развитием перитонита.

При осмотре: кожа бледная, сухая, на языке беловатый налет, при длительном течении болезни возможна атрофия вкусовых сосочков. При пальпации живота доктор может определить плотную, увеличенную и болезненную головку поджелудочной железы. Живот вздутый, болезненный в эпигастральной области и левом подреберье.
При обострении панкреатита у пациентов, страдающих этой болезнью много лет, боли в животе выражены меньше, беспокоят непродолжительное время. Это объясняется прогрессирующей недостаточностью поджелудочной железы из-за фиброзных изменений в ее тканях.
Доминирующими становятся следующие проявления патологии:
- Перемежающаяся желтуха разной степени выраженности.
- Стеаторея (частый зловонный стул с характерным жирным блеском).
- Синдром мальабсорбции с выраженным похуданием.
- Сахарный диабет с высокими показателями глюкозы в крови, резистентный к коррекции сахаропонижающими препаратами.
Даже протекающий в стертой форме хронический процесс с неярко выраженной клиникой обострения опасен, так как ведет к постепенной дегенерации поджелудочной железы.
Обострение при беременности
Хронический панкреатит может обостриться при беременности. В этот период организм испытывает перегрузки, вследствие чего возникает риск активизации любого воспалительного процесса.
Ухудшение функции поджелудочной железы на фоне беременности может быть спровоцировано также несбалансированным питанием, нарушениями диеты из-за измененных вкусовых пристрастий женщины.
Что делать при обострении?
Что делать при обострении панкреатита? В первую очередь нужно вызвать «скорую помощь».
Если появились симптомы панкреатита, первая помощь при обострении включает в себя следующие шаги:
- полное исключение приема пищи и жидкости;
- соблюдение покоя, нужно лечь в постель на спину, при рвоте можно принять положение, лежа на боку с прижатыми к животу коленями;
- использование пакета со льдом в виде холодного компресса на область живота.
После доставки в стационар пациент будет обследован, на основании полученных результатов доктор выберет наиболее эффективную терапевтическую тактику. Самостоятельно назначать себе таблетки и вводить лекарственные препараты при обострении панкреатита запрещено.
Если обострение хронического процесса ограничивается тошнотой после еды, появлением поноса, дискомфорта в животе, все равно нужно обратиться к специалисту за консультацией, чтобы избежать наступления осложнений. После обследования врач решит, где необходимо пройти курс лечения — в стационарных или амбулаторных условиях.
Можно ли снять обострение в домашних условиях?
Обострившийся панкреатит всегда несет потенциальную угрозу развития некротических изменений в ткани железы. Панкреонекроз требует срочной врачебной помощи в условиях хирургического стационара, так как может в кратчайшие сроки привести к летальному исходу.

Многих пациентов при обострении панкреатита интересует, чем снять боль. Но важно помнить, что в домашних условиях, в ожидании врачей, больному ни в коем случае нельзя принимать обезболивающие средства. Они не окажут должного эффекта, но могут исказить клиническую картину. Облегчит состояние пациента таблетка спазмолитика (Но-шпа, Папаверин).
Если степень обострения хронического воспалительного процесса позволяет лечиться в домашних условиях, необходимо строго выполнять все рекомендации врача. В этом случае основным терапевтическим методом является соблюдение диеты, питьевого режима и прием назначенных препаратов. Подробнее о том, какие препараты назначаются при панкреатите →
Методы лечения
Если панкреатит в стадии обострения, лечение направлено на подавление выработки железой протеолитических ферментов, разрушающих ее собственную ткань. Должна применяться комплексная терапия на фоне охранительного режима с полным исключением любых нагрузок. Основная роль отводится медикаментозной терапии.
Лекарства при обострении панкреатита у взрослых применяются следующие:
- растворы для проведения дезинтоксикационной инфузионной терапии;
- анестетики;
- антациды;
- ингибиторы протеаз;
- спазмолитики;
- панкреатические ферменты;
- холинолитики;
- антибиотики;
- седативные препараты.
Какой препарат из разных групп является оптимальным, всегда решается в индивидуальном порядке. В фазе затихания воспаления, подтвержденного лабораторными и инструментальными методами, к лечению добавляют ЛФК, физиолечение (электро-и фонофорез с анестетиками и спазмолитиками, грязелечение, магнитотерапию).
Чем и как лечить обострение панкреатита, если консервативные методы не помогают, сохраняются боли, создается угроза развития осложнений? Все эти обстоятельства делают необходимым срочное хирургическое вмешательство.
Народные средства
Как снять обострение панкреатита в домашних условиях с помощью народных средств? При обострении прибегать к использованию народных рецептов не только бесполезно, но и опасно. Различные настои и отвары лекарственных растений широко применяются при хронической форме заболевания в стадии ремиссии. Их выбор должен быть согласован с гастроэнтерологом.
Пробуя лечение народными средствами, можно потерять ценное время и создать серьезную угрозу для жизни. В стационаре, после затихания воспалительных явлений, если разрешает лечащий специалист, пациент может принимать травяные и витаминные чаи, отвары, настои.

Эффективны желчегонные травы при обострении панкреатита, но их применение возможно только при отсутствии камней в желчном пузыре. В сборе должны присутствовать кукурузные рыльца, пижма, плоды шиповника, зверобой, ромашка, бессмертник, мята. Следует смешать сухое лекарственное сырье, приготовить настой и принимать его в теплом виде до еды 3 раза в день в течение месяца.
Также хороший эффект оказывает отвар, приготовленный из корня цикория. Его нужно принимать между приемами пищи 3 раза в день по 100 мл.
Можно смешать в равных частях следующие высушенные лекарственные травы: зверобой, шалфей, ромашка, календула, полынь. Затем приготовить отвар на водяной бане и принимать по половине стакана до еды в течение месяца. Подробнее о том, какие травы полезны при панкреатите →
Диета при обострении панкреатита
Режим питания, частота приема пищи и ее объем регулируются лечащим специалистом.
Рекомендуемая схема питания при обострении патологии:
- 1 день — голодание;
- 2 день — питье щелочной минеральной воды, отвара шиповника;
- на 3-5 день разрешают жидкие зерновые каши на воде.
Затем происходит постепенное расширение рациона: допускается употребление овощных супов, постных сортов мяса и рыбы. Правильное питание — основа терапии воспаления поджелудочной железы и его профилактики. Подробнее о диете при обострении панкреатита →
Пища должна быть вареной или приготовленной на пару. Питаться нужно часто, принимать еду в теплом виде и небольших объемах. Категорически запрещается жареная, острая пища, газированные напитки, консервы. Важно, чтобы минеральная вода, употребляемая при панкреатите в стадии обострения, была дегазированной.
Профилактика
Чтобы избежать прогрессирования патологии, нужно знать, почему болезнь может обостряться, и избегать влияния негативных факторов. Подробнее о причинах возникновения панкреатита →
Необходимо выполнение следующих профилактических мер:
- строгое соблюдение диеты № 5а;
- отказ от алкоголя;
- соблюдение режима труда и отдыха с исключением физических и нервных перегрузок;
- диспансерное наблюдение у гастроэнтеролога с прохождением назначенных анализов и обследований не реже двух раз в год;
- курсовой прием панкреатических ферментов, назначенных специалистом;
- контроль уровня холестерина и сахара в крови;
- курсы препаратов, нормализующих моторику желудка и кишечника, несколько раз в год;
- терапия сопутствующих хронических заболеваний желудочно-кишечного тракта;
- исключение токсического воздействия на организм — неконтролируемого приема лекарств, профессиональных вредностей;
- лечение в санаториях соответствующего профиля.
Хронический панкреатит — коварное и опасное заболевание, обострения которого значительно снижают качество жизни и наносят серьезный урон здоровью. Чтобы их избежать, нужно регулярно наблюдаться у гастроэнтеролога, принимать поддерживающую терапию, вести правильный образ жизни. Полное выздоровление невозможно, но главная задача пациента — жить и лечиться так, чтобы сделать обострения редкими и неопасными для здоровья.
Автор: Ольга Щепина, врач,
специально для Zhkt.ru
Полезное видео о хроническом панкреатите
zhkt.ru
Лечение хронического панкреатита лекарственными препаратами и народными средствами
Редко кто задумывается о функциях поджелудочной железы в человеческом организме. Услышав диагноз “хронический панкреатит”, пациент обычно находится в замешательстве. И откуда такая напасть взялась? Если диагностика была проведена верно, придется раз и навсегда изменить свой образ жизни. Лечение хронического панкреатита долгое и серьезное. Если пустить недуг на самотек, то все закончится летальным исходом.
Краткая характеристика панкреатита как заболевания
Хронический панкреатит имеет место, когда в тканях поджелудочной железы вследствие постоянного воспаления начинаются прогрессирующие повреждения. На сегодняшний день это одно из самых распространенных и серьезных заболеваний среди мужчин 43-50 лет и женщин 35-50 лет.
За последние два десятилетия процент заболевания хроническим панкреатитом среди взрослого населения увеличился в несколько раз. Врачи связывают это с бездумным распитием алкогольных напитков и низким качеством питания. Увы, сейчас даже маленьким детям иногда ставят этот диагноз.
Заболевание прогрессирует в течение 5-6 лет бессимптомно. Потом дает знать о себе болями в области живота. Непрерывный воспалительный процесс поджелудочной железы сигнализирует о себе также нарушением резистентности к инсулину, ожирением, общей слабостью, частыми расстройствами живота, диареей и остатками непереваренной пищи в стуле.
Согласно международной классификации, следующий у хронического панкреатита код по МКБ 10:
- К86.0 Хронический панкреатит алкогольной этиологии.
- К86.1 Другие хронические панкреатиты.
Часто у пациентов наблюдается также билиарный (или билиарнозависимый) панкреатит. Он развивается из-за уже имеющихся заболеваний печени, желчного пузыря и желчевыводящих путей.
Что такое поджелудочная железа и каковы ее функции?
Этот орган находится в брюшной полости, сразу под желудком, рядом с селезенкой.
На латинском эта железа называется pancreas. Потому ее ферменты и называются “панкреатические”. А воспаление этой железы называется “панкреатит”.
Поджелудочная железа имеет две основные функции:
- экзокринная – регулирует процессы пищеварения;
- эндокринная – ответственная за выработку инсулина и регуляцию уровня сахара в крови.
Проверьте состояние поджелудочной железы на УЗИ, если время от времени вам досаждают следующие симптомы:
- вздутие живота, нарушения работы желудочно-кишечного тракта;
- неприятный кисловатый привкус во рту в перерывах между приемами пищи;
- тошнота и рвота после приемов жирной и тяжелой пищи;
- боль опоясывающего характера в верхней части живота (обостряется после вредной еды или распития алкогольных напитков).
Что способствует развитию панкреатита
Чаще всего, как бы печально это ни звучало, пристрастие к алкогольным напиткам вызывает хроническое воспаление поджелудочной железы. В нашем обществе выпивать по выходным стало нормой. Походы в клубы с обильными алкогольными возлияниями, посиделки дома за пивом – все это стало обыденностью. Редко кто осознает, что это банальный бытовой алкоголизм.
Проблемы с печенью и желчнокаменная болезнь тоже часто становятся причинами стремительного развития панкреатита.
Третье “почетное” место надо отдать неправильному питанию на протяжении долгих лет. Страдают все органы, но одной из первых берет на себя удар именно поджелудочная железа. Можно ли вылечить хронический панкреатит? Ответ на этот вопрос во многом зависит от желания самого пациента.

Три стадии развития заболевания
По степени тяжести симптомов можно выделить три формы.
- Тяжелое течение: из-за постоянных болей, от которых уже не спасают лекарства, пациент вынужден 4-5 раз в год проходить лечение в стационарных условиях. Из-за панкреатических поносов больной стремительно худеет, имеет бледный и изможденный вид. Практически любая съедаемая пища вызывает тошноту и позывы к рвоте. Добавляется все больше осложнений: сахарный диабет, снижение резистентности к инсулину, парез кишечника, желчнокаменная болезнь, застой желчи.
- Средней тяжести: внешнесекреторная функция поджелудочной железы практически отсутствует, в анализах кала большое количество жира и белка. Пациент худеет, часто испытывает боли опоясывающего характера. Но после курса лечения все еще сохраняет длительную ремиссию – около года. Потом симптоматика возвращается, и с каждым следующим годом анализы все хуже.
- Легкое течение: анализы практически в норме, масса тела и внешний вид, как у здорового человека. Из симптоматики только частая диарея, легкая тошнота после жирной обильной пищи, неприятный кислый привкус во рту.

Хронический панкреатит: симптомы и лечение у взрослых
Часто люди наплевательски относятся к своему здоровью. Услышав свой диагноз, они не спешат корректировать питание и отказываться от алкоголя. Между тем хронический панкреатит за несколько лет способен прогрессировать в панкреонекроз, а это уже смертельный диагноз, и шансы выжить с ним невелики.
Обнаружив у себя симптомы этого недуга, не мешкайте, обратитесь к врачу. Диагностика хронического панкреатита проста и на сегодняшний день легко осуществима. Уже за пару дней врачи смогут с точностью сказать, чем именно страдает пациент.
Лечение хронического панкреатита, как правило, осуществляется стационарно. Примерный порядок мероприятий для пациента в больнице:
- Соблюдение жесткой диеты. Первые дни после обострения и диагностики рекомендуется практически полное голодание.
- Устранение боли и спазмов – тут в ход идут медикаментозные средства.
- Нормализация пищеварительного процесса. Донесение до пациента, что теперь всю оставшуюся жизнь ему необходимо придерживаться определенного питания, полностью исключить из своей жизни спиртные напитки.
- Восполнение ферментной недостаточности с помощью ферментированных препаратов.
- Если это еще возможно – попытаться восстановить часть пораженных тканей поджелудочной железы.
Фармакология против панкреатита
Если анализы показали наличие инфекции – проводится антибактериальная терапия в течение 8-10 дней. Если воспалены протоки – назначают чаще всего “Амоксиклав”, “Амоксициллин” (препарат всегда выбирает врач). Также антибиотики в некоторых случаях могут облегчить отток желчи. Но иногда для этого дополнительно назначают “Урсосан”. Такие меры помогают остановить воспалительный процесс, тем самым облегчив боли при хроническом панкреатите. При спазмических опоясывающих болях назначают “Ношпу” или “Дротаверин”.
Параллельно надо соблюдать правила питания при хроническом панкреатите. Иначе курс антибиотиков будет пройден напрасно, и симптомы вернутся вновь.
Для снижения уровня кислотности чаще всего назначают “Маалокс” или “Алмагель”.
Для снижения общей интоксикации организма при воспалении поджелудочной железы хорошо зарекомендовали себя современные препараты “Гемодез”, “Рингер”.
Хронический панкреатит (код по МКБ 10 – К 86.0) чаще всего дает осложнение на работу желудочно-кишечного тракта. Для нормального пищеварения пациенту прописывают препараты-ферменты “Креон”, “Панкреатин”.
Если лекарства при хроническом панкреатите не дали ожидаемого улучшения состояния, то больного готовят к оперативному вмешательству.

Правила питания для пациентов
Диета играет огромную роль в восстановлении хорошего самочувствия больного человека. Чаще всего поджелудочная железа начинает функционировать неправильно, если человек злоупотребляет жирной, острой, соленой пищей и часто пьет спиртные напитки. Заядлые курильщики тоже попадают в зону риска.
Диета и лечение хронического панкреатита тесно связаны. Если продолжать питаться, как раньше, то болезнь перерастет в панкреонекроз (т.е. фактически отмирание поджелудочной железы и отравление организма токсинами).
- Отдавайте предпочтение хорошо измельченной пище (даже если принимаете отдельно ферменты для переваривания). Крем-супы, пюре из овощей, мясо в виде фарша (например, котлеты на пару).
- Придерживайтесь дробного питания. Большие объемы еды желудок переварить теперь просто не в состоянии. В сутки оптимально 7-8 приемов пищи. Общий объем одной порции – около 200 граммов.
- Баланс белков, жиров и углеводов должен быть равновесным. Раз и навсегда забудьте про мясные диеты и овощные разгрузочные дни. Ежедневно в небольших количествах в рационе должны быть и белки, и полезные жиры, и углеводы.
- Общая калорийность дневного рациона – около 1500-2000 ккал для женщин и 2500-3000 ккал для мужчин. Переедать нельзя, это вызовет обострение болезни и возникновение болей в брюшной области.
Примерный рацион на день
Отличным завтраком будет овсяная каша на воде. Чтобы восполнить нехватку полезных жиров, добавьте чайную ложку оливкового масла. Из напитков предпочитайте слабо концентрированные компоты собственного приготовления (можно варить их из свежих замороженных ягод или использовать сухофрукты).
Перекус – одно некислое яблоко, стакан ряженки.
На обед обязательно поесть белковую пищу. Легкий овощной суп с добавлением ломтиков отварного куриного филе. Или тарелка гречневой каши с гуляшем из телятины. Жарить пищу нельзя, т.е. про отбивные, яичницу, классические котлеты на масле можно забыть навсегда.
Еще один перекус – брикет обезжиренного творога с ложкой меда или некислыми фруктами.
Ужин идеально будет сделать белковым. Рыба на пару с зеленью (треска, минтай, карп – отдавайте предпочтение нежирным сортам). В качестве гарнира подойдет овощной салат, заправленный столовой ложкой оливкового масла.
Иногда можно устроить “праздник желудка” – порадовать себя обезжиренным мороженым, молочным коктейлем или смузи из кефира с любимыми свежими ягодами.
Питание при хроническом панкреатите – залог стойкой ремиссии.

Народные средства от панкреатита
Многим пациентам нравится использовать простые домашние средства в лечении болезней. Пожилые люди до сих пор уверены, что настои трав могут исцелить чуть ли не любую болезнь. Симптомы хронического панкреатита и лечение у взрослых говорят об обратном: начиная со второй стадии средства народной медицины бессильны.
Вот самые популярные из них.
- Отвар шиповника и хвои. Сухие плоды шиповника (300 г) и 100 граммов зеленой хвои заливают литром воды и доводят до кипения. Затем толкушкой разминают ягоды до состояния пюре, насколько это возможно, и проваривают еще полчаса. Сцеживают кашицу из хвои и шиповника, а отвар принимают дважды в день за полчаса до еды по стакану.
- Смешивают в равных пропорциях кукурузные рыльца, мяту перечную, календулу и подорожник. Заливают кипятком, настаивают в течение двух часов. Полученный настой надо принимать натощак, несколько раз в день. Только на начальном этапе воспаления поджелудочной железы, сразу после диагностики хронического панкреатита, может быть толк от подобных настоев.
- Бытует мнение, что сок сырого картофеля, смешанный напополам с морковным соком, способен исцелить от панкреатита за пару недель. Верить ли этому чудодейственному рецепту – решать вам. Если решите попробовать – будьте осторожнее, так как сок сырой моркови может вызвать усиление болей.
- В народе советуют пить натощак каждый день козье молоко. Якобы у многих людей после такого завтрака проявления болезни ушли. Козье молоко действительно обладает рядом полезных свойств. Но научные исследования не доказали влияния козьего молока на состояние поджелудочной железы.
Многих пациентов интересует вопрос, как вылечить хронический панкреатит навсегда народными средствами. Если бы это было возможно так просто, разве страдали бы люди от обострения болезни на протяжении долгих лет? Лечение хронического панкреатита не настолько быстрое и простое, как может показаться на первый взгляд. Бывает, что недуг возвращает спустя пару лет, и за это время успевают произойти необратимые изменения.
Можно ли вылечить хронический панкреатит?
Ответить на этот вопрос однозначно сложно. Очень многое зависит от стадии заболевания и от индивидуальных особенностей организма, общего состояния здоровья. Важно то, готов ли сам человек прилагать усилия для выздоровления.
Начиная от второй стадии, избавиться от этого заболевания невозможно. Если в поджелудочной железе уже пошли дегенеративные процессы, их можно только замедлить.
Пациенты, которые навсегда отказались от алкоголя в любых количествах, полностью пересмотрели свое питание и образ жизни, могут забыть о рецидивах панкреатита на долгие годы и даже десятилетия. Но возврат к прежнему образу жизни неизменно приведет к обострению состояния.
Хирургические методы лечения
В некоторых случаях операции не избежать: речь идет о выживании пациента. При ненадлежащем лечении хронического панкреатита дело зачастую заканчивается оперативным вмешательством.
Главная задача хирурга – устранение некротических очагов в поджелудочной железе. При наличии кист и абсцессов – полное их удаление. Дренирование поджелудочной железы делают с целью уменьшения давления. Также через дренаж выделяются гной и жидкость, которые могут послужить причиной инфекционного процесса, если им некуда будет выделяться.
Часто хирургам приходится делать анастомозы между поджелудочной железой и кишечником. Прогноз продолжительности жизни пациента после таких операций неблагоприятный.
fb.ru
Лечение обострений хронического панкреатита в домашних условиях лекарствами
Лечение панкреатита в домашних условиях возможно, если у Вас обычное обострение, но не приступ. Т.е., если у Вас начались проблемы со стулом, то, как говориться «началось».
Среди прочих капельниц, витаминов и уколов, врачи обязательно выписывают лекарство для поддержания желудка (у меня это был Алмагель А), лекарство в помощь поджелудочной железе, т.е. лекарства для переваривания пищи (Панкреатин, Креон, мезим и т.д.) и лекарство для восстановления микрофлоры кишечника (Линекс, Лактон, Лацидофил и т.п.).
Т.е. если у Вас появились симптомы обострения панкреатита (типа – нарушение стула, вздутия, ложные позывы к дефекации), то лечение панкреатита на дому возможно с условием, что это не сильное обострение панкреатита с приступами боли, а просто такие постоянно сопровождающие нарушения из-за нарушении диеты, переедания и тому подобное, т.е. в основном. из-за несварения пищи. Надеюсь, Вы меня правильно поняли.
Как лечить панкреатит лекарствами.
При лечении панкреатита в домашних условиях, необходимо принимать лекарства во-первых для желудка, например Алмагель А, за полчаса до еды, чтобы этот самый гель обволок желудок плёнкой, чтобы лекарства не раздражали его.
Затем, во время еды принять лекарство для переваривания пищи, например Креон или ему подобные Панкреатин, Фестал, Мезим и т.д. Подробнее об отличиях в статье «Отличия креона, фестала, мезима, панкреатина»
Не забывайте, что при малейших отклонениях в организме связанных с поджелудочной железой питаться необходимо только легкой пищей и понемногу, не загружая поджелудочную и придерживаясь основной диеты – без жирного, острого, жареного. Иначе Вам и лекарства не помогут. Очень рекомендую диету 1 стакан еды за 1 прием.
Через час после еды примите Линекс или Лактон, или Лацидофил, т.е. лекарство, восстанавливающее микрофлору кишечника. Почему через час? Потому что Алмагель не даст Линексу всосаться в кишечник и лекарство просто напросто просто «вылетит в трубу», в нашем случае «вылетит из трубы»!
Продолжительность лечения панкреатита на дому.
В больницах раньше лечили 10 дней. Сейчас смотрят на состояние поджелудочной железы и организма. Если всё успокоилось за 5 -7 дней, отлично! Ещё пару дней для профилактики, как бы для более полного исцеления и достаточно. Если переборщить, то может появиться зуд, жжение или аллергия.
Креон сразу бросать нельзя. Попробуйте без него 1 раз в день и во время приёма пищи без Креона, ешьте прям чуточку и только лёгкое, чтоб потихоньку приучать поджелудочную работать самостоятельно, но не сразу и не резко.
Когда стул восстановиться, а он обязательно восстановиться, сначала восстановиться дефекация, но ложные позывы и газы сразу не прекратятся и будут всё равно сопровождать вначале лечения панкреатита, но заметно уменьшаться.
Пейте Линекс до тех пор, пока ложные позывы к ложной дефекации не прекратятся. Вообще прекращать приём всех лекарств лучше одновременно, потому что одно поддерживает другое. Они как бы взаимосвязаны и принимать их лучше в комплексе.
И ещё в помощь, когда будете принимать эти лекарства, лучше пейте в той последовательности, в которой рекомендуют врачи. Я пробовали принимать просто Панкреатин, потом Фестал, потом заменила Креоном, так у меня обязательно через пару дней начинало жечь в правом боку.
Это был хороший урок о том, что все эти лекарства при лечении панкреатита лучше принимать вместе, т.е. комплексно и по назначению врача, а не то, что попадется под руку и как попало.
У всех панкреатит начинается по разным причинам, но то, что у всех при панкреатите ослаблены желудок, двенадцатиперстная и «дальнейшие кишки» это однозначно. Поэтому принимать Креон и ему подобные при лечении панкреатита надо с Алмагелем, т.е. лекарством для желудка в комплексе. И про Линекс не забывайте – только через час после еды!
И ещё, очень важное, когда принимаете лекарства пейте побольше жидкости. Она вообще панкреатитикам в помощь (подробнее об этом в статье «Вода – это жизнь при панкреатите», а во время лечения обострения панкреатита на дому тем более.
Я не знала этого и как обычно, сколько пью столько пью, ан нет, надо было побольше жидкости. Вообще врачи говорят, что жидкость с чая, кофе, соков, супов и т.д. это не вода и лучше пить простую чистую воду (лучше минеральную) комнатной температуры.
Как только жечь внутри начинало, так я сразу пила воду, травяной чай. Травяной чай тоже прям огромная помощь при обострениях. См. подробнее «Травяной чай для панкреатитиков».
Питание при лечении панкреатита
Каши гречневая (лучшая, по моему мнению крупа при панкреатите. Подробнее «Гречка самый лучший друг при панкреатите»), манная, рисовая на воде. Овсяную кашу при панкреатите могут есть не все, даже на воде. Поэтому сначала попробуйте подойдет ли для вас , т.к. вызывает обострения, убедилась на своём опыте и отзывах соотечественников.
Супы вегетарианские, овощные, если мясные, то сильно разбавленные, лёгкие. Вот, например «Рецепт супа с рисом при панкреатите». Вторые блюда из нежирного мяса говядины, рыбы, курицы. Если котлеты, то только на пару или на воде в сковороде (разложить котлеты, залить водой и на медленный огонь до готовности, затем перевернуть), хлеб только черствый, т.к.свежий хлеб вызывает брожение.
Овощи лучше в отварном виде, например в виде винегрета без капусты. Из масел в пищу можно добавлять немного сливочного и растительного. Из жидкостей можно компоты, минеральную воду, кисели. Кстати можно по утрам пить овсяной кисель. Очень хорошо помогает. Подробнее об овсяном киселе «Лечение панкреатита овсяным киселем»
Главное питайтесь при панкреатите правильно, понемногу, не загружайте поджелудочную железу, иначе лечение будет бестолку.
Физические нагрузки при лечении панкреатита.
Вообще при тяжёлой форме обострения требуется постельный режим и полный покой. Знаете наверное про холод, голод и покой, но в нашем случае обострение как я уже говорила имеется ввиду не тяжёлой формы, а обычный с вечно сопровождающими вздутиями, газами, ложными позывами, которые обычно приносят большой дискомфорт в жизни.
При такой форме лучше немного (но не сильно) загружать себя физически. Я, например стараюсь мыть полы почаще или ещё что-нибудь нахожу себе не тяжёлое.Можно делать зарядку на внутренние органы. Но не перегружайте себя! Подробнее в статье «Гимнастика при панкреатите».
Ну, вот, пожалуй, и всё! Я надеюсь, Вы правильно состояние, при котором можно лечить панкреатит таким методом. Помните, что при остром панкреатите или обострениях с приступами это лечение не подойдёт!
В таких случаях требуется совсем другое лечение. Вы главное поймите своё состояние правильно. На этом заканчиваю сегодняшний пост. Надеюсь, он поможет многим моим соотечественникам, как помогает мне, когда у меня начинаются всякие нарушения из-за панкреатита.
Если у Вас есть свои методы лечения, которые действительно принесли положительные результаты, поделитесь с народом, если не трудно!
Дополнительно хорошую информацию о панкреатите, его симптомах, видах и т.д. можно почитать пройдя по этой ссылке >>> http://narmed.ru/bolezni/pischevaritelnaja_sistema/pancreatitis.
Если вы считаете, что статья действительно интересна и полезна, то буду вам очень признательна, если вы поделитесь этой информацией с вашими друзьями в соцсетях. Для этого просто нажмите на кнопки социальных сетей.
С уважением, Аля.
nepropal.ru
Лечение хронического панкреатита препаратами и таблетками
Панкреатит является заболеванием поджелудочной железы. Его течение и, особенно, обострение – довольно опасно для организма, что требует немедленной действенной терапии. Хронический панкреатит характеризуется сменами стадий болезни с ремиссии на острую фазу. Основной целью лечения считается сведение к минимуму таких фаз. Сделать это можно исключительно следуя всем советам лечащего врача.
Терапия при хроническом панкреатите включает в себя соблюдение определенной диеты, устранение болевого синдрома, коррекцию недостаточности поджелудочной железы и предупреждение осложнений. Значимую часть лечения занимают препараты, которые были назначены врачом. Ниже рассмотрим, для каких целей используются определенные виды медикаментов, и какие средства наиболее эффективны.
Общая характеристика лечения
Вылечить хронический панкреатит уже невозможно, но можно добиться длительной ремиссии, благодаря которой симптоматика по минимуму будет снижена. Сделать это возможно, лишь соблюдая все предписания, включающие полный комплекс мер. Одними из них являются полное исключение алкоголя, а также приема тех лекарственных средств, которые могут оказать негативное воздействие на работу поджелудочной железы. К ним относятся антибиотики, глюкокортикоиды, сульфаниламиды, антидепрессанты, эстрогены и др. О конкретном перечне таких препаратов обязательно сообщит доктор, который вас наблюдает.
Важным моментом является своевременная профилактика вирусных заболеваний, которые вызывают повреждение поджелудочной железы, т.е. вирусных гепатитов, эпидемического паротита. Следует отметить, что также обязательно вовремя лечить любые заболевания желудочно-кишечного тракта. Это обусловлено множественными возможными последствиями. Большинство правил и ограничений в процессе лечения будут зависеть от причин, которые повлекли к развитию панкреатита. Но одно остается постоянным для всех – это обязательность соблюдения диеты вместе с приемом назначенных лекарственных средств.
Препараты
Медикаментозное лечение хронического панкреатита включает использование холино- и спазмолитических средств, антацидов, Н2-блокаторов, а также ферментных и антиферментных препаратов. Конкретные лекарства, их количество, дозировка регулируются строго врачом. Это связано с тем, что при хроническом панкреатите запрещенными оказывается множество лекарственных средств.
Холинопрепараты и спазмолитические средства
Среди указанных медикаментов наиболее частыми в применении являются следующие лекарства: атропин, папаверин, платифиллин, но-шпа, гастроцепин. Применяются они, в основном, в периоды обострения, а также, если возникла опасность такого проявления. В организм их вводят либо оральным путем (в таблетках) либо в виде подкожных инъекций. Последнее используется чаще при острых болях.
Для этих же целей используются всем известные анальгетики: анальгин, парацетомол, баралгин и др. Используются они как в виде инъекций, так и в виде таблеток. Инъекции – достаточно быстрое средство, чтобы снять болевой синдром, что необходимо в период обострений. Таблетки же достаточно принимать 2-3 раза в день, когда боли стихают. Если же они характеризуются, как довольно интенсивные, то разрешено использовать обезболивающие препараты, обладающие наркотическим эффектом (бупренорфин, трамадол, промедол и т.п.).
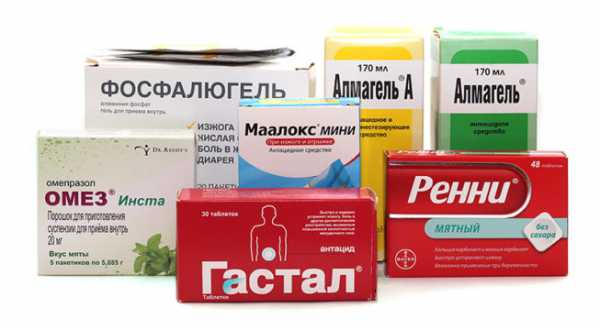
Антациды
Среди препаратов, входящих в эту группу, можно выделить маалокс, фосфалюгель, алмагель и прочие смеси, относящиеся к щелочным. Используются они в виде жидкой субстанции. Неоднозначным остается вопрос в применении антацидных средств в случае с лечением больных, которым свойственна внешнесекреторная недостаточность поджелудочной железы. Это связано с тем, что антацидные комбинированные препараты, содержащие в составе кальций или магний, значительно снижают эффективность ферментных препаратов, которые являются основным средством в лечении внешнесекреторной недостаточности.
Ферментная терапия
Данный вид терапии является основным в восстановлении поджелудочной железы. Ферментные препараты, используемые вместе с антацидами и Н2-блокаторами, применяются во время обострения хронического панкреатита, когда также имеет место внешнесекреторная недостаточность поджелудочной железы. Указанная медикаментозная комбинация отличается положительным эффектом для пациентов, поэтому назначается она достаточно часто. Выше уже было сказано об антацидах. Что касается Н2-блокаторов, то они используются для снятия сильного болевого синдрома. Среди них можно выделить такие лекарства, как фамотидин, ранитидин и т.д.
Ферментная терапия обусловлена необходимостью подавления панкреатической секреции. Для этих целей необходимыми являются трипсин, амилаза и липаза. Данные вещества содержит препарат Креон (8 000 и 25 000). К ферментным также относятся следующие средства: панкреатин, панкурмен и панцитрат. Важным моментом здесь является тот факт, что указанный вид терапии назначают только после устранения сильного болевого синдрома при остром приступе. Ослабление диспепсического синдрома (прекращение поноса, стабилизация массы тела) считается одним из самых главных критериев эффективности применения ферментных лекарственных средств.
Некоторые пациенты для того, что вылечить и восстановить поджелудочную железу, должны принимать ферментные препараты на протяжении нескольких лет. Только за столь длительный срок можно добиться стихания заболевания. Однако опыт отдельных людей показывает, что острая фаза панкреатита прекращается уже через 3-5 недель после начала приема таких средств, а полное затухание обострения наблюдается от полугода до года.
Антиферментная терапия
В случаях, когда хронический панкреатит протекает совместно с отеком железы, может быть назначена так называемая антиферментная терапия. Ее целью, как и всего лечения, является восстановление функций поджелудочной железы. К лекарствам, которые относятся к этой группе, выделяют гордокс и контрикал. Вводятся они внутривенным путем через капельницу. Одним из главных недостатков этого способа лечения является довольно высокая вероятность возникновения аллергической реакции. По отдельным исследованиям она наблюдалась в 7-10% случаев использования таких инъекций. Дополнительно возникает опасность развития анафилактического шока. Такие данные обусловили ограниченное применение антиферментной терапии.

Следует отметить, что довольно часто прием панкреатических ферментов становится одним из самых эффективных способов в борьбе с панкреатитом, вылечить который представляется практически нереальным. Полная коррекция работы поджелудочной железы требует комплексного подхода. Он включает в себя множество факторов как индивидуального характера (конкретные причины возникновения заболевания, особенности его течения, наличие или отсутствие осложнений и т.д.), так и общего (следование назначения лечащего врача, строгое соблюдение ограничений в питании, своевременное обращение и лечение сопутствующих заболеваний и т.д.). Таким образом, медикаментозное лечение – это не все, что нужно для излечения пациента, но пренебрегать ни этим, ни другими пунктами терапии однозначно не стоит.
Фитотерапия
Говоря о лечении хронического панкреатита, нельзя не сказать о применении в этих целях лекарственных растений и трав. Несмотря на то, что они могут быть не столь эффективны в своих свойствах, нельзя забывать о пользе фитотерапии для всего организма. Все дело в том, что частый прием различных медикаментов оказывает негативное влияние на печень, которая является фильтром человеческого организма. При хроническом же панкреатите медицинские препараты приходится принимать на протяжении большого количества времени, что не может отразиться на работе печени.
Среди лекарственных трав можно найти такие, которые обладают спазмолитическим, гепатопротекторным, антимикробным и антибактериальным действием. Польза отваров и настоев из подобных растений доказана временем. Стоит лишь помнить о консультации с врачом, т.к. при панкреатите и отдельные травы за счет своих свойств могут оказаться под запретом. Но если подобрать соответствующие виды, согласовать их прием с доктором и постоянно использовать, то эффект не заставит себя ждать. Они, конечно, не вылечат вас полностью, но могут помочь с тем, чтобы снять боль, воспаление либо восстановить печень после усиленной медикаментозной терапии.
Лечение хронического панкреатита – долгий и непрерывный процесс. Для нормальной жизнедеятельности и отсутствия обострений заболевания придется учитывать многое и следовать большому количеству правил. Но если относиться к этому серьезно, то можно избежать множества негативных последствий и осложнений.
Похожие записи
gormonoff.com
