Хронический панкреатит как лечить – Лечение хронического панкреатита: 5 способов победить болезнь
Хронический панкреатит: симптомы и лечение
Панкреатит – медицинский термин, обозначающий воспаление поджелудочной железы, процесс, который может протекать в острой или хронической форме. При остром панкреатите нормальная функция поджелудочной железы может восстановиться, а при хроническом – острые периоды чередуются с ремиссией, но с течением времени наблюдается постоянное снижение функции поджелудочной железы. Рассмотрим подробнее особенности этого заболевания, его диагностики и лечения.
Частота хронического панкреатита среди заболеваний органов ЖКТ составляет от 5,1 до 9%. За последние 30 лет в мире стали болеть хроническим панкреатитом в два раза больше. Первый этап заболевания длится до 10 лет, характеризуется чередованием периодов обострения и ремиссии. Больного в основном беспокоят боли. На втором этапе наблюдаются моторные нарушения кишечника, снижение веса. Боли становятся менее ощутимыми. Осложнения хронического панкреатита могут возникнуть на любом этапе. Зачастую панкреатит сопровождается выходом пищеварительных ферментов в кровь, что вызывает тяжелую интоксикацию.
Виды хронического панкреатита
Хронический панкреатит – это фактически целая группа заболеваний. Существует несколько версий классификации хронического панкреатита.
Классическая система классификации:
- Токсико-метаболический . Развивается под воздействием лекарств и/или алкоголя.
- Идиопатический . Возникает без видимых предпосылок.
- Наследственный . Результат генетического дефекта.
- Аутоиммунный . Возникает в результате атаки собственной иммунной системы организма на поджелудочную железу.
- Рецидивирующий . Имеет длительные периоды ремиссии, чередующиеся с обострениями.
- Обструктивный . Возникает в результате закупорки или сдавливания протоков поджелудочной железы.
- Первичный . Развивается без предшествующего заболевания.
- Вторичный . Развивается как осложнение другого заболевания.
Классификация по М.И. Кузину:
- Первичный : неустановленной этиологии, алкогольный, лекарственный, на почве нарушения питания или обмена веществ.
- Посттравматический : на почве тупой или открытой травмы поджелудочной железы, после хирургического вмешательства.
- Вторичный : вызванный другими заболеваниями.
Классификация по международной системе M-ANNHEIM (2007 г.):
- По происхождению (фактору риска) (от А до М типа).
- По клинической стадии.
- По тяжести заболевания (существует система оценок).
Симптомы
При панкреатите больные жалуются на острые боли в животе, чаще – в левой его части, отдающие в спину. Выражена интоксикация, которая проявляется в виде тошноты, рвоты, общей слабости, лихорадки, повышения температуры, снижения аппетита. Стул кашицеобразный, маслянистый, содержит непереваренные частицы пищи. При этом отдельные разновидности панкреатита могут протекать почти бессимптомно для больного, но нарушения пищеварения все же присутствуют, что может выражаться в тяжести в нижней части желудка или легком онемении в этой области после приема пищи или алкоголя.
Причины
Основные причины развития воспалений поджелудочной железы связаны с нездоровым образом жизни и наследственностью. Ими могут быть:
- неправильное питание;
- злоупотребление алкоголем;
- воспаления двенадцатиперстной кишки;
- болезни соединительной ткани;
- побочные эффекты от приема лекарств;
- травмы;
- наследственные нарушения обмена веществ.
Прогрессирование болезни
Летальность после первичного диагностирования хронического панкреатита составляет до 20% в течение первых 10 лет. Через 20 лет умирает более 50% больных. Причинами смерти становятся осложнения, связанные с обострениями панкреатита, сопутствующими нарушениями пищеварения и инфекциями. Риск раковых заболеваний поджелудочной железы при хроническом панкреатите вырастает в 5 раз.
Диагностика
Для диагностики хронического панкреатита может быть использовано около 90 различных методов исследования. К сожалению, большинство из них не выявляют ранних стадий этого заболевания. Большое количество диагностических ошибок связано с многосимптомностью и фазностью клинических проявлений хронического панкреатита, недостаточной технической оснащенностью медицинских учреждений, отсутствием четких алгоритмов диагностики.
Диагноз может быть поставлен после комплексного обследования, в которое входят:
- Общий клинический анализ крови для обнаружения признаков воспаления по количеству лейкоцитов, увеличению СОЭ и другим показателям.
- Биохимический анализ крови для определения уровня ферментов поджелудочной железы.
- Анализ мочи для определения наличия в ней амилазы.
- Анализ кала на наличие непереваренной клетчатки.
- УЗИ органов брюшной полости для выявления изменений поджелудочной железы и других органов ЖКТ.
- Гастроскопия.
- Рентгенография органов брюшной полости.
- Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
- Функциональные тесты после глюкозной или медикаментозной нагрузки.
Как лечить хронический панкреатит?
Как и диагностика, тактика лечения этого заболевания требуют комплексного подхода и направлены на нормализацию и восстановление функций поджелудочной железы.
Схема лечения
Хронический панкреатит требует соблюдения диеты, проведения медикаментозной терапии, а в отдельных случаях и хирургического вмешательства. Поскольку хронический панкреатит может иметь разные причины и отличаться разной степенью интоксикации, ответ на вопрос, как лечить приступ панкреатита, может быть только один: необходимо незамедлительно вызвать скорую помощь и направить больного в стационар для квалифицированного обследования. И ближайшие трое суток голод, полный покой в горизонтальном положении, чистый воздух и холод (до приезда бригады врачей необходимо приложить к области желудка грелку со льдом и проветривать помещение).
Медикаментозное лечение
Прием медикаментов при хроническом панкреатите направлен на устранение нескольких проблем:
- Лечение болевого синдрома . Выраженное обострение хронического панкреатита, как правило, сопровождается сильными болями, купирование которых проводится такими препаратами, как Но-шпа, Новокаин, Папаверин, Платифиллин, Атропин, иногда ? Промедол. Но ни в коем случае не следует применять аспирин, найз и другие НПВС! Они не только раздражают слизистую, но и разжижают кровь, способствуя возможным кровотечениям.
- Подавление секреции поджелудочной железы . Используются ингибитор протонной помпы – омепразол, и медикаменты типа контрикала.
- Заместительная терапия для разгрузки поджелудочной железы в виде приема ферментов липазы, амилазы, протеазы, то есть панкреатина, который выпускается под коммерческими названиями Фестал, Мезим, Креон, Панзинорм, Дигестал и др.
- Антибактериальная терапия для профилактики развития инфекций в поджелудочной железе. Назначаются легкие антибиотики типа Ампицилина.
- В случае нарушения водно-электролитного баланса назначается замещающая терапия в виде солевых и физиологических растворов.
Хирургическое лечение
Хирургические методы лечения хронического панкреатита бывают прямыми и непрямыми. Непрямые методы включают операции на желчных путях, желудочно-кишечном тракте и невротомии. Прямые ? дренаж кист, удаление камней, резекция железы.
Хирургическое лечение хронического панкреатита показано в следующих случаях:
- осложненная форма заболевания, сопровождающаяся обтурационной желтухой;
- острые боли, которые не исчезают при длительном консервативном лечении;
- возникновение кисты.
Диета
Больным хроническим панкреатитом в период ремиссии показана диета с ограничением жиров и повышенным содержанием белка. Должны быть исключены острые блюда и грубая растительная клетчатка, кофе, какао, газированные и кислые напитки. Показаны минеральные воды: Славяновская, Смирновская, Ессентуки №4. Режим питания дробный, 5-6, иногда 8 раз в день. В период обострения назначается голодание на 2-4 дня.
Профилактика хронического панкреатита
Лечение хронического панкреатита в стационаре и амбулаторно не даст длительного эффекта без дальнейшей профилактики. Губительное влияние на поджелудочную железу оказывает алкоголь, поэтому в профилактических целях он должен быть полностью исключен. Важно своевременно лечить заболевания желчных путей, желудка и двенадцатиперстной кишки, необходимо правильное питание без грубых животных жиров и острых приправ. Эти мероприятия позволят при хроническом панкреатите продлить период ремиссии.
www.kp.ru
методы, способы и принципы лечения панкреатита
По статистике, в России распространенность хронического панкреатита составляет 27–50 случаев на 100 000 человек. В европейских странах этот показатель несколько ниже — 25–26 человек[1]. Но растет число заболевших острым панкреатитом: до середины 50-х годов ХХ века такая форма заболевания встречалась достаточно редко, а на сегодня в нашей стране фиксируется около 36–40 случаев на 100 000 жителей[2]. Острый панкреатит диагностируется примерно у 2,5–11,8% от общего количества больных с острыми заболеваниями брюшной полости, поступивших в стационар[3]. Мировая тенденция также оставляет желать лучшего — ежегодно панкреатит поражает 8–10 человек из 100 000[4].
Формы панкреатита и их особенности
Так что же такое панкреатит и в чем его опасность для заболевшего? Медицинские издания определяют панкреатит как воспалительное заболевание, вызванное целым рядом причин и поражающее ткани поджелудочной железы — органа, ответственного за выработку пищеварительного сока. Специалисты выделяют две отдельные формы панкреатита в зависимости от клинической картины заболевания и причин, его вызвавших.
Острый панкреатит. При этой форме заболевания воспаление вызывает ферментативный аутолиз: ферменты активизируются непосредственно в поджелудочной железе и их воздействие поражает именно ее ткани — возникает так называемое самопереваривание. В основе заболевания лежит повреждение ацинозных клеток, повышенная выработка пищеварительного сока и нарушение его нормального оттока в двенадцатиперстную кишку. Под действием липазы — фермента, расщепляющего жиры, — возникает жировая дистрофия тканей, а трипсин, отвечающий за переваривание белков, провоцирует отек и некроз клеток железы. В результате возникает значительное поражение органа, в тяжелых случаях сопровождающееся нагноением, фиброзом, абсцессами. При длительном воздействии пищеварительных ферментов поражение распространяется на находящиеся рядом органы, ткани и кровеносные сосуды.
Хронический панкреатит характеризуется наличием периодов обострений и ремиссий. Гастроэнтерологи выделяют две стадии этого заболевания. На начальной стадии симптоматика иногда весьма незначительна, больного ничто не беспокоит. Продолжаться эта стадия может несколько лет, но при отсутствии должного лечения она обязательно сменяется второй стадией, на которой нарушения в работе органа становятся ярко выраженными, а симптомы начинают беспокоить больного постоянно. Постепенно развивается недостаточность поджелудочной железы — ткани больного органа замещаются соединительной тканью, неспособной вырабатывать панкреатический сок и, соответственно, ферменты. Ферментная недостаточность ведет к серьезным нарушениям в работе всей пищеварительной системы.
Важно!
Следует отличать обострения хронического панкреатита от острой формы заболевания, хотя клиническая картина у них схожа. При обострении также может развиваться некроз тканей железы, вызывающий острую боль и требующий скорейшего медицинского вмешательства. Правильный диагноз может поставить только врач.
Симптомы и причины панкреатита
Причины развития заболевания могут быть весьма разнообразными, и в соответствии с ними специалисты выделяют два типа панкреатита — первичный и вторичный (реактивный).
Первичный панкреатит развивается из-за поражения тканей самой железы. Основными причинами, по которым это происходит, являются следующие:
- злоупотребление алкоголем и табаком: по некоторым данным, в России эта причина провоцирует заболевание в 25–50% случаев, а в мире — от 30 до 95%[5];
- травмы живота, хирургические вмешательства и некоторые диагностические процедуры — такие, как неумело проведенная эндоскопия;
- неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков;
- интоксикация пищевыми продуктами, химическими веществами;
- генетическая предрасположенность;
- неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи.
Вторичный (реактивный) панкреатит всегда возникает на фоне основного заболевания желудочно-кишечной системы. Самой частой причиной, по статистике, является желчнокаменная болезнь. Вызвать вторичный панкреатит способны и вирусные гепатиты, дизентерия, сепсис, сахарный диабет, муковисцидоз, глистные инвазии в желчевыводящих путях. Лечение вторичного панкреатита всегда связано с лечением основного заболевания.
Симптоматика заболевания зависит от его формы. При остром панкреатите главным симптомом является сильная боль, локализованная в правом или левом подреберье либо принимающая опоясывающий характер. Иногда боль не устраняется даже с помощью медикаментов и может спровоцировать болевой шок и потерю сознания. Приступ длится от часа до нескольких суток. Среди прочих симптомов отмечают тошноту и рвоту, не улучшающую самочувствие, повышение температуры до 38°С и более, учащение пульса, снижение артериального давления, появление желтого налета на языке, напряжение передней брюшной стенки, приступы диареи, потливость.
При хроническом панкреатите в стадии ремиссии симптомы обычно не выражены или выражены слабо, но в случае обострения они напоминают приступ острого панкреатита. Боль в этом случае локализуется в тех же местах: в правом или левом подреберье, в области лопатки, грудины, иногда иррадиирует в спину или в область сердца. Спровоцировать приступ может употребление алкоголя, жирной или острой пищи. Снижение боли наблюдается при наклоне вниз или приседании на корточки. Помимо боли обострение хронического панкреатита характеризуется метеоризмом, диареей, тошнотой и рвотой.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Лечение панкреатита в зависимости от формы заболевания
Лечебные мероприятия зависят от формы заболевания. Лечение острого панкреатита и обострения его хронической формы должно проводиться только в условиях стационара под наблюдением врача. Основными назначениями в этом случае являются голод в течение нескольких дней, холод на область живота и покой. Для снятия боли возможно назначение спазмолитиков, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу. При возникновении угрозы жизни пациента проводится хирургическая операция по удалению некротизированных участков железы или полному удалению органа.
Хотя любая форма заболевания приводит к возникновению ферментной недостаточности, в острый период панкреатита противопоказан прием любых ферментных препаратов. При хроническом панкреатите в стадии ремиссии для устранения симптомов ферментной недостаточности врачи обычно рекомендуют проведение ферментной терапии, назначают пациенту препараты на основе панкреатина. В них, как правило, содержится липаза, протеаза, альфа-амилаза, трипсин, химотрипсин. С помощью этих ферментов поддерживается способность организма переваривать пищу и усваивать из нее все необходимые питательные вещества.
Действие ферментных препаратов постепенно купирует и болевой синдром. Это связано с механизмом обратного торможения выработки ферментов, поскольку панкреатин в лекарственной форме, поступающий в достаточном количестве в просвет двенадцатиперстной кишки, приводит к инактивации холецистокинин-релизинг-фактора, что способствует снижению холецистокинина в крови и в панкреатической секреции (по принципу обратной связи). Это снижает аутолиз, внутрипротоковое давление и ослабляет болевые ощущения, обеспечивая поджелудочной железе функциональный покой на время терапии.
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять в пищу целый ряд продуктов, особенно острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Группы препаратов при лечении панкреатита
При медикаментозном лечении панкреатита используются сразу несколько групп препаратов:
- Спазмолитики для купирования болевого синдрома.
Важно!
Недопустимо принимать спазмолитики без назначения лечащего врача больше двух дней, поскольку препараты этой группы могут вызвать серьезные побочные эффекты.
- Ферментативные препараты (только в период ремиссии).
- Блокаторы h3-рецепторов для снижения выработки соляной кислоты и обеспечения покоя поджелудочной железы.
- Антациды для снижения кислотности в желудке и создания защитного слоя на его слизистой.
- Антибиотики широкого спектра действия для предотвращения инфицирования омертвевшей ткани поджелудочной железы и окружающих органов и предотвращения осложнений — панкреонекроза, сепсиса, перитонита.
- Холинолитики для блокирования болевых ощущений через снижение панкреатической секреции.
- Противорвотные для облегчения общего состояния больного, устранения обезвоживания организма.
- Желчегонные (только в период ремиссии!) для устранения застоя желчи, отечности железы, снижения функциональной нагрузки на орган, улучшения пищеварения.
- Антипротеазные препараты для инактивации ферментов поджелудочной железы (принимают только в первые несколько суток заболевания!).
Назначение любых медикаментов и порядок их приема должны проводится только врачом в зависимости от степени поражения органа, силы болевого синдрома и общего состояния пациента. Самолечение такого заболевания, как панкреатит в любой его форме, может привести к необратимым последствиям — от формирования абсцессов и начала кровотечений вплоть до летального исхода.
www.kp.ru
Как лечить хронический панкреатит, медикаментозная и народная терапия
 Обследование у врача
Обследование у врачаЕсли у человека в результате обследования выявлен хронический панкреатит, ему прежде всего следует изменить образ жизни и быть готовым к долговременному лечению. Опытный врач ответит на все вопросы пациента о том, как лечить хронический панкреатит.
Панкреатитом называется воспаление поджелудочной железы, в результате которого ферменты, продуцируемые этим органом, не выводятся в пространство двенадцатиперстной кишки, а задерживаются в железе, что приводит к саморазрушению тканей органа.
В результате развития патологии образуются токсические вещества, попадающие в кровеносное русло и оказывающие пагубное воздействие на функционирование других органов. Хронический панкреатит является заболеванием, при котором наблюдаются постоянные или периодические болевые ощущения, кроме того, для недуга характерно возникновение эндокринных нарушений и изменений в структуре тканей поджелудочной.
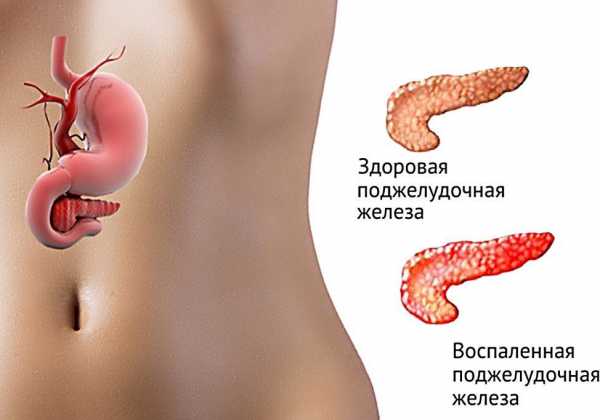 Отличие здоровой от пораженной поджелудочной железы
Отличие здоровой от пораженной поджелудочной железыПри ХП признаки развития заболевания являются не такими явно выраженными, как при острой форме недуга. Слабая выраженность признаков недуга требует тщательного обследования организма для постановки точного диагноза и причин, спровоцировавших возникновение заболевания. Это требуется для того, чтобы знать, как правильно лечить хронический панкреатит поджелудочной железы.
ХП способен развиваться как самостоятельный недуг, однако бывает, что развитие заболевания является следствием возникновения в организме человека других недугов. В случае, когда болезнь является следствием других недугов, то панкреатит в хронической форме носит название вторичного или реактивного.
Причины и симптомы развития заболевания
Основными причинами, приводящими к развитию недуга, принято считать следующие:
- алкоголизм в хронической форме: частое употребление алкогольных напитков в большом количестве в значительной мере способствует развитию в организме большого числа разнообразных патологий, в числе которых хронический панкреатит;
- недуги печени и протоков, обеспечивающих желчевыведение, в хронической форме;
- заболевания органов пищеварительного тракта;
- хроническое нарушение режима питания;
- длительный прием некоторых медицинских препаратов, которые провоцируют развитие воспалительного процесса в поджелудочной;
- наследственная предрасположенность;
- язва двенадцатиперстной кишки.
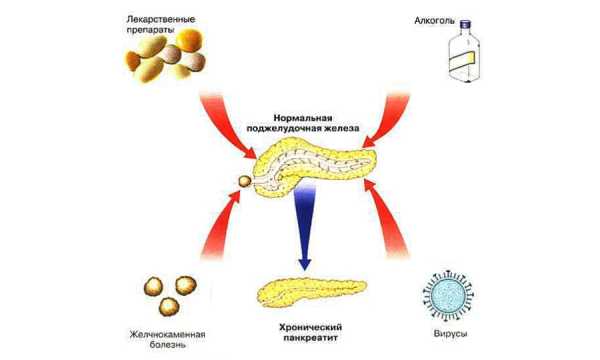 Причины панкреатита
Причины панкреатитаОсновными симптомами ХП принято считать следующие:
- болевые ощущения в области живота, которые усиливаются после приема пищи;
- возникновение чувства тошноты после приема пищевых продуктов богатых жирами, однократные позывы к рвоте;
- желтушность кожного покрова, склер глазных яблок и слизистой оболочки ротовой полости;
- развитие сахарного диабета на поздних стадиях развития недуга.
Важно! При прогрессировании у человека ХП симптомы, характерные для заболевания, являются непостоянными, способны на некоторое время пропадать, как правило, проявляются в моменты обострения болезни, а исчезают в период ремиссии.
Развитие панкреатита в хронической форме происходит достаточно медленно – на протяжении нескольких лет. По этой причине человек при появлении первых симптомов недуга чаще всего не обращает на них внимания, а не обследуя организм, не задумывается над вопросом, чем лечить хронический панкреатит, и какие препараты лучше для этого использовать.
Важно! Чаще всего у человека выявляется одновременное развитие в организме хронического панкреатита и холецистита, что требует комплексного подхода к лечению расстройств.
В случае выявления одновременно двух патологий, следует прибегнуть к комплексному их лечению. Терапия должна проходить под контролем медспециалиста и в соответствии с его рекомендациями, как лечить хронический панкреатит и холецистит.
Основные принципы лечения панкреатита в хронической форме
 На консультации врач назначит соответствующее лечение
На консультации врач назначит соответствующее лечениеВ случае обострения заболевания следует немедленно обратиться к врачу за помощью, для того чтобы правильно лечить обострение хронического панкреатита. Обращаясь к медспециалисту, пациент может подробно узнать о том, какими медикаментами лучше всего лечить хронический панкреатит, важны и индивидуальные дозировки рекомендованных медпрепаратов.
В процессе лечения хронической формы заболевания используются несколько различных методов медицинского воздействия на организм. В комплекс методов лечения входят:
- диета;
- устранение возникающих болевых симптомов;
- восстановление нормального состояния и функционирования органов, входящих в систему пищеварения;
- устранение недостаточности ферментов поджелудочной;
- купирование процессов, имеющих воспалительную природу в тканях органа;
- восстановление нормального функционирования тканей органа;
- профилактика развития осложнений.
Этот перечень методов представляет собой определенный стандартный подход к проведению лечения заболевания, его придерживается большинство лечащих врачей. В процессе лечения врач учитывает индивидуальные особенности пациента и решает, как лучше всего лечить обострение хронического панкреатита в каждом конкретном случае.
Принципы медикаментозного лечения заболевания
Часто пациенты, страдающие панкреатитом, задаются вопросом о том, где лечат хронический панкреатит в стадии обострения. Чаще всего медики рекомендуют проводить лечение хронического панкреатита в стадии обострения в условиях стационара. Это позволяет более оперативно реагировать на изменения в состоянии организма и своевременно вносить коррективы в процесс проведения медицинских процедур и прием лекарственных препаратов.
Основными задачами при лечении панкреатита в период обострения являются:
- купирование болевых ощущений;
- коррекция работы органа.
Для уменьшения болевых ощущений в период обострения следует придерживаться специальной строгой диеты, которую рекомендует лечащий врач.
При возникновении ярко выраженных болевых ощущений могут быть прописаны ненаркотические болеутоляющие, такие как Аспирин или Диклофенак. Эти препараты способствуют снижению интенсивности воспалительного процесса, что само по себе способствует уменьшению болевого синдрома.
 Болеутоляющее средство при панкреатите
Болеутоляющее средство при панкреатитеПри очень сильной боли врачи могут назначить Октреотид. Этот медпрепарат подавляет синтез гормонов, стимулирующих функционирование поджелудочной. Препарат применяется только при условии лечения пациента в стационаре.
При длительном развитии недуга происходит замещение нормальной ткани органа на соединительную, что провоцирует возникновение серьезных нарушений в функционировании и утрате характерных для поджелудочной функций.
Для того чтобы скорректировать деятельность органа, назначают курс специальных препаратов, имеющих в своем составе панкреатические ферменты. К таким препаратам относятся Мезим, Панкреатин, Фестал и некоторые другие. Прием панкреатических ферментов способствует нормализации процесса пищеварения, позволяет уменьшить болевые симптомы. Такие свойства препаратов позволяют в какой-то мере разгрузить поджелудочную, уменьшить нагрузку, оказываемую на нее.
 К панкреатическим средствам относится и Мезим
К панкреатическим средствам относится и МезимДлительное прогрессирование хронического панкреатита приводит к нарушениям в процессе выработки железой инсулина, который является гормоном, контролирующим обмен глюкозы в организме человека. Недостаточное количество этого гормона провоцирует развитие сахарного диабета.
Лечение недуга с использованием народных средств
При наступлении после обострения периода ремиссии пациентов интересует, как можно лечить хронический панкреатит в домашних условиях. Как правило, при выписке из стационара, врачи дают пациенту целый список рекомендаций о том, как проводить лечебные процедуры и прием медпрепаратов дома в период ремиссии.
При лечении хронического панкреатита в домашних условиях можно использовать различные средства, которые относятся к разряду народных. Что использовать и как лечить хронический панкреатит народными средствами, может подсказать лечащий врач. Без консультации с врачом не рекомендуется использовать такое лечение.
 Одно из народных средств лечения панкреатита является зубчатка
Одно из народных средств лечения панкреатита является зубчаткаНаиболее популярными народными методами лечения панкреатита хронической формы являются рецепты:
- на основе коры барбариса;
- на основе травы зубчатки;
- на основе картофельного сока.
При использовании барбариса для лечения берут его измельченную кору и кипятят на протяжении 15 минут. Для приготовления отвара потребуется взять 1 ст. л. коры на стакан воды. После приготовления отвара его остужают и принимают по 1 ст. л. 3 раза в сутки.
 Лечение картофельным соком
Лечение картофельным сокомДля приготовления настоя зубчатки потребуется чайная ложка травы. Ложку травы заливают кипятком, настаивают и остужают. Затем процеженное средство принимают по 1 ст. л. 3 раза в день за 30 минут до еды.
Картофельный сок, полученный от 1-2 картофелин среднего размера, принимают в сыром виде за 30 минут до приема пищи. Лечение соком картофеля длится 7 дней.
netpankreatita.ru
что это за болезнь, как проявляется и чем опасно воспаление поджелудочной железы человека?
О такой болезни, как панкреатит, скорее всего, слышали многие, особенно люди среднего и старшего возраста. Но как именно и почему она появляется? Какие имеет формы, симптомы и последствия? Как диагностируется и, самое главное, что делать при ее появлении? Ответы на эти вопросы мы дадим в нашей статье.
Что такое панкреатит и какой он бывает?
Название заболевания «панкреатит» произошло от греческого слова pancreatitis, которое, в свою очередь, состоит из двух частей: pancreas — поджелудочная железа и itis — воспаление. Воспаление поджелудочной железы может вызывать целая группа заболеваний, при этом в клинической практике выделяют две формы панкреатита — острый и хронический. У мужчин панкреатит диагностируется реже, чем у женщин. Кроме того, заболеванию чаще подвержены пожилые люди и лица, страдающие избыточным весом.
Острый панкреатит — это воспалительное поражение поджелудочной железы, вызванное ферментативным аутолизом, или самоперевариванием. Ферменты, вырабатываемые железой, из-за воспаления не могут попасть в двенадцатиперстную кишку и начинают активно действовать в самой поджелудочной, разрушая ее. Чаще острый панкреатит проявляется только в виде воспалительного процесса и отеков того или иного отдела поджелудочной железы, но иногда на смену воспалению приходит фиброз или атрофия, некроз, нагноение, множественные кровоизлияния и абсцессы.
На заметку
Острый панкреатит был выделен как отдельное заболевание в 1870 году Э. Клебсом, а в 1889 году американский врач Р. Фитц впервые диагностировал острый панкреатит при жизни больного[1].
Хронический панкреатит встречается чаще, чем острый: в Европе количество случаев заболевания составляет 25 человек на 1000 ежегодно. В нашей стране регистрируется около 60 тысяч заболевших в год[2]. Обычно хронический панкреатит выявляется у пациентов среднего или пожилого возраста. Врачи различают два типа хронического панкреатита — первичный и вторичный. При первичном типе воспалительный процесс изначально локализуется именно в поджелудочной железе. Вторичный, или сопутствующий, панкреатит всегда возникает на фоне другого заболевания — гастрита, язвенной болезни, желчнокаменной болезни, холецистита, гастрита и других.
При остром панкреатите функционирование поджелудочной железы может практически полностью восстановиться. При хроническом типе заболевания периоды обострения чередуются с ремиссией, но в целом функция поджелудочной железы постоянно снижается.
Что такое ферментная недостаточность поджелудочной железы?
Это разновидность пищевой непереносимости некоторых видов продуктов питания. Она возникает из-за дефицита ферментов, отвечающих за расщепление белков, жиров и углеводов. В результате нарушается пищеварительная функция организма: проявляется ряд определенных симптомов. У людей это заболевание диагностируется чаще, чем хронический панкреатит, но на протяжении долгого времени оно может протекать практически бессимптомно.
Ферментная недостаточность может быть врожденной и приобретенной. Врожденная недостаточность возникает на фоне какого-либо генетического дефекта, нарушающего нормальную работу поджелудочной железы. Приобретенная ферментная недостаточность чаще является результатом развития какого-то заболевания, при этом в подавляющем большинстве случаев причиной нарушения служит панкреатит, из-за которого в тканях поджелудочной железы развиваются патологические процессы, приводящие к ее атрофии и фиброзу. Поджелудочная железа в результате либо перестает вырабатывать ферменты в необходимом количестве (первичная, или экзокринная, недостаточность), либо по каким-то причинам они не активируются, попав в тонкий кишечник (вторичная недостаточность).
Симптомами экзокринной ферментной недостаточности являются жидкий, обильный стул, наличие в каловых массах непереваренных комочков пищи, появляющихся в результате недостаточного количества ферментов поджелудочной железы. Кроме того, из-за развития белково-энергетической недостаточности возникает авитаминоз, анемия и обезвоживание. Возможно резкое снижение массы тела, появление изжоги, тошноты, вздутия живота и рвоты.
Ферментная недостаточность без адекватного лечения может привести к истощению организма, а в редких случаях — даже к летальному исходу.
Какими симптомами проявляется панкреатит?
Для разных форм панкреатита характерны и разные симптомы.
При острой форме заболевания ведущим и постоянным симптомом считается сильная боль в верхней части живота. Если поражена вся железа, то боль может иметь опоясывающий характер. Иногда отмечается иррадиация боли в область сердца или за грудину. Интенсивность болевых ощущений напрямую зависит от степени повышения давления в протоках поджелудочной железы и в общем желчном протоке, от степени раздражения рецепторов. Из-за сильной боли пациент испытывает беспокойство и пытается менять положение тела, не получая при этом облегчения.
Важно!
Хотя боль и является основным симптомом, по ее интенсивности нельзя судить о стадии поражения поджелудочной железы, поскольку при наступлении некроза нервных окончаний боль может ослабевать.
Второй симптом острого панкреатита — тошнота и рвота, не приносящая больному облечения. В первых ее порциях наблюдается остатки пищи, а в последующих только слизистое содержимое желудка и желчь.
Кожа больного часто становится бледной, холодной, покрывается липким потом. Нередко острый панкреатит сопровождается появлением механической желтухи из-за повреждения общего желчного протока желчными камнями. Температура тела повышается вместе с развитием заболевания. Возможно учащение пульса, повышение давления.
При хроническом панкреатите наблюдается боль в надчревной области или левом подреберье, иногда она иррадиирует в спину или принимает опоясывающий характер. Интенсивность боли усиливается в положении лежа на спине, а в некоторых случаях ослабевает в положении сидя при небольшом наклоне вперед. Нередко боль иррадиирует в область сердца, левую лопатку или плечо, а также в подвздошную область. Характер боли и ее интенсивность могут быть различными: постоянная боль, боль после приема пищи или приступообразная боль.
Нередко в дополнение к боли возникают диспепсические расстройства, особенно они характерны при обострении или тяжелом течении заболевания. Наблюдается отрыжка, повышенное слюноотделение, тошнота, рвота, вздутие живота. Из-за развития ферментной недостаточности возникает снижение массы тела больного, а при тяжелых формах возможно появление депрессии, ипохондрии и прочих симптомов.
Возможные причины панкреатита
Острый панкреатит возникает из-за повреждения ацинозных (отвечающих за синтез и секрецию пищеварительных ферментов) клеток поджелудочной железы, повышенного выделения панкреатического сока и затруднения его оттока. В результате ферменты активируются в самой железе и возникает острый панкреатит. Повреждение ацинозных клеток может быть вызвано открытой или закрытой травмой живота, оперативными вмешательствами на органах брюшной полости, отравлениями, тяжелыми аллергическими реакциями, острыми расстройствами кровообращения поджелудочной железы из-за тромба, эмболии или сдавления сосудов.
Кроме того, острый панкреатит может быть спровоцирован заболеваниями желчных протоков, в частности забросом желчи в проток поджелудочной железы. Избыточное употребление пищи с высоким содержанием жиров и углеводов также может стать причиной возникновения заболевания. При этом к разрушению ацинозных клеток приводит и недостаток белковой пищи, даже при ненарушенном оттоке панкреатического сока.
В возникновении острого панкреатита могут сыграть роль и эндокринные нарушения (беременность, длительное лечение кортикостероидами), нарушение жирового обмена и некоторые инфекционные и аллергические заболевания.
Несомненным лидером в списке причин, вызывающих хронический панкреатит, является чрезмерное употребление алкоголя[3]. В России панкреатиты, вызванные алкоголизмом, выявляются примерно у 30 % больных. Также привести к развитию хронической формы панкреатита могут:
- новообразования поджелудочной железы;
- дуоденит;
- псевдокисты поджелудочной железы;
- стеноз большого дуоденального сосочка;
- травмы и оперативные вмешательства на поджелудочной железе.
Как диагностируется воспаление поджелудочной железы?
Диагностика панкреатита обычно трудностей не представляет, поскольку его симптомы всегда довольно ярко выражены. Тем не менее для точной постановки диагноза врач в обязательном порядке проводит целый ряд исследований.
Диагностика панкреатита включает:
- Физикальное исследование: осмотр языка пациента, пальпация передней стенки брюшной полости.
- Лабораторная диагностика:
- Общий клинический анализ крови для выявления признаков воспаления по увеличению СОЭ, количеству лейкоцитов и прочее;
- Общий клинический анализ мочи для определения присутствия в ней амилазы;
- копрограмма — анализа кала на наличие остатков непереваренной пищи;
- биохимический общетерапевтический анализ крови для определения уровня ферментов поджелудочной железы;
- бактериологическое исследование экссудата брюшной полости (проводится во время операции).
- Инструментальные исследования: Ультразвуковое исследование органов брюшной полости (комплексное), магнитно-резонансная томография, компьютерная томография, рентгенография, целиакография, эзофагогастродуоденоскопия, дуоденоскопия, диагностическая лапароскопия — по показаниям.
Как правило, хронический панкреатит сложнее диагностировать, чем острый, поэтому врачи большое значение придают опросу пациента, из которого можно сделать выводы о характере и типе боли, о режиме питания и наличии вредных привычек.
Что делать при ферментной недостаточности поджелудочной железы?
При остром панкреатите и обострении хронической формы заболевания лечение должно проводиться в стационаре под контролем врача. На начальной стадии лечения пациенту полностью запрещено принимать пищу, для купирования боли назначают обезболивающие средства и спазмолитики. Кроме того, рекомендуется полный покой, холод на живот для замедления производства поджелудочной железой пищеварительных ферментов. В некоторых случаях рекомендовано откачивание желудочного содержимого для снижения нагрузки на железу. В сложных ситуациях проводится хирургическая операция вплоть до удаления пораженного органа. При затруднении оттока секрета поджелудочной железы возможно эндоскопическое вмешательство — удаление камней из протоков поджелудочной железы, расширение протока различными способами.
Внимание!
Прием ферментных препаратов в острый период панкреатита противопоказан!
При хроническом панкреатите без обострения и вызванной им ферментной недостаточности лечение в первую очередь должно быть направлено на поддержку способности организма полноценно переваривать пищу. Для этого пациенту назначают ферментные препараты на основе панкреатина, содержащего протеазу, липазу, альфа-амилазу, трипсин, химотрипсин. Заместительная терапия не может восстановить саму поджелудочную железу, но вполне способна взять на себя работу, с которой железа не справляется. С помощью заместительной ферментной терапии организм больного способен усваивать питательные вещества из пищи в течение многих лет.
Кроме того, действие этих препаратов способно постепенно купировать болевой синдром за счет механизма обратного торможения выработки ферментов: панкреатин в лекарственной форме поступает в просвет двенадцатиперстной кишки, и протеаза инактивирует холецистокинин-релизинг-фактор, что приводит к снижению холецистокинина в крови и панкреатической секреции (по принципу «обратной связи»). Если же заместительная терапия на основе панкреатина недостаточна, то стимуляция выработки ферментов железой продолжается, ускоряется аутолиз, повышается внутрипротоковое давление и усиливается боль.
Ферментная терапия не только замещает дефицит необходимых ферментов, но и минимизирует секреторную функцию поджелудочной, обеспечивая органу функциональный покой.
Очень важно избавиться от привычек, провоцирующих заболевание, — от злоупотребления алкоголем, курения и нездорового питания.
До сих пор лечение панкреатической ферментной недостаточности остается достаточно сложной задачей, нуждающейся в комплексном подходе. Выбор схемы лечения специалисты рекомендуют делать индивидуально — с учетом степени недостаточности и выраженности эндокринных расстройств и болевого синдрома у пациента. Только знание лечащим врачом принципов ферментной заместительной терапии позволяет выработать адекватную тактику лечения и определить прогноз для пациента.
www.kp.ru
симптомы и лечение у взрослых
Хронический панкреатит (pancreatitis, лат.) – прогрессирующее воспалительное заболевание поджелудочной железы (pancreas, лат.), характеризующееся образованием множественных очагов деструкции в ткани органа, протекающее со снижением его пищеварительной функцией и симптомами внешне- и внутрисекреторной недостаточности.
Хронический панкреатит ежегодно делает инвалидами 0,5% населения России. Больные – люди в возрасте от 45 до 65 лет. Однако в последние годы отмечается тенденция к снижению возраста первичного установления диагноза. Такое «омоложение» заболевания поднимает большой интерес к данной патологии. Pancreatitis опасен своими осложнениями, лечение которых затруднительно. В течение первых 10 лет от осложнений погибает 20% больных, в течение 20 лет – больше половины. Вовремя установленный диагноз и своевременно начатое лечение поможет не только снизить летальность и инвалидизацию, но избежать тяжёлых осложнений, в отдельных случаях добиться стойкой ремиссии, предотвратить обострение.
Классификация
Попытки классифицировать панкреатит предпринимали сотни врачей. В результате до сих пор нет единого мнения о том, какая же классификация верна. Существуют десятки вариантов, вот некоторые из них.
| По стадии заболевания: | Морфологические варианты: | По форме течения: |
| Стадия обострения. | Обструктивный. | Отёчный. |
| Стадия ремиссии. | Кальцифицирующий. | Жировой панкреонекроз. |
| Воспалительный (паренхиматозный). | Геморрагический панкреонекроз. | |
| Фиброзно-индуративный. | Гнойный (инфицированный панкреонекроз). |
Важно!
 Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…
Это средство спасает от панкреатита за 2 недели! Достаточно ежедневно выпивать один стакан натурального…Читать далее
Этиология
Хронический панкреатит у взрослых людей развивается двумя путями:
- На фоне инфекционных заболеваний билиарной системы и желудочно-кишечного тракта (инфекция заносится гематогенным путём).
- На фоне длительного злоупотребления спиртными напитками и курения (прямое токсическое влияние).

Холецистопанкреатит
Развивается вторично, то есть на фоне хронических инфекционных заболеваний желчного пузыря и двенадцатиперстной кишки. В этиологии немаловажную роль играют нарушения питания (переедание, чрезмерное употребление жирной, жареной пищи, неправильное употребление витаминов и медикаментозных препаратов).
Чаще всего панкреатит развивается на фоне желчнокаменной болезни, когда в протоках образуются конкременты, мешающие нормальной циркуляции секрета поджелудочной железы. В результате этого развивается внутрипротоковая гипертензия и застой желчи, что ведёт к её обратному забрасыванию. Агрессивные вещества, содержащиеся в желчи и панкреатическом соке, токсически воздействуют на ткань органа, приводя к хроническому асептическому воспалению и отёку. Возникает первая стадия заболевания. При дальнейшем прогрессировании присоединяется инфекция, образуются гнойные очаги, болезнь принимает тяжёлое течение с характерными клиническими симптомами обострения.
Воспаление может развиться и на фоне холецистита (воспаление желчного пузыря) или хронического гастродуоденита. В этом случае отмечается стремительное течение болезни.

Алкогольный хронический панкреатит
Развивается после длительного употребления алкогольных и спиртных напитков в анамнезе. Здесь воспаление возникает на фоне хронической интоксикации организма. Алкоголь токсически воздействует на ткань железы (повышая её секреторную активность), слизистую оболочку желудка и печень. Всё это в условиях непрерывного воздействия приводит к постепенному угнетению всех функций органа из-за омертвения отдельных клеточных элементов. На их месте образуется фиброзная ткань, участок железы воспаляется. Постепенно процесс охватывает орган целиком, приводя к хроническому панкреатиту с возникновением клинических симптомов.
Важно! Pancreatitis развивается не только на фоне длительного злоупотребления алкоголем. Известны случаи, когда острый воспалительный процесс возникал после однократного приёма больших доз спиртных напитков. На фоне проводимого лечения острый процесс стихал и переходил в хронический.

Симптомы
Болевые симптомы
Особенно характерны для фазы обострения. Боли постоянные или рецидивирующие, колющего характера. Локализоваться могут по всему животу либо в эпигастральной области (правом или левом подреберье). Иррадиируют боли в лопатку, поясницу, вниз живота. Отличительный признак панкреатита у взрослых – опоясывающий характер болей. Зачастую только по этому симптому удаётся дифференцировать диагноз. Они как обруч сжимают верхнюю часть живота. Симптом усиливается после приёма обильной пищи либо после жирных блюд, но могут и не иметь связи с приёмом пищи.
В фазу обострения хронического процесса боли нестерпимые, не купируются приёмом анальгетиков. Больной не может найти себе покоя, принимает вынужденное положение (лежа на боку с приведёнными к телу ногами). Обострение возникает на фоне нарушений диеты или после длительного нервно-психического перенапряжения.

Диспепсические нарушения
На первый план при хроническом панкреатите выходит рвота и метеоризм. Рвота в фазу обострения возникает перед возникновением болей либо на высоте болевого синдрома. Отличительная особенность симптомов – рвота не приносит облегчения состояния, как при других патологиях.
Метеоризм, отрыжка горьким, горький привкус во рту – все это связано с трудностями пищеварения, которые возникают из-за снижения ферментативной функции поджелудочной железы при хроническом pancreatitis. Помимо этого наблюдается жидкий стул с увеличенным содержанием в нём жиров, потеря аппетита, снижение веса.
Общесоматические симптомы
Слабость, вялость, усталость. Повышение температуры тела, которое особенно отмечается при обострении заболевания, незначительное. При билиарнозависимом панкреатите может наблюдаться желтушное окрашивание склер, слизистых оболочек и кожи.
Важно! Подъём температуры до 39°-40° С говорит о присоединении инфекционных осложнений. Если в сочетании с этим симптомом больной находится в критическом состоянии (состоянии шока, коллапса, бред, галлюцинации и другие нарушения деятельности центральной нервной системы, поверхностное частое дыхание, слабый нитевидный пульс), то его нужно срочно госпитализировать в отделение интенсивной терапии и последующего лечения.

Диагностика
Для подтверждения диагноза врач собирает жалобы, анализирует симптомы, проводит осмотр и назначает следующие анализы:
- Общий анализ крови для подтверждения воспалительного процесса. В пользу панкреатита говорит увеличение количества лейкоцитов, С-реактивного белка, ускорение скорости оседания эритроцитов.
- Биохимический анализ крови, где определяют уровень амилазы, щелочной фосфатазы, АсАТ, АлАТ. Также обращают внимание на количество билирубина, фибриногена и общего белка. Основной признак обострения воспалительного процесса – пятикратное увеличение уровня амилазы в крови.
- Биохимический анализ мочи для определения уровня амилазы (диастазы).
- Ультразвуковое исследование, которое позволит не только визуализировать поджелудочную железу, но и другие органы брюшной полости (желчный пузырь и его протоки, печень, селезёнку).
- В случае если вопрос стоит о хирургическом вмешательстве, то назначается диагностическое МРТ, МСКТ или лапароскопия. Эти обследования позволяют судить о степени деструктивного процесса.

Медикаментозное лечение
В фазе ремиссии
Больной должен соблюдать только основные принципы щадящей диеты. Медикаментозное лечение в эту фазу не назначается. Диета должна стать своеобразным образом жизни для пациента. Если пациент строго придерживался правил, то правильное питание может вывести заболевание в период стойкой ремиссии, либо «оттянуть» следующее обострение, тем самым остановив дальнейшее разрушение ткани железы.
У взрослых людей при хроническом панкреатите питание должно быть пятиразовым в одно и то же время. В рацион включается больше белковой пищи, жирные, жареные, острые блюда исключаются, так как они увеличивают нагрузку на поджелудочную железу. Также исключаются газированные и спиртные напитки, кофе, квас. Пациенту рекомендуют полностью отказаться от курения.
На завтрак употребляют основную часть углеводных продуктов. Это различные каши на молоке, картофельное пюре с отварным мясом.
Обед должен состоять из двух блюд: первое и второе. Первое блюдо – суп. Его готовят на нежирном мясном или овощном бульоне. На второе отваривают или готовят на пару нежирное мясо или рыбу. В качестве гарнира подойдут овощи, которые также отваривают или готовят на пару.
Ужин состоит из кисломолочных продуктов, творожных запеканок, нежирных сортов рыбы. Он должен быть очень лёгким и легко усваиваемым.
В качестве второго завтрака и полдника отлично подойдёт печёные груши и яблоки, пудинги, запеканки, овощи. Из напитков употребляют чаи, компоты, отвары трав, кисели. За день можно употребить кусочек подсушенного несвежего хлеба и десертную ложку сахара. В качестве подсластителя используют мед, но в небольшом количестве. От употребления свежего молока лучше отказаться, так как оно затруднительно для пищеварения.

В фазе обострения
В первые дни острой симптоматики показан полный голод, затем щадящая диета. Диету сочетают с медикаментозным лечением.
Для лечения боли больному назначаются анальгетики. Препараты первой линии – нестероидные противовоспалительные препараты. Они одномоментно снимают воспаление и боль, не вызывая при этом привыкания. В тяжёлых случаях в качестве альтернативы в лечении могут быть использованы наркотические анальгетики и блокада нервных стволов и сплетения. Если болевой симптом вызван закупоркой протока камнем, то назначаются спазмолитики (но-шпа, папаверин, платифиллин).
Кроме этого, в лечение добавляют глюкокортикостероиды и антигистаминные препараты. Они подавляют иммунный ответ организма, что в итоге приводит к снижению аутоагрессии против своих же клеток поджелудочной железы.
Для профилактики инфекционных осложнений при обострении активно применяются антибиотики широкого спектра действия (цефалоспорины III поколения). С целью восстановления объёма циркулирующей крови и выведения воспалительных токсинов, назначаются инфузионные вливания в больших объёмах. В тяжёлых случаях инфузионную терапию заменяет форсированный диурез.
В случае тяжёлого состояния пациента, он срочно госпитализируется в отделение интенсивной терапии, где проводят реанимационные мероприятия по лечению и восстановлению деятельности жизненно важных органов и систем организма. После стабилизации состояния пациента, решается вопрос об оперативном вмешательстве.

Хирургическое лечение
Операция проводится строго по показаниям. Зачастую это является жизнесберегающим мероприятием.
В плановом порядке оперируются вторичные pancreatitis, которые возникли на фоне заболеваний билиарной системы. В этом случае лечится основное заболевание: холецистит либо желчнокаменную болезнь. После восстановительного периода симптомы исчезают, а заболевание переходит в стойкую ремиссию. Операции, проводимые при хроническом билиарнозависимом панкреатите:
- Холецистэктомия (лапароскопическим или лапаротомным доступом).
- Малоинвазивные вмешательства по поводу лечения и удаления конкрементов желчного пузыря. В условиях отсутствия оптической техники или при камнях больших размеров данное оперативное вмешательство проводится открытым лапаротомным доступом.
Экстренное оперативное вмешательство проводится при обширном панкреонекрозе, или при возникновении осложнений. В этом случае показания к операции следующие:
- Тотальный или субтотальный панкреонекроз.
- Подтверждённое данными КТ или МРТ наличие кист, абсцессов, псевдокист в ткани органа.
- Наличие сообщений (свищей) поджелудочной железы с соседними органами или с внешней средой.
- Подтверждённый данными КТ, МРТ и биопсией тканей рак поджелудочной железы.
После проведённого лечения пациенту назначается пожизненная заместительная ферментная терапия (Панкреатин и его аналоги), а также инсулинотерапия.
Образ жизни и режим питания
Обострение заболевания не имеет какой-либо периодичности и сезонности. Оно зависит от того, соблюдает ли пациент принципы диеты. Весь режим дня больного должен быть построен таким образом, чтобы он смог соблюдать основное время приёмов пищи, при этом готовить блюда согласно своему рациону питания. Отказ от жирных продуктов питания и блюд, увеличивающих нагрузку на железу, помогает устранить симптомы хронического панкреатита и его обострения.
Для скорейшего выздоровления, предотвращения очередного обострения и лечения в стационаре пациент должен полностью отказать от употребления алкоголя и курения сигарет, особенно если ему поставлен диагноз хронического алкогольного панкреатита. Раз в полгода проходите консультацию у своего лечащего врача, чтобы наблюдать в динамике за процессами, происходящими в поджелудочной железе. Эти простые советы помогут вам справиться с таким непростым недугом или предотвратить очередную госпитализацию в стационар.
Видео: Хронический панкреатит у взрослых
Важно!
 Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…
Вы думаете, у вас панкреатит? Не спешите с выводами, в 93% случаев это оказываются паразиты! Срочно начинайте пить антипаразитарный…Читать далее
pankreatit.su
Чем лечить хронический панкреатит, как вылечить народными средствами в домашних условиях навсегда
Панкреатитом является воспалительный процесс, протекающий в поджелудочной железе. Такое заболевание встречается достаточно часто у тех людей, которые ведут не совсем здоровый и правильный образ жизни. Особенностью недуга является то, что поджелудочная железа начинает переваривать собственные клетки, происходит затор вырабатываемых ферментов и сока. У детей панкреатит встречается редко в силу анатомических особенностей организма.
Протекает заболевание в острой и хронической стадии, при этом проявляющаяся симптоматика отличается. При обострении панкреатита человек жалуется на сильнейшую боль в животе и вздутие, а также на рвоту с желчью. А вот в период ремиссии болезненные спазмы появляются с определенной периодичностью, после принятия пищи ощущается тяжесть, а ухудшаться состояние может после употребления жирных и жареных продуктов. И чтобы не столкнуться с возможными серьезными осложнениями, нужно знать, как окончательно вылечить панкреатит.
Начальные этапы терапии
Столкнувшись с таким заболеванием, следует сначала обратиться к врачу. Особенно если панкреатит протекает в острой форме. В этом случае лечение проводится в стационаре. Если же симптоматика недуга умеренная, тогда пациенту в самые первые дни назначается лечебное голодание, основанное на употреблении жидкости в достаточном объеме.
Для снятия болезненных спазмов прописываются такие препараты, как Папаверин и Но-шпа.
Дополнительно специалист рекомендует принимать Циметидин и Алмагель, а также лекарства, содержащие определенные ферменты. В некоторых случаях к лечению подключаются антибиотики широкого воздействия.
При хронической форме недуга обязательно назначается диета, которую придется соблюдать постоянно. Меню может подбираться индивидуально, при этом оно потом может корректироваться в зависимости от результатов последующих обследований. Полностью отказаться надо будет от распития алкогольной продукции, от курения и употребления жирной пищи. Питание становится дробным, а в течение дня рекомендуется пить фиточаи, которые будут успокаивать поджелудочную железу и желудок.
Чтобы вылечить панкреатит навсегда, придется полностью изменить свою привычную жизнь. Возвращаясь к прежним привычкам, человек рискует спровоцировать новый приступ обострения, во время которого, так или иначе, погибают клетки определенной группы. И чтобы полностью восстановились функции поджелудочной железы, должно пройти много времени.
Лекарственная терапия
При обострении панкреатита без медикаментозных препаратов не обойтись. Весь процесс лечения будет основываться на следующих лекарствах:
- секретолитики;
- ферментные препараты;
- спазмолитики;
- инъекции с физиологическим раствором;
- антибактериальные средства.
Секретолитики помогают понизить повышенную кислотность желудочного сока и избавить от вздутия живота. Ферментные препараты обеспечивают расслабление поджелудочной железы, благодаря чему ускоряется процесс лечения. К таким лекарствам можно отнести средство Омепразол, которое также принимает участие в выработке желудочного сока. Но оно не подходит для лечения детей младшего возраста. Детям и беременным женщинам рекомендуется использовать аналог, который называется Контрикал.
Спазмолитики облегчают общее состояние и устраняют болезненные спазмы, возникающие из-за закупорки протоков железы. Чаще всего, когда возникает острый панкреатит, назначаются Баралгин и Дротаверин. Эти препараты дают мгновенный эффект положительного характера. Дротаверин лучше использовать в форме уколов. Это средство практически не имеет противопоказаний. А вот Баралгин выпускается только в таблетках, но он провоцирует побочные реакции.
Дротаверин устраняет боль и не имеет серьезных противопоказаний
Чтобы устранить неприятные и дискомфортные симптомы, а также снять боль, могут назначаться обезболивающие и антибиотики широкого профиля из группы метронидазолов и цефалоспоринов. Для снятия тяжелой интоксикации при панкреатите прописываются инъекции на основе физиологического раствора. Дополнительно назначаются препараты антибактериального характера, которые препятствуют воспалению омертвевшей ткани.
Во время лекарственной терапии лечащим врачом рекомендуется регулярно пить минеральную воду со щелочным составом («Боржоми» или «Ессентуки»), чтобы восстановить нарушенную микрофлору внутри организма. Все лечение направлено на то, чтобы избежать при панкреатите хирургического вмешательства.
Диета лечебного характера
Вылечить хронический панкреатит поможет правильное питание, которому следовать нужно будет на протяжении всей жизни. Рацион должен быть дробным и лучше, если в течение дня будет шесть приемов пищи. Нельзя допускать переедания, а все продукты предпочтительно употреблять в протертом виде. Это поможет избежать раздражения слизистой оболочки желудка.
Ежедневное меню должно содержать достаточно углеводов и белков, и минимальное количество жиров. Именно так рекомендуется лечить хронический панкреатит при помощи питания. Полностью исключить надо будет продукты, которые усиливают выработку желчи. Это:
- наваристые мясные и рыбные бульоны;
- блюда из грибов;
- соленые и острые закуски;
- мороженое;
- спиртные напитки.
Если же происходит обострение заболевания, тогда назначается голодание. На два дня человеку рекомендуется полностью отказаться от приема пищи.

Во время обострения панкреатита два дня следует придерживаться голодания
В период ремиссии рацион должен включать такие углеводы, как отварной картофель, сладкие фрукты, крупяные изделия, мед. В качестве белка употреблять следует постные сорта мяса и рыбы, но только в отварном или запеченном виде. Что касается жиров, то не предлагается их полное исключение, незначительное количество все-таки разрешено.
Расширенный список разрешенных и запрещенных продуктов
Основной рацион при панкреатите включает следующие продукты:
- подсушенный пшеничный хлеб;
- постные супы;
- паровые котлеты и фрикадельки;
- мясное нежирное суфле;
- речная рыба;
- овощи в протертом состоянии;
- запеченные груши и яблоки без кожицы;
- макаронные и крупяные изделия;
- молочное и ягодное желе;
- слабый чай и отвар шиповника.
А чтобы вылечить хронический панкреатит практически навсегда и при этом нормализовать работу поджелудочной железы, исключить из своего рациона надо:
- мясо жирных сортов;
- ржаной хлеб и сдобу;
- редьку и капусту;
- шпинат и репу;
- колбасы и копчености;
- любые консервы.
Правильное питание поможет победить эту болезнь и забыть о ее неприятных симптомах.
Борьба с панкреатитом народными рецептами
Народная медицина может использоваться как дополнение к основному лечению. И благодаря такому комплексному подходу получится вылечить панкреатит практически полностью. Хороший результат дает солодка. Нужно взять 10 г этого растения, и чуть меньше укропного семени и кориандра. Все компоненты залить кипятком, а полученный отвар выпить в течение дня. Процедуру надо повторять каждый день, но при этом постепенно уменьшая дозировку используемых трав.
Восстановить нарушенную деятельность поджелудочной железы поможет сок, приготовленный из моркови и картофеля. Его нужно выпить за полчаса до еды. Длительность всего лечения составляет семь дней, затем нужно сделать недельный перерыв и курс лечения повторить.

Сок из моркови и картофеля восстановит работу поджелудочной железы
Еще один проверенный рецепт, оказывающий ярко выраженный терапевтический эффект и отвечающий на вопрос, чем лечить затянувшийся хронический панкреатит. Для этого в равных пропорциях необходимо смешать анис, чистотел, корень одуванчика, кукурузные рыльца, зверобой и фиалку, а также траву горца птичьего. Затем взять две столовые ложки этого сбора и залить их 600 мл кипятка. Отвар должен настаиваться в течение одного дня, после чего полученное лекарство принимается три раза в сутки по одному стакану на протяжении двух недель.
Самые проверенные способы
Тем, кому интересно, можно ли вылечить хронический панкреатит навсегда, можно попробовать один проверенный рецепт на основе золотого уса. Это растение обладает многими полезными свойствами, и оно идеально подходит для лечения панкреатита.
Для приготовления нужно взять один большой лист золотого уса и хорошенько измельчить его. Затем залить растение кипятком и дать ему настояться в течение 15 минут. После этого отвар еще несколько минут кипятится на среднем огне и на один час ставится в темное место. Принимать такое лекарство нужно в теплом виде по 50 мл за 30 минут до трапезы.
Вылечить и усмирить панкреатит в домашних условиях помогут тыквенные семечки. Нужно взять 100 г семян, измельчить их и смешать с пятью ложками меда. Употреблять полученную целебную смесь нужно по одной чайной ложке за 20 минут до еды.
Еще одно средство, обеспечивающее лечебный эффект – это картофельный сок. Но использовать этот способ можно только в период ремиссии. Сок картофеля снимает воспаление и оказывает спазмолитическое действие. Пить его нужно только свежим, так как по истечении 20 минут он утрачивает все свои полезные свойства.
Вводится картофельный сок в рацион постепенно, начиная с одной чайной ложки в сутки. И довести такое количество нужно будет до 200 мл в день. А принимается сок за два часа до трапезы. От такого способа лечения дома нужно отказаться тем, кто страдает гастритом с повышенной кислотностью, сахарным диабетом, ожирением.
С абсолютной безопасностью можно использовать черничные листья. Столовая ложка этого растения заваривается в 200 мл кипятка, и отвар оставляется на один час для настаивания. Полученный настой принимается на протяжении сорока дней трижды в сутки.

Отвар из ягод барбариса облегчит состояние при панкреатите
Наиболее эффективные рецепты из народной медицины
Вылечить панкреатит народными средствами можно, если использовать самые эффективные рецепты, которые не только снимают неприятную симптоматику, но и оказывают профилактическое воздействие. А это:
- отвар из ягод барбариса;
- настойка календулы;
- лимонно-витаминная смесь.
Чтобы приготовить отвар из ягод барбариса, этого компонента нужно взять одну столовую ложку. Добавить к ней стакан горячей воды и принимать полученное лекарство по одной большой ложке сразу перед едой.
Облегчить болевые спазмы при лечении панкреатита сможет настойка из календулы. Ее нужно принимать по одной чайной ложке три раза в сутки. А можно приготовить лимонно-витаминную смесь, обладающую огромным количеством полезных свойств. Для этого килограмм измельченного лимона нужно смешать с 300 г петрушки и таким же количеством чеснока. Все компоненты еще раз взбить в блендере и готовую смесь можно употреблять внутрь по одной ложке до основной трапезы три раза в день.
Хорошие отзывы имеет травяной сбор, приготовленный на водке, который уже многим помог победить панкреатит хронической формы. Для приготовления целебного настоя следует взять:
- цикорий;
- траву желтого бессмертника;
- коровяк.
Все компоненты берутся по одной столовой ложке и заливаются двумя неполными стаканами водки. Настаиваться такое лекарство будет в течение трех дней в самом темном месте. Принимается настой перед едой по 10 капель, которые предварительно разводятся в 100 мл воды.
Отзывы
«Столкнувшись с хроническим панкреатитом, мне все-таки удалось победить это заболевание. Все дело в правильном питании, которого я придерживаюсь уже несколько лет. И всем советую вместо обычной воды пить Боржоми, тогда о приступах панкреатита вспоминать не придется».
Анатолий, Москва.
«Добрый день! Когда я почувствовала резкую боль в области желудка, а потом врачи мне сказали, что у меня обострение панкреатита, мне назначали лечение. Устранить болезненный спазм удалось при помощи препарата Дротоверин. А в качестве профилактики я пью морковно-картофельный сок».
Диана, 45 лет.
«Вы сможете справиться с панкреатитом в хронической форме, если послушаете моей рекомендации. Сочетание диеты с регулярным применением ферментных средств поможет снизить риск обострения этого заболевания. Мне такая методика помогает».
Дмитрий, Воронеж.
Сталкиваясь с нарушением деятельности своей поджелудочной железы, человека начинает волновать только одно, можно ли вылечить панкреатит навсегда. На самом деле болезнь удастся победить, если не только пройти назначенный курс медикаментозных препаратов, но и в течение всей жизни соблюдать принципы правильного питания.
med-post.ru
Хронический панкреатит лечение симптомы диагностика диета народные срадства
Под хроническим панкреатитом понимают воспалительный процесс поджелудочной железы, протекающей периодами обострения и улучшения состояния. Лечение заболевания заключается в соблюдении специальной диеты, сглаживание болевых симптомов и улучшении работы поджелудочной железы.
Панкреатит и его следствиеПричины хронического панкреатита
Болезнь панкреатит может возникнуть самостоятельно, в редких случаях появляется вследствие других заболеваний.
К основным причинам хронического панкреатита относят:
- Злоупотребление алкоголем.
- Неправильное питание, строгая диета.
- Заболевания печени, желудка, желчевыводящих путей (гепатит, цирроз печени, гастрит)
- Частый прием лекарственных средств, негативно влияющих на поджелудочную железу.
- Наследственность.
Симптомы заболевания
 Симптоматика при панкреатите
Симптоматика при панкреатитеХронический панкреатит может развиваться длительное время без каких-либо симптомов. При его обострении возникают следующие симптомы, которые обычно появляются после употребления жирной пищи, алкоголя:
- боли в животе, которая может отдавать в спину.
- появляется рвотный рефлекс, тошнота;
- понос;
- резкое похудание;
- появляется желтизна на теле;
- появление сахарного диабета.
Диагностика хронического панкреатита
ДиагностированиеВыявить заболевание сможет только врач, который изучит картину заболевания, назначит анализы крови, мочи. В некоторых случаях требуется провести УЗИ поджелудочной железы, чтобы выявить наличие камней назначают рентген. Компьютерная томография поможет детально изучить структуру органа и выявить патологию. Иногда надо проводить эндоскопическое изучение желудка и двенадцатиперстной кишки, чтобы исключить поражение органов, наличие опухолей.
Только при обследовании можно поставить верный диагноз и применить эффективное лечение.
Лечение заболевания в хронической форме
Лечение хронического панкреатита требует комплексной терапии и прежде всего, направлено на восстановлении работы поджелудочной железы. Распространенные способы терапии: диета, медикаменты, использования народных методов, фитотерапия.
Читайте так же, медикаментозное лечение панкреатита у взрослых
Диета при хроническом панкреатите
Самым важным является правильное питание при обострении панкреатита и голод. Должна соблюдаться специальная диета, где ограничивают употребление жиров и белков. Нельзя включать в рацион острые, кислые и соленые блюда, кофе, газированные напитки. Рекомендуют пить лечебную воду, как Ессентуки, Славяновская. Меню при обострении хронического панкреатита должно быть щадящим, в то же время сбалансированным. Мясо должно обязательно присутствовать в рационе: нежирная говядина, телятина, курица, индейка. Нельзя употреблять баранину, свинину, дичь, утку. Если имеются болевые ощущения, то мясные продукты измельчают через мясорубку, чтобы лучше усваивались. Их лучше отваривать или готовить на пару.Запрещается жарить, запекать в духовке.Не рекомендуется пить молоко, однако его можно добавлять в блюда, чай.
 Соблюдаем диету
Соблюдаем диетуПри обострении не следует употреблять сыр, яйца, брынзу, магазинный творог, бобовые культуры.
При этом при ремиссии яйца включать в рацион в виде омлетов, добавляют в блюда. Полезны крупы: рис, овсянка, гречка, манку, сухари, вчерашний хлеб. Жиры в виде маргарина, животного происхождения исключают. Сливочное масло добавляют в каши, растительным маслом заправляют салаты.
Из углеводов допускаются мед, варенье, сахар. Разрешены овощи картофель, морковь, тыква, кабачки. Они должны быть приготовлены на пару. Питание должно быть разнообразным. Диета предусматривает употреблять не кислые сорта фруктов: яблоки. Их можно запекать, делать из них компоты. Разрешены сухофрукты.
Питание должно быть дробным, лучше всего питаться маленькими порциями 6-7 раз в день. Должно быть около двух литров жидкости в день. При ремиссии целесообразно голодать, пока поджелудочная железа, воспаление, симптомы и лечение не войдут в привычный режим работы. Вводят внутривенными вливаниями хлорид натрия и глюкозы. С четвертого дня дают пищу, питание должно быть легким, несоленой, жидкой.
Диета при лечении заболевания играет важную роль, при ее соблюдении можно победить болезнь.
Медикаментозное лечение
Если возник приступ панкреатита, что делать? то обязательно следует вызвать сотрудников скорой помощи. В первое время при обострении болезни рекомендуется покой, трехдневный голод, холод и свежий воздух.
МедикаментыМедикаментозное лечение хронического панкреатита, выраженного в хронической форме, заключается:
- Устранение болевых симптомов. Для этих целей назначают препараты Но-шпа, Новакаин, Папаверин. Спазмолитики необходимы.
- Подавление секреции пожелудочной железы – омепразол.
- Препараты, способствующие разгрузить поджелудочную железу Фестал, Мезим, Креон. Что лучше Креон или Фестал.
- Антибактериальная терапия, в некоторых случаях нужны легкие антибиотики как Ампицилин.
Без лекарственных средств вылечить хронический панкреатит не возможно. Однако их назначает только врач, в зависимости от состояния пациента и картины заболевания. Только врач, может определить какую дозу необходимо принимать, чтобы облегчить состояние больного. Всегда прописываются ферментные препараты, помогающие оперативным способом восстановить функцию поджелудочной железы. При поносе назначают противодиарейные препараты.
Заместительная терапия необходима при лечении заболевания в хронической форме. Здесь обязательно принимают панкреатин до еды или после еды , его нужно пить длительное время. Лечение хронического панкреатита предполагает использование и таких препаратов:
- желчегонные средства;
- обволакивающие лекарства;
- гормональные вещества;
- анаболические виды.
При правильном подборе медикаментов поджелудочная железа быстро восстанавливается. Нужно помнить, что лечение болезни надо проводить только под контролем специалиста. В случае если лекарства оказались не подходящими, он сможет назначить заменяющие препараты.
Необходимо помнить, что полное исцеление при хроническом панкреатите невозможно. Лечение заключается в восстановлении поджелудочной железы.
Читайте так же, можно ли пить панкреатин и алкоголь?
ХирургХирургические методы
При осложненной форме заболевания, появление желтушности кожи, непрекращающихся болей в поджелудочной железе, а также возникновения кисты требуется хирургическое вмешательство. Операция необходима при раке поджелудочной железы. В некоторых случаях применяется лапароскопия, это более щадящий и действенный способ, чем хирургическое вмешательство.
Народные средства
Народная медицинаДанный способ применяется наравне с медикаментозным лечением. Прежде чем использовать народные методы следует проконсультироваться с лечащим врачом. Здесь применяются травы и растения, обладающие желчегонными и спазмолитическими свойствами. Длительное использование лекарственных трав не рекомендуется, каждые два месяца их нужно чередовать.
Поджелудочная железа нуждается в терапии лечебными травами. Как справиться с хроническим панкреатитом. Снять воспаление в поджелудочной железе, очистить печень и поможет выделить желчь следующие травы: сушеница, тысячелистник, подорожник, ромашка, полынь, зверобой.
Берут в равных количествах травы зверобой, пустырник (по три столовые ложки), добавляют цветки бессмертника (шесть столовых ложек). 30 грамм смеси заливают 20 грамм горячей воды и оставляют настояться на час. Пьют по 1 чайной ложке трижды в день перед едой. Такой метод лечения будет эффективным при использовании в течение двух месяцев.
Лечимся репешкомРепешок обыкновенный
При постоянном приеме травы, функция поджелудочной железы быстро нормализуется, улучшится состояние, избавит от бессонницы. Кроме того это растение обладает мочегонным и желчегонным средством.
Для приготовления отвара, столовую ложку травы заливают 200 грамм кипятком и накрывают крышкой на 40-50 минут. Можно пить во время приема пищи по 1/3 стакана в течение трех недель. Затем сделать перерыв.
Цикорий
Благоприятный эффект оказывают корни цикория. Они обладают желчегонным средством, помогающие растворять и выводить камни из желчных путей. Рецепт приготовления отвара 30 грамм порошка цикория заливают 200 грамм горячей воды и томят на огне в течение пяти минут. Затем остужают и пьют маленькими порциями весь день. Лечение проводится в течение трех недель.
Рыльца кукурузыРыльца кукурузы
Данный растительный продукт обладает лечебными свойствами и применяется в лечении многих болезней. Рыльца способствуют оттоку желчи из организма, а также уменьшая ее вязкость, предотвращает застои. Кроме того, снимает болевые приступы.
Чтобы приготовить лечебное средство, берут ложку травы и заливают 250 мл холодной воды, оставляют настояться на 30 минут. Затем доводят до кипения и варят в течение пяти минут. Готовый напиток пьют по пол стакану трижды в день.
Золотой ус
Три листа домашнего растения промывают и нарезают на мелкие кусочки. Заливают 600 мл воды и кипятят на огне в течение 15 минут. Фильтруют и принимают по одной столовой ложке в день. С каждым днем доза должна быть увеличена, до 150 мл.
Лечение гречкойГречка и кефир
Народные средства, помогающие снять воспаление и урегулировать работу поджелудочной железы. 200 граммов чистой гречневой крупы заливают таким же количеством кефира и оставляют настояться на ночь. Лучше всего средство готовить с вечера. Половину каши съедают утром натощак, а другую часть перед сном. Курс терапии 14 дней. Лечение можно повторить через 10-12 дней.
Овес
Берут овес и заливают теплой водой и оставляют в теплом месте на два дня, зерна должны прорасти. Их промывают, высушивают и перемалывают в кофемолке. Столовую ложку муки заливают стаканом воды, немного кипятят. Остужают в течение 30 минут, затем выпивают. Каждый раз отвар готовят свежий, так как его нельзя хранить.
Читайте так же, овёс для лечения поджелудочной железы
Лимон,чеснок и петрушкаЛимон
Перекручивают 1 кг лимонов с кожурой через мясорубку, добавляют по 300 грам чеснока и петрушки. Смесь тщательно перемешивают и перекладывают в эмалированную посуду. Принимают за 15 минут до еды по чайной ложке.
Врачи рекомендуют при хроническом панкреатите включать в рацион морскую капусту. В ней содержится много такого вещества как кольбат, он улучшает деятельность поджелудочной железы.
Сокотерапия при хроническом панкреатите
Соки для профилактики панкреатитаСвежевыжатые соки из фруктов и овощей полезны при хроническом панкреатите. Сок клюквы можно пить по одной столовой ложке трижды в день. Он помогает выделить сок поджелудочной железы.Сок из свежих помидоров, за полчаса до еды пьют по полстакана трижды в день. Он повышает секреторную функцию поджелудочной железы. Полезен сок из капусты.
Картофельный сок готовят таким образом. Три сырые картофелины и одну морковку пропускают через соковыжималку. Пьют такой сок натощак, лучше с утра перед завтраком. После его приема рекомендуется полчаса полежать, а затем приступать к еде. Курс 7 дней. При наличии язвы в двенадцатиперстной кишке используют только сок из картофеля. Сок квашеной капусты необходим при заболевании.
Одними народными средствами обострение при хроническом панкреатите трудно убрать. Наравне с ними нужна диета, медикаменты и контроль лечащего врача.
Читайте так же, воспаление поджелудочной железы , лечение в домашних условиях
Профилактические меры
Сигареты и алкоголь исключаемПосле лечения необходимо соблюдать диету, не злоупотреблять алкогольными напитками, чтобы не возникло обострения болезни. При болевых ощущениях следует своевременно обратиться к врачу. В последующем не допускается употребление жирной пищи, переедания, прием алкоголя, следить за своим весом. Питание должно быть здоровым, в то же время обогащенным достаточным количеством белков и витаминов. Важна диета, своевременный прием препаратов и исключение вредных факторов (алкоголь, курение). Рекомендуется занимать физическими нагрузками, которые улучшают пищеварение, способствует оттоку желчи и сока из поджелудочной жел
pankreaza.ru
